Как классифицируется корь по типу

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Корь у детей - острое инфекционное заболевание с повышением температуры тела, интоксикацией, катаром верхних дыхательных путей и слизистых оболочек глаз, а также пятнисто-папулезной сыпью.
Код по МКБ-10
- 805.0 Корь, осложнённая энцефалитом (послекоревой энцефалит).
- 805.1 Корь, осложнённая менингитом (послекоревой менингит).
- 805.2 Корь, осложнённая пневмонией (послекоревая пневмония).
- 805.3 Корь, осложнённая средним отитом (послекоревой средний отит).
- 805.4 Корь с кишечными осложнениями.
- 805.8 Корь с другими осложнениями (коревой паротит и коревой кератоконъ-юнктивит).
- 805.9 Корь без осложнений.
Код по МКБ-10
Эпидемиология
Корь в допрививочный период была самой распространённой инфекцией в мире и встречалась повсеместно. Подъёмы заболеваемости через каждые 2 года объясняют накоплением достаточного числа людей, восприимчивых к кори. Заболеваемость корью наблюдали круглый год с подъёмом осенью, зимой и весной.
Источником инфекции бывает только больной человек. Наиболее заразителен больной в катаральный период и в первый день появления сыпи. С 3-го дня высыпаний контагиозность резко снижается, а после 4-го дня больного считают незаразным.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Причины кори
Возбудитель - крупный вирус диаметром 120-250 нм, относится к семейству Paramyxoviridae, роду Morbillivirus.
В отличие от других парамиксовирусов вирус кори не содержит нейраминидазы. Вирус обладает гемагглютинирующей, гемолитической и симпластообразующей активностью.

[11], [12], [13], [14], [15], [16], [17], [18]
Входными воротами для вируса служат слизистые оболочки верхних дыхательных путей. Имеются указания на то, что и конъюнктива глаз может быть входными воротами инфекции.
Вирус проникает в подслизистую оболочку и лимфатические пути верхних дыхательных путей, где и происходит его первичная репродукция, затем поступает в кровь, где его можно обнаружить с первых дней инкубационного периода. Максимальную концентрацию вируса в крови наблюдают в конце продромального периода и в 1-й день высыпания. В эти дни вирус присутствует в большом количестве и в отделяемом слизистых оболочек верхних дыхательных путей. С 3-го дня сыпи выделяемость вируса резко уменьшается и в крови её не обнаруживают. В крови начинают преобладать вируснейтрализующие антитела.
Симптомы кори
Инкубационный период в среднем 8-10 дней, может удлиняться до 17 дней.
У детей, получавших с профилактической целью иммуноглобулин, инкубационный период удлиняется до 21 дня. В клинической картине кори различают три периода: катаральный (продромальный), высыпания и пигментации.
Начало болезни (катаральный период) проявляется повышением температуры тела до 38,5-39 "С, появлением катара верхних дыхательных путей и конъюнктивита. Отмечают светобоязнь, гиперемию конъюнктивы, отёчность век, склерит, затем появляется гнойное отделяемое. Часто в начале болезни отмечают жидкий стул, боли в животе. В более тяжёлых случаях с первых дней заболевания резко выражены симптомы общей интоксикации, могут быть судороги и помрачение сознания.
Катаральный период кори продолжается 3-4 дня, иногда удлиняется до 5 и даже до 7 дней. Для этого периода кори патогномоничны своеобразные изменения на слизистой оболочке щек у коренных зубов, реже на слизистой оболочке губ и десен в виде серовато-беловатых точек величиной с маковое зерно, окруженных красным венчиком. Слизистая оболочка при этом становится рыхлой, шероховатой, гиперемированной, тусклой. Этот симптом известен как пятна Филатова-Коплика. Они появляются за 1-3 дня до высыпания, что помогает установить диагноз кори до появления сыпи и дифференцировать катаральные явления в продроме с катаром верхних дыхательных путей другой этиологии.
Что беспокоит?
Классификация кори
Различают типичную и атипичную корь.
- При типичной кори есть все симптомы этого заболевания. По тяжести типичную корь делят на лёгкую, среднетяжёлую и тяжёлую.
- К атипичной кори относят такие случаи, при которых основные симптомы заболевания стёрты, смазаны или некоторые из них отсутствуют. Может быть изменена длительность отдельных периодов кори - укорочение периода высыпания, отсутствие катарального периода, нарушение этапности высыпания.
- Стёртую, или очень лёгкую, форму кори называют митигированной. Её наблюдают у детей, получавших в начале инкубационного периода иммуноглобулин. Митигированная корь протекает обычно при нормальной или слегка повышенной температуре тела, пятна Филатова-Коплика отсутствуют. Сыпь бледная, мелкая, необильная (иногда всего несколько элементов), этапность высыпания нарушена. Катаральные явления выражены очень слабо или полностью отсутствуют. Осложнений при митигированной кори не наблюдают. Стёртую форму кори нередко отмечают у детей первого полугодия жизни в связи с тем, что у них заболевание развивается на фоне остаточного пассивного иммунитета, полученного от матери.
- К атипичным относят также случаи кори с чрезвычайно выраженными симптомами (гипертоксические, геморрагические, злокачественные) Их наблюдают очень редко. Корь у привитых живой коревой вакциной, в крови которых не образовались антитела, протекает типично и сохраняет все свойственные ей клинические проявления. Если корь развивается при небольшом содержании антител в сыворотке крови, её клинические проявления бывают стёртыми.

[19], [20], [21], [22], [23], [24], [25], [26], [27]
Диагностика кори
Диагноз типичной кори не представляет особых затруднений.
В случаях, вызывающих затруднения, значительную помощь в установлении диагноза оказывает серологическое обследование больного с помощью ИФА. Обнаружение специфических IgM, бесспорно, подтверждает диагноз кори.

[28], [29], [30], [31], [32], [33], [34], [35], [36]
Входными воротами для вируса кори являются слизистые оболочки верхних дыхательных путей, глотки, полости рта и конъюнктива. Прежде вирус поражает лимфоидные, ретикулярные клетки и макрофаги слизистых оболочек, размножается в них, вследствие чего происходит гиперплазия, пролиферация лимфомакрофагальних элементов и образуются очаговые инфильтраты. Процесс прогрессирует, вирус проникает в регионарные лимфатические узлы, попадает в кровь, где проявляется с первых дней инкубации. Вирусемия достигает максимума в конце продромального периода и в начале периода сыпи, когда вирус в большом количестве обнаруживается в слизистой оболочке верхних дыхательных путей. С 3-го дня сыпи интенсивность вирусемии резко снижается, а с 5-го - вируса в крови нет и оказываются вируснейтрализирующие антитела. Вирус кори имеет тропизм к центральной нервной, дыхательной и пищеварительной систем, при этом возникает системное поражение лимфоидной ткани и системы мононуклеарных фагоцитов, которое начинается вскоре после проникновения вируса в организм и наблюдается на протяжении всей болезни. В аппендиксе, легких возможно образование гигантских многоядерных клеток диаметром до 100 мкм с ацидофильными включениями - ретикулоэндотелиоцитов Уортина-Финкельдея.
В то же время развиваются аллергические процессы как реакция на белковые компоненты вируса, эндоаллергены подобное. При этом резко повреждаются стенки мелких сосудов, повышается их проницаемость, развивается отек и экссудация во всех органах и тканях, особенно в слизистых оболочках дыхательных путей и пищеварительного тракта, что, наряду с некрозом клеток, приводит к катарально-некротического воспаления. Аллергические процессы имеют большое значение в развитии симптоматики болезни, что позволяет рассматривать корь как инфекционно-аллергическую болезнь. С процессами сенсибилизации связано и возникновение сыпи, которая является гнездовым инфекционным дерматитом. Пусковым моментом становится реакция между клетками кожи (носителями антигена) и иммунокомпетентными клетками. При этом в верхних слоях кожи появляются очаги периваскулярного воспаление с экссудацией, что приводит папулезный характер сыпи. В клетках эпидермиса происходят дистрофические изменения, некротизации. В пораженных участках эпидермис отторгается (шелушение). Такого же характера воспалительный процесс происходит и в слизистой оболочке полости рта, где некротизированный эпителий мутнеет и образуются мелкие белые очаги поверхностного некроза (пятна Бельского-Филатова-Коплика).
В патогенезе кори большое значение имеет иммуносупрессивным влияние вируса, что приводит к снижению количества Т-лимфоцитов в периферической крови. При этом развивается состояние анергии, т.е. снижение общего и местного иммунитета, характеризующаяся исчезновением аллергических реакций, обострением хронических болезней. Развитие большого количества осложнений при кори (гнойно-некротический ларингит, отит, бронхит, пневмония и др.) обусловлено наслоением вторичной инфекции.
Самые значительные изменения происходят в органах дыхания. С первого дня болезни наблюдается воспаление слизистой оболочки носа, гортани, трахеи, бронхов, бронхиол и альвеол. Воспалительный процесс углубляется, захватывает не только слизистую бронха, но и мышечную, перибронхиальную ткань, вызывая ендомиоперибронхит. Иногда интерстициальный коревой пневмонит переходит в характерную для этой болезни гигантоклеточная пневмонию, при которой в альвеолах обнаруживают типичные для кори гигантские клетки.
Со стороны органов ЖКТ отмечается катаральный или язвенный стоматит, катаральный колит с наличием в лимфоидных фолликулах и групповых лимфатических фолликулах (пейеровых бляшках) специфических клеток (ретикулоэндотелиоцитов). Поздние поражения пищеварительного канала является следствием, как правило, присоединение вторичной инфекции.
Со стороны нервной системы проявляется выраженная ваготония, изменения в ЦНС при неосложненной кори заключаются в коревой энцефалопатии, связанной с нарушением микроциркуляции в головном мозге и развитием гипоксии. Коревая энцефалопатия развивается преимущественно у детей раннего возраста.
Клиника кори
Диагноз корь
Дифференциальный диагноз кори
В катаральном периоде корь надо дифференцировать с гриппом, другими ОРВИ. Диагноз устанавливается при наличии пятен Бельского-Филатова-Коплика, которых при гриппе и других ОРВИ нет.
В случае наличия продромального скарлатиноподобная сыпи, равномерно покрывает кожу, следует проводить дифференциальную диагностику со скарлатиной. Для нее катаральные проявления совершенно нетипичные, а сыпь располагается преимущественно на сгибательных поверхностях со скоплением в местах естественных складок. Данные эпидемиологического анамнеза и выявления пятен Бельского-Филатова-Коплика окончательно решают вопрос в пользу кори.
В период высыпания корь нужно дифференцировать с краснухой, инфекционной эритемой, энтеровирусной экзантемой, разнообразной кореподобной сыпью.
У больных краснухой катаральный период зачастую отсутствует. Сыпь появляется в первый день болезни и в течение нескольких часов распространяется на все туловище и конечности. Присущей для кори этапности высыпания нет. Сыпь мелко-пятнистый, розовый, гладкий, не сливается, располагается преимущественно на разгибательных поверхностях конечностей, спине, ягодицах, не оставляет пигментации и шелушения. Слизистые оболочки трубы при краснухе блестящие, обычной окраски. Типичным является увеличение и болезненность лимфатических узлов, особенно затылочных и заднешейных.
Инфекционная эритема Розенберга-Чамера отличается от кори наличием в 1-2-й день болезни пятнисто-папулезная сыпь, который на щеках и спинке носа сливается, напоминает по форме бабочку. Сыпь можно обнаружить на конечностях, больше в проксимальных отделах (плечи, бедра) и на разгибательных поверхностях, реже - на туловище. Сыпь яркий, группируется в кольца, гирлянды, бледнеет по центру.
В дифференциальной диагностике кори с энтеровирусной экзантемой учитывается эпидемиологический анамнез, отсутствие продромального периода, пятен Бельского-Филатова-Коплика и этапности высыпаний.
Сывороточная болезнь сопровождается кореподобной сыпью и развивается через 7-10 дней после введения чужеродной сыворотки крови. Сыпь начинается с места введения сыворотки, образуются уртикарных элементов, выраженный зуд. Наблюдаются припухлость и болезненность суставов, увеличение периферических лимфатических узлов. Есть катаральных проявлений и этапности высыпаний. Кореподобная сыпь может появиться вследствие применения сульфаниламидных препаратов, антибиотиков и т.п.. Основные признаки медикаментозной экзантемы - это отсутствие коревой триады Стимсона, иногда - температурной реакции, этапности высыпаний, интактнисть слизистой оболочки рта, зуд кожи, изменчивость элементов сыпи, преимущественная локализация его вокруг суставов.
Для синдрома Стивенса-Джонсона характерно некротично-язвенные поражения слизистой оболочки вокруг естественных отверстий (глаз, рта, носа, половых органов, заднего), наряду с кореподобной элементами появляются большие буллезные.
Во всех случаях при установлении диагноза учитывается периодичность фаз инфекционного процесса, присущее кори наличие пятен Бельского-Филатова-Коплика в катаральном периоде и этапность высыпаний.
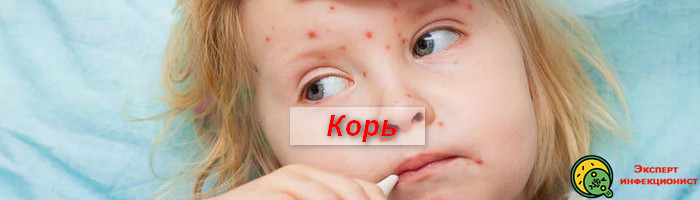
Корь – это высокозаразная вирусная инфекция, с преимущественно воздушно-капельной передачей возбудителя. Вероятность заболеть корью высокая, даже при коротком контакте с больным.
До введения плановой вакцинации против кори, максимальная заболеваемость наблюдалась у пациентов младше шестнадцати лет. При этом, корь у детей до двух лет жизни часто заканчивалась летально.
В связи с этим, долгое время корь имела более “стрессовое” название “детский мор (чума)”.
Внимание! По данным ВОЗ за 2018 год из 10 миллионов заболевших корью умерли 140 тысяч.(информация ВОЗ от 5 декабря 2019 года)
Основные жертвы заболевания – дети до 5 лет, которые не прошли вакцинацию. То есть самая беззащитная часть населения. Генеральный директор ВОЗ Тедрос Аданом Гебреисус особо подчеркнул, что корь относится к особо контролируемым заболеваниям. Тем не менее по его словам в 2019 году ситуация стала еще хуже. Количество случаев заражения увеличилось почти в 3 раза по сравнению с 2018 годом.
Подчеркнем – пробел в вакцинации.
Что такое корь
Корь – это острое антропонозное (основным носителем вируса является пациент с корью) вирусное заболевание, сопровождающееся появлением интоксикационно-лихорадочной симптоматики, поражения ВДП (верхние дыхательные пути), а также появление специфической сыпи на слизистых ротовой полости и коже.
Корь относится к классическим ДКИ (детские капельные инфекции), поэтому у взрослых заболевание регистрируется реже. Однако у пациентов старшего возраста корь протекает тяжелее и чаще сопровождается развитием тяжелых осложнений.
Корь после прививки регистрируется у семидесяти процентов вакцинированных людей. Это обусловлено тем, что прививка от кори поддерживает напряженный иммунитет в течение десяти-пятнадцати лет, в дальнейшем происходит значительное снижение противокоревого иммунитета.
Поэтому максимальное количество заболевших корью (из числа вакцинированных) наблюдается среди школьников старших классов, студентов, новобранцев в армии и т.д.
В связи с этим, многие родители выясняют для чего вообще нужна прививка от кори детям?
Код кори по МКБ10 – В05. Дополнительно, после основного указывается уточняющий код:
- 0 – для кори, осложненной энцефалитами (В05.0);
- 1- для кори, осложненной менингитами;
- 2- для заболевания, осложненного пневмонией;
- 3- для кори, сопровождающейся развитием отита;
- 4- для кори с развитием кишечных осложнений;
- 8- для заболевания, сопровождающегося развитием других уточненных осложнений (коревой кератит);
- 9- для неосложненной кори.
Возбудитель кори относится к семействам парамиксовирусов. В окружающей среде коревые вирусы быстро разрушаются, поэтому заражение происходит непосредственно при контакте с инфицированным человеком (вирусы содержатся в слюне, мокроте и т.д.).
При низкой температуре возбудитель дольше способен сохраняться окружающей среде.
Вирус кори способен распространяться на большие расстояния. С потоком воздуха пылевые частицы, содержащие вирус, могут перемещаться в соседние комнаты, на лестничные площадки и .т.д.

У непривитых и не переболевших корью высокий уровень восприимчивости к вирусу сохраняется всю жизнь. Такие пациенты могут заболеть корью после мимолетного контакта с больными в любом возрасте.
Максимальная заболеваемость корью регистрируется зимой и весной, минимальная –осенью.
После перенесенной кори происходит формирование стойкой, пожизненной иммунной устойчивости.
Период инкубации для вирусов кори составляет от 9-ти до 17-ти суток.
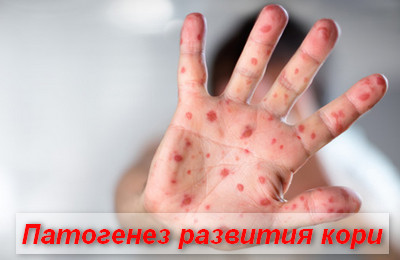
Входными воротами для инфекции являются слизистые, выстилающие респираторный тракт. Размножение клеток происходит в клетках дыхательного эпителия и регионарных лимфоузлов.
После третьего дня инкуб.периода начинается 1-я волна вирусемии (выход коревых вирусов в кровь). На данном этапе, в кровь проникает малое количество вирусов кори, поэтому они могут быть нейтрализованы специфическими иммуноглобулинами (проведение постконтактной профилактики).
В дальнейшем, количество вируса в тканях возрастает и в 1-е сутки появления высыпаний отмечается массивное выделение возбудителя в кровь.
Вирус кори отличается высокой тропностью к тканям кожного эпителия, глазных конъюнктив, слизистой выстилающей ротовую полость и дыхательный тракт.
При тяжелом течении кори, возможен занос вируса в ткани ГМ (головной мозг) с развитием коревых энцефалитов или подострых склерозирующих панэнцефалитов.
Также для кори характерно развитие временного вторичного иммунодефицита, приводящего к появлению частых бактериальных инфекций. Вторичный иммунодефицит может сохраняться в течение нескольких месяцев, после перенесенной инфекции.
Классификация кори
Болезнь может протекать в типичных и атипичных формах (в митигированной, абортивной, стертой, бессимптомной, гипертоксической, геморрагической формах болезни). Корь с типичным течением разделяется по периодам.
- инкубации вируса (длительностью от 7-ми до 19-ти суток);
- катаральных проявлений (длится от трех до четырех дней);
- подсыпания (сыпь при кори возникает к 4-му дню болезни, подсыпания продолжаются три-четыре дня);
- остаточной пигментации (гиперпигментация на месте высыпаний и шелушений сохраняется в течение семи-четырнадцати суток).
По наличию осложнений выделяют гладкое (неосложненное) и осложненное течение инфекционного процесса.
Корь – симптомы у детей
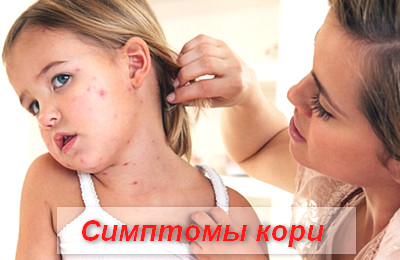
В периоде катаральных проявлений симптомы кори схожи с симптомами ОРВИ или гриппа.
Пациенты предъявляют жалобы на появление выраженной слабости, вялости, апатичности, адинамии, сонливости, тошноты, отсутствие аппетита, высокую температуру, озноб, мышечные и суставные боли, боли в глазах, гиперемию конъюнктивы, слезотечение, заложенность носа, чихание, кашель.
Кашель при кори сухой, иногда лающий.
При тяжелом течении кори возможно развитие стеноза и отека гортани.
На фоне интоксикационной симптоматики характерно снижение АД (артериальное давление), приглушенность сердечных тонов, тахикардия, появление аритмии.
На электрокардиографии регистрируются признаки миокардиодистрофических изменений.
Со стороны почек возможно развитие вторичной нефропатии, проявляющейся появлением белка и цилиндров в моче, уменьшением объема мочеиспусканий.
Поражение глаз проявляется симптомами коревого конъюнктивита. Характерно появление:
- светобоязни;
- болей в глазах;
- гнойных выделений из глаз;
- отечности век;
- сухости в глазах;
- слезотечения;
- гиперемии конъюнктивы.
Сыпь при кори носит папулезно-пятнистый характер. Высыпания не зудят.
Элементы сыпи (мелкие папулы, окруженные венчиком воспалительной гиперемии) носят сливной характер. Участки густой сыпи чередуются с участками нормальной кожи.
При массивных высыпаниях могут появляться мелкие кровоизлияния на кожных покровах.
Также характерно появление одутловатости, отечности лица. Губы сухие, иногда на них могут отмечаться трещины и корочки.
Состояние пациентов во время сыпи наиболее тяжелое. Отмечается сильная слабость, вялость, лихорадка.
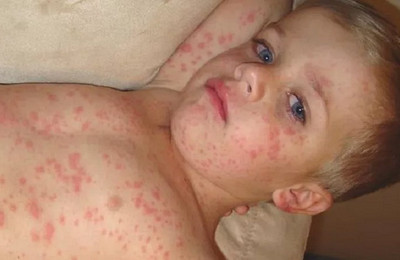
Состояние пациента нормализуется в период исчезновения сыпи и появления гиперпигментации. Высыпания исчезают в том же порядке, что и возникали (сверху вниз).
На их месте остаются гиперпигментированные пятна, обусловленные скоплением гемосидерина.
Появление пигментации обычно отмечается на третьи сутки от момента появления высыпаний. В некоторых случаях, пигментационные пятна могут сопровождаться появлением шелушений.
В некоторых случаях отмечается развитие гемоколитов и гематурии.
У пациентов с рудиментарными формами кори наблюдается смазанная, стертая симптоматика. В некоторых случаях высыпания могут носить единичный характер или полностью отсутствовать. При стертых формах заболевания, на первый план выходят катаральные проявления заболевания.
При бессимптомной кори симптоматика болезни может полностью отсутствовать.
Митигированная корь у взрослых и детей отмечается в случае, когда пациенту во время инкуб.периода вируса кори вводят специфические иммуноглобулины. В указанном случае, инкуб.период может продлеваться до 21-го дня, а симптомы болезни будут стертыми.
Интоксикационная симптоматика выражена слабо, высыпания необильные. Следует отметить, что у пациентов с митигированной корью нарушается этапность появления сыпи, специфической для данного заболевания.
Основные симптомы кори у взрослых не отличаются от симптомов заболевания у детей.
Однако, у взрослых пациентов чаще развиваются осложнения бактериального характера, тяжелые неврологические и сердечно-сосудистые осложнения, поражается кишечник, желчевыводящая система и т.д.
Осложнения кори
Осложнения данного заболевания могут развиться в любом периоде инфекционного процесса. Они могут носить специфический и неспецифический характер.
Осложнения кори могут проявляться в виде:
- энцефалитов;
- кератит (в тяжелых случаях коревой кератит может привести к полной слепоте);
- гастроэнтеритов;
- гепатитов;
- аппендицитов;
- колитов;
- мезаденитов;
- лимфаденитов;
- отитов;
- мастоидитов;
- синуситов;
- менингитов;
- ларингитов;
- пиелонефритов;
- пиелитов;
- пиодермий;
- абсцессов;
- флегмон;
- пневмоний (основной причиной смертности от кори среди детей до двух лет является развитие гигантоклеточной интерстициальной пневмонии);
- миокардитов и т.д.

Крайне редким осложнением кори может быть артрит (чаще всего, регистрируется у взрослых).
Симптомами развития коревого энцефалита (у взрослых данное осложнение регистрируют намного чаще, чем у детей) является появление повторной лихорадки, прогрессированием интоксикационной симптоматики, появление тремора конечностей, судорожного синдрома, амимичности лица, нистагма, обмороков, паралича конечностей и т.д.
У пациентов со слабым иммунитетом, иммунодефицитными состояниями или сопутствующими тяжелыми соматическими патологиями, прогрессирование энцефалита приводит к летальному исходу в течение полугода после начала заболевания.
Симптомы болезни развиваются через несколько лет после перенесенной кори. В течение нескольких месяцев развивается деменция и наступает летальный исход.
Анализ на корь
Диагностика заболевания основывается на данных об эпидемической ситуации (корь преимущественно протекает в виде вспышек), анамнеза болезни (контакт с больным корью) и клинической симптоматике (конъюнктивит, катаральная симптоматика, этапно появляющиеся специфические высыпания и т.д.).
Дополнительно проводится общий анализ крови и мочи, реакция пассивной гемагглютинации (РПГА), реакция связывания комплемента (РСК) и иммуноферментный анализ (ИФА).
Наиболее чувствительным анализом является определение коревых IgМ методом ИФА.
При подозрении на развитие коревых энцефалитов выполняют спинномозговую пункцию.
Также, по показаниям, рекомендовано проведение электрокардиографии, рентгенографии органов грудной клетки, осмотра у ЛОР-врача и т.д.
Корь – лечение
При нетяжелом течении заболевания пациенты могут лечиться дома. Обязательной госпитализации 
подлежат:
- пациенты с иммунодефицитами и тяжелыми сопутствующими патологиями;
- осложненной корью;
- тяжелым и среднетяжелым течением заболевания;
- женщины, вынашивающие ребенка;
- малыши до двух лет.
На время периода лихорадки пациенту показан постельный режим. Питание должно быть щадящим и легкоусвояемым, но при этом обогащенным витаминами.
Этиотропного (специфического) лечения кори не разработано.
Пациентам показаны полоскания ротовой полости и горла растворами ромашки, коры дуба, аира, шалфея, календулы, нитрофурала.
Для лечения коревого конъюнктивита показаны капли с сульфацетамидом.
Дополнительно назначаются противокашлевые препараты (при навязчивом кашле), НПВП (парацетамол, нимесулид и т.д.), антигистаминные (по показаниям).
По показаниям, может быть дополнительно назначено физиотерапевтическое лечение (массаж, дыхательная гимнастика, ингаляции и т.д.).
Профилактика кори заключается в:
- проведении плановой вакцинации (корь относится к числу контролируемых инфекций, против которых разработана вакцина);
- ограничении контактов с больным;
- введении специфических иммуноглобулинов (после контакта с больным).
Вакцина от кори вводится комплексно в составе КПК (корь, паротит, краснуха).
Чаще всего используется бельгийская вакцина Приорикс.
Также может использоваться французская противокоревая вакцина Рувакс или российская противокоревая вакцина.
Перед введением вакцины ребенок должен быть осмотрен педиатром на предмет наличия противопоказаний к вакцинации (как временных, так и абсолютных).
[youtube.player]Заболевание вызывается РНК-содержащим вирусом. Источником инфекции является больной корью. Передается заболевание воздушно-капельным путем.
Восприимчивость к кори высокая, индекс контагиозности составляет почти 100 %.
Вирус кори обладает тропностью к эпителиальным клеткам, в связи с чем оказывает повреждающий эффект на кожные покровы, конъюнктивы, слизистые оболочки респираторного тракта и ротовой полости. В результате генерализации процесса вирус фиксируется в ЦНС, легких, миндалинах, костном мозге, кишечнике, печени и селезенке.
Иммунодепрессия, вызванная вирусом, и обширное поражение слизистых оболочек дыхательных путей создают благоприятные условия для возникновения вторичной инфекции и развития осложнений.
Клинически заболевание проявляется лихорадкой до 38-39 °С,катаром верхних дыхательных путей в виде ринита с обильными слизистыми, затем слизисто-гнойными выделениями и сухого, навязчивого кашля, конъюнктивитом, энантемой и пятнисто-папулезной экзантемой.
Диагностируется корь клинически. Серологическая диагностика (определение титра антител к вирусу кори класса YgM и Yg G) проводится с целью ретроспективной диагностики.
Лечение в неосложненных случаях симптоматическое. Назначаются антигистаминные средства, жаропонижающие, отхаркивающие препараты.
-
Эпидемиология
Резервуаром и источником инфекции является больной человек, выделяющий вирус с последних 1-2 суток инкубационного периода, в течение всего продромального периода (за 3-4 дня до появления сыпи) и в первые 4 дня высыпаний.
Механизм передачи вируса аэрозольный, путь передачи - воздушно-капельный. При заболевании беременной возможен вертикальный путь передачи.
Выражена зимне-весенняя сезонность.
Естественная восприимчивость к болезни высокая, почти 100 %.
По статистике по Российской Федерации отмечается снижение показателей заболеваемости корью. За 11 месяцев 2008года зарегистрировано 0,02 случая на 100 тыс. населения против 0,11 случаев на 100 тыс. населения за аналогичный период 2007 года.
В период с января по июнь 2007 года в Москве заболеваемость корью снизилась в 4,2 раза: зарегистрировано 64 случая заболевания (0,61 на 100 000 населения), за аналогичный период 2006 года было выявлено 266 заболевших (2,56 на 100 000 населения).
Заболеваемость поддерживается в основном среди подростков и взрослых – 75%, только 25% приходится на детей. Это объясняется активными миграционными процессами, высокой плотностью населения, наличием значительного числа восприимчивых лиц среди взрослого населения.
Иммунитет после перенесенной кори пожизненный, повторные заболевания редки.
- Классификация
- Типичная корь. Протекает с характерной клинической картиной кори с последовательной сменой периодов болезни.
- Атипичная корь.
- Абортивная. Начинается как типичная, но клинические проявления исчезают через 1-2 дня от начала болезни.
- Митигированная. Развивается у лиц, получивших пассивную или активную иммунизацию против кори или ранее переболевших ею.
- По тяжести течения.
- Легкая форма.
- Среднетяжелая форма.
- Тяжелая форма.
- Код МКБ-10
- В05 - Корь.
- В05.9 - Корь без осложнений.
- В05.0 - Корь, осложненная энцефалитом (G05.1*).
- В05.1 - Корь, осложненная менингитом (G02.0*).
- В05.2 - Корь, осложненная пневмонией (J17.1*).
- В05.3 - Корь, осложненная средним отитом (Н67.1*).
- В05.4 - Корь с кишечными осложнениями.
- В05.8 - Корь с другими осложнениями.
- Этиология Возбудителем кори является РНК-содержащий вирус семейства парамиксовирусов. Вирус неустойчив к воздействию физических и химических факторов, погибает при нагревании до 50 °С, под воздействием солнечного света, ультрафиолетового облучения. При низких температурах сохраняется в течение нескольких недель.
- Патогенез
Вирус кори попадает в организм через слизистые оболочки верхних дыхательных путей и конъюнктивы.
Реплицикация вируса происходит в эпителиальных клетках и регионарных лимфатических узлах. В дальнейшем возбудитель с током крови диссеминирует в различные органы и вторично накапливается в клетках макрофагальной системы, вызывая образование воспалительных инфильтратов с пролиферацией ретикулоэндотелия и образованием многоядерных гигантских клеток.
Со второй волной вирусемии связано появление катаральных симптомов заболевания. Белковые компоненты вируса и биологически активные вещества, высвобождающиеся в ответ на циркуляцию вируса, придают воспалению инфекционно-аллергический характер, что клинически проявляется коревой энантемой, пятнами Филатова-Коплика-Бельского и экзантемой.Тропность вируса к эпителиальным клеткам слизистых оболочек и ЦНС обуславливает поражение верхних дыхательных путей, конъюнктивы, в незначительной степени ЖКТ, а также ЦНС с возможностью развития менингитов и менингоэнцефалитов.
Системное поражение лимфоидной ткани, макрофагальных элементов, отделов ЦНС (ретикулярной формации, подбугровой области) приводит к транзиторному подавлению гуморальных и клеточных иммунных реакций, что в сочетании с обширным поражением слизистых оболочек дыхательных путей облегчает возможность присоединения бактериальных инфекций и развитие осложнений.
С окончанием высыпаний вирус исчезает, изменения подвергаются обратному развитию.
- Основные клинические проявления типичной кори
- Повышение температуры тела до 38-39 °С.
- Симптомы интоксикации: слабость, вялость, нарушение сна, раздражительность.
- Катаральные явления: кашель, насморк, слезотечение, светобоязнь.
- Пятна Бельского-Филатова-Коплика, появляющиеся на 2-й день болезни и исчезающие к моменту появления сыпи. Представляют собой мелкие серовато-белесоватого цвета папулы, окруженные узкой каймой гиперемии, не сливающиеся между собой, не снимающиеся ватно-марлевым тампоном, расположенные на слизистой оболочке щек напротив малых коренных зубов.
- Этапное появление обильной пятнисто-папулезной сыпи на коже в течение 3 дней (лицо, туловище, конечности) на 3-4-й день от начала катарального периода.
- Появление пигментации с 3-го дня высыпания на лице с последующим мелким отрубевидным шелушением на коже.
- Инкубационный период. Составляет в среднем 9-12 дней.
- Катаральный период. Начинается остро. Появляется общее недомогание, головная боль, снижение аппетита, нарушение сна, повышается температура тела до 38-39 °С. Насморк с обильными слизистыми, затем слизисто-гнойными выделениями. Кашель сухой, навязчивый. Светобоязнь.
На 3-5-й день болезни на слизистой оболочке щек появляется типичный и патогномоничный симптом - пятна Филатова-Коплика-Бельского.
За 1-2 дня до появления экзантемы на слизистой оболочке мягкого и твердого неба появляется коревая энантема (признак Форхгеймера).
На 3-4-й день болезни температура тела несколько снижается, но с появлением сыпи вновь повышается.
Продолжительность катарального периода составляет 3-5 дней.У взрослых болезнь протекает с выраженной интоксикацией и температурной реакцией. Катаральный период может затягиваться до 6-8 сут. Пятна Филатова-Коплика-Бельского сохраняются дольше, чем у детей, до 3-4-го дня высыпания на коже. Сыпь обильная, крупнопятнисто-папулезная, часто сливается, может иметь геморрагический характер.
У детей корь протекает легче, менее выражена интоксикация и лихорадка. Сопровождается одутловатостью лица, катаральной ангиной, грубым, лающим кашлем, стенозированным дыханием. Пятна Филатова-Коплика-Бельского исчезают в первые два дня сыпи.
- Атипичные формы кори
- Митигированная корь. Атипичная форма, развивается у лиц, получивших пассивную или активную иммунизацию против кори или ранее переболевших ею. Инкубационный период более длительный, течение легкое с мало выраженной интоксикацией или без нее, сокращенным катаральным периодом. Пятна Филатова-Коплика-Бельского отсутствуют. Сыпь типична, но может возникнуть одновременно по всей поверхности туловища или иметь восходящую последовательность.
- Абортивная корь. Начинается как типичная, но прерывается через 1-2 дня от начала болезни. Сыпь появляется только на лице и туловище, повышение температуры только в первый день высыпаний.
- Течение кори у лиц с иммуносупрессией Дефекты различных звеньев иммунитета вызывают клинические особенности в течении кори. Как правило, у ВИЧ-инфицированных и онкологических больных (в 80 % случаев) наблюдается крайне тяжелое течение заболевания. По данным исследований, летальные случаи отмечены у 70 % заболевших корью онкологических больных и у 40 % ВИЧ-инфицированных. При наличии крайне тяжелого течения у 30 % больны корью энантема отсутствовала, а в 60 % случаев сыпь носила атипичный характер. В большинстве случаев развивались тяжелые осложнения (энцефалит, пневмонии), которые являлись непосредственной причиной летальных исходов.
- Корь у беременных Корь опасна для беременных. При заражении беременной женщины вирусом кори на ранних сроках беременности, в 20% случаев происходит самопроизвольный аборт или возникают пороки развития плода. Наиболее частые осложнения со стороны плода – олигофрения, поражения нервной системы, слепота, потеря слуха. Врожденной инфекцией можно считать корь, симптомы которой проявились у новорожденного в течение первых десяти дней жизни. Если же клинические признаки кори появляются на 14 день от рождения или позже, то коревая инфекция считается приобретенной после родов. Такая инфекция, как правило, связана с меньшим риском осложнений.
- Осложнения
- Пневмония. В случае, если пневмония возникает в острый период болезни, то считается проявлением заболевания. Может появиться в любой период болезни, но чаще возникает рано и имеет характер бронхопневмонии. Протекает с выраженной интоксикацией, нарушениями со стороны нервной и сердечно-сосудистой систем. Вызваны пневмонии чаще всего кокковой флорой.
- Отит.
- Ларингит. Коревой круп (ложный). Возникает у детей.
- Стоматит.
- Осложнения со стороны нервной системы: менингиты, менингоэнцефалиты, коревой энцефалит, полиневриты. Редкие осложнения, чаще наблюдаются у взрослых.
- Когда можно заподозрить корь? Корь можно заподозрить при наличии следующих симптомов:
- Выраженный катаральный период (интоксикация, насморк с обильными выделениями, навязчивый сухой кашель, осиплость голоса, конъюнктивит, фотофобия);
- Появление пятен Филатова-Коплика-Бельского на 3-5-й день болезни;
- Яркая пятнисто-папулезная экзантема, с тенденцией к слиянию;
- Этапность и нисходящая последовательность высыпаний (за исключением митигированной кори).
- Цели диагностики
- Диагностировать корь.
- Определить степень тяжести заболевания.
- Своевременно выявить развитие осложнений.
- Сбор анамнеза
При сборе анамнеза обращают внимание на остроту развития заболевания и последовательность появления симптомов: характерно острое начало болезни с катаральных явлений, появление сыпи на 4-5-й день болезни, сопровождающееся нарастанием лихорадки и признаков интоксикации, этапное распространение элементов сыпи с лица на туловище в течение 3-4-х дней.
Уточняют аллергологический анамнез, так как неблагоприятный аллергический фон утяжеляет течение кори и затрудняет лечение.При сборе эпидемиологического анамнеза устанавливают наличие контакта с больными корью. Уточняют перенесенные в детстве инфекционные заболевания, данные о проведенной вакцинации.
-
Физикальное исследование
Внешний вид больного корью до появления сыпи: лицо одутловатое, инъекция сосудов склер, конъюнктивит, отечность век.
При осмотре слизистой ротоглотки выявляется гиперемия слизистой оболочки ротоглотки, зернистость задней стенки глотки. На слизистой оболочке щек напротив малых коренных зубов расположены мелкие серовато-белесоватого цвета папулы, окруженные узкой каймой гиперемии, не сливающиеся между собой, не снимающиеся ватно-марлевым тампоном - пятна Филатова-Коплика-Бельского.
На мягком небе - коревая энантема в виде небольших розовато-красного цвета пятен неправильной формы размером от булавочной головки до чечевицы, которые через 1-2 дня сливаются и становятся неразличимы.Периферические лимфоузлы. Пальпируются увеличенные шейные, затылочные и подмышечные лимфатические узлы, эластичные, могут быть чувствительны при пальпации, но безболезненны.
Дыхательная система. При неосложненной кори выслушивается жесткое дыхание. При присоединении бронхита - рассеянные сухие хрипы. При развитии пневмонии - влажные хрипы.
Сердечно-сосудистая система. В разгар болезни возможны умеренно выраженная тахикардия, приглушение сердечных тонов, артериальная гипотензия. В тяжелых случаях - коллапс.
Органы пищеварения. Возможна боль в животе, учащение стула.
Органы мочевыделения. Характерных изменений нет.
Нервная система. В случае неосложненной кори изменений нет. При развитии осложнений в виде энцефалита, менингоэнцефалита появляется нарушения сознания, бред, менингеальные явления (ригидность затылочных мышц, положительный симптом Кернига), очаговые симптомы.
- Основные клинические проявления типичной кори
- Лабораторная диагностика
- Анализ крови клинический. Выявляется лейкопения или нормоцитоз, палочкоядерный сдвиг. Увеличение СОЭ незначительное. Могут появляться плазматические клетки, широкоплазменные мононуклеары.
- Анализ мочи . Без изменений.
- Серологическая диагностика. Для ретроспективной диагностики определяют титр противовирусных антител путем постановки реакции нейтрализации, РТГА, РСК в парных сыворотках с интервалом в 7-9 дней. Первый забор крови проводится не позже 3-го дня высыпаний. Диагностический критерий - нарастание титра антител в 4 раза и более.
Исследуются антитела к вирусу кори IgM (качественный тест) , которые нарастают в период острой инфекции после появления сыпи, достигая максимальной концентрации в крови через 2-3 недели. Антитела класса IgM сохраняются еще в течение 4 недель, и далее их содержание постепенно снижается. Приблизительно 50% лиц переболевших корью становятся серонегативными по IgM через 4 месяца.
Антитела к вирусу кори IgG (качественный тест) начинают выявляться в крови через две недели после инфицирования вирусом. В дальнейшем могут обнаруживаться в течение 10 лет. Появление этих антител в конце острого периода болезни считается прогностически благоприятным признаком,так как это свидетельствует о нарастании иммунитета. - Вирусологическое исследование. Подтвердить диагноз также можно путем определения вируса в носоглоточных смывах на культуре ткани и методом иммунофлюоресценции. Антиген вируса выявляется до 3-4-го дня высыпаний.
- Инструментальные методы исследования
- Рентгенологическое исследование органов грудной клетки. Выполняется при подозрении на пневмонию.
- Спинномозговая пункция. Выполняется при подозрении на менигит, менингоэнцефалит.
- Электроэнцефалография. Выполняется при осложнениях со стороны нервной системы.
- Тактика диагностики Диагностика типичной кори в период высыпаний трудностей не представляет. В продромальном периоде до появления типичной сыпи клиническая диагностика основывается на выраженном конъюнктивите, катаральных явлениях со стороны дыхательных путей и выявлении пятен Филатова-Коплика-Бельского, являющихся патогномоничным симптомом.
- Дифференциальная диагностика Дифференциальная диагностика проводится с краснухой, энтеровирусной экзантемой, инфекционной эритемой Розенберга, аллергической (лекарственной, сывороточной) сыпью, инфекционным мононуклеозом.
Читайте также:




