Халязион может быть герпес
Офтальмогерпес связан с распространением герпетической инфекции на глаза. При этом происходит поражение роговицы пациента, что приводит к развитию кератита и снижению зрительной функции. При офтальмогерпесе самостоятельно справиться с заболеванием очень сложно, поэтому крайне желательно обратиться в специализированный центр.
Среди всех патологий роговицы на офтальмогерпес приходится три четверти случаев. Инфекция склонна к рецидивированию и нередко регистрируется три-пять эпизодов в течение года. Если имеются признаки развития герпеса, то следует незамедлительно обратиться к врачу, так как при откладывании лечения, вирус распространиться на глубжележащие ткани глаза. Это неблагоприятным образом скажется на зрении пациента и даже может привести к слепоте.

Причины заболевания
Возбудителями офтальмогерпеса являются вирусы из этого семейства (простой герпест, герпес зостер, изредка герпес 2 и 6 типов, а также цитомегаловирус). Все вирусы герпеса имеют сферическую форму и двуцепочечную молекулу ДНК, имеющую различную длину.
Вирус размножается внутри ядра клетки. Затем новые вирусные частыцы разрушают яброи мембрану клетки-хозяина и попадают в кровоток.
Пути заражения офтальмогерпесом
Глаз человека защищен от микроорганизмов, так как слезная жидкость содержит иммунные комплексы, интерфероны, Т-киллеры.
При нарушениях в организме глаз становится восприимчивым к инфекции, в том числе и к герпетической. К этим изменениям относят снижение иммунитета, хронический стресс, травма глаза перегрев или переохлаждение. Кроме того, при приеме некоторых лекарств (простагландиты, цитостатики, иммунодепрессанты) риск развития офтальмогерпеса повышается. Также склонны к инфицированию беременные женщины.
Первичное попадание вируса происходит при контакте с больным человеком. Далее вирус размножается и распространяется в организме. Излюбленным местом нахождения вируса герпеса является нервная ткань. Там вирус дремлет в течение всей жизни пациента, а при неблагоприятных условиях активизируется.
При экзогенном заражении офтальмогерпесом, вирус проникает извне. Обычно таким путем заражаются новорожденные (при контакте с герпетическими высыпаниями на половых органах у матери), дошкольники (из-за особенностей их пребывания в детских садах).
Патогенез
Вирус герпеса размножается в поверхностном слое роговицы. После выхода вирусных частиц, клетки эпителия погибают. Также происходит поражение иммунной системы, что сопровождается аутоиммунными реакциями.

Симптомы офтальмогерпеса
Среди проявлений офтальмогерпеса есть ряд неспецифических симптомов. К ним относят слезотечение, фотофобию, покраснение век, болевые ощущения, раздражение глаз.
В результате кератита при офтальмогерпесе могут возникать:
- Сужение границ зрительного поля;
- Блефароспазм;
- Деформация и раздвоение объектов;
- Гемералопия;
- Тошнота;
- Боль в глазах во время движения;
- Появление вспышек и огней перед глазами.
Клиническое течение
Обычно офтальмогерпес является результатом пробуждения вируса, а не первичного инфицирования. При этом поражение глаз может быть выражено в различной степени.
Офтальмологи выделяют несколько клинических форм заболевания:
- Повреждение переднего отдела глаза (конъюнктивит, кератит, рецидивирующая эрозия роговицы, блефароконъюнктивит, эписклерит);
- Повреждение заднего отдела глазного яблока (увеит, периваскулит, центральная серозная ретинопатия, синдром острого некроза сетчатки, передняя ишемическая ретинопатия, ретинохориоретинит новорожденных).
Диагностика офтальмогерпеса
Для определения герпетического поражения глаз, нужно проанализировать симптомы, изучить анамнез пациента.
При офтальмогерпесе происходит воспалительное повреждение сосудов, возникают изъязвления, застой, которые видны во время осмотра с щелевой лампой. Также для диагностики применяют методику флуоресцирующих антител, иммунофлуоресцентный анализ. В спорных ситуациях проводят иммуноферментный анализ.
Осложнения при офтальмогерпесе
Если вовремя начать лечение герпетического поражения глаз, то эффективность терапии обычно высокая, так как инфекция расположена на поверхности роговицы. Если же изменению подверглись глубокие структуры глаза, то возникает помутнение вещества роговицы и стекловидного тела, что приводит к снижению остроты зрения. Иногда даже наступает роговичная слепота.
При хроническом течении инфекции, могут проявиться симптомы катаракты и глаукомы. При некротическом изменении сетчатки возникают кровоизлияния и ее отслойка (полная или частичная).

Лечение офтальмогерпеса
В зависимости от клинического течения офтальмогерпеса, терапия может различаться. При этом можно выделить два подхода: симтпоматический (устранение боли, отека, покраснения) и этиотропный (непосредственное влияние на вирус).
Первым делом нужно направить усилия на ликвидацию вирусного размножения. Для начала используют противовирусный агент (например, зовиракс, ацикловир). В дальнейшем проводят курс неспецифической иммунотерапии (интерферон, иммуноглобулины). Иногда проводят специфическую иммунотерапию с применением герпетической вакцины и противогерпетического иммуноглобулина.
Наибольшей эффективности достигает разнонаправленное лечение, воздействующее на различные цепи патогенеза. В результате можно не только устранить симптомы офтальмогерпеса, но и снизить риск рецидива заболевания.
Хирургические методики используют при поражении глубоких структур глаза. Может быть использована лазерная коагуляция, микродиатрмокоагуляция, нейротомия, кератопластика. Все это способствует уменьшению размера очага поражения.
Симптоматическое лечение включает противовоспалительные, рассасывающие, анальгезирующие препараты, витаминные комплексы и биостимуляторы. Их можно вводить капельно или при помощи электрофореза и фонофореза.
Лечение офтальмогерпеса проводится следующими препаратами, которые имеют наибольшую эффективность:
- Ацикловир используют системно в таблетках или местно в виде мази. Он угнетает синтез ДНК вируса и препятствует его размножению.
- Видарабин в виде мази угнетает ДНК-полимеразу вируса и останавливает деление вирусных частиц.
- Офтан Иду создан специально для лечения офтальмогерпеса. Он предотвращает размножение вируса герпеса путем угнетения ферментной активности.
- Трифлуоротимидин используют в виде капель для глаз. Действие аналогично предыдущему лекарству.
- Валацикловир проявляет противовирусную активность в отношении нескольких видов герпеса. Используют для перорального приема.
- Индукторы иммуноглобулинов (интерферон, реаферон) назначают для неспецифической иммунокоррекции. Они обладают противоопухолевым, противовирусным, антипролиферативным и иммуномодулирующим эффектом.
- Герпетическая вакцина представляет собой смесь инактивированных вирусов герпеса.
- Антибактериальные, мидриатические и антисептические средства используют при тяжелых осложнениях офтальмогерпеса (глубокое поражение глаза, присоединение вторичной бактериальной инфекции).
Герпес на глазах бывает у людей разного возраста, в том числе и новорожденных. Рассмотрим причины развития болезни, какие препараты назначаются для лечения, особенности использования медикаментозной и нетрадиционной терапии.
Что представляет собой глазной герпес?
Офтальмогерпес – разновидность простого герпетического вируса (ВПГ), поражающего кожу и слизистые вокруг глаз, глазные яблоки и придатки зрительного органа.

Инфекционный очаг локализуется в тканях роговицы, при своем бурном развитии выходит из латентного состояния, поражая близко расположенные клетки, разрушает структуры зрительного органа.
По своему течению глазной герпес классифицируется:
- Первичный. Диагностируется у людей, не имеющих сформированного иммунитета против вируса. Заражение происходит в возрастной период от 6 месяцев до 5 лет.
- Хронический. Развивается при наличии в организме антител к ВПГ, возникает периодически в момент активной фазы вируса.
Существует несколько форм проявления инфекции, в зависимости от степени поражения:
- Поверхностная:
- конъюнктивит;
- блефароконъюнктивит;
- древовидный кератит;
- везикулезный кератит;
- краевой кератит;
- эписклерит;
- ландкартообразный кератит.
- Глубокая:
- иридоциклит;
- стромальный кератит с изъязвлением;
- стромальный кератит без изъязвлений.
Визуально глазной герпесвирус легко спутать с аллергией, халязионом или инфекцией другого происхождения.
Основные различия герпеса и ячменя:
- Халязион. Образуется на краю века в виде небольшой красной шишки.

- Герпес. Проявляется пузырьковой сыпью, сопровождается покраснением, выраженным зудом в области век и повышенной температурой тела.

Возбудители инфекции
Провокатором болезни выступает вирус простого герпеса. Основными возбудителями офтальмогерпеса являются:
- ВПГ 1 типа. Вызывает губную простуду, относится к разновидности оральной герпетической инфекции.
- Varicella zoster. Считается причиной ветряной оспы и опоясывающего лишая.
Второстепенные типы герпетического вируса, способные распространяться на зрительные органы:
- ВПГ 2 типа. Проявляется в области половых органов.
- ВПГ 5 типа (цитомегаловирус). Поражает легкие, сердце, печень.
- ВПГ 6 типа. Вызывает развитие розеолы у детей.
Способы заражения
Инфицирование офтальмологическим герпесом происходит разными путями:
- перенос вируса в глаза из других участков тела, где присутствует герпес;
- инфицирование при контакте с носителем вируса;
- заражение через чужие глазные капли, очки, предметы гигиены и косметические средства (полотенце, тушь для ресниц, тени для век).
Причины развития герпеса на глазах
Офтальмологи отмечают ряд факторов, способных спровоцировать развитие глазной инфекции:
- иммунодефицит;
- другие инфекции;
- травма глаза;
- стресс;
- голодание;
- неправильное питание;
- болезни ЖКТ;
- длительное переохлаждение;
- солнечный удар (гиперинсоляция);
- недостаточная гигиена;
- гормональный дисбаланс при беременности.

Офтальмогерпес иногда развивается на фоне длительного приема препаратов некоторых групп:
- кортикостероидов;
- антибиотиков;
- простагландинов;
- иммуносупрессоров.
Герпес на глаза у ребенка
Глазной герпес часто встречается у детей младшей возрастной группы. Маленький ребенок еще не способен самостоятельно соблюдать личную гигиену на должном уровне. Играя на улице, берет в руки грязные предметы, а затем дотрагивается до лица или глаз. В результате происходит заражение герпесом.
Другие причины появления болезни у детей:
- прививка;
- повреждение глаза;
- перегрев на солнце;
- дисбаланс гормонов;
- плохой иммунитет.
Риск развития герпеса возрастает в период проявления ветряной оспы.
У детей вирусная инфекция часто сопровождается простудой на губах. Лечение проводится теми же препаратами, что и у взрослых людей.
Общие признаки герпеса на глазах
Глазной герпесвирус сопровождается обширной симптоматикой. Некоторые признаки имеют сходство с другими офтальмологическими заболеваниями. Характер симптомов герпеса зависит от таких нюансов:
- форма присутствующего вируса;
- возраст человека;
- место локализации инфекции.
Общие признаки для всех форм недуга:
- болезненность в зоне глаз;
- появление пузырьков;
- повышенная слезоточивость;
- зуд и жжение;
- краснота глаз и век;
- светобоязнь;
- тошнота;
- сильная мигрень;
- воспаление местных лимфоузлов;
- хронические конъюнктивиты и блефариты;
- снижение четкости зрения, особенно, в сумерках.

Вирус способен локализоваться в разных зонах зрительных органов:
- Вокруг глаз. Поражаются веки, правая и левая сторона кожи возле глаз.
- Над глазом. Инфекция затрагивает верхние веки.
- На нижнем веке. Герпетические пузыри локализуются на нижнем веке.
- На слизистой глаза. Повреждение слизистой зрительных органов.
- Под глазом. Сыпь распространяется за границы нижнего века.
Первые признаки герпеса проявляются через неделю после заражения. Пузырьковая сыпь образуется через 1-2 дня после проявления первых симптомов.
Симптомы офтальмогерпеса при разных клинических формах
Для заболевания характерны и индивидуальные проявления симптоматики, в зависимости от того, какая разновидность глазного герпеса проявляется:
| Форма глазного герпесвируса | Симптомы |
| Герпетический дерматит |
|
| Герпетический конъюнктивит |
|
| Кератоиридоциклит |
|
| Стромальные кератиты |
|
| Герпетическая язва роговицы |
|
| Острый некроз клетчатки |
|
| Герпетический кератит |
|
| Постгерпетический трофический кератит |
|

Диагностика офтальмогерпеса
Диагностика глазного герпеса выполняется на основании присутствующих клинических признаков и результатов лабораторных и инструментальных исследований:
- Иммунофлуоресцентный анализ по Каспарову. Осуществляется введение сыворотки с антителами в конъюнктивы. Степень яркости введенного раствора указывает на тяжесть зараженности вирусом.
- Офтальмоскопия. С помощью щелевой лампы исследуется глазное дно на наличие нарушения структуры сетчатки и отека роговицы.
- ПЦР. Изучается образец мазка со слизистой глаза.
- Иммуноферментный тест. Анализ проводится, если имеются сомнения в точности диагноза. Обследование выполняется в 2 этапа с промежутком в 2-3 недели.
- Гониоскопия. Выполняется замер параметров оболочки роговицы и радужки, устанавливается присутствие воспаления, опухолей и чужеродных тел.
- Бесконтактная тонометрия. Измеряется внутриглазное давление.
- Биомикроскопия. Устанавливает возможное повреждение слоя роговицы, пузырьковые высыпания, перешедшие в эрозию.
- ДНК-тестирование. Считается максимально информативным, но из-за своей высокой стоимости используется редко.
- Иммунологический тест крови. Устанавливает наличие в периферической кровяной жидкости T и B-лимфоцитов.
- Серологический анализ. Определяет рост антител при инфекции первичной формы.
- УЗИ. Исследуется задняя структура зрительного органа на предмет помутнения хрусталика и сосудистых отклонений.
- Визометрия. Устанавливается степень зрительной функции.
Методы лечения
При герпесе на глазу необходимо обратиться к офтальмологу. Основная цель терапии – подавление активности вируса и повышение возможностей иммунитета.
Глазной герпес лечится комплексно с использованием:
- противовирусных медикаментов;
- иммуномодуляторов;
- вакцинации против герпеса.
При тяжелом течении патологии проводится хирургическое вмешательство:
- лазерная коагуляция;
- операция по иссечению инфицированного участка.
Основная причина развития герпесвируса на глазах – ослабленный иммунитет. Для улучшения рабочих возможностей иммунной системы назначаются иммуноглобулины и индукторы интерферона:
- Реаферон. Используется в виде капель или уколов в глазные ткани.
- Интерлок. Под воздействием препарата клеточные мембраны модифицируются, образуется барьер, защищающий клетки от атаки вирусных частиц.
- Индукторы интерферона. Прописываются в таблетках и уколах (Циклоферон, Амиксин, Тималин).
Медикаменты противовирусной группы являются основой терапии офтальмогерпеса, применяются в таблетках, каплях, мазях.

Средства локального действия:
- 3 % либо 5 % мазь или крем Ацикловир. 5 % средство используется исключительно для нанесения на внешнюю сторону век, 3 % средство допустимо наносить на конъюнктиву либо роговицу.
- Офтальмоферон. Капли предотвращают переход болезни на роговицу. Используются в совмещении с Ацикловиром или Фенистилом.
- Фенистил-пенцивир. Медикамент эффективен при острой и хронической форме.
- Виферон. Рекомендуется в виде ректальных свеч и практикуется при терапии вирусной инфекции у детей.
Лекарственные препараты в таблетках:
- Действующий компонент валацикловир. Проникнув в человеческий организм, преобразуется в ацикловир (Валвир, Валтрекс или Валавир).
- Активное вещество ацикловир. Препараты с ацикловиром используются при легкой стадии герпеса или для предупреждения болезни (Ацикловир, Зовиракс).
- Основное вещество фамцикловир. Обладают высокой эффективностью (Минакер, Фамцикловир-ТЕВА, Фамвир).
Противовирусные медикаменты и иммуностимуляторы дополняются обезболивающими, антигистаминными, антибиотиками (при наличии бактериальной инфекции), глюкокортикостероидами, если наблюдается некроз глазных тканей и гипотензивными препаратами при проблемном внутриглазном давлении.
Вакцинирование против ВПГ проводится вне острой фазы заболевания разными герпетическими вакцинами.
Популярностью пользуется вакцинный препарат Витагерпавак, разработанный российскими учеными. Прививка делается в предплечье и содержит 5 уколов, каждая инъекция вводится с перерывом в 7 дней. Повторное вакцинирование возможно через 6 месяцев.
Вероятность проявления офтальмогерпеса снижается после вакцинации от ветряной оспы и опоясывающего лишая.
Методы лечения нетрадиционной медицины при офтальмологическом герпесе применяются в сочетании с медикаментозными препаратами.
Эффективные травяные рецепты:
- Медуница или ромашка. Оказывают ранозаживляющее и противовоспалительное действие, облегчают яркость симптомов. Отмерьте 2 ст. л. травы, заварите 500 мл кипятка, настаивайте 2 часа.
Процеженным настоем промывайте глаза несколько раз в день. Длительность лечения – 14 дней. - Арника. Обладает антиоксидантным свойством. Возьмите 1 цветок арники, залейте свежеприготовленным кипятком, выдержите под закрытой крышкой 2 часа, используйте для компрессов или промывания глаз. Процедуру делайте каждые 2 часа.
- Травяной чай. Благотворное влияние на иммунитет оказывает напиток из листьев мелиссы (3 части), соцветий черемухи (3 части) и ягод шиповника (1 часть).
Соедините указанные пропорции сырья, отмерьте 1 ч. л. смеси, залейте 250 мл кипятка и дайте настояться 30 минут. Добавьте 1 ч. л. меда или дольку лимона, пейте 3 раза в сутки.
Возможные осложнения
Своевременно начатое лечение глазного герпеса практически исключает риск развития осложнений. Отсутствие терапевтических мер ведет к усугублению патологии и развитию:

Профилактика офтальмогерпеса
Под профилактическими мерами герпетической болезни в области глаз подразумевается:
- своевременная терапия герпеса другой локализации;
- усиление защитных возможностей организма;
- избегание прямого контакта с человеком больным герпесом;
- лечение других инфекционных болезней.
Герпес глаз проявляется различными формами, при отсутствии лечения ведет к другим серьезным офтальмологическим заболеваниям. Терапия патологии проводится только теми средствами, которые назначил врач.
[youtube.player]Халязион — состояние неинфекционной природы, характеризующееся закупоркой мейбомиевой железы. Как и ячмень, халязион способен к самоизлечению. Для ускорения процесса существует несколько методов, которые позволяют сократить продолжительность заболевания в несколько раз. Сегодня поговорим об этой патологии, ее причинах возникновения, основных принципах лечения и профилактики.
Описание недуга
Халязион — воспалительный процесс, локализующийся вокруг мейбомиевой железы по краю века. Имеет хроническое течение. Выявляется халязион чаще на последних этапах своего развития.
Заболевание занимает в структуре офтальмологических патологий 5%, однако достаточно распространено среди населения.
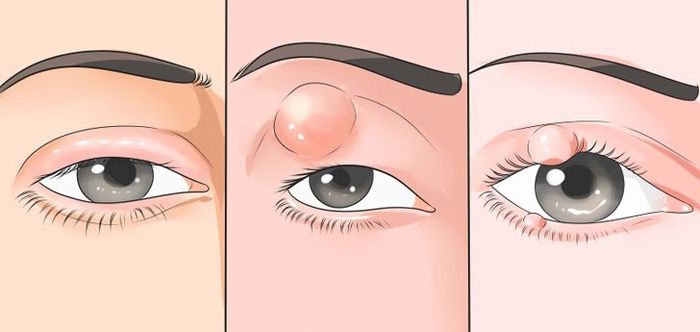
Выделяют следующие виды халязионов:
- на верхнем веке;
- на нижнем веке;
- на верхнем и нижнем веке.
Нередко его путают с ячменем. Отличительной особенностью последнего является то, что болезненность при этом процессе остается на более продолжительное время.
Причины образования шишки
Халязион развивается в результате совокупного действия нескольких причинных факторов.
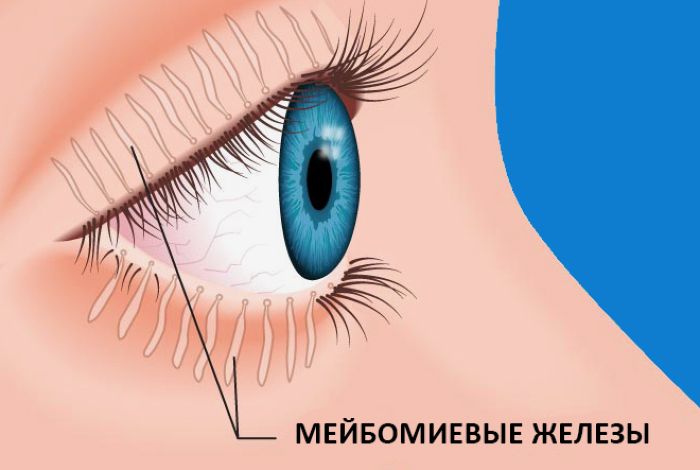
К основной причине образования халязиона относят закупорку выходного канала железы. Это приводит к скоплению секретируемой железой жидкости.
Мейбомиевы железы расположены внутри века, ближе к их краю. Вырабатываемый ими секрет необходим для смазки краев век.
К иным причинам принято относить следующие:
- офтальмологическая патология (блефарит, ячмень, конъюнктивит);
- дерматологические заболевания (контактный и аллергический дерматит);
- иммунодефицитное состояние;
- авитаминоз;
- длительно протекающие сезонные заболевания (ОРВИ, грипп);
- травматическое повреждение глаза, век;
- продолжительный контакт с ядовитыми летучими веществами;
- гормональные изменения, обусловленные возрастными перестройками.
Симптомы
Заболевание развивается достаточно медленно. Халязион представляет из себя образование плотной консистенции. Оно прощупывается по краю века и по размерам напоминает горошину. Отек века — один из первых симптомов. Кожа над ним подвижна и приподнята. Со стороны конъюнктивы нередко отмечается участок покраснения.
Если халязион расположен с внутренней стороны века, то внешне он будет незаметен. При этом припухлость также будет отмечаться с внутренней стороны века, а цвет кожных покровов изменен с внешней стороны.
На ощупь халязион в большинстве случаев не болезненный. Болезненность может появиться при развитии осложнений и более характерна для ячменя.
Окончательная постановка диагноза проводится на основании клинической картины и анамнеза.
К факторам риска, наличие которых может обусловить развитие халязиона, относят:
- перенесенный ячмень (воспаление волосяного мешочка ресницы);
- переохлаждение организма, что особенно часто бывает в холодное время года;
- сниженная защитная функция организма на фоне ослабленного иммунитета или иммунодефицитных состояний различной природы;
- несоблюдение правил личной гигиены;
- использование контактных линз, нарушение правил их эксплуатации.
Также к причинам относят жирный тип кожи, при котором повышенная выработка секрета мейбомиевой железой может в последующем привести к нарушению слезного оттока.
Может ли заболевание пройти само?
Заболевание имеет достаточно медленное течение, и многие пациенты не сразу замечают появление шишки. В некоторых случаях заболевание действительно проходит само, однако нередки ситуации развития осложнений при отсутствии необходимой терапии.
Самостоятельно в основном рассасываются халязионы небольших размеров. Этот процесс может занимать от 2 до 3 недель.
Халязион — воспалительное заболевание, и поэтому лечение направлено на борьбу с этим процессом. Отсутствие необходимого объема лечения может привести к развитию осложнений. В некоторых случаях течение заболевания осложняется слезотечением и размытостью зрения. Именно поэтому при появлении симптомов, перечисленных выше, рекомендуется обратиться к специалисту за необходимым объемом медицинской помощи.
Продолжительность заболевания зависит от его течения. В среднем при отсутствии осложнений халязион разрешается в течение 1-2 недель. Согласно некоторым источникам эта цифра может колебаться от 2 до 8 недель при отсутствии посторонних вмешательств.
Однако исчезновение внешних проявлений патологии не является показанием к прекращению назначенной терапии. Прием антибиотиков должен продолжаться в течение недели. Это позволит избежать рецидивов.
Основный принцип скорейшего выздоровления — соблюдение всех назначений, которые были даны врачом.
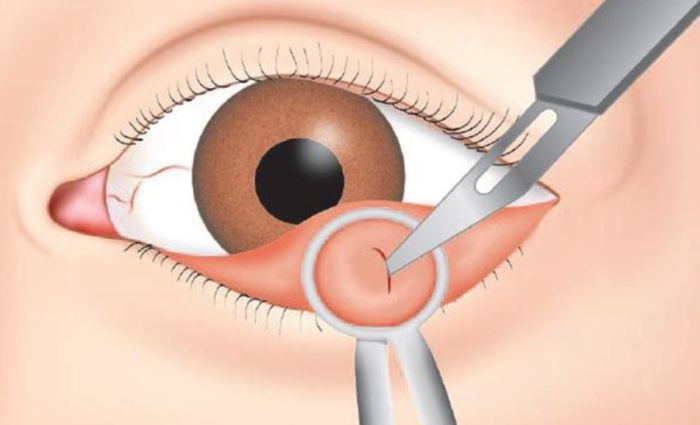
Радикальным, но достаточно быстрым, считается хирургическое вмешательство. Оно проводится пациентам в условиях амбулатории. Заключается процедура в следующем. Перед ее выполнением проводится обезболивание. Используется местная анестезия. Далее на веко накладывается зажим, делают разрез конъюнктивы и кожи и удаляют гнойное содержимое.
Показаниями к проведению хирургического вмешательства относят следующие:
- нарушение зрительной функции глаза;
- эстетический дефект;
- частые рецидивы заболевания;
- воспалительный процесс, протекающий с осложнениями.
Через 2-3 дня от проведения операции пациенты возвращаются к нормальной жизни. Однако после хирургического вмешательства необходимо пропить антибактериальные препараты и через неделю повторно показаться врачу-окулисту.
Также для ускорения процесса используются инъекции глюкокортикоидов.
Прогревание — простый, но достаточно эффективный способ немедикаментозного лечения, который можно использовать в домашних условиях.
Врач офтальмолог высшей категории. Кандидат медицинских наук.
Также в качестве прогревания используется УВЧ-терапия.
Инъекции используются в холодное время года и представляют из себя инъекции стероидов. Введение кортикостероидов производится непосредственно в ткани воспаленной железы, куда вводится тонкая игла. Под воздействием введенного гормона халязион достаточно быстро исчезает. После такого вмешательства показано прогревание и проведение массажа пораженной области.
На ранних стадиях халязиона эффективными оказываются бактерицидные препараты в форме каплей. Также местно используется желтая ртутная мазь. Льняное масло — один из способов натуротерапии.
Что делать ребенку?
У детей халязион встречается достаточно редко. Он более характерен для взрослых старше 35 лет. К причинам его развития в детском возрасте относят те же, что являются характерными для взрослых людей.
Врач может прописать глазные капли, мазь и порекомендовать прикладывать к веку теплые сухие компрессы. Важно отметить, что сухое тепло эффективно лишь в том случае, если отсутствуют признаки воспаления в виде покраснения, отечности и болей.
Что делать, если шишка прорвалась?
Возможен и самопроизвольный прорыв гнойного содержимого халязиона. При этом образование уменьшится в размерах, воспаление спадет и снаружи будет виден гной, который прорвался непосредственно из халязиона. В таком случае необходимо обработать пораженную область антисептическими препаратами для профилактики попадания и развития инфекции. Также желательно обратиться к специалисту.
Профилактика
Профилактика халязиона имеет два основных направления — медикаментозное и немедикаментозное.
В эту категорию включены следующие принципы:
- соблюдение правил личной гигиены;
- прием витаминов;
- рациональный режим питания, сбалансированный по белкам, жирам и углеводам;
- соблюдение режима сна и бодрствования;
- ведение активного образа жизни, борьба с гиподинамией;
- своевременное и полноценное лечение заболеваний различного профиля.
Это направление профилактики халязиона заключается в лечении хронических заболеваний и профилактике их дальнейших рецидивов.
Сюда можно отнести иммуномодулирующие препараты.
В некоторых ситуациях требуется консультация специалиста. Если вы страдаете жирным типом кожи, обратитесь к таким специалистам, как дерматолог и косметолог. Они подскажут вам, как справиться с этим недугом. В дальнейшем это предотвратит повторное развитие халязиона.
Также особое внимание здоровью своего органа зрения рекомендуется обращать категории пациентов, которая пользуется контактными линзами. Необходимо вовремя менять раствор и не использовать линзы с истекшим сроком годности.
Что такое халязион:
Заключение
Халязион — воспалительное заболевание, обусловленное закупоркой выводных протоков мейбомиевых желез их секретом. Оно сопровождается отеком, болевыми ощущениями и покраснением век. В последующем болезненность спадает, и заболевание способно разрешиться самостоятельно. Для ускорения процесса используются горячие компрессы, инъекционное введение кортикостероидов и хирургическое вмешательство.
[youtube.player]Читайте также:


