Герпес при циррозе печени
Любая герпетическая инфекция способна навредить человеческому организму. Этим вирусом заражены около 90 % населения, но проявляется он не у всех. В сравнении с простым герпесом на губах внутренний герпес представляет серьезную опасность для человека. Чаще всего данный недуг диагностируется у детей 3-4 лет и у взрослых людей после 40 лет. Если простой герпес проявляется сыпью на губах или половых органах, то проявления этой инфекции внутри организма диагностировать намного сложнее.
Особенности заболевания
Герпес внутренних органов диагностируется намного реже в сравнении с пузырьковой сыпью на половых органах и губах. Возбудителем недуга выступает цитомегаловирус или вирус герпеса 5-го типа.
После распространения возбудителя заболевания в организме с кровотоком симптомы недуга у каждого человека могут проявляться по-разному. Для внутренней герпетической инфекции характерно поражение сразу нескольких органов, но чаще всего выявляют одну из трех форм этого заболевания:
- Вирусный герпетический гепатит.
- Герпетическая пневмония.
- Инфекционный герпетический эзофагит.
- Герпес заднего прохода.
Если симптомы герпеса 1-2-го типа просто выявить по характерным мелкопузырчатым высыпаниям на слизистой оболочке гортани, уретры, мочевого пузыря и стенках влагалища, то инфекция 5-го штамма диагностируется намного сложнее. Недуг часто сопровождается серьезными осложнениями, которые могут привести к смерти.
Важно: однажды попав в организм, цитомегаловирус остается там навсегда и проявляется при ослаблении иммунной системы человека.
Если у заболевшего герпес на внутренних органах, симптомы заболевания могут быть самыми разнообразными в зависимости от того, какой орган поражен. Ученым до сих пор точно не известно, каким образом происходит заражение. Многие специалисты убеждены, что заражение осуществляется посредством биологических жидкостей (слюны, крови, спермы, мочи). Именно поэтому принято считать, что это происходит при очень близком контакте с носителем вируса.
При этом существуют следующие пути передачи от больного человека к здоровому:
- воздушно-капельный (это не только чихание и кашель, но и поцелуй, при котором инфицированная слюна попадает к здоровому человеку);
- половой способ передачи;
- инфекция может передаваться младенцу во время кормления с материнским молоком;
- внутриутробный (посредством плаценты);
- родовой;
- гемотрансфузионный.
Герпетическая пневмония: симптомы
Если у пациента внутренний герпес, симптомы поражения дыхательной системы проявляются в надсадном кашле, одышке, болезненности грудной клетки. У больного поднимается температура до значительных показателей, он испытывает общее недомогание. Поскольку герпес часто комбинируется с другими патологическими процессами в организме (например, протозойное, грибковое или бактериальное поражение органов дыхания), клиническая картина заболевания неясная.
В том момент, когда герпетический вирусный трахеобронхит распространяется в легких, заболевание проявляется в форме некротической бронхопневмонии. Также причиной двухстороннего герпетического поражения легких может стать простой герпес, локализующийся на лице около рта в момент его попадания в кровоток.
Внимание: смертность от герпесвируса у больных с ослабленной иммунной системой, которые не получают лечение специфическими противовирусными препаратами, составляет примерно 80 %.
Доказано, что дистресс-синдром легких и органов дыхания у взрослого человека довольно часто сопровождается заболеваниями, которые связаны с проявлениями простого герпеса, например, сыпь на губе. Однако влияние этого вируса на формирование такого патологического состояния до сих пор не изучено.
Герпетический гепатит
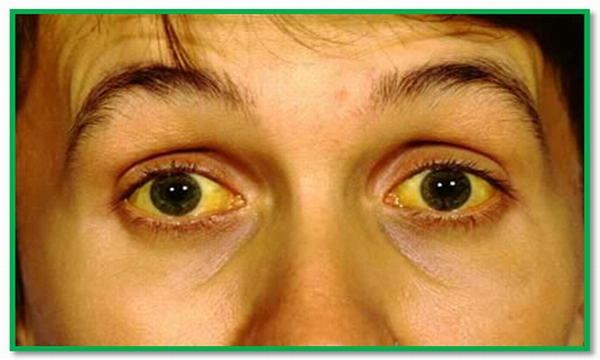
Если у больного герпес внутренних органов, симптомы вирусного поражения печени очень схожи с другими формами гепатита. Главный признак этой болезни – желтуха. У больного кожные покровы и склеры глаз окрашиваются в желтый цвет из-за повышенного уровня билирубина в организме.
Первые признаки герпетического поражения печени следующие:
- повышение температуры;
- присутствуют головные боли;
- общая слабость;
- иногда формируется тромбогеморрагический синдром;
- количество желчного пигмента стремительно повышается.
У больного присутствуют сильные боли с правой стороны, локализующиеся под ребрами, которые могут отдавать в плечо и лопатку. Это связано с увеличением размеров органа и сильным растяжением его оболочки.
Вирусный эзофагит
Симптомы и лечение герпетической инфекции в пищеводе очень схожи с обычным воспалительным процессом в этом органе. При этом поражается слизистая оболочка внутри пищеварительного тракта. Этот недуг возникает вследствие прямого проникновения вируса цитомегаловируса в пищевод через глотку. Порой такое заболевание возникает как следствие реактивации герпесвируса в блуждающем нерве.
В данном случае герпес внутренних органов, а именно эзофагит, проявляется следующими симптомами:
- человеку больно глотать твердую пищу и даже слюну;
- больной ощущает боль сзади грудины;
- стремительная потеря веса.
При обследовании с помощью гастроскопа выявляются множественные язвы на слизистой пищевода. Дно этих язвочек красноватое с фиброзной пленкой на верхней части. Если вовремя не провести лечение, то эти пленки будут способствовать разрыхлению слизистого слоя.
В большинстве случае герпес внутри организма поражает верхнюю часть пищевода. Если болезнь очень запущена, то в процесс вовлекаются и стенки кишечника. В последнем случае герпетической инфекцией будет поражена вся поверхность слизистой пищевода.
Дифференциальная диагностика вирусного эзофагита будет затруднена, если ее проводить с помощью рентгенологического или эндоскопического исследования, поскольку недуг очень похож на термическое поражение пищевода, его травмы, химический ожог или молочницу. Для диагностики необходимо провести вирусологическое и цитологическое исследование биоматериала, взятого во время проведения эзофагоскопии. Именно с их помощью можно идентифицировать возбудителя заболевания, что позволит решить, как лечить больного.
Важно! Внутренний герпес практически не встречается у людей с хорошим иммунитетом.
Герпес заднего прохода

Это заболевание развивается при проникновении герпеса 1- 2-го типа, который может поражать периферические нервные ткани. Проявления этого недуга могут быть разными. У большинства заболевших главным проявлением болезни является сильный зуд в районе анального отверстия. У некоторых заболевших недуг может выражаться в сильной болезненности в этом месте и формировании мелкой пузырчатой сыпи.
Также эта форма герпеса может проявляться другими признаками:
- боль в голове;
- нарушение сна и бессонница;
- общее недомогание;
- повышенная раздражительность;
- высокая температура;
- увеличенные лимфоузлы.
После самопроизвольного вскрытия пузырей они покрываются корочками и заживают. При присоединении вторичной инфекции в этом месте навсегда остаются шрамы. Недуг может легко перейти в герпетическое поражение кишечника. В этом случае на слизистой пищеварительного тракта возникают язвы и эрозии.
Если вовремя не диагностировать и не лечить герпес прямой кишки, то недуг будет прогрессировать, а симптомы станут более выраженными. В дальнейшем это может привести к проктиту, когда в стенках прямой кишки накапливается гной. При этом больного мучают сильные запоры, боль при опорожнении кишечника и вкрапления крови и гноя в кале.
Внимание: реже встречаются другие виды внутреннего герпеса. К ним можно отнести герпетический гломерулонефрит, моноартрит, некроз надпочечников и тромбоцитопеническую пурпуру.
Герпес новорожденных
Огромную опасность цитомегаловирус представляет для младенцев. У них вирус может поражать как внутренние органы, так и ЦНС. Вероятность этого очень высока, если малыша своевременно не пролечили. Активизация цитомегаловируса у новорожденных приводит к смерти в 65 % случаев. Только один из десяти малышей с поражением ЦНС может развиваться и расти согласно возрастной норме.
Самый большой риск внутриутробного заражения ребенка присутствует при первичном инфицировании матери. Если же у беременной произошла реактивация вируса, то риск его передачи малышу низкий. Здесь очень важно то, на каком сроке беременности это произошло. Наиболее уязвимым считается плод в первом триместре беременности.
Лечение
Лечение внутреннего герпеса часто проводится с применением Валацикловира и Ацикловира. В этом случае шансы на ремиссию недуга значительно повышаются. В качестве иммуностимуляторов обычно используют Виферон в свечах. Этот препарат можно применять во время беременности и даже у новорожденных. Если присоединяются бактериальные осложнения, назначают курс антибиотикотерапии.
- При герпесе пищевода необходимо придерживаться принципов здорового питания;
- Во время лечения нельзя курить и пить спиртное;
- При лечении пневмонии обязательно назначают лекарства для разжижения и облегчения выведения мокроты, а также противовирусные препараты;
- При появлении высыпаний на поверхности кожи обязательно используют средства для местного применения, например специальные противогерпетические мази;
- Чтобы в будущем защититься от рецидива заболевания, необходимо укреплять иммунитет и принимать поливитаминные комплексы;
- Полезно ежедневно употреблять свежевыжатые соки.
Особо внимательно к своему здоровью должны относиться те, кто входит в группу риска по заболеванию внутренним герпесом. К ним можно отнести беременных женщин, людей с онкологическими заболеваниями, ВИЧ инфицированных, всех тех, у кого по тем или иным причинам ослаблен иммунитет, а также больных диабетом.
Вылечить внутренний герпес лучше в условиях стационара под наблюдением врачей. Основными составляющими терапии являются иммуномодуляторы и противовирусные препараты. При высокой температуре используют жаропонижающее. В качестве симптоматического лечения применяют противовоспалительные лекарства и обезболивающие.
Избыточное образование фиброзной ткани нарушает структуру печени и в конечном счете приводит к циррозу.
Фиброзная ткань образуется вследствие воспалительных процессов в печени.
Развитие цирроза может долгое время протекать бессимптомно.
Сочетание глицирризиновой кислоты и эссенциальных фосфолипидов способствует устранению воспаления печени и уменьшению степени фиброза.

- оптимальный состав активных компонентов;
- достоверное уменьшение воспаления в печени и степени фиброза;
- благоприятный профиль безопасности.
Использование гепатопротекторов, обладающих фиксированной доступной ценой, — возможность не переплачивать в процессе лечения.
Цирроз печени — это серьезное заболевание, требующее тяжелого и длительного лечения. Однако, причинами данной патологии могут быть совершенно разные факторы, многие из которых поддаются если не лечению, то контролю. В данной статье мы подробно разберем причины возникновения цирроза печени и методы его профилактики.
Характеристика заболевания и стадии развития цирроза печени
Это поражение является конечной стадией различных хронических заболеваний печени. Данный диагноз ставится, когда патологические изменения в клетках органа (гепатоцитах) становятся необратимыми. При циррозе гепатоциты погибают вследствие воспалительного процесса, а на их месте образуется фиброзная (соединительная) ткань. В целом данный процесс можно назвать иммуновоспалительным. В результате структура печени серьезно нарушается.
Разрушение гепатоцитов — крайне опасный процесс, так как данные клетки выполняют множество важных функций: они участвуют в обменных процессах и секреторной деятельности (выделение желчи и переработанных веществ в кишечник), обезвреживают токсины и другие вредные вещества. В результате печень перестает выполнять свои функции в полной мере: вредные вещества попадают в кровеносную систему, вызывая интоксикацию организма.
Гепатоциты — клетки паренхимы печени (печеночной ткани), на основе которых формируются печеночные дольки — структурно-функциональные единицы печени.
В развитых странах цирроз печени входит в шестерку основных причин смерти пациентов от 35 до 60 лет. Во всем мире от него ежегодно умирают 40 миллионов человек, в Европе — порядка 170 тысяч. За последнее десятилетие количество смертельных исходов возросло на 12%. В России частота возникновения цирроза печени составляет 20–35 случаев на 100 000 населения. Стоит сказать, что это в первую очередь мужская болезнь. Сильный пол страдает ей в три раза чаще, чем женщины. Данное заболевание обычно развивается после 40 лет.
Цирроз печени имеет стадийное течение. Каждая стадия отличается степенью патологических изменений, симптомами и необходимым лечением. Для определения стадии используется специально разработанная для этого шкала по Чайлд-Пью. Для верной оценки требуется сдать некоторые анализы, а также учесть клинические проявления заболевания на текущий момент времени.
Первая степень практически не имеет симптомов, так как болезнь компенсирована. Анализы крови характеризуются снижением уровня билирубина, а также уменьшением протромбинового индекса до 60–80 единиц. При этом воспалительные процессы уже начались и погибшие гепатоциты замещаются соединительной тканью.
На второй стадии заболевания начинают появляться первые неспецифичные симптомы: слабость, апатия, головные боли, тошнота и поносы, слабый аппетит, дискомфорт в правом подреберье, кровотечения из носа и кровоточивость десен. У мужчин возможно облысение и увеличение молочных желез. Начинают проявляться печеночная энцефалопатия и асцит. Данная стадия называется субкомпенсированным циррозом, так как болезнь еще можно вернуть в стадию компенсации.
Печеночная недостаточность — комплекс симптомов, который характеризуется нарушением одной или нескольких функций печени.
Асцит — одно из осложнений цирроза, проявляется скоплением свободной жидкости в брюшной полости.
Далее следует терминальная стадия, на которой энцефалопатия и асцит прогрессируют, кожные покровы обретают желтоватый цвет, наблюдается мышечная атрофия и анемия. Данная стадия опасна развитием серьезных осложнений, которые могут привести к летальному исходу. Среди таких осложнений: печеночная кома, тромбоз воротной вены, рак печени, внутренние кровотечения, а также инфекционные осложнения.
Как можно узнать о состоянии печени? Раньше для этого требовалось проведение биопсии, однако сейчас оценка возможна с помощью специального комплекса расчетных тестов, в которых используются результаты исследований крови и минимальные анамнестические данные, однако золотым стандартом остается биопсия. Специально разработанные алгоритмы определяют стадию фиброза (F0, F1, F2, F3, F4) и степень некровоспалительного процесса (А0, А1, А2, А3) по международной общепринятой системе METAVIR. Данная шкала включает в себя анализ 6 показателей: возраст, индекс массы тела, гипергликемия, количество тромбоцитов, уровень альбумина, отношение ферментов аспартатаминотрансферазы и аланинаминотрансферазы.
В зависимости от степени цирроза печени можно спрогнозировать продолжительность жизни пациента. В среднем более 7 лет живут около половины всех заболевших. При компенсированной стадии цирроза не менее 50% пациентов живут 7–10 лет. Субкомпенсированная стадия дает показатель пятилетней выживаемости около 40%. На стадии декомпенсации около 3 лет живут 10–40% пациентов.
Цирроз может быть вызван разными причинами, а самая распространенная из них — вирусы гепатита. Наиболее опасным для печени является гепатит С, так как он приводит к развитию цирроза в 97% случаев. Алкогольная форма развивается в результате неконтролируемого употребления спиртных напитков. Лекарственный тип возникает из-за длительного употребления гепатотоксических препаратов. Врожденная форма цирроза — результат некоторых генетических патологий (гемохроматоз, тирозиноз, галактоземия и др.). При недостаточном кровообращении и длительном венозном застое в печени диагностируется застойная форма заболевания. Обменно-алиментарный цирроз развивается в результате метаболических нарушений. Вторичный билиарный цирроз — следствие нарушения оттока желчи (болезнь развивается через 3–18 месяцев после нарушения проходимости желчных протоков). Если причина болезни не выяснена, такой цирроз называется криптогенным. Первичный билиарный цирроз также относится к категории заболевания неясной этиологии.
Как уже упоминалось, симптомы цирроза печени зависят от стадии заболевания. Основными из них, независимо от этиологии, являются: пониженная трудоспособность, неприятные ощущения в животе, повышенная температура тела, боли в суставах. При осмотре выявляется умеренное увеличение селезенки, увеличение и уплотнение печени, деформация ее поверхности. На более серьезных стадиях наблюдается вздутие живота, тошнота и рвота, возможна диарея при употреблении жирной пищи, тяжесть и боль в правом подреберье. На терминальной стадии могут возникать желтуха, асцит, отеки ног, варикозное расширение вен пищевода. В некоторых случаях развивается геморрой. При обнаружении тех или иных заболеваний печени необходимо обращаться к врачу гастроэнтерологу-гепатологу.
Лечение цирроза — процесс длительный, и он представляет собой не столько лечение, сколько вторичную профилактику. При этом назначается специальная диета, гепатопротекторные препараты и комплекс витаминов, исключается прием гепатотоксических лекарственных средств, алкоголя. В целом сформировавшийся цирроз печени является необратимым состоянием и считается неизлечимым. Этиотропная терапия для большинства форм цирроза печени на данный момент отсутствует, исключением является вирусный гепатит, при котором могут назначаться противовирусные препараты.
При заболеваниях печени пациентам, как правило, назначают так называемую диету № 5, направленную на нормализацию функций органа и улучшение желчеотделения. Пищу необходимо принимать небольшими порциями 5–6 раз в день, при этом следует полностью исключить жареное и жирное. Предпочтение следует отдать вареной и приготовленной на пару пище. Обязательно употреблять достаточное количество воды — не менее 1,5 литров в день. Следует полностью отказаться от алкоголя. Количество белков ограничивается сотней граммов в день, соли —10-ю граммами в день. При асците назначают бессолевую диету.
Продукты, запрещенные к употреблению:
- любые химические пищевые добавки, в том числе консервы;
- жареное, соленое, маринованное, копченое;
- кондитерские изделия, шоколад, мороженое;
- животные жиры, маргарин, жирные мясо и мясные бульоны;
- соленые сыры, молочные продукты с высокой жирностью;
- бобовые, редька, шпинат, редис, щавель, чеснок, лук;
- кислые фрукты и ягоды;
- сладкие газированные напитки, крепкий чай и кофе.
Наиболее популярны при лечении заболеваний печени такие гомеопатические средства, как:
- Phosphor 6, 12;
- Magnesia Muriatica 6;
- Lycopodium 6;
- Nux Vomica 6;
- Mercur dulcis 6 и др.
Кроме того, в гомеопатических препаратах можно встретить вытяжки из майского чистотела Chelidonium majus. Действительно, взятые за основу растения известны как народные средства для восстановления печени. Однако не стоит забывать, что гомеопатия как таковая официальной доказательной медициной не признана, и ее методы не проходят серьезных клинических испытаний. До сих пор не существует веских доказательств того, что она действует за счет заявленных полезных компонентов, а не за счет эффекта плацебо. Далеко не все пациенты гомеопатов отмечают улучшение своего самочувствия. В любом случае, гомеопатическое лечение печени — процесс длительный, занимающий не один месяц. Распад гепатоцитов и рост фиброзной ткани могут развиваться быстрее. Если говорить о циррозе печени, то у больного просто нет времени на рискованное лечение.
При компенсированном и субкомпенсированном циррозе назначается поддерживающая терапия – строгая диета и гепатопротекторы (лекарства на основе глицирризиновой кислоты, фосфолипидов, аминокислот, расторопши (Silybum marianum Carduus marianus) и других компонентов, способствующих восстановлению функций печени). При вирусном циррозе используется противовирусная терапия (ПВТ). Однако, справедливо заметить, что специфического лечения цирроза нет.
Глицирризиновая кислота — это биологически активное вещество, которое в природе встречается в корне солодки (Glycyrrhiza glabra), по имени этого растения оно и получило свое название. Однако гепатопротекторные функции глицирризиновой кислоты были изучены не так давно, поэтому до сих пор ее можно встретить далеко не в каждом лекарственном препарате против заболеваний печени. Особенно эффективен комплекс глицирризиновой кислоты и фосфатидилхолина — многочисленные клинические исследования показали его противовоспалительное, гепатопротекторное и антифибротическое действие.
На декомпенсированной стадии цирроза медикаментозная терапия мало эффективна и необходимо ставить вопрос о трансплантации (пересадке) печени. , Таким образом, лечение цирроза – крайне непростая задача, поэтому лучше его предотвратить. С этой целью при заболевании печени невирусной природы или вирусном гепатите и недоступной ПВТ, врачи могут назначить российский препарат на основе глицирризиновой кислоты, который приемлем по цене и почти не имеет противопоказаний (за исключением стандартных: аллергических реакций на компонент, беременности и периода лактации). Компоненты препарата защищают печеночные клетки от повреждения, уменьшают воспаление, разрастание соединительной ткани и способствуют восстановлению органа.
Если вышеуказанные методы лечения не помогают, проводят трансплантацию (пересадку) печени. Хирургическое вмешательство необходимо на последней, декомпенсированной, стадии заболевания, когда печень уже не выполняет своих функций. Кроме того, часть печени может быть взята у родственника больного или другого человека, который выразил свое согласие на эту операцию.
К числу профилактических мероприятий можно отнести любые процедуры по предупреждению заражения гепатитом, который является частой причиной цирроза печени. Рекомендуется вести здоровый образ жизни, отказаться от алкоголя и соблюдать сбалансированную диету, не увлекаться жареными и жирными продуктами. Следует с осторожностью относиться к чрезмерному приему лекарственных средств, многие из которых являются токсичными для печени. Стоит также позаботиться о нивелировании неблагоприятных экологических условий окружающей среды, которые могут оказывать негативное влияние на клетки печени — больше отдыхайте на свежем воздухе.
Один из эффективных методов предупреждения цирроза — прием гепатопротекторных препаратов при заболеваниях печени. Они защищают клетки печени, восстанавливают их структуру, уменьшают степень воспаления, нормализуют белковый и липидный обмены, приостанавливают развитие фиброза. Так, глицирризиновая кислота обладает антиоксидантной и мембраностабилизирующей активностью, потенцирует действие эндогенных глюкокортикостероидов, оказывая противовоспалительное действие при неинфекционных поражениях печени. Положительный эффект данного соединения был доказан в ходе 54 клинических исследований, из них 31 — рандомизированное. Испытания проводились на разных категориях пациентов, в том числе больных гепатитом и алкогольной болезнью печени. Во всех этих исследованиях профиль безопасности глицирризиновой кислоты был оценен как благоприятный, что позволило включить ее в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) и разрешить для медицинского применения человеком Европейским медицинским агентством (EMA).
Итак, прием современных гепатопротекторов — надежный и безопасный способ улучшить клиническую картину болезни печени, однако любое самолечение недопустимо, и, несмотря на то, что многие лекарственные препараты допущены к продаже без рецепта, обязательно проконсультируйтесь с врачом.

Цирроз печени — тяжелое заболевание, негативно влияющее на работу всего организма, требующее длительного и сложного лечения. Поэтому, если у вас выявлено то или иное заболевание печени, необходимо сделать все возможное, чтобы затормозить патологические процессы и максимально восстановить функции печени. Многое зависит от вас. Начните с самодисциплины, взяв под тотальный контроль ваше питание, распорядок дня и прием лекарств, назначенных врачом — уже только это способно значительно улучшить прогноз.
Может ли быть герпес на внутренних органах? Безусловно. Герпес относится к вирусным заболеваниям. По статистике, им заражены почти 90 % населения, однако большинство даже не подозревает об этом. До определенного момента вирус герпеса находится в спящем состоянии, симптомы проявляются, если иммунная система дает сбой.
Характерные внешние симптомы заболевания всем известны — болезненные пузырьки на губах, возле крыльев носа. Наиболее опасным проявлением инфекции является герпес внутри организма, то есть герпес внутренних органов — генерализованная форма. В этом случае заболевание поражает внутренние органы и несет прямую угрозу жизни человека.

Что такое висцеральный герпес?
Инфекция попадает в организм через слизистые оболочки рта и половых органов. Затем с током крови вирус достигает внутренних органов. Герпес имеет возможность влиться в генетический аппарат клеток нервной системы, после чего остается там на всю жизнь. В ответ на проникновение в клетки вируса иммунитет вырабатывает антитела, которые не дают инфекции распространяться. Поэтому длительное время болезнь протекает скрыто, пациент даже не знает о своей проблеме и продолжает заражать других людей.
Герпес в организме находится в крови почти у каждого человека, но для перехода в активную стадию ему нужны определенные условия.
Активизируется инфекция тогда, когда снижается защита организма. В группу риска попадают беременные, новорожденные дети, пожилые люди, больные раком крови, ВИЧ-инфицированные. Также пусковым механизмом распространения вируса может стать тяжелое инфекционное заболевание (грипп, менингит, ангина и др.).
Висцеральная форма инфекции поражает многие внутренние органы:

По данным исследований ученых-медиков, герпетическая инфекция становится причиной атеросклероза и болезни Альцгеймера.
Симптомы
Симптомы герпеса в организме разнообразны. Герпес в организме человека обычно проявляется в форме осложнений инфекционных или хронических заболеваний. Зачастую больные не могут связать затяжной бронхит или колит с герпетической инфекцией. Симптоматика зависит от того, в каком органе локализуется очаг поражения.
При попадании в легкие вирус вызывает герпетическую пневмонию. Она встречается довольно редко, обычно у пациентов с сильно ослабленным иммунитетом. Возникает на фоне трахеобронхита. Первые симптомы появляются уже через 3-4 дня после проникновения микроорганизмов:
- высокая температура (до 39 градусов);
- затруднение дыхания;
- хрипы в легких;
- кашель с мокротой;
- боль в груди при кашле.

При тяжелом течении развивается дыхательная недостаточность, плеврит, абсцессы. Без своевременного лечения противовирусными лекарствами может наступить летальный исход.
Герпетическое поражение органов пищеварения встречается довольно часто. Первым страдает пищевод, у больного развивается эзофагит герпетического характера (воспаление слизистой пищевода). Легкая форма эзофагита проявляется небольшой температурой, болью в груди. Через пару дней симптомы исчезают. При тяжелом течении пациент ощущает:
- трудности с проглатыванием пищи;
- отрыжку;
- повышенную реакцию на горячие или холодные блюда;
- боли в груди.

Во время обследования на слизистой оболочке органа обнаруживаются язвочки. Однако дифференцировать герпетический эзофагит от химического ожога или травмирования возможно только при помощи цитологического анализа.
Герпес головного мозга (герпетический энцефалит) — серьезная патология, протекающая стремительно и провоцирующая необратимые изменения в мозге. Для герпетического энцефалита характерная специфическая триада признаков:
- Резкое повышение температуры более 39 градусов, которая не сбивается даже сильными жаропонижающими.
- Мышечные судороги.
- Потеря сознания. Это может быть кратковременное забытье или глубокая кома. Обычно пациенты, впавшие в кому, умирают.
Данные симптомы проявляются у всех больных. Также могут возникать специфические проявления:
- галлюцинации;
- амнезия;
- дисфункция глазодвигательных нервов, проявляющаяся как косоглазие, двоение в глазах;
- нарушение речи;
- парезы конечностей.
У детей грудного возраста начинается водянка головного мозга. Пациенты с герпетическим энцефалитом нуждаются в лечении в отделениях реанимации, так как болезнь протекает стремительно и может развиться отек мозга.

У детей герпес ГМ часто протекает в виде менингита. Помимо лихорадки и головной боли, менингит дает следующие характерные симптомы:
- светобоязнь;
- тошнота, рвота;
- слабость, сонливость.
Отличить менингит можно по специфическим проявлениям:
- Симптом Брудзинского. Когда голову больного пытаются приподнять, то происходит непроизвольное сгибание ног.
- Симптом Кернига. Пациент не может выпрямить ногу в колене, если согнут тазобедренный сустав.
Прогноз менингита благоприятный, температура спадает через 3-4 дня, общая продолжительность болезни составляет 11-12 дней.
Если вирус проникает в кишечник, он дает симптоматику, схожую с проявлением геморроя:
- жжение, зуд в области ануса;
- боль при опорожнении кишечника;
- высокая температура;
- следы крови в каловых массах;
- увеличенные лимфоузлы в паху.
Если присоединится бактериальная инфекция, то начнется гнойное воспаление кишечника, что может стать причиной перитонита.
Герпетический гепатит характерен для новорожденных, появившихся на свет от больных матерей. Обычно эти дети рождаются раньше срока, нередко впадают в кому и умирают.
При неосложненном течении заподозрить патологию у малыша можно по следующим признакам:
- желтый цвет кожи;
- постоянные срыгивания;
- плохой сон и аппетит;
- увеличенная печень.

Герпетическое поражение половых органов и мочевого пузыря протекает по типу уретрита, простатита, вульвовагинита. У больного появляются:
- жжение, боль во время мочеиспускания;
- боль внизу живота;
- выделения с неприятным запахом;
- воспаление слизистой наружных половых органов.
Когда инфекция движется по восходящей, то поражаются почки. Пиелонефрит характеризуется болью в пояснице, помутнением мочи, дизурией.

Диагностика
Для диагностики герпеса существует несколько видов исследования. Самые эффективные из них:
- РИФ (реакция флуоресценции). Образец крови обрабатывают антителами со специальной окраской. Если вирус есть, то пойдет специфическая реакция.
- ИФА (иммуноферментный анализ). Данным способом обнаруживают специфические антитела к иммуноглобулину.
- Вирусологический метод. В кровь добавляют ослабленные штаммы вируса. Так можно обнаружить как вирус, так и антитела к нему.
- Метод серологического исследования. Наименее информативный, так как выявляет болезнь только в стадии обострения и не может определить тип вируса.
- ПЦР (полимеразная цепная реакция). Восстанавливают ДНК герпеса путем добавления специальных ферментов. Если вирус отсутствует, то реакция будет отрицательной.
Точно установить диагноз и определить штамм вируса герпеса возможно только с помощью комплекса диагностических мер.
Лечение
Как вывести герпес из организма? На сегодняшний день не разработано препаратов, способных навсегда уничтожить герпес в организме. Применяемые лекарства препятствуют размножению вируса и подавляют его симптомы. Для лечения применяют системные противовирусные препараты и иммуномодуляторы.
- Ацикловир. Подавляет развитие микроорганизмов. Применяют в виде таблеток или инъекций.
- Валацикловир. Обладает более сильным действием по сравнению с Ацикловиром. Не только подавляет вирус, но и препятствует его передаче другим людям.
- Пенцикловир. Применяется при резистентности к Ацикловиру.

- Виферон. Ректальные свечи назначают при герпесе кишечника.
- Циклоферон. Назначают при ослабленном иммунитете. Препарат вырабатывает антитела, которые борются с вирусами.
Если у пациента развилась пневмония, менингит или бактериальный колит, то обязательно используют антибиотики (Амоксиклав, Азиромицин). Симптоматическая терапия включает следующие лекарства:
- Жаропонижающие.
- Анальгетики.
- Противосудорожные.
- Диуретики.
- Гепатопротекторы.
- При тяжелом состоянии больного проводят инфузионную терапию.
Читайте также:


