До прививки корь как кормить ребенка
Прививка против кори включена в Национальный календарь прививок. Двукратное введение вакцины детям вошло в практику со второй половина 90-х гг. Прививка может ставится как планово, так и по эпидемиологическим показаниям. Ниже рассмотрим основные правила вакцинации малышей и детей младшего школьного возраста.
График
О том, когда делают прививку от кори детям, говорит приказ Минздрава РФ от 13.04.2017 г. №175н с последующими изменениями. Плановое вакцинирование детей согласно Нацкалендарю проводится два раза: в 1 год и в 6 лет. Существуют как моновакцины, так и комплексные вакцины против кори и ряда других заболеваний (краснухи, эндемического паротита, ветряной оспы).

Если срок вакцинации пропущен независимо от причины, вакцинация против кори может быть проведена после осмотра ребенка педиатром. Если есть эпидемиологические показания, то вакцинацию ребенку можно проводить, начиная с 1 года до 6 лет в любое время. Важно соблюдать интервал в 3 месяца после первой дозы.

Решение относительно того, во сколько делать прививку от кори, принимают родители или другие законные представители ребенка. Законодательство дает возможность отказаться от любых прививок, сделав отметку в медицинских документах ребенка.
Если оснований для отказа от прививки нет, то первая и вторая дозы вводятся согласно Нацкалендарю: в 12 месяцев и в 6 лет.

Сдвинутый график вакцинации — нередкое явление. Поэтому если родители принимают решение прививать ребенка не в сроки, указанные в Нацкалендаре, стоить помнить следующее:
- Минимальный интервал межу вакцинациями согласно инструкциям к коревым вакцинам должен быть не менее полугода. Например, если ребенок впервые получает коревую вакцину в 5 лет, то следующую прививку против кори можно делать в 5 лет и 6 месяцев.
- Нацкалендарь и международные медицинские рекомендации оперируют минимальными сроками в 3 месяца и 4 недели соответственно относительно детей однократно привитых.

Если у родителей нет достоверных данных о двукратном введении вакцины против кори, то можно проверить напряженность иммунного ответа у ребенка. Национальные санэпидправила говорят о том, что иммунитет к кори проверяется лишь в рамках госсанэпидконтроля.
Если ребенок дважды привит и об этом имеются сведения в медицинских документах, проверять его иммунный статут международные рекомендации не советуют, поскольку есть вероятность ложноотрицательных результатов.
Согласно Нацкалендарю допускается введение разных вакцин, за исключением профилактических противотуберкулезных вакцин, т.е. БЦЖ, в один день. Важно, чтобы уколы проводились в разные участки тела.
Нацкалендарь не говорит, должны ли это быть только живые или только инактивированные вакцины. Соответственно, можно вводить вместе с коревой (или коревой комбинированной) и другие вакцины.

Интервалы для введения других вакцин указываются в инструкции к соответствующей вакцине против кори. Тексты этих инструкций могут содержать информацию о необходимости 1-месячного перерыва между введениями, тексты других — не дают разъяснений по этому поводу. Поэтому в вопросе, какого интервала придерживаться, стоит руководствоваться либо инструкцией, содержащей указание на срок, либо международными медицинскими рекомендациями.
- для двух живых вакцин — 4 недели,
- для инактивированной, вводимой после живой, — любой.
Соответственно, вопрос об интервале будет зависеть от того, живая ли коревая вакцина вводится ребенку или нет.
Вакцинация против кори может осуществляться даже в случае, если у ребенка нету тех прививок, которые стоят в Нацкалендаре раньше. Начиная с 1 года его можно (и нужно, если того требует эпидемиологическая обстановка) прививать как можно скорее, и, как говорилось выше, одновременно с прочими вакцинами, соблюдая правило введения в разные места. Таким образом очередность прививок не имеет значения относительно вакцинации против кори.
Напомним, что реакция Манту является диагностическим тестом, а не прививкой. Поэтому что касается совместимости противокоревой вакцинации и туберкулинодиагностики, медицинские разъяснения по этому поводу сводятся к следующему:

Краснуха, паротит: можно ли вводить одновременно
Прививаться от этих трех инфекций одновременно можно. Сегодня это может быть комбинированная двухкомпонентная вакцина против кори-паротита или против трехкомпонентная вакцина против кори-паротита-краснухи.
Согласно документам ВОЗ при вакцинации комбинированными вакцинами ответ иммунитета на каждый отдельный антиген, а также побочные реакции от вакцинации остаются, как правило, неизменными. Эффективность вакцины, как однокомпонентной, так и комбинированной — одинакова. Воз также указывает на одинаковую иммуногенность при одновременной вакцинации против дифтерии, столбняка, коклюша, ветрянки, пневмококковой инфекции, гепатита В, гемофильной b палочки, а также при одновременном введении полиовирусной вакцины (в т.ч. оральной) или инактивированной полиовакцины.
Куда ставят
Коревая вакцина может вводится подкожно и внутримышечно. Способ введения зависит от конкретной вакцины. Используемые сейчас вакцины, такие как, например:
- M-M-R II — вводится подкожно,
- Рувакс — вводится подкожно или внутримышечно,
- Приорикс — вводится подкожно или внутримышечно.
О точном способе введения необходимо осведомиться заблаговременно у педиатра, чтобы подготовить ребенка к процедуре.

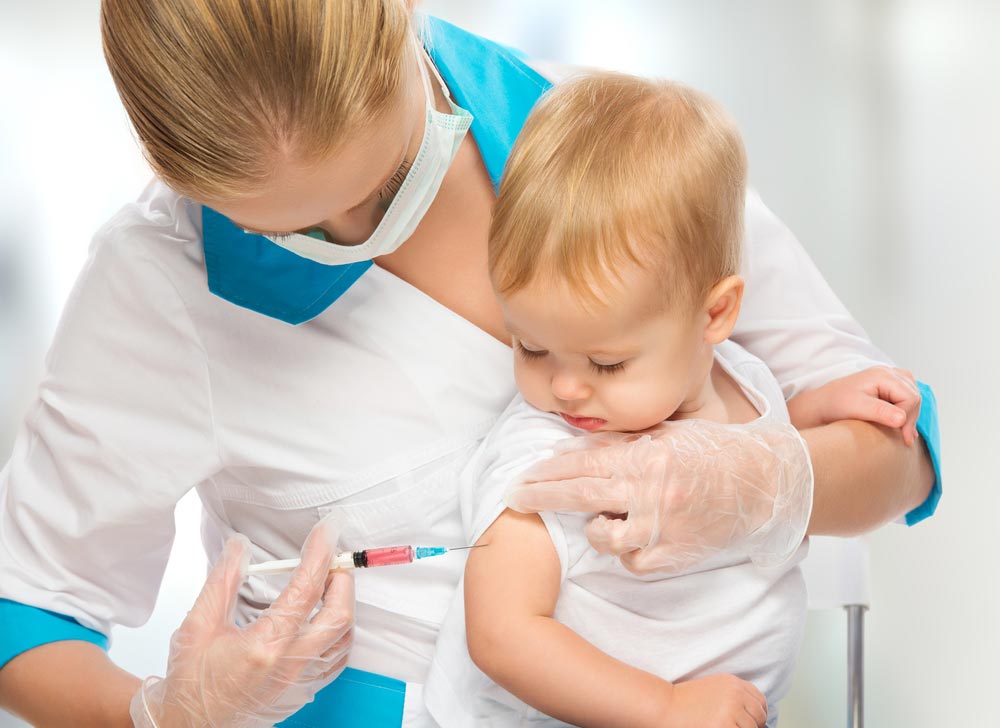
Рекомендации педиатрических ассоциаций говорят следующее:
- Отвлеките и успокойте ребенка, обнимая, поя или тихо разговаривая с ним.
- Если позволяют условия, то малыша можно кормить грудью до прививки и во время нее. Кормление грудью, естественно, предполагается во время введения инъекционных вакцин, а не оральных.
- Улыбайтесь и смотрите ему в глаза. Пусть ребенок знает, что все в порядке.
- Утешайте ребенка любимой игрушкой или книгой. Одеяло, которое пахнет домом, поможет ему ребенку чувствовать себя более комфортно.
- Держите ребенка крепко на коленях, если он уже уверенно сидит.
- Как только ребенок получит все прививки, будьте особенно терпеливы. Держите его на руках и обнимайте. Успокаивающий голос в сочетании с похвалой и объятиями поможет ему понять, что все в порядке.
- Если у ребенка прежде случались обмороки, то во время вакцинации ему лучше лежать.
- Если малышу вводится несколько вакцин за один раз, то первой следует вводить самую неболезненную.
Противопоказания
Противопоказания к вакцинации делятся на общие и специальные. Противопоказания это такие состояния, при которых прививать ребенка нельзя. Однако часто они являются временными и прививка может быть сделана с отсрочкой (Ссылка на cdc.gov).

Кроме этого, стоит различать противопоказания и меры предосторожности. Их наличие (или отсутствие) должен проверить медицинский работник до вакцинации.
Именно поэтому важно пройти допрививочное обследование у педиатра. А родителям необходимо сообщить ему достоверную информацию о состоянии ребенка. Если он болен и врач оценивает его состояние как заболевание средней или тяжелой степени, прививка откладывается до улучшения состояния.
Таким образом, именно тяжесть состояния ребенка и клинические проявления симптомов будут являться маркерами для принятия решения об отсрочке. Легкая степень заболевания поводом к отложению вакцинации не будет.

Перечислим основные общие противопоказания к вакцинации:

Если же врач наблюдает состояние, требующее мер предосторожности, то вакцинация, как правило, откладывается. Однако при явной большей пользе от прививки, чем опасности от соблюдения мер предосторожности, вакцинация проведена будет. Если у ребенка обострение болезни хронического характера, о которых обязательно нужно сообщить доктору, вакцинация также не рекомендуется. В таком случае прививку необходимо отложить до периода ремиссии или выздоровления (это касается острых инфекционных заболеваний).
Во многом специальные противопоказания к коревым вакцинам повторяют общие и касаются:
- детей с серьезным нарушением иммунной системы в связи с врожденными заболеваниями;
- тяжело протекающих ВИЧ-инфекций;
- прогрессирующих лейкемий или лимфом;
- тяжелых онкологических заболеваний;
- лечения большими дозами стероидных гормонов, алкилированными или метаболическими препаратами или детей, получающих лучевую подавляющую иммунитет терапию.
Кроме того, противопоказания разделяются на временные и постоянные. Ко временным относятся инфекции в острой стадии, протекающие тяжело или среднетяжело. К постоянным относятся аллергические реакции (в т.ч. на белок кур или перепелок и аминогликозиды), состояния первичного иммунодефицита, новообразования, а также заболевания крови злокачественного происхождения.

Противопоказания против введения MMR, т.е. тривакцины против кори, краснухи и паротита:
- аллергия тяжелой степени на первую вакцинацию (как на саму вакцину, так и на ее компоненты),
- диагностированный иммунодефицит тяжелой степени у самого прививаемого ребенка либо иммунодефицит у близких родственников (может быть как наследственным, так и приобретенным).
Меры предосторожности при данном виде вакцинации должны соблюдаться, если:
- введение препарата, в составе которого были антитела (≤11 месяцев),
- диагностированные ранее состояния, характеризующие снижением количества.
Вакцинация откладывается, если есть подозрение, что у ребенка туберкулез (активная форма).

Таким образом, вакцинировать против кори не запрещено в тот же день, когда назначены вышеназванные тесты и проба. Однако эти анализы потребуется отложить минимум на 4 недели (и дольше), если их не провели до дня вакцинации MMR.
Последствия
Согласно статистике ВОЗ в целом последствия после вакцинации (т.е. побочные реакции) будут легкими и временными. К этим побочным реакциям можно отнести:
- местные реакции: припухлость и болезненность места прививки;
- температуру до 37,5 градусов;
- увеличение лимфоузлов;
- лихорадка и подъем температуры до 39 градусов (через неделю и позже). Эти состояния могут длиться до 2 дней;
- кореподобная сыпь (через 1-4 недели);
- фебрильные судороги (редко);
- тромбоцитопения (менее 1:30 000 по данным ВОЗ за 2001 г.);
- высыпания, имеющие временный характер;
- тромбоцитопеническая пурпура (1 случай на 30 000 привитых);
- аллергически реакции на такие компоненты, как неомицин, стабилизаторы, желатин, сорбитол;
- анафилактические реакции;
- энцефалопатия (менее 1:1 000 000 по данным ВОЗ за 2001 г.)
- отсроченные реакции с симптомами вирусных заболеваний в слабой форме, штаммы которых включены в вакцину (например, краснухи или ветряной оспы). Это в основном касается живых вакцин. Дети даже при наличии проявлений болезни не заразны для окружающих. Лечения они не требуют и самостоятельно проходят;
- при одновременной вакцинации против паротита может наблюдаться припухлость в районе слюнной железы (околоушной). Как правило, такое наблюдается через 11-23 дня после прививки.

Тем не менее, есть различия в побочный реакциях у детей, привитых КПКВ (вакцинной против кори, краснухи, паротита и ветрянки) и детей привитых КПК и вакцину против ветряной оспы раздельно, но в одно посещение. В первом случае фебрильные судороги наблюдались чаще.

Чем опасна болезнь для тех, кто остался без прививки

Согласно ключевому документу ВОЗ по позиции относительно коревых вакцин корь является высоко контагиозной инфекцией, передающейся воздушно-капельным и контактным путем.
Большинство болевших корью до внедрения вакцинации болели ею с проявлением клинических признаков. До 6-9 месяцев малыши защищены материнским иммунитетом против кори.
Инкубационный период заболевания — до 14 дней, т.е. до появления сыпи может пройти две недели. Заразен заболевший примерно за 4 дня до появления сыпи и следующие 4 дня.
Конец инкубационного периода характеризуется следующими симптомами:
- высокая температура,
- кашель,
- острый ринит,
- коньюктивит,
- сыпь.
Появление последнего признака сопровождается подъемом температуры до 39 градусов, пятна сыпи на слизистой рта — голубовато-белая. Спустя 3 дня после появления сыпи, состояние улучшается. Полное выздоровление при адекватной терапии наступает минимум к 7 дню, максимум — к 10-му.
Риск тяжелого течения заболевания или смерти выше:
- у малышей до 5-ти лет,
- у плохо питающихся детей (особенно при недостатке витамина А),
- у детей с иммунными нарушениями.
Среди осложнений кори наблюдаются, например, средний отит, энцефалит, пневмония, диарейная энтеропатия, острый дефицит витамина А.
Если ребенок проконтактировал с больным корью, это будет являться эпидемическим показание к экстренной вакцинации. Санитарно-эпидемиологическими правилами предусмотрено, что ребенок подлежит вакцинации, если:
- имел место контакт с заболевшим корью (или с подозрением на корь) и
- ребенок ранее корью не болел или
- не был ранее привит или
- нету данных или
- был привит однократно.

Для экстренной профилактики используется нормальный человеческий иммуноглобулин и т.н. титрованные иммуноглобулины, в которых содержатся в т.ч. антитела против кори. Они будут вводится не позднее 5 суток с момента контакта.
Глоссарий. Иммуноглобулин — это препарат из донорской крови, содержащий противокоревые антитела, и формирующий иммунитет в пассивной форме на несколько недель.
Важным последствием для контактных не привитых и не болевших детей является то, что они не будут допускаться к госпитализации согласно указанным санитарным правилам по причине неинфекционного заболевания, а также в социальные организации в течение срока медицинского наблюдения за ними. Эта норма не будет действовать при экстренных патологиях, т.е. в экстренном порядке при угрозе жизни ребенка госпитализируют.
Полезное видео
Доктор Комаровский рассказывает о кори:
О прививке от кори:
Можно ли кормящим делать прививку от кори или гриппа — можно, как и от большинства других инфекций. Но не от всех. Какие вакцины разрешены, какие противопоказаны, и как проводят иммунизацию при грудном вскармливании?
Пример: вакцина от кори вводится в год, а до этого важно, чтобы не заболели мама и те, кто окружает кроху. Если вакцинация не была проведена до беременности, прививка от кори кормящей маме необходима. Тянуть до окончания лактации нет смысла.
Большинство современных вакцин, и живых, и дезактивированных, безопасны при грудном вскармливании. При беременности живые вакцины запрещены, после родов их разрешено использовать.
В грудное молоко способны проникать только вирусы краснухи и желтой лихорадки. В случае с краснухой это не опасно для малыша. Даже если произойдет заражение, болезнь пройдет легко или совсем бессимптомно. От прививки против желтой лихорадки необходимо либо воздержаться, либо на 10 дней перевести ребенка на смеси.
Важно помнить: прививки матери не отменяют необходимости прививать ребенка.

Основные прививки, разрешенные кормящим мамам:
- От гриппа (сезонная). Вакцинация проводится с первых чисел сентября по конец октября, чтобы к началу периода респираторных вирусов успел сформироваться иммунитет. Прививка от гриппа при грудном вскармливании не только разрешена, но и рекомендована: организм женщин, ослабленный после беременности и родов, нуждается в дополнительной защите. Живые вакцины против гриппа сейчас практически не используют, а инактивированные не опасны ни маме, ни ребенку.
- От дифтерии, коклюша и столбняка. Вакцины вводят как вместе, так и по отдельности, ревакцинация проводится раз в десять лет.
- От бешенства. Не вводить сыворотку при укусе животного не просто опасно, бешенство смертельно в 100% случаев. Вводится инактивированная вакцина, ребенку она не вредит.
- От полиомиелита. Если вы были привиты в детстве, у вас пожизненный иммунитет. Ревакцинация нужна в единичных случаях, если предстоит поездка в эпидемические районы.
- От менингококковой инфекции. Разрешена при ГВ.
- От ветряной оспы. Считается безопасной при грудном вскармливании.
- От кори, краснухи, эпидемического паротита (свинки). Иммунитет от кори (в большинстве случаев пожизненный) создается двукратным введением вакцины с интервалом не менее четырех недель. Если не знаете, привиты ли вы, сдайте анализ на антитела. Результат отрицательный — прививка от кори при грудном вскармливании вам показана, не ждите, когда вы закончите кормить своего малыша. Для группы риска (учителя, медработники, люди, имевшие контакт с заболевшими, и т. д.) вакцинация КПК необходима.
- БЦЖ — от туберкулеза. Вакцинация проводится при отрицательном тесте на туберкулез, при грудном вскармливании разрешена.
- От вируса папилломы человека.
- От гепатита В. Для длительного (или пожизненного) иммунитета нужна трехкратная вакцинация.
Кормящим мама запрещена вакцинация:
- от желтой лихорадки. Живая вакцина, способная проникать в грудное молоко, опасна для ребенка. Прививка проводится в исключительных случаях, перед поездкой в регион, где есть эпидемия. Малыша на полторы-две недели переводят на искусственное вскармливание;
- от натуральной оспы. Несмотря на то, что оспа признана побежденной инфекцией, в единичных случаях проводится вакцинация живой вакциной. При беременности, грудном вскармливании прививка абсолютно запрещена;
- от гепатита А. По поводу опасности для ребенка живой вакцины от гепатита А нет единого мнения, но все-таки при необходимости предпочтительнее введение иммуноглобулина, а не прививка.
ВАЖНО!
С осторожностью прививают молодых мам от клещевого энцефалита, прививка от клеща при грудном вскармливании делается только в том случае, если необходимость в ней больше, чем возможный риск для ребенка.
Главное правило при проведении прививки — абсолютное здоровье женщины: никаких инфекционных или обостренных хронических заболеваний.
Прежде чем сделать укол, врач выясняет, чем болела женщина, нет ли у нее аллергии, какие прививки ей делались ранее, как она их перенесла, и т. д. Обязательно измеряют температуру, давление, осматривают слизистые рта.
Специалисты, проводящие вакцинацию, должны предупредить об особенностях прививки: допускается ли мочить место укола, какие возможны побочные реакции, какие принять меры предосторожности и т. д.
Женщины после родов ослаблены, а вакцинация — стресс для организма. Не нагружайте его еще больше — избегайте физических и эмоциональных нагрузок, старайтесь не бывать в местах скопления людей (а значит, и вирусов).
Вакцинация против гриппа, дифтерии, коклюша, столбняка, бешенства, туберкулеза, полиомиелита, ветрянки, гепатита В, свинки, краснухи, прививка от кори при лактации разрешены. От клещевого энцефалита — в редких случаях. От желтой лихорадки и оспы — запрещены.
Доктор Бутрий возражает антипрививочникам на фоне эпидемии кори
На Украине за полгода корью заболели десятки тысяч человек, неутешительная обстановка и в странах Европы. Вспышки кори весной 2019 года были зафиксированы во многих российских городах. Надо ли прививать ребенка от кори перед началом учебного года, если он не получил положенные дозы вакцины в 1 год и 6 лет? Или ждать, пока переболеет корью?
Иногда кажется, что глупость "антиваксов" непобедима. Выкладывал в блоге видеоролик, в котором показана мать, отказавшаяся от прививок: ее ребенок заболел корью, получил осложнение в виде энцефалита, но даже после этого она не очень-то впечатлилась и не торопится предавать свои антипрививочные принципы. Хотя, казалось бы, что может быть убедительнее?
Зато если что-то плохое случится после вакцинации (зачастую даже без теоретической возможности причинно-следственной связи), то все, пиши пропало: пострадавшая семья не только откажется от всех последующих прививок, но и через интернет отговорит еще десятки и сотни семей делать вакцинацию детям. Складывается упорное ощущение игры в одни ворота.
Утром по дороге на работу читал ленту, попался очередной антипрививочный активист, настойчиво призывающий всех водить детей на коревые вечеринки (то есть заражать своих детей корью намеренно). Чтобы вы осознали всю подлость и социальную опасность происходящего: этот человек живет в Одессе, в эпицентре эпидемии кори, от которой рядом с ним продолжают умирать дети.
В который раз удивляюсь, как же легко стать звездой в мире антипрививочников. Пиши против вакцинации что-то мало-мальски складное, передергивай факты, играй на распространенных когнитивных искажениях, манипулируй родительскими страхами, приводи побольше пространных аналогий, пускай в ход примитивную ложь, и аудитория твоя. А уж если внизу приложишь список использованной литературы, то и вовсе станешь "авторитетным экспертом по вакцинации", будь ты на деле хоть сантехником.
Прививка от кори или намеренное заражение ребенка?
Я взял самые одиозные идеи одного из постов автора и провел работу над ошибками. Он сравнивает безопасность и эффективность вакцинации с теми же показателями у болезни (!) после целенаправленного заражения ребенка (. ).
1. Цитата: "После „вечеринки“ ребенок с большой вероятностью заболеет, будет температурить несколько дней, появится сыпь. Однако и после прививки у ребенка на пару дней может подняться температура, да и сыпь вполне возможна".
Это стандартное передергивание в стиле "И в чашке чая можно насмерть захлебнуться, поэтому давайте забудем о правилах безопасности на воде". Риски здесь несопоставимы.
От дикой инфекции умирает каждый тысячный ребенок (иногда летальность достигает 30%!), а риск летальных осложнений от вакцинации менее одного случая на миллион привитых.
Неужели эти показатели можно хотя бы теоретически сопоставлять?! Неужели не очевидно, что человек, который позволяет себе надругаться над фактами в стиле "Вероятность встретить динозавра на улице 50/50 — или встречу, или нет", — это дилетант и шарлатан?
На этом можно было бы и закончить разбор, поскольку если автор допускает такие грязные приемы в посте, то он не заслуживает доверия и дальнейшего внимания. Но его пост лайкают и репостят, то есть его ложь и подтасовки очевидны не всем. Поэтому доведем разбор до конца.
Чем опасна корь и зачем прививаться
2. Цитата: "Но при этом прививку надо делать два раза, а корью болеют один раз в жизни".
А когда учатся опасным трюкам, тысячи раз проводят безопасные тренировки, пока наконец не решатся на полный трюк без страховки. Это разве аргумент против занятий спортом? Надо сразу ставить начинающего лыжника-прыгуна на большой олимпийский трамплин, зато один раз — и все?
3. Цитата: "После кори возможны осложнения. Но они возможны и после прививки".
Блестяще! Опять пренебрежение разницей несопоставимых рисков? Давайте я продолжу аналогию про летающего лыжника: "После прыжка с большого трамплина у неподготовленного лыжника возможны травмы. Но они возможны и у подготовленного".
4. Цитата: "Никто не водит на „вечеринки“ нездоровых детей. Кроме того, есть возраст, при котором вероятность осложнений кори минимальная — от трех до восьми лет".
Никто не предлагает ставить травмированного новичка на трамплин, только здорового. Кроме того, если прыгать в безветренную погоду, вероятность приземления на голову минимальная.
5. Цитата: "Прививка, как мы теперь знаем, не защищает от болезни, но позволяет перенести ее в легкой форме. Корь у привитых сейчас — обычное дело. Привитые взрослые болеют все чаще".
Регулярные тренировки с постепенным увеличением нагрузки и степени риска не защищают от травм, они всего лишь делают увечья легкими. Падения у тренированных лыжников сейчас — обычное дело. Ветераны лыжного спорта калечатся все чаще.
6. Цитата: "Перенесенная в детстве болезнь дает сильный пожизненный иммунитет. Случаи повторного заражения корью — редчайшие".
Да, здесь аналогия с лыжником заканчивается; даже те, кто получал ранее травмы от падений, не застрахованы от новых травм. Но если бы это было возможно и если бы новичок, который при первом прыжке не разбился насмерть, получал бы пожизненный иммунитет от падений, вы бы поставили своего ребенка на этот трамплин? Рискнули бы обречь его на множественные травмы или вполне вероятную смерть ради такой "выгодной" лотереи?
7. Цитата: "Наиболее опасный возраст для кори — первые месяцы жизни. Если мать переболела, она передаст своему ребенку антитела и защитит в эти первые месяцы. Если мать была привита по календарю (в год и в шесть лет) и не переболела, не передаст и не защитит. Увы, сейчас это обычная ситуация".
К сожалению, это самый правдоподобный из всех наездов автора на вакцинацию. Прививка от кори объективно дает меньшее количество антител, чем дикая инфекция, и довольно слабо защищает младенца, особенно когда заболела мать — человек, с которым младенец постоянно в контакте, а значит, он получает от нее огромную дозу вирусов. Этот факт известен врачам и учитывается нами.
И все же это только полуправда, а вовсе не истина. Четкое соблюдение всеми людьми программ иммунизации привело бы к тому, что матери совсем не заболели бы, даже учитывая недостаточный эффект вакцинации, благодаря коллективному иммунитету.
Вакцина от кори не защищает на 100 процентов
Вся стратегия обвинения вакцин этого антипрививочника (как и большинства других) строится на том факте, что они не дают ста процентов защиты и ста процентов безопасности. А раз так, то они не нужны вовсе.
Это кристаллизованный инфантилизм, а не позиция взрослого здравомыслящего человека. Простите, но профиль безопасности "коревых вечеринок" настолько низок, что это как минимум — жестокое обращение с ребенком, а как максимум — покушение на убийство! Как вообще можно сравнивать вакцинацию и заражение дикой корью?!
Да, вакцины не идеальны, но это лучшее, что у нас есть для профилактики кори и ее осложнений. Возможно, в будущем мы разработаем более эффективные препараты, которые полностью исключат возможность даже легких форм кори у привитых и будут защищать младенцев через трансплацентарные антитела, но пока этого не произошло, это совсем не повод тащить ребенка на коревую вечеринку.
Вот такой разбор получился. Несмотря на обилие грубых фактических, статистических и логических ошибок в текстах этого автора, он продолжает пороть чушь и вносить смуту в умы неискушенных в антипрививочных уловках родителей.
Уважаемые родители, еще раз: не ведитесь на россказни дилетантов! Вакцинируйте своих детей своевременно и в полном объеме.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом


У родителей широко распространено мнение, что все детские инфекции на то и называются такими, что ими нужно переболеть в детском возрасте, и тогда они переносятся легко. К сожалению, это очень большое заблуждение.
Большинство этих инфекций не так безобидны, особенно для малышей до трех лет, и могут давать серьезные осложнения. Кроме того, в последнее время участилась тенденция к изменению клинической картины инфекций, увеличению частоты тех инфекций, что ранее были редкостью. Одно из таких заболеваний – корь.
Что это за болезнь?
Корь – болезнь отнюдь не новая, она существует более тысячи лет. Но долгое время ее относили к сыпным лихорадкам, которые в средневековье выкашивали целые города. Пристальное внимание кори стали уделять с 19 века, а в середине 20 века тщательно и подробно описали и начали вести разработку вакцин против этого заболевания. И, кстати, успешно. Причем, во Всемирной Организации Здравоохранения есть план по устранению этой инфекции на земле, подобно черной оспе. Однако, возникает множество трудностей, и пока это лишь долгосрочный проект.
Где, от кого и как можно заразиться?
Это вирус, довольно неустойчивый во внешней среде, он быстро погибает от солнечного света, любых средств дезинфекции и поэтому через одежду, руки, общие игрушки и третьих лиц он не передается. Корь - это вирусная инфекция, которая передается воздушно-капельно – при разговоре, плаче, чихании, кашле. В отличие от краснухи, при которой нужен длительный тесный контакт, при этой болезни зара-зиться можно и при нахождении в помещении, где до этого был больной корью, его вирусы сохраняют-ся там до 2 часов. Доказано, что внутри жилых и общественных помещений вирус кори может разно-ситься на достаточно длинные расстояния по коридорам, попадая в соседние квартиры, комнаты, отсе-ки. Поэтому, реальная опасность грозит всем, кто не имеет иммунитета к кори и кто находится в одном доме с больным, если этот больной не изолирован и спокойно перемещается по дому. Распространению вируса способствует и ток воздуха по системе вентиляции, так что от одного малыша реально может заболеть полностью многоквартирный дом.
Заболевает до 98% контактных, причем большинство из них дети, не имеющие прививок, или взрослые, кто делал прививки последний раз 15-16 лет назад. Малыши, имеющие прививку от кори, надежно защищены от нее, равно как и дети до года, если мама была привита или переболела корью, то есть имеет антитела, которые и передает ребенку. Наиболее опасно заразиться корью для малыша до трех лет. В этом возрасте процент летальных случаев и осложнений очень большой. Корью болеют один раз в жизни. После болезни остается пожизненный иммунитет.
Больной начинает выделять вирусы с последних двух дней инкубационного периода и остается заразен до 4 дня от начала сыпи, а если корь протекает с осложнениями, тогда и дольше. В организм вирус мо-жет проникнуть через слизистые оболочки носа, глотки или глаз, а оттуда с кровью он распространяется по всем органам и системам. Больше всего подходят для фиксации и размножения вируса клетки кожи, слизистые оболочки глаз, верхние и нижние дыхательные пути и ротовая полость. В них развиваются очаги воспаления, которые и формируют картину болезни. Если вирус попадает в нервную систему, развиваются тяжелейшие осложнения – менингиты (воспаление спинного мозга) и энцефалиты (воспаление головного мозга).
Заболевание корью ослабляет иммунитет, поэтому часто присоединяются различные инфекции и обостряются хронические заболевания. Тяжелее всего корь протекает у детей с туберкулезом, физически ослабленных, имеющих анемию, страдавших рахитом в детстве. Такие малыши имеют неблагоприятные прогнозы течения кори.
Как она проявляется?
Срок инкубации при кори обычно около 10 дней, а высыпания появляются на 13 день от момента заражения. Первыми признаками болезни, как и практически всех детских инфекций, являются общие симптомы – повышение температуры причем обычно до 38-39 градусов, головная боль, кашель и насморк, малыш вялый, плаксивый, отмечается снижение его активности и аппетита, он плохо спит. Обычно температура ко второму-третьему дню идет на спад, а вот проявления самой болезни усиливаются.
С момента появления кожной сыпи снова повышается температура, которая растет первые 2-3 дня и, достигая максимума, снижается практически до нормы к 4-5 суткам. Сыпь начинается с областей за ушами и лица, за сутки она заполняет все лицо, в том числе и носогубный треугольник, спускаясь на область шеи и часть груди. со вторых-третьих сток сыпь распространяется на тело малыша и плечи и бедра, к четвертым суткам обсыпает все тело до кончиков пальце рук и ног. Такая этапность очень ти-пична для этой болезни, но в редких случаях этапность может теряться.
Обычно это мелкие, мягкие на ощупь папулки (бугорочки), они розового цвета, размером до зернышка проса или риса. А спустя несколько часов этот бугорок окружается зоной воспаления и красноты. Затем эти бугорки с красными пятнами вокруг сливаются в единое крупное пятно неправильных форм, в центре которых можно прощупать первичные бугорочки. Крупные пятна могут сливаться. Вплоть до образования почти сплошной сыпи с редкими очагами неизмененных участков тела, которые смотрятся резко бледными на фоне пылающих пятен. Реже образуются некрупные пятна с бугорками или сыпь очагами кровоизлияний.
Сыпь держится примерно трое суток и элементы начинают бледнеть в том же порядке, как и возникали, иногда бывает так, что пока сыпь подсыпает на конечностях, на лице она уже начинает бледнеть. Проходящая сыпь становится не такой выпуклой, приобретает синюшный оттенок, а потом превращается в светло-коричневые пятна. Обычно такие участки пигментации держатся до пары недель и могут несильно шелушиться.
Как отражается корь на организме?
При начале высыпаний состояние ребенка резко ухудшается. Появляются вновь общее недомогание, симптомы интоксикации (головная боль, нарушение сна и аппетита), но еще и признаки нарушения работы нервной системы. Может быть угнетение сознания или возбуждение, могут быть бред и галлюцинации. Усиливается проявление насморка, конъюнктивита, сильнее поражаются дыхательные пути – формируется трахеобронхит, иногда и пневмония.
Затрагивается сердечно-сосудистая система – приглушаются оны сердца, понижается давление. Может развиться миокардит – воспаление сердечной мышцы. Страдает система пищеварения – отмечаются боли в животе, расстройства стула, нарушения переваривания. При высокой температуре может быь задержка мочи, ее концентрирование и белок в моче. Увеличиваются лимфоузлы, происходит изменение картины крови – лейкоцитоз с нейтрофилами, а в стадию высыпания они сменяются лейкопенией – снижением лейкоцитов в крови.
Восстановительный период после того как прошли высыпания длится еще некоторое время, несколько недель еще отмечается общая утомляемость, слабость, плохой аппетит. Кроме того. на долгое время ос-тается сниженным иммунитет, поэтому ребенка стоит отграничить от контактов с другими малышами.
Отдельно хочется остановиться на осложнениях, дело в том, что кроме тяжелого течения, корь еще и часто осложняется бронхитами и пневмониями, причем тяжело поддающимися лечению, в том числе и антибиотиками. Опасен коревой ларингит, который может привести к тяжелому стенозу гортани.
При кори нередки тяжелые стоматиты, отягощающие течение болезни и нарушающие процесс кормле-ния и без того ослабленного малыша. Может развиться отит, блефарит (воспаление век), кератит (вос-паление роговицы).
Но самыми тяжелыми являются осложнения со стороны нервной системы – воспаления головного и спинного мозга – энцефалит и менингит.
Чем лечить?
Любое подозрение на корь требует немедленного вызова врача. Кроме того, наблюдение и лечение осуществляется только доктором. В случае не осложненного течения корь требует только противовирусного и симптоматического лечения. Однако, в случае тяжелого течения, особенно у детей до трех лет требуют иногда и госпитализации, и антибиотиков и многих других медикаментов.
Очень важным для родителей являются основы ухода за больным малышом. Обязательным должен быть постельный режим, который сведет к минимуму риск осложнений, спокойная обстановка в доме и забота и любовь родителей. Хорошо проветривайте комнату, тщательно ухаживайте за кожей и слизистыми – умывайте, обтирайте влажной губкой, отрабатывайте глазки, нос и ротик. Комнату малыша следует затемнить, чтобы яркий свет не раздражал глаз больного, поднимите изголовье кровати повыше, чтоб облегчить дыхание. Часто меняйте положение ребенка, берите на руки, чтобы немного подвигаться с ним.
Кормить малыша с корью сложно, аппетит снижен. В остром периоде нужно много поить малыша и кормить понемногу. Протертой пищей в теплом виде, чтобы меньше раздражать слизистые, в основном это должна быть растительно-молочная пища, отварное мясо. Для грудничков же лучшим лечением будет грудное молоко. Потребуется дополнительно витаминотерапия – комплекс витаминов группы В, витамин С и витамин А.
А как же защитить малыша?
Если малыш контактировал с коревым больным, и не имеет прививки, один из методов профилактики кори – пассивная иммунизация. Это введение готовых антител, а на сегодня, противокоревого гамма-глобулина. Он водится уколом в мышцу в дозе 1.5 мл чтоб облегчить течение болезни, или в дозе 3 мл. если хотят предотвратить развитие кори. Однако, эта мера эффективна только при условии. Что эта процедура проведена не позже шестых суток от начала инкубационного периода. Готовят этот препарат из пуповинной крови, и он дорог. По современным действующим инструкциям он применяется детям от 3 месяцев до трех лет включительно, а старше трех лет у ослабленных детей, с иммунодефицитами, хроническими болезнями и туберкулезом. Если корь подозревают в стационаре – иммунизируют всех детей, находящихся на лечении вне зависимости от возраста. Это позволило снизить риск осложнений и летальных исходов.
Основой профилактики кори является вакцинация. Первые вакцины были разработаны в Советском Союз, и до сих пор вакцину от кори готовят по технологии разработанной нашими учеными. Вакцина живая, имеет ослабленный неопасный штамм вируса, формирующий стойкий иммунитет на 10-15 лет. Она обычно переносится хорошо, не давая осложнений. На сегодня вакцину вводят вместе с краснуш-ной и паротитной вакциной, в возрасте 12 месяцев. Ревакцинацию проводят в шесть лет перед школой, чтобы усилить эффект. Вводится вакцина в область плеча, внутримышечно, или под лопатку.
Прививку нельзя делать детям, имеющим аллергию на антибиотики амингликозидного ряда, на куриный белок и перепелиное яйцо. Не делают прививок малышам, болеющим острыми заболеваниями. имеющим обострения хронических или получающих гормональную или иммуносупрессивную терапию. Кроме того, не делают прививок беременным женщинам, однако, если в семье есть ребенок, кото-рого привили от кори, он не опасен для беременной.
Читайте также:


