Дифференциальная диагностика отрубевидного лишая
Отрубевидный лишай (синоним - разноцветный лишай) – это грибковое поражение поверхностного рогового слоя кожи (эпидермиса) у человека.
Латинское название: Pityriasis versicolor
Код по МКБ10: B36.0
Другие синонимы: лишай желтый, лишай разноцветный, солнечный грибок, солнечный или пляжный лишай.
Лечение отрубевидного лишая – у дерматолога.
Содержание:
Причины
Единственная причина возникновения отрубевидного лишая у человека - дрожжеподобный грибок Pityrosporum (то есть он похож на дрожжевые грибки).
Этот возбудитель имеет три формы: Malassezia furfur (мицелиальная форма), Pityrosporum orbiculare (округлая форма) и Pityrosporum ovale (овальная форма грибка). В норме у человека в коже могут находиться Pityrosporum orbiculare и Pityrosporum ovale, но лишай они не вызывают. Как только эти формы грибка переходят в форму Malassezia furfur, у человека развивается разноцветный лишай.
Болеют в основном молодые люди, чаще мужчины, в странах с жарким и влажным климатом. Дети и старики крайне редко болеют.
Если отрубевидный лишай появляется у ребенка или пожилого человека, следует искать основное заболевание или предрасполагающий фактор, которые и привели к развитию грибковой инфекции на коже.
Заболевание хроническое, часто возникают рецидивы.
Контагиозность (то есть заразность) низкая. То есть грибок, конечно, передается от человека к человеку. Но заразиться от больного отрубевидным лишаем вам вряд ли удастся. Ведь с вероятностью 90% этот возбудитель есть у каждого человека на Земле.
Кроме главной причины, выделяют предрасполагающие факторы, которые способствуют развитию грибка в коже человека:
- сахарный диабет и другие эндокринные заболевания,
- ВИЧ и иммунодефицит в результате лечения рака крови,
- повышенная потливость тела человека,
- стрессы,
- наследственная предрасположенность, особенный состав пота и избыток кожного сала,
- заболевания органов ЖКТ,
- в целом – снижение иммунитета, который призван бороться с грибком.
Симптомы
- Основные симптомы и жалобы больных: пятна, небольшой зуд и шелушение.
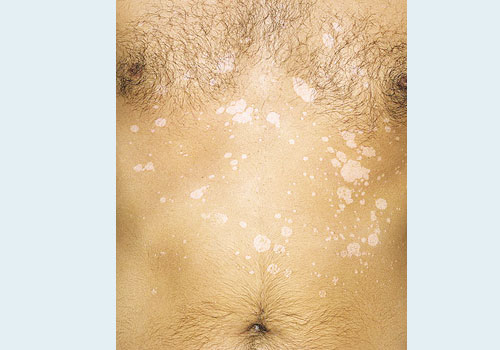
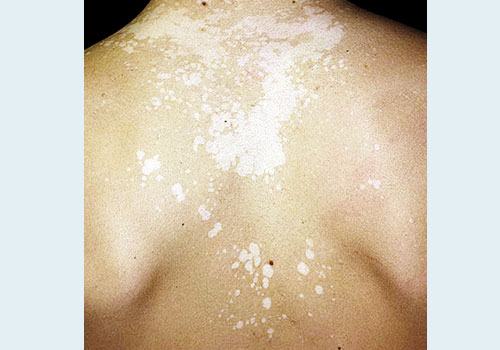
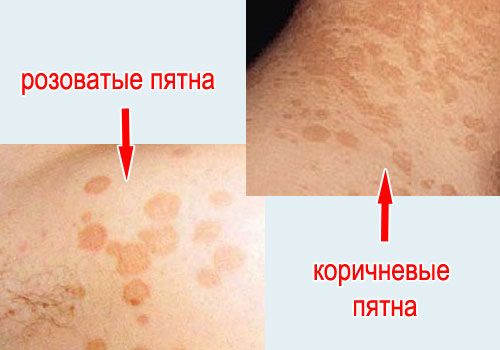
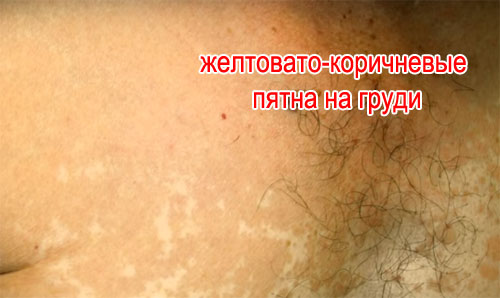
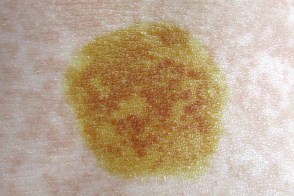
- Главный симптом разноцветного лишая – пятна на коже разного цвета: розоватые, белые и желтовато-коричневые пятна.

Если отрубевидный лишай располагается на волосистой части головы, это называется себореей, или перхотью.
Симптомы точно такие же – пятна, кожа головы чешется, шелушение. При этом как раз шелушение и беспокоит чаще всего пациентов.
Как лечить отрубевидный лишай на голове и других оволосенных участках тела – да точно также, как и на остальных участках тела. Только выбирать надо не крем или мазь, а спрей или раствор для наружной обработки кожи плюс шампунь с противогрибковым средством.
Диагностика
Диагноз отрубевидного лишая у человека ставится на основании:
1) Основных симптомов: пятна на коже разного цвета, сливающиеся в конгломераты.
2) Отрубевидное шелушение пятен.
3) Пятна без воспаления.
4) Диагностика под микроскопом – главный инструментальный метод диагностики разноцветного лишая. Соскабливают отшелушенные частички кожи с поверхности пятен, обрабатывают калиевой щелочью и смотрят под микроскопом. Видны как сами грибы, так и их мицелий.
5) Осмотр кожи под лампой Вуда. Лампа Вуда (Wood) – это ультрафиолетовая люминисцентная лампа с увеличительным стеклом для осмотра кожи.
Пятна отрубевидного лишая под лампой Вуда дают отличное от окружающей кожи желто-зеленоватое свечение или красновато-бурое. Причем разноцветные между собой пятна лишая дают также разное свечение и под лампой Вуда.

6) Йодная проба, или проба Бальцера – важный диагностический симптом. Ее можно провести в домашних условиях и если не поставить, то заподозрить диагноз разноцветного лишая самому.
Берут настойку йода, смазывают пятна и окружающую здоровую кожу. Через несколько секунд протирают, чтобы не было капель йода на коже. Здоровая кожа становится желтоватой, а пятна отрубевидного лишая избыточно впитывают йод и становятся коричневыми.
7) Симптом Бенье, или муковидное шелушение. При поскабливании очагов поражения кожи, например предметным стеклом или скальпелем, появляется мелкое муковидное шелушение.
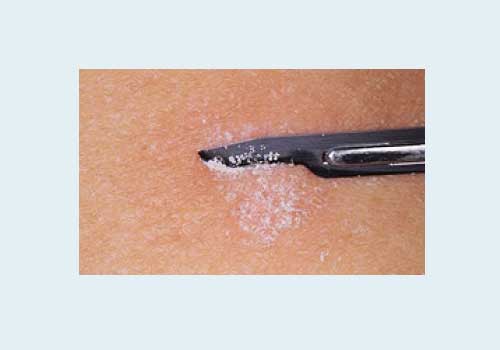
Дифференциальная диагностика проводится:
- С невусом Беккера в стадии, когда еще нет роста волос. Читать статью про невус Беккера.
- С розовым лишаем Жибера также в начальной стадии. Читать материал про розовый лишай.
Лечение
Лечение отрубевидного лишая имеет лишь косметические показания, так как ни воспаления, ни поражения других органов при этой болезни нет. Такие больные незаразны, так как грибок присутствует практически у всех людей, дело лишь в иммунитете.
Как надо лечить отрубевидный лишай:
1) Коррекция основного заболевания (если такое есть), приведшего к появлению отрубевидного лишая. Нельзя забывать об этом направлении. Обязательно надо избавиться от провоцирующего фактора.
2) Местное лечение кожи.
Проводится всегда.
Используются кремы, мази, шампуни, спреи и растворы с противогрибковыми (антимикотическими) средствами.
- Кетоконазол (микозорал или низорал) – мазь или крем. Смазывают пораженные лишаем участки 1-2 раза в день в течение 3 недель – до исчезновения симптомов отрубевидного лишая.
- Акридерм ГК. читать подробно про Акридерм ГК Это мазь, в составе которой бетаметазон + клотримазол + гентамицин. Используется при разноцветном лишае редко, в основном при сочетанной вторичной инфекции и большой выраженности высыпаний. Курс лечения 1-2 недели, затем переходят к обычным, негормональным кремам.
- Тридерм. читать подробно про Тридерм Это западный аналог Акридерма ГК, только дороже. Инструкция по применению такая же.
- Шампунь Низорал – для мытья тела и головы. Голову тоже надо лечить, так как перхоть присутствует почти у всех пациентов с цветным лишаем.

Точно такая же схема лечения при использовании следующих местных противогрибковых средств:
- клотримазол (крем или раствор),
- миконазол (крем),
- тербинафин (ламизил) – крем,
- фунготербин (спрей или гель),
- оксиконазол (крем),
- термикон (спрей или крем).
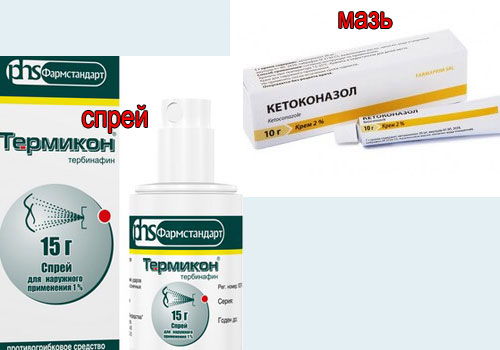
Если разноцветный лишай поражает участки с ростом волос (на голове, в паху, на половых губах или члене), лучше использовать не мази или кремы, а спреи или растворы вышеназванных препаратов.
3) Общее лечение.
- при распространенных поражениях на больших участках кожи,
- при ослабленном иммунитете,
- при неэффективности местного лечения спустя 2 недели.
Но ряд дерматологов советует всегда использовать системные противогрибковые препараты одновременно с кремами или мазями. Эффективность такого лечения выше благодаря воздействию на грибы в волосяных луковицах.
Внимание: общее лечение без местного лечения неэффективно!
Назначаются противогрибковые препараты в таблетках или капсулах, которые надо принимать внутрь.
- Флуконазол (в капсулах по 150 мг). Как принимать: по 2 капсулы 1 раз в неделю – на курс 2 недели. То есть приняли в понедельник 2 капсулы, через неделю – еще 2 капсулы. Быстро, дешево и эффективно.
- Итраконазол – по 200 мг один раз в день – в течение 1 недели.
- Кетоконазол – по 200 мг один раз в день – в течение 3-4 недель.

- Флуконазол – по 2 капсулы 1 раз в неделю – курс 2 недели.
- Шампунь Низорал – мыть голову и тело ежедневно вечером первую неделю. И через день – 2 и 3 неделю.
- Вместо Низорала для тела можно использовать спрей Термикон – 1 раз в день наносить на пораженные участки – 3 недели.
- Салициловая кислота – смазывать пораженные участки 1 раз в день утром.
- Прием поливитаминов (Компливит, Селмевит и другие).
- Комплекс мероприятия для повышения иммунитета. Читать статью - как повысить иммунную систему.
- Нельзя принимать никакие противогрибковые средства внутрь, так как они могут отрицательно подействовать на плод.
- Наружно, местно лучше всего использовать шампунь Низорал. И только в тех случаях, когда польза для тела матери превышает риск для плода. Лечение следует согласовать со своим гинекологом.
- В большинстве случаев лучше дождаться родов и потом провести полноценный курс лечения.
- Запомните: возбудитель никак на плод не действует и на роды не влияет.
- Не принимать препараты внутрь.
- Не обрабатывать мазями и кремами грудь.
- Должен исчезнуть первый симптом - шелушение на пятнах.
- Должны пройти пятна, по крайней мере розовые и коричневые. Белые пятна еще какое-то время могут сохраняться, пока кожа равномерно не загорит на солнце.
- Должны отсутствовать грибы и нити мицелия грибов в соскобе с кожи.
Профилактика
Запомните: если пятна прошли, это не значит, что они не вернутся. Болезнь хроническая, навсегда вылечить не удается. Поэтому обязательна профилактика!
- Прием кетоконазола – 400 мг один раз в месяц – каждый месяц. Либо прием другого противогрибкового препарата.
- В мае месяце, перед тем, как начнется летний период: шампунь Низорал – мыться один раз в день – 3 дня подряд.
- Одежду стирать при 95% на весь период лечения.
- Одежду проглаживать горячим утюгом на весь период лечения.
- Не носить синтетическую одежду – она не впитывает пот.
- При избыточной потливости: применение антиперспирантов и одежду часто менять!
- Лечение всех заболеваний и коррекция состояний, которые привели к появлению отрубевидного лишая.
- Укрепление иммунной системы разными методами – обязательно.
- Можно ли ходить в солярий и загорать? На время лечения – нельзя. После лечения – можно и даже нужно слегка загорать на солнце, так как солнечный свет убивает возбудителя - грибок.
Отзывы
Отзывы пациентов: чаще всего проводимые курсы лечения современными препаратами дают положительный эффект. Признаки болезни исчезают быстро. Но спустя несколько месяцев они могут вернуться. Болезнь хроническая и как ее вылечить раз и навсегда – никто не знает.
Отзывы и рекомендации врачей-дерматологов: необходимо проводить самостоятельную профилактику рецидивов болезни, а один раз в 3 месяца показываться дерматологу.
С отрубевидным лишаем служат в армии. Правда, если у парня рецидив заболевания и есть жалобы (зуд, шелушение), то ему могут дать отсрочку от призыва с направлением на лечение в кожно-венерический диспансер. К следующему призыву в армию он должен вылечить рецидив болезни.
[youtube.player]Отрубевидный лишай (син.: разноцветный лишай, pityriasis versicolor, pityriasis furfuracea) — грибковое заболевание кожи, характеризующееся поражением рогового слоя эпидермиса. Возбудителем данного заболевания является гриб Pityrosporum orbiculare или P.
Отрубевидный лишай (син.: разноцветный лишай, pityriasis versicolor, pityriasis furfuracea) — грибковое заболевание кожи, характеризующееся поражением рогового слоя эпидермиса. Возбудителем данного заболевания является гриб Pityrosporum orbiculare или P. ovale. Однако вопрос о том, представляют ли обе эти формы один организм на разных этапах его развития или являются обособленными видами, до конца не решен. В настоящее время принято считать, что обе микроморфологические разновидности P. оrbiculare и P. ovale представляют различные стадии в жизненном цикле гриба. При этом его овальная форма — P. ovale чаще встречается на коже волосистой части головы, а круглая — P. orbiculare — на коже туловища [25]. Правильная таксономическая идентификация липофильных дрожжей, вызывающих данное заболевание, до сих пор является предметом дискуссий. Некоторые ученые предпочитают название Pityrosporum orbiculare, другие же — Malassezia furfur. Благодаря молекулярным технологиям в настоящее время установлено 10 видов рода Malassezia. Ogunbiyi A. O. и George A. O. (2005) выделили наиболее часто встречаемые виды Malassezia: М. furfur, M. symboidalis, M. obtusa, M. globosa, M. restricta, M. slooffiae и M. pachydermatis [12, 15, 17].
В результате проведенного ими анализа установлено, что причиной развития отрубевидного лишая у людей чаще всего является M. globosa. Hort W. и соавт. (2006), обследовав 112 пациентов с диагнозами себорейный дерматит, атопический дерматит, разноцветный лишай и СПИД, установили, что у данных больных присутствовали различные виды грибов Malassezia. По данным авторов, M. globosa являлась наиболее патогенной разновидностью и чаще регистрировалась у ВИЧ-положительных пациентов и больных разноцветным лишаем. В группе больных себорейным дерматитом наряду с M. globosa выделялась M. sympodialis.
Довольно длительно в научной литературе обсуждался вопрос о контагиозности гриба. Раньше считалось, что передача инфекции происходит либо при непосредственном контакте с больным, либо через зараженное белье. Данное наблюдение было основано на высокой распространенности этого заболевания среди лиц одной семьи. Однако в настоящее время доказано, что разноцветный лишай не обладает контагиозностью, и установлена генетическая предрасположенность к развитию кератомикоза: известные случаи семейного заболевания объясняются сходным типом кожи у членов семьи, находящихся в кровном родстве [6, 25, 28].
Возбудитель разноцветного лишая выделяется у 10–15% населения, причем в 2 раза чаще у мужчин. Заболевание в основном развивается в возрасте 15–40 лет. Для данного микоза характерно ухудшение в летнее время, возможны случаи спонтанного излечения. У некоторых пациентов заболевание приобретает хроническое, склонное к рецидивам течение. Однако в большинстве случаев P. orbiculare (ovale) проявляет свои патогенные свойства только в юношеском возрасте [1, 2, 6, 9]. P. orbiculare (ovale) — липофильный гриб, поэтому интенсивность заселения кожи связана с функцией сальных желез. В частности, у детей младше 5 лет гриб не обнаруживается вовсе, в то время как у 15-летних он выявляется в 93% случаев. Далее с возрастом процент обнаружения Р. orbiculare уменьшается, что еще раз подтверждает предположение о взаимосвязи между присутствием гриба и функциональной активностью сальных желез [6, 26]. Первичным местом локализации кератомикоза являются устья сально-волосяных фолликулов, здесь гриб размножается, образуя колонии в виде желтовато-бурых точек. Грибы концентрируются вокруг сальных желез, используя их секрет как источник жирных кислот, необходимых для их роста и развития. Повышенная влажность воздуха также содействует патогенности гриба, о чем свидетельствует высокая распространенность разноцветного лишая среди населения тропических и субтропических стран. Так, частота заболеваемости в умеренном климате составляет 2%, в тропическом и субтропическом — до 40% случаев [6, 16, 19, 24, 26].
Являясь дрожжеподобным грибом, Р. orbiculare обладает многими качествами, присущими данной группе грибов. В частности, заболевание развивается при трансформации сапрофитной формы в патогенную при особых, благоприятных обстоятельствах. Развитию заболевания способствуют: повышенная потливость, себорея, уменьшение физиологического шелушения кожи, пониженное питание, патология внутренних органов. Разноцветный лишай — своеобразный маркер сахарного диабета, туберкулеза, ревматизма, СПИДа. При этих заболеваниях его обнаруживают у 52–63% больных. Если отрубевидный лишай развивается на фоне туберкулеза, лимфогрануломатоза и других заболеваний, сопровождающихся потливостью, возрастных ограничений не существует и клинические признаки данного дерматоза могут наблюдаться в любом возрасте [6]. В литературе описывался случай разноцветного лишая, диагностированного у трехмесячного ребенка, больного лейкемией [23].
В последние десятилетия отмечаются гематогенные инфекции, обусловленные M. furfur, они описаны у ослабленных и иммуносупрессированных больных, особенно после трансплантации органов, а также у детей неонатального возраста, получавших липиды через центральный венозный катетер [1, 11, 13, 24].
Наличие у P. orbiculare перекрестно реагирующих антигенов с грибами рода Candida провоцирует развитие аллергических реакций немедленного, иммунокомплексного и замедленного типов. Исследованиями, проведенными различными авторами, доказано, что одним из основных факторов риска формирования осложненных форм атопического дерматита в раннем возрасте у детей является преобладание грибов рода Мalassezia. Присоединение ассоциированной грибковой инфекции изменяет клиническую картину атопического дерматита, которая характеризуется более тяжелым течением, распространенным процессом и резистентностью к традиционной терапии [10, 16, 27]. Согласно наблюдениям Mayser P. и соавт. (2000) у пациентов с колонизацией P. orbiculare на волосистой части головы и на шее чаще регистрировались специфические антитела IgE, чем у пациентов с локализацией на коже туловища. Кроме того, автор установил, что пациенты с Malassezia чаще жаловались на диффузное поредение волос.
Имеются данные, подтверждающие роль P. orbiculare в развитии себорейного дерматита. В результате своей жизнедеятельности эти грибы расщепляют триглицериды кожного сала до свободных жирных кислот, и те в свою очередь являются прямой причиной дерматита на поверхности кожного покрова, однако это предположение еще требует доказательств [8]. В частности, получена экспериментальная модель себорейного дерматита путем втирания в кожу испытуемых культуры P. orbiculare. В дальнейшем отмечен регресс экспериментального дерматита под воздействием различных антимикотических препаратов, что подтвердило этиологическую роль P. orbiculare при себорейном дерматите. При этом, если в норме микрофлора волосистой части головы содержит 46% этого грибка, то при перхоти она на 74% состоит из них, а при себорейном дерматите количество грибов достигает 83% [6, 28].
Необходимо помнить, что себорейный дерматит, ассоциированный P. orbiculare (ovale), может быть единственным самым ранним проявлением СПИДа. По данным зарубежных авторов, от 30% до 80% пациентов с ВИЧ-инфекцией имеют себорейный дерматит, по сравнению со здоровыми молодыми людьми, у которых данный дерматоз диагностировался лишь в 3–5% случаев. Для СПИД-ассоциированного себорейного дерматита характерны стойкость к проводимой терапии и папулезные высыпания, напоминающие псориаз [1, 8, 9, 13].
Особенностью клинической картины отрубевидного лишая является наличие псевдолейкодермы. Мнение ученых о причинах возникновения неравномерной окраски кожи при данном дерматозе разделилось. Некоторые исследователи считают, что P. orbiculare (ovale) в процессе окисления ингибирует активность тирозиназы, что приводит к уменьшению синтеза меланина и клинически проявляется возникновением истинной лейкодермы [6]. По мнению других авторов, разрыхленный роговой слой на очагах поражения препятствует проникновению ультрафиолетовых лучей в глубину эпидермиса. Поэтому пораженные очаги после удаления чешуек во время водных процедур становятся более светлыми, чем окружающая здоровая кожа [2, 9].
Как правило, диагностика не представляет затруднений, однако имеется несколько моментов, на которые необходимо обратить внимание практикующему врачу. Во-первых, у лиц, получавших лечение и прошедших облучение ультрафиолетовыми лучами, проба Бальцера будет отрицательной. Во-вторых, выявление участков поражения на волосистой части головы имеет практическое значение: если врач не обратит внимания на данную локализацию кератомикоза, то возможна большая вероятность рецидива. Для диагностики очагов поражения на волосистой части головы используют лампу Вуда (очаги имеют зеленовато-желтое, желтовато-коричневое или буроватое свечение). В-третьих, розовато-коричневые пятна едва заметны на белой коже, поэтому при осмотре на них часто не обращают внимания, но летом при наличии загара они становятся более заметными. И последний нюанс: у лиц без иммунного дефицита изолированные пятна не превышают, как известно, размеров 1–1,5 см в диаметре, но при выраженном иммунодефиците они могут достигать величины 5 см в диаметре. При этом отмечаются не только диссеминированный характер, но и насыщенная пигментация и инфильтрация элементов разноцветного лишая. У больных СПИДом разноцветный лишай чаще проявляется как себорейный дерматит, реже как атопический дерматит и множественные фолликулиты на участках кожи с явлениями васкулита и некротического компонента.
Атипичное течение разноцветного лишая описывали различные авторы [11, 14]. К редчайшим проявлениям разноцветного лишая относится поражение кожи подошв. В отечественной литературе о такой локализации сообщает Руковишникова В. М. (1999), которая в своей монографии ссылается на наблюдения В. П. Жирковой (1977) 16-летнего мальчика с гипергидрозом, у которого наряду с высыпаниями разноцветного лишая в типичных местах (грудь, спина, шея, лицо) имелись очаги микоза на подошвах. Отмечена выраженная торпидность очагов поражения этой необычной локализации. Даже при прошествии четырех месяцев лечения сохранялись невоспалительные буроватые пятна неправильной формы и очертаний на пятках и в переходной складке от пальцев к подошве.
Дифференциальную диагностику отрубевидного лишая проводят с сифилисом (с сифилитической розеолой и лейкодермой). Диагноз сифилиса подтверждают положительными результатами классических серологических реакций (КСР), реакцией иммобилизации бледных трепонем (РИБТ), реакцией иммунофлюоресценции (РИФ). Кроме того, розеола при вторичном сифилисе имеет розовато-ливидный оттенок, исчезает при диаскопии, не шелушится, не флюоресцирует в свете люминесцентной лампы, проба Бальцера отрицательная.
При сифилитической лейкодерме не бывает сливных гиперпигментированных пятен и микрополициклических краев. Для сифилитической розеолы характерна преимущественная локализация на туловище и верхних конечностях, что определяет некоторую сходность клинической картины, однако при сифилитическом поражении нет склонности к росту и слиянию элементов. Пятно при розеоле имеют сосудистое происхождение, отсутствует шелушение, не сопровождается субъективными ощущениями, проба Бальцера отрицательная.
Pityrosporum-фолликулит (Мalassezia-фолликулит) — инфекция волосяного фолликула, вызванная дрожжевыми грибами, теми же, что вызывают отрубевидный лишай. Данное заболевание представляет собой отдельно расположенные, иногда зудящие папулосквамозные высыпания, локализующиеся главным образом на верхней половине туловища и плечах. Pityrosporum-фолликулитом болеют чаще лица молодого и среднего возраста и женщины. Первично появляется фолликулярная окклюзия, которая вторично сопровождается усилением роста гриба. Предрасполагающими факторами являются сахарный диабет, а также прием антибиотиков широкого спектра действия или кортикостероидов. Заболевание может проявляться на лбу и имитировать стойкое акне. Клиническая картина представлена бессимптомными или слегка зудящими куполообразными фолликулярными папулами и пустулами диаметром 2–4 мм. Данный дерматоз больше распространен в тропиках, где проявляется фолликулярными папулами, пустулами, узлами и кистами. Отличительной особенностью Pityrosporum-фолликулита является отсутствие комедонов, торпидность к терапии и локализация в области лба. По данным Томас П. Хэбиф (2006) очень часто больных с Pityrosporum-фолликулитом принимают за больных акне. По мнению автора, данное заболевание следует подозревать у пациентов молодого и среднего возраста с фолликулярными очагами, расположенными на туловище, и с жалобами на зуд.
Лечение. Поскольку данное заболевание развивается при трансформации сапрофитной формы гриба в патогенную при особых, благоприятных обстоятельствах, необходимо, в первую очередь, выявить провоцирующие факторы. Разноцветный лишай является маркером сахарного диабета, туберкулеза, ревматизма, СПИДа. Поэтому при обследовании больного нужно провести соответствующие исследования. Особое внимание следует уделять лицам, не попадающим в возрастную категорию от 15 до 45 лет. Часто развитие стойкой клинической картины отрубевидного лишая вызвано химиотерапией у онкологических больных. Как правило, после окончания курса интенсивного лечения у таких пациентов происходит спонтанное самоизлечение.
Как уже упоминалось выше, отрубевидный лишай характеризуется поражением поверхностного слоя эпидермиса — рогового. Следовательно, начинать лечение кератомикоза нужно с наружных средств. Лекарственные препараты для лечения отрубевидного лишая можно разделить на несколько групп:
Терапия разноцветного лишая зависит от распространенности и локализации очагов поражения. Раньше в лечении данного микоза использовались кератолитические средства: 2–5% салициловый спирт или спиртовой раствор резорцина 2 раза в день. Современные методы терапии включают фунгицидные препараты из группы азолов. Установлено, что под воздействием антимикотических лекарств через 24 часа происходит дегидратация и вакуолизация цитоплазмы в клетке гриба, просветление клеточной стенки, от которой через 48 часов остается только тень. Поэтому именно специфическому противогрибковому лечению чаще отдается предпочтение, чем кератолитическим препаратам.
Пиритион цинка также оказывает прямое противогрибковое действие. На сегодняшний день механизм терапевтического воздействия пиритиона цинка связывают не только с цитостатическим, но и с противогрибковым, антимикробным действием. Эффективность препаратов, содержащих пиритион цинка, к дрожжеподобным грибам изучена многими авторами [1, 3, 4]. К таким препаратам относятся Псорилом и Скин-кап, выпускаемые в двух формах: спрей и крем. В дальнейшем эти средства могут быть использованы больными в качестве профилактических средств не реже 1 раза в 2 недели. Уступая кетоконазолу, пиритион цинка превосходит по противогрибковой активности другие препараты, в том числе сульфид селена и некоторые имидазолы. В последнее десятилетие шампуни на основе цинка (Head and shoulders, Фридерм цинк) являются широко используемыми препаратами для лечения перхоти. Таким образом, наиболее эффективными лекарственными средствами при лечении отрубевидного лишая являются антимикотические средства и пиритион цинка.
При поражении грибком волосистой части головы применяются лечебные шампуни, содержащие фунгицидные средства (Низорал, Себазол, Дюкре Келюаль DS, Кетоконазол), которые назначаются ежедневно с экспозицией на 2–5 минут в течение 7–10 дней. Лечение шампунями, содержащими деготь (Псорилом), эффективно при наличии себорейного дерматита, для устранения таких проявлений, как инфильтрация, отек, шелушение, эритема.
К комбинированным препаратам можно отнести шампуни: Нодэ DS плюс, который содержит салициловую кислоту, климбазол, пиритион цинка, и Кето плюс на основе кетоконазола и пиритиона цинка.
Системное лечение показано пациентам с распространенной формой заболевания, которые не реагируют на местную терапию или у которых часто наблюдаются рецидивы. Интраконазол назначают в дозе 200 мг 2 раза в день на один день или по 200 мг каждый день в течение 5 дней. Препарат принимают с пищей для улучшения адсорбции. Кетоконазол принимают в дозе 400 мг однократно или по 200 мг ежедневно в течение 5 дней за завтраком, запивая фруктовым соком. Флуконазол назначают в дозе 150 мг (2 капсулы в неделю в течение 4 недель или 2 капсулы в качестве начальной дозы, что повторяют через 2 недели). При медленном разрешении процесса курс системных антимикотиков можно повторить через 2 недели. Пациенту не рекомендуется принимать ванну в течение 12 часов после лечения, т. к. воздержание от водных процедур позволяет лекарству накопиться в коже. Некоторые авторы рекомендуют для предотвращения рецидивов ежедневную смену одежды в течение одного месяца. Больные должны смириться, что остаточная гипопигментация, как следствие псевдолейкодермы, держится довольно длительное время.
В лечении Pityrosporum-фолликулита следует придерживаться тех же принципов, что и в терапии отрубевидного лишая, но предпочтительнее сочетать системный кетоконазол (по 200 мг ежедневно в течение 4 недель) с наружными противогрибковыми средствами.
[youtube.player]Заболевание распространено повсеместно, однако наиболее часто встречается в регионах с жарким и влажным климатом. Распространенность от 2% в умеренном климате до 40% в тропическом и субтропическом.Болеют в основном лица молодого и среднего возраста, крайне редко - дети и пожилые люди.
Возбудителями разноцветного лишая являются диморфные липофильные дрожжи рода Malassezia - представители типичной кожной микрофлоры. Наиболее часто обнаруживаются Malassezia globosa, M.sympodialis и M.furfur, реже – M.slooffiae, M.restricta и M.obtusa. Установлено, что около 90% здоровых людей являются носителями сапрофитной формы гриба. Под влиянием предрасполагающих факторов эндогенной и/или экзогенной природы, возбудитель трансформируется из непатогенной формы почкующейся бластоспоры в патогенную мицелиальную.
Контагиозность заболевания невысокая. Предрасполагающими факторами могут являться повышенная потливость, изменение химического состава пота, уменьшение физиологического шелушения эпидермиса. Разноцветный лишай чаще развивается у людей с сопутствующими заболеваниями: эндокринной патологией, хроническими болезнями легких и желудочнокишечного тракта, вегетативно-сосудистыми нарушениями, иммунодефицитами различной природы и др. Способствуют развитию заболевания алиментарная недостаточность, прием оральных контрацептивов, системных глюкокортикостероидных препаратов и иммунодепрессантов. Возможно, имеется генетическая (мультифакториальная) предрасположенность к развитию болезни. В патогенезе могут принимать участие иммунные факторы, однако их сложно интерпретировать. Больные разноцветным лишаем не имеют клеточноопосредованного иммунодефицита к мицелиальным антигенам Malassezia spp.
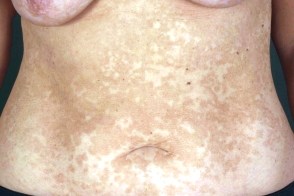 Высыпания чаще всего локализуются на коже туловища и верхних конечностей, может поражаться кожа волосистой части головы и полового члена. К атипичной локализации разноцветного лишая можно отнести: лицо, ушные раковины, кисти, голени, сосок и периареолярную область. У детей заболевание нередко начинается с кожи волосистой части головы, но волосы не поражаются. Разноцветный лишай не наблюдается на ладонях, подошвах и слизистых оболочках. Отмечается тропизм возбудителя к участкам кожного покрова, имеющим большое количество сальных желез. |
Заболевание первоначально характеризуется появлением мелких пятен без воспалительных явлений, нерезко очерченных, сначала розового, затем желтоваторозового, позже коричневого или красно-коричневого цвета; на их поверхности наблюдается мелкопластинчатое шелушение, похожее на отруби (отрубевидный лишай), легко определяемое при поскабливании. Пятна часто бывают множественными, могут сливаться, образуя крупные очаги с полициклическими очертаниями, размеры пятен варьируют от нескольких миллиметров до нескольких сантиметров. Иногда при осмотре крупных очагов в их центре можно определить легкую атрофию. В результате центральной инволюции очаги могут принимать кольцевидную форму.
Субъективных ощущений обычно не бывает, но иногда может появляться легкий зуд. После загара в результате усиления шелушения в очагах поражения остаются депигментированные участки кожи.
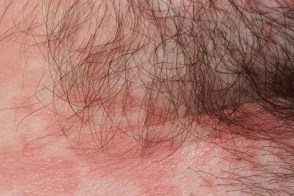 Инверсный отрубевидный лишай локализуется в складках тела, чаще всего в паховой и подмышечной областях, заушных складках.Проявляется в виде четко ограниченных сливающихся эритематозных пятен, которые имеют сходство с псориазом, кандидозным интертриго, дерматомикозами и себорейным дерматитом. |
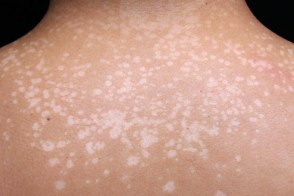 Выделяют особую форму заболевания – tinea versicolor alba, или белый отрубевидный лишай. При этом может иметь место полная депигментация при отсутствии какого-либо шелушения. Депигментация в данном случае не связана напрямую с экранирующими свойствами колоний гриба и может возникать на участках кожного покрова, не подвергавшихся солнечному излучению.Полагают, что гипопигментные пятна на коже формируются вследствие того, что инфектант блокирует транспорт меланина из меланосом в кератиноциты. Другой предположительный механизм патогенеза - продукция грибом азелаиновой кислоты, блокирующей меланогенез. |
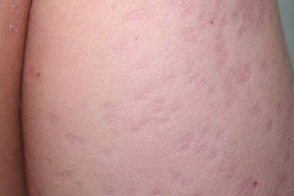 Характеризуется высыпанием множества эритематозных шелушащихся вдавленных бляшек, изолированных или сливающихся друг с другом.Механизм неясен.Считается, что чаще всего это форма возникает при длительном применении местных кортикостероидов при ошибочном диагнозе. |
Однако сообщается о случаях без применения стероидной терапии.Предлагаемые теории патогенеза - реакция гиперчувствительности замедленного типа, прямое воздействия Malassezia на передачу сигналов NF-κB, стимуляция гистиоцитов воспалительными реакциями, ведущая к высвобождают эластазы, что приводит к эластолизу.
Кроме того, Malassezia в роговом слое усиливает синтез провоспалительных цитокинов, таких как IL-1β и TNF-α, что приводит к эпидермальной атрофии в результате апоптоза и нарушения пролиферации кератиноцитов.
Диагноз в большинстве случаев устанавливается на основании типичной клинической картины: характерных высыпаний на участках кожного покрова туловища и верхних конечностей.
 При постановке диагноза может быть использована проба Бальцера (йодная проба): при смазывании участков 5% настойкой йода или анилиновыми красителями пятна разноцветного лишая окрашиваются более интенсивно за счет пропитывания отрубевидных чешуек. |
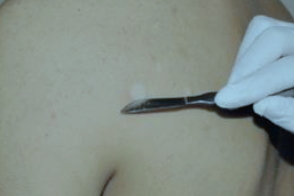 Отслаивание разрыхленного рогового слоя при поскабливании очагов отрубевидного лишая (роговые массы снимаются в виде стружки) |
 При стертых формах и/или атипичной локализации диагноз устанавливается на основании результатов осмотра в лучах люминесцентной лампы Вуда по характерному желтому или золотисто-бурому свечению. Свечение в лучах лампы Вуда наблюдается в основном в тех случаях, когда этиологическим агентом выступает M. furfur (около 1/3 заболевших). |
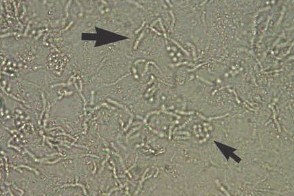 При микроскопическом исследовании чешуек, обработанных 10-20% раствором едкого калия (КОН) с 20-ти минутной экспозицией, обнаруживают элементы гриба (короткие изогнутые нити мицелия - гифы) в виде "фрикаделек" от 2 до 4 мкм в диаметре (большая стрелка) и крупные круглые и овальные споры с двухконтурной оболочкой в виде скоплений, напоминающих гроздья винограда (маленькая стрелка). |
- Розовый лишай
- пятна приподняты над поверхностью кожи, имеют воспалительный характер
- длинные оси пятен параллельны линиям Лангера, указывающим направление максимальной растяжимости кожи
- Сифилитическая розеола (положительные серореакции на сифилис)
- Себорейный дерматит (жирные желтые корки)
- Микоз гладкой кожи
- Эритразма имеет выраженное клиническое сходство с отрубевидным лишаем, но для нее не характерны отсевы и часто выявляется характерное красноватое шелушение в лучах Вуда.
- Мелазма (нет шелушения)
- Сифилитическая лейкодерма (положительные серореакции на сифилис)
- Белый лишай (пятна без четких границ)
- Витилиго
- элементы лишены пигмента, поэтому выглядят белыми
- при осмотре под лампой Вуда депигментация становитс более заметной
- Гипопигментный грибовидный микоз
Лечение отрубевидного лишая основано на применении противогрибковых препаратов местного и системного действия, а также кератолитических средств.
При ограниченных формах заболевания:
- бифоназол, 1% крем или 1% раствор 1 раз в сутки до разрешения клинических проявлений (в течение 2-3 недель) или
- кетоконазол, крем 1 раз в сутки до разрешения клинических проявлений (в течение 2-3 недель) или
- клотримазол, крем или раствор 1-2 раза в сутки до разрешения клинических проявлений (в течение 1-3 недель) или
- миконазол, крем 2 раза в сутки до разрешения клинических проявлений (в течение 3 недель) или
- тербинафин, крем и раствор 1- 2 раза в сутки до разрешения клинических проявлений (в течение 3 недель) или
- оксиконазол, крем 1-2 раза в сутки до разрешения клинических проявлений (в течение 2 недель) .
При поражении кожи волосистой части головы:
кетоконазол, шампунь 1 раз в сутки (нанести на 5 минут, затем смыть) ежедневно в течение 5 дней.
При распространенных и атипичных формах разноцветного лишая, а также неэффективности местной терапии при ограниченном поражении назначают системные антимикотические препараты:
- кетоконазол 200 мг перорально 1 раз в сутки ежедневно в течение 3-5 недель или
- итраконазол 200 мг перорально 1 раз в сутки ежедневно в течение 1 недели или 100 мг перорально 1 раз в сутки ежедневно после еды в течение 15 дней (при сохранении единичных высыпаний после 2-х недельного перерыва рекомендуют проведение повторного курса лечения в той же дозе) или
- флуконазол 300 мг перорально 1 раз в неделю в течение 2 недель или 150 мг 1 раз в неделю перорально в течение 4 недель .
- корригирующая патогенетическая терапия (иммуномодуляторы, средства, нормализующие эндокринную патологию и др.);
- замена антимикотического средства.
Во время лечения необходимо проводить дезинфекцию одежды больного, головных уборов, нательного и постельного белья кипячением в 1% мыльно-содовом растворе и 5-кратным проглаживанием горячим утюгом во влажном виде с двух сторон. Следует также рекомендовать лечение членам семьи, если у них выявлено заболевание.
В целях профилактики разноцветного лишая у лиц, предрасположенных к рецидивам заболевания, целесообразен прием кетоконазола в дозе 400 мг в месяц или 200 мг три дня подряд в течение месяца или итраконазола 400 мг один раз в месяц в течение 6 месяцев .
[youtube.player]Читайте также:


