Что такое папиллома в кисте

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Папиллома молочной железы – доброкачественная узловая неоплазия в тканях грудных желез в виде микроскопических очагов разросшегося внутрипротокового эпителия, которые имеют папиллярное строение. По данным американского Национального центра биотехнологической информации (NCBI), эти опухоли чаще всего встречается у женщин в возрасте от 35 до 55 лет.
В клинической маммологии это заболевание отнесено к категории доброкачественных пролиферативных эпителиально-фиброзных поражений молочных желез.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Код по МКБ-10
Причины папилломы молочной железы
На сегодняшний день причины папилломы молочной железы и факторы риска возникновения данного образования связывают с нарушениями гормонального баланса в организме женщин и с вирусом папилломы человека (ВПЧ или HPV).
Не менее 40 типов ВПЧ инфицируют область шейки матки. В ходе изучения механизмов канцерогенеза молочных желез выяснилось, что распространенность ДНК папилломавирусов в биоптатах раковых неоплазий молочной железы составляет почти 26%. А типы вирусов ВПЧ-16 и ВПЧ-18, согласно данным американского National Cancer Institute, имеют отношение к 80% клинических случаев цервикальных злокачественных опухолей.
Исследования в области молекулярной онкологии и иммунотерапии доказали, что интеграция ДНК этого вируса в хромосому клетки хозяина не только играет решающую роль в развитии рака шейки матки, но связана и с онкологическими новообразованиями ободочной и прямой кишке. Кроме того, папилломы могут поражать протоки слюнных желез, ткани легких, мочевого пузыря и желудка; растет число пациентов с внутрипротоковыми папиллярными муцинозными новообразованиями поджелудочной железы. Так что, возможно, этиологию папилломы молочной железы скоро установят окончательно.

[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22]
Симптомы папилломы молочной железы
Главные клинические симптомы папилломы молочной железы это кровянисто-серозные выделения из соска.
Интрадуктальная или внутрипротоковая папиллома молочной железы представляет собой небольшое полиповидное образованием, которое состоит из миоэпителиальных клеток и фиброзной (соединительной) ткани с включением кровеносных сосудов (фиброваскулярной ткани). Довольно рыхлый узелок диаметром до 3 мм держится на стенке млечного протока на фиброваскулярной ножке и выступает в просвет потока. Перекручивание этой ножки и приводит к некрозу, ишемии и внутрипротоковым кровотечениям.
Папилломатозный узел в субареолярной области молочной железы (вблизи соска) прощупывается далеко не во всех случаях. На ощупь находят папилломы в отдаленных областях груди и только если размер узла превышает 1-2 см. Также могут наблюдаться незначительное увеличение груди или боль (из растяжения тканей между соском и папилломой), хотя, как отмечают маммологи, внутрипротоковая папиллома, как правило, безболезненна.
В 9 случаях из 10 внутрипротоковая папиллома солитарная (единичная) и обнаруживается, как правило, после 40-45 лет. Такая неоплазия не увеличивает риск развития рака молочной железы. А множественная папиллома (папилломатоз) чаще диагностируется у более молодых женщин. При этом папилломы располагаются в млечных протоках периферийных зон железы, и патологический процесс очень часто захватывает одновременно обе груди. Многие специалисты относят папилломатоз к факторам повышенного риска онкологии (в 1,5-2 раза).
Внутрикистозная папиллома молочной железы – это когда папиллома образуется внутри кисты, которая имеется в молочной железе. В таких случаях узел плотной консистенции прощупывается без труда.
А склерозирующая папиллома молочной железы (подтип внутрипротоковой папилломы) состоит из плотной фиброваскулярной ткани, нередко с вкраплениями кальцинатов, и это, как правило, выявляется только при УЗИ или гистологическом анализе образца биопсии.
Где болит?
Диагностика папилломы молочной железы
В специализированных лечебных учреждениях диагностика папилломы молочной железы проводится с помощью:
- пальпаторного обследования;
- общего и биохимического анализов крови;
- анализа крови на онкомаркеры;
- цитологии мазков выделений из соска;
- маммографии (рентгена молочных желез);
- ультразвуковой эхографии (УЗИ) молочных желез;
- рентгеновского обследования протоков с контрастным веществом (дуктографии или галактографии);
- аспирационной биопсии и гистологического исследования ткани папилломы.
Зарубежные специалисты утверждают, что внутрипротоковые папилломы очень часто не могут быть обнаружены с помощью обычной маммографии. На Западе последние 15 лет применяют дуктоскопию – эндоскопический метод диагностики патологий млечных протоков. Волоконно-оптический микроэндоскоп с наружным диаметром 0,55-1,2 мм под местной анестезией вводится через отверстие протока на поверхности соска, что позволяет провести прямую визуализацию эпителия протоков и произвести внутрипротоковую биопсию. Также есть возможность для терапевтического вмешательства (вдувания, орошения, промывания).
Диагностика внутрипротоковых папиллом требует четкой дифференциации данного заболевания с фиброаденомой, протоковой карциномой и папиллярным раком груди, очень похожим на папиллому.

[23], [24], [25], [26], [27], [28], [29], [30]
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение папилломы молочной железы
Лечение папилломы молочной железы – только хирургическое. Стандартное лечение данной патологии включает в себя удаление внутрипротоковой папилломы молочной железы и пораженной части млечного протока. Эти ткани обязательно исследуются на наличие атипичных клеток. Если такие клетки обнаруживаются, то может потребоваться дальнейшее лечение (частичная или полная мастэктомия, химиотерапия и др.).
Операция при внутрипротоковой папилломе молочной железы это резекция (иссечение) протока вместе с находящейся в нем узловым образованием через разрез возле ареолы соска.
Диагностическая хирургическая процедура микродуктэктомия ведущими хирургами-маммологами адаптирована для удаления одного или всех молочных протоков, а когда папиллома единичная и затронула только один проток, данный метод является стандартом лечения. Нередко удается даже сохранить способность прооперированной женщины к грудному вскармливанию. Если внутрипротоковая папиллома обнаружена в нескольких каналах, то проводится субареолярная резекция протоков. Осложнение этой операции заключается во временном или постоянном изменении формы молочной железы в области ареолы соска. Данные оперативные вмешательства проводится под общим наркозом.
В качестве альтернативы хирургии может применяться эксцизионная биопсия под контролем УЗИ. После инъекции местного анестетика на коже молочной железы делается небольшой надрез и в ткани вводится полый зонд, соединенный с вакуумным устройством. И пораженные ткани молочной железы высасываются в собирающую камеру (с их дальнейшим гистологическим исследованием).
Профилактика
Можно ли предотвратить папиллому молочной железы? Конкретных известных способов профилактики папилломы молочной железы нет. Женщины могут только повысить вероятность раннего выявления патологии, если будут делать ежемесячные самообследования молочных желез и раз в год делать маммограмму.

[31], [32], [33]
Прогноз
Прогноз папилломы молочной железы (одиночной и удаленной) в долгосрочной перспективе очень хороший. Женщины, которые имеют несколько папиллом, и женщины после 35 лет с диагнозом папилломы должны пройти обследование.
Как подчеркивают специалисты Американского общества клинической онкологии (ASCO), учитывая повышенный риск малигнизации множественной папилломы молочной железы, следует проводить скрининг для таких пациентов.

[34], [35], [36], [37], [38], [39], [40], [41]
Папилломы под/на груди (молочной железе). Как от них избавиться
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вирус, который провоцирует развитие папилломатоза, находится в организме у более, чем 60% людей. По этой причине нет ничего удивительного в том, что представительницы прекрасного пола довольно часто сталкиваются с данным не очень приятным заболеванием. Несмотря на то, что наросты зачастую возникают на руках, ногах и слизистых оболочках половых органов, иногда они могут появиться и на груди, а также в молочной железе. О том, как быть в таком случае, мы и поговорим в этой статье.
Главной и единственной причиной появления папиллом в сосковой области, под грудью или непосредственно в грудной железе, является нарушение общего гормонального фона.
Оно может быть вызвано:
- Опухолями на половых органах, которые впоследствии приводят к заболеваниям всех органов репродуктивной системы;
- Дисфункцией яичников, в результате которой прекращают вырабатываться важные для организма женщины гормоны;
- Беременностью, ведущей к кардинальным изменениям в женской физиологической конституции;
- Периодом полового созревания у девочек;
- Менопаузой;
- Тяжелым абортом, который стал причиной серьезных осложнений;
- Излишним весом, очень часто являющимся причиной серьезных нарушений в обмене веществ;
- Постоянными психологическими стрессами, общим депрессивным состоянием;
- Серьезными физическими нагрузками, с которыми часто сталкиваются женщины, профессионально занимающиеся спортом.

Папилломатоз в области груди развивается в трех местах. Более подробно об его локализации и основных путях заражения вы сможете узнать из таблицы ниже.
| Расположение | Пути заражения |
| Папилломы на соске груди | Как правило, появляются у женщин с очень слабым иммунитетом. Нередки случаи заражения во время беременности и вскармливания ребенка. В этот период папилломы на сосках появляются из-за нарушения гормонального фона. Инфекция проникает в организм через микротрещины или места укусов ребенка. |
| Папилломы под грудью | Трение, отсутствие вентиляции и постоянное выделение пота создают превосходные условия для размножения опасного вируса. Также папилломатоз на этом участке женского тела может развиться из-за ношения тесного белья и игнорирования элементарных правил личной гигиены. |
| Папилломы молочной железы | Подтолкнуть развитие этой формы папилломатоза могут как внешние, так и внутренние факторы. В первом случае инфекция проникает в микротрещины сосков и начинает расти внутрь груди. Во втором развитие папилломы молочной железы является следствием мастопатии, во время которой расширяются молочные протоки и нарушается структура их эпителия. |

К большому сожалению, самостоятельно диагностировать папилломатоз груди можно только на третьей, клинической, стадии. Характерной особенностью данного заболевания является длительный инкубационный период, который может растягиваться на несколько месяцев.
Однако, на развитие болезни могут указывать несколько характерных симптомов, а именно:
- Всевозможные постоянные выделения из сосков;
- Внезапно возросшая чувствительность груди;
- Неприятное жжение в груди и легкое покалывание.
Если у вас наблюдается хотя бы один из этих симптомов, следует как можно скорее пройти клинические исследования, дабы вовремя узнать о заражении и незамедлительно начать лечение.
Распознать папилломатоз поможет:
- Рентгенографическое исследование. В грудь вводится особое вещество, которое сильно выделяется во время излучения и указывает на локализацию новообразований. Такой метод позволяет не только выявить точное месторасположение наростов, но и определить их размеры;
- Маммография и ультразвуковое исследование. Рекомендуется для определения внутрипротоковой папилломы.

На последней стадии на заражение инфекцией укажет появление характерных наростов. Папиллома на соске обычно имеет грибовидную форму, при этом ножка, как правило, тонкая, а шляпка – массивная. Под грудью наросты могут быть похожи на обыкновенную кнопку. Цвет новообразований в большинстве случаев – светлый или телесный.
Если вы обнаружили папилломы на ореоле соска или под грудью, то для их удаления можно воспользоваться:
- Медикаментозными средствами;
- Народными способами;
- Аппаратной методикой.
Они воздействуют непосредственно на папилломавирус и препятствуют его дальнейшему развитию и размножению. Использовать эти средства, рекомендуемые многими врачами для удаления папиллом, следует в комплексе с иммуностимулирующими препаратами, которые помогают вернуть в норму сопротивляемость организма к болезням.
В народной медицине для того, чтобы избавиться от неприятных наростов, советуют обрабатывать последние:
- Чистотелом;
- Компрессами, изготовленными из чеснока;
- Касторовым маслом;
- Смесью орехов и керосина;
- Раствором из одеколона и одуванчиков.
Ну и напоследок, скажем несколько слов о том, как удалить папилломы на молочных железах с помощью аппаратной методики.
Существует несколько основных способов:
- Криодеструкция. Предусматривает заморозку наростов жидким азотом;
- Лазерная терапия. Под воздействием луча лазера новообразование полностью обезвоживается и уже спустя несколько часов отмирает;
- Электрокоагуляция. Через наросты проводится электрический ток, что позволяет нарушить структуру патогенных микроорганизмов и сделать невозможным их дальнейшее развитие;
- Радиоволновая хирургия. Если вы не стеснены в средствах и ищите лучший способ того, как избавиться от папиллом, то остановитесь на этом варианте. Данная процедура абсолютно безболезненна и дает мгновенный эффект.
Как уже говорилось выше, самой главной особенностью папилломы молочной железы является ее рост внутрь груди. Практически всегда она поражает область вокруг соска, поэтому нет ничего удивительного в том, что инфекция проникает и в проточные каналы. 
Папиллома молочной железы развивается быстрее, чем на других участках тела. Это довольно просто объяснить – здесь наблюдается наиболее благоприятный температурный режим для размножения патогенных микроорганизмов. Первые наросты появляются уже спустя месяц после заражения, а через 40-50 дней их количество начинает увеличиваться в геометрической прогрессии. Главная опасность такого вида заболевания состоит в том, что оно, как уже говорилось выше, с большой долей вероятности может спровоцировать появление раковой опухоли. Связано это с тем, что папилломатоз нарушает процесс деления клеток и впоследствии приводит к ненормальному увеличению их количества. В результате из них формируется злокачественная опухоль, через некоторое время своими метастазами разрушающая все внутренние органы.
Папиллома молочной железы предполагает отличное от других форм этой болезни лечение. Так как подобные новообразования следует в обязательном порядке удалять, дабы не допустить развитие серьезных осложнений, чаще всего пациентки прибегают к эндоскопическому способу избавления от опасного недуга.
Он предполагает проведение небольшой операции по удалению новообразований, которая проходит по следующему сценарию:
- Вокруг ореола соска делаются небольшие разрезы, которые открывают ведущие к соску молочные протоки. Если на них присутствуют наросты, их незамедлительно удаляют;
- Далее доктора в обязательном порядке исследуют другие протоки на наличие папиллом;
- Если в них были обнаружены наросты, вызванные папилломавирусом, то назначается дополнительное хирургическое вмешательство, целью которого является удаление всей молочной протоки.
После завершения операции, зараженные ткани отправляются на гистологическое исследование. Это необходимо для того, чтобы при неблагоприятном развитии событий своевременно диагностировать онкологическое заболевание.
Киста молочной железы: лечение, причины и симптомы болезни
Полость с жидкостью, которая образуется в теле молочной железы, является кистой. Основное проявление кисты молочной железы, это плотное образование, которое при пальпации может вызвать боль, а в остальных случаях, причиняет пациентке явный дискомфорт. Важно отметить, что пальпация не обязательно помогает определить кисту.
В медицине киста различается на две категории: солитарная, или односторонняя, и множественная, когда киста располагаются в обеих молочных железах.
А говоря о размере кисты, здесь мы встречаем, как совершенно небольшие, в несколько миллиметров опухоли, так и достаточно крупные новообразования.

Основная причина возникновения – гормональные сбои в организме. Причем от кисты молочной железы не застрахована ни одна женщина, даже несмотря на то, что в основной группе риска находятся женщины от 30 до 40 лет.
Большое влияние на состояние гормонального фона оказывают контрацептивы и заболевания щитовидки. Причиной, вызвавшей образование кисты в области молочных желез, так же может выступить последствие оперативного вмешательства в области щитовидной железы. Стресс и нервное напряжение, часто выступают в роли причин для появления кисты.
Отметим, что киста в области молочной железы крайне редко перерождается в злокачественную опухоль. Кроме того, киста в 90% случаев поддается быстрому и своевременному лечению, в котором принимает участие и народные средства.

Кроме простого обнаружения при дискомфортном ощущении, киста молочной железы может вызывать боль в области груди. Боль может обостряться в предменструальный период, что легко объясняется увеличением молочной железы.
Так как киста молочной железы — это опухоль, не рекомендуется оставлять ее в тканях молочной железы, даже при крайне низком проценте перерождения, киста обязательно должна быть оперативно удалена. Профессиональным определением и диагностикой кист занимается врач маммолог.
В редких случаях киста большого размера способна деформировать кожный покров, вплоть до нарушения соска.

Удаление кисты проходит в большинстве случаев малоинвазивным путем. Первым этапом киста молочной железы дренируется, тонкой иглой из нее вытягивается жидкость. После дренирования в полость кисты закачивается воздух, это ускоряет процесс срастания тканей.
Важно знать, что рубец, который остается после лечения кисты может на томографии напоминать рак груди, поэтому необходимо помнить о его расположении, обязательно указывая на это врачам.
Стоит отметить, что если киста молочной железы диагностирована во время беременности, ничего страшного в этом нет. Можно спокойно проводить роды и производить кормление ребенка грудью, здоровью малыша ничего не угрожает.
В лечении так же принимают участие гормональные препараты, которые обеспечивают нормализацию гормонального фона пациентки. Помимо нормализации гормонов, укрепляется иммунная система, и рецидив кисты молочной железы встречается крайне редко.
Хирургическое вмешательство имеет основание в двух случаях:
- Киста молочной железы начинает перерождаться в опухоль;
- Удаление кист не дало результатов, и мы наблюдаем рецидив.
Очень хорошие показатели у лечения кисты народными средствами. Ниже приведем несколько рецептов, которые оказывают наиболее явное улучшение пациентки:

Несмотря на то, что средства народной медицины оказывают эффективное лечение заболеваний в молочной железе, перед началом курса необходимо пройти консультацию у врача, поставить точный диагноз.
Стоит так же сказать, что профилактические меры при кисте в области молочной железы такие же, как и у многих гормональных проблем. Рекомендовано исключить, по возможности, стрессы и восстанавливать иммунитет и гормональный фон. Для этого подойдут и простые занятия физкультурой, правильное питание и некоторые народные средства.
Красные точки на теле: лечение, симптомы, происхождение
Красные точки на теле называют красными родинками. Медики называют их ангиомами. Ангиома – это доброкачественная опухоль, которая развивается из кровеносных или лимфатических сосудов.
Причины появления их на теле пока не выявлены, сегодня врачи озадачены этой патологией. Красные родинки относятся к ряду опухолевых заболеваний, но представляют лишь косметический дискомфорт.
Красные точки могут располагаться в разных слоях кожи, в том числе на венозном, артериальном, капиллярном и кровеносном участках тела. В зависимости от расположения, они различаются внешним видом и методом лечения.
Вернуться к оглавлению
Врачи разделяют следующие виды ангиом:
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Капиллярная гемангиома – это обычный вид такого образования, который характеризуется расширением капилляров. Он имеет отдельные красноватые или сине-багряные пятна, проявляется на лице и туловище.
- Каверзная гемангиома состоит из крупных полостей на теле, которые наполнены кровью. По виду похожа на темно-синее пятно, которое покрыто тонкой кожей. Располагается на лице и сильно обезображивает человека. Может развиваться в мышцах, на голове, на селезенке, в матке и печени.
- Ветвистая гемангиома по структуре состоит из сильно расширенных сосудов, которые пульсируют. Имеет вид припухлостей, которые после того, как их придавить, быстро наполняются кровью снова.
Вернуться к оглавлению
-
С этой статьей читают:
- Диспластический меланоцитарный невус: лечение, симптомы
- Фиброэпителиальный невус: лечение, диагностика, фото
- Синий или голубой невус опасен и требует немедленного удаления
- Пигментный невус может быть маленьким и гигантским
Простые гемангиомы врачи лечат путем облучения рентгеновскими лучами, хирургическим иссечением или прижиганием углекислотой.
Пещеристые гемангиомы врачи лечат методом радиевой аппликации или методом хирургического иссечения.
Ветвистые гемангиомы лечат следующим образом: производят перевязку и прошивание приводящих сосудов совместно с иссечением крупных стволов.
Есть и другие разновидности ангиом. Среди них следует отметить плоские, шишковидные, узловатые и ветвистые формы опухолей. Гемангиоматоз – заболевание, при котором поражается не отдельный капилляр, а целая система кровеносного русла. При данном недуге красные пятна могут размещаться вдоль всей руки или ноги.
Какими бы особенностями не были наделены родинки такого типа, у них есть один общий метод выявления: если надавить на гемангиому, то она побледнеет, но снова быстро наполнится кровью, тем самым вернув себе прежний окрас.
Существуют и другие причины, из-за которых могут появиться красные точки на теле. Многие специалисты отдают предпочтение еще одному виду возникновения – наличие у человека любой патологии кишечно-желудочного тракта. Также на теле красные пятна могут появиться как следствие заболевания поджелудочной железы или печени. Именно поэтому их обследование может занять продолжительное время.
[youtube.player]Что такое внутрипротоковая папиллома молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Степыко С. Б., онколога со стажем в 15 лет.

Определение болезни. Причины заболевания
Внутрипротоковая папиллома молочной железы — это доброкачественная папиллярная опухоль, которая развивается в расширенном протоке молочной железы. Синонимы заболевания — болезнь Шиммельбуша, цистаденопапиллома, кровоточащая молочная железа и болезнь Минца.
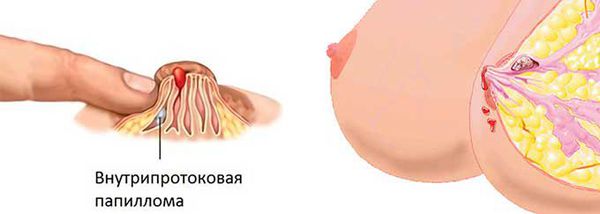
Папиллома может появиться в отдаленных участках протоков, но чаще всего формируется под ареолой, недалеко от соска. Млечный проток при этом расширяется и приобретает форму кисты. Среди остальных доброкачественных опухолей цистоаденома встречается примерно в 1 % случаев [9] .
Новообразования могут диагностироваться в любом возрасте. Их обнаруживают как у подростков, так и у женщин после наступления климакса. Но в зависимости от возраста опухоли отличаются по строению и риску развития злокачественных форм.
Внутрипротоковые папилломы считают одной из форм мастопатии. Грудные железы — это гормонально чувствительный орган, поэтому любые внешние или внутренние влияния на эндокринную систему могут стать провоцирующим фактором. Основные причины развития опухоли:
- дисфункция яичников — нарушения в работе яичников, которое сопровождается сбоем менструального цикла, приводит к нарушению баланса гормонов и преобладающему влиянию эстрогенов;
- гиперпластические заболевания репродуктивных органов (миома, эндометриоз, гиперплазия эндометрия) являются как следствием избытка этрогенов, так и сами участвуют в поддержании патологической секреции гормонов [6] ;
- воспалительные процессы в яичниках — при хроническом инфекционном поражении придатков нарушается гормональная функция, увеличивается риск развития новообразований в грудной железе;
- многократные искусственный аборты — при прерывании беременности нарушается ритмическая секреция гормонов, страдает гипоталамо-гипофизарная система, что приводит к развитию гиперпластических процессов [2] ;
- отсутствие грудного вскармливания, беременностей, завершившихся родами, период лактации менее 1 месяца или больше 1 года — во время кормления происходит окончательное созревание и функциональная перестройка тканей молочной железы, и если у женщины не было достаточной лактации, повышается вероятность развития пролиферативных заболеваний (связанных с избыточным разрастанием тканей);
- синдром поликистозных яичников — при этой патологии в яичниках не созревают яйцеклетки, наблюдается хроническая ановуляция, поэтому организм страдает от дефицита прогестерона.
Внутрипротоковая папиллома может развиваться на фоне диффузной или узловой мастопатии. Гиперплазия стромы в грудных железах ведет к сдавлению протоков, их расширению, а дисгормональное расстройство способствует пролиферации эпителия.
Риск развития эпителиальных новообразований повышается в следующих случаях:
- сахарный диабет, болезни щитовидной железы;
- раннее начало менархе, поздний климакс;
- ожирение или избыточная масса тела;
- неправильное применение гормональной контрацепции [6] .
Симптомы внутрипротоковой папилломы молочной железы
Цистаденомы небольшого размера могут долгое время не обнаруживаться. Они расположены под ареолой или соском достаточно поверхностно, но связи с соском не имеют, поэтому первые симптомы женщина замечает после сдавления или небольшого повреждения груди. Из соска выделяется небольшое количество капель крови, но болезненные ощущения отсутствуют.
Признаки новообразования можно определить при самообследовании молочных желез. Оптимальный срок для диагностики — первые дни после окончания менструации. В это время грудь не находится под влиянием гормонов, поэтому остается мягкой и эластичной. Если проводить пальпацию во второй фазе цикла, можно принять за новообразование небольшую отёчность [5] .
При осмотре груди может определяться тяжистость (ощущается как натянутые плотные волокна, тяжи ткани). Если папиллома сочетается с узловой формой мастопатии, у пациентки будет пальпироваться очаговое уплотнение. Но в большинстве случаев при самообследовании можно определить кровянистые выделения из соска, а под ареолой — небольшой подвижный узел до 1 см в диаметре. Его сдавление может сопровождаться болью [7] . Иногда уплотнение имеет веретенообразную форму.
В запущенных случаях, когда женщина не проводит ежемесячный осмотр груди, она замечает первые симптомы по красно-коричневым выделениям, которые пачкают бюстгалтер. Иногда на сосках остаются корочки свернувшейся крови [5] .
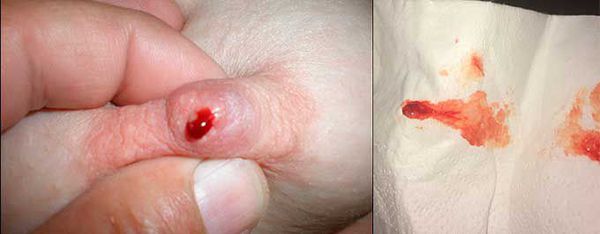
В норме на соске открывается 3-5 протоков груди, но при внутрипротоковой папилломе, расположенной поверхностно, выделения наблюдаются только из одной точки. Если новообразование находится глубоко в тканях, то кровит из нескольких протоков.
Патогенез внутрипротоковой папилломы молочной железы
Механизм развития внутрипротоковой гиперплазии схож с другими гиперпластическими процессам в молочной железе. Этот орган чувствителен к концентрации половых гормонов. Основное влияние на грудь оказывают эстрогены. После начала полового созревания под их влиянием в первую фазу менструального цикла активируются пролиферативные процессы. Они уравновешиваются прогестероном, который повышается после овуляции. У женщин с нарушениями менструального цикла этого не происходит [6] .
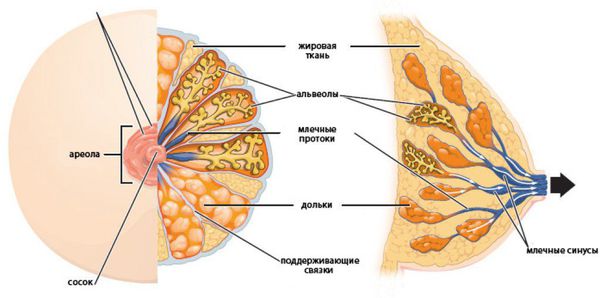
Под нескомпенсированным влиянием эстрогенов в ткани груди происходят следующие процессы:
- активируется деление эпителиальных клеток;
- усиливается выработка факторов роста;
- увеличивается активность фибробластов;
- вырабатываются протоонкогены.
Но не у всех женщин с гормональными нарушениями развивается внутрипротоковая папиллома. Для этого необходимо нарушение иммунных механизмов, снижение апоптоза — запрограммированной гибели клеток. Патологические клетки получают возможность делиться, поэтому в очаге появляются атипичные структуры.
Зависимость от эстрогенов подтверждается иммуногистохимическими анализами. В участках атипической и типичной гиперплазии наблюдается увеличение количества рецепторов к эстрогенам [8] .
Классификация и стадии развития внутрипротоковой папилломы молочной железы
Внутрипротоковые папилломы классифицируют в зависимости от их количества:
- одиночные — одно новообразование, которое часто расположено в конечных отделах протоков, характерно для женщин в период климакса;
- множественные — не имеют строгой локализации, могут обнаруживаться в разных отделах молочной железы, в глубине тканей и поверхностно, характерны для женщин репродуктивного возраста [5] .
Отдельно выделяют юношеский тип внутрипротоковых папиллом, которые формируются в подростковом возрасте.
Существует гистологическая классификация новообразования, согласно которой выделяют два типа папиллом:
- Типичная протоковая гиперплазия — доброкачественная пролиферация эпителия протоков, для которой характерно увеличение количества слоёв клеток, вплоть до полной облитерации просвета.
- Атипичная протоковая гиперплазия — в этом случае происходит увеличение слоёв клеток, которые отличаются цитологической атипией [9] .
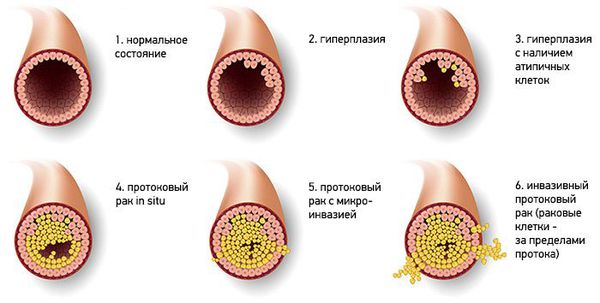
Типичная протоковая гиперплазия может быть нескольких вариантов:
- папиллярная, или слабовыраженная;
- фестончатая (криброзная), имеющая многочисленные выросты, или умеренная;
- солидная, или выраженная.
Типичная гиперплазия представлена гетерогенной клеточной популяцией. Клетки имеют разную форму и размер, ориентированы беспорядочно. Просвет между фестончатыми краями отличается по диаметру и контурам. Исследования показывают, что в новообразовании много рецепторов к эстрогенам.
При атипической протоковой гиперплазии популяция клеток мономорфная. Они одного размера и формы, с округлыми ядрами и имеют чёткие границы. Такой тип называют люминальными атипическими клетками [8] .
При внутрипротоковой папилломе с типичной гиперплазией чаще поражается одна молочная железа. Если у женщины атипическая гиперплазия, то в 50 % случаев поражение будет двусторонним [10] .
Осложнения внутрипротоковой папилломы молочной железы
Основная опасность внутрипротоковой папилломы молочной железы — риск перерождения в злокачественную опухоль. Он зависит от нескольких факторов. У женщин после 45 лет папиллома из-за гормональных особенностей способна перерождаться в рак. Этому способствуют ановуляторные циклы, когда не происходит созревания яйцеклеток и не формируется жёлтое тело, выделяющее прогестерон. В молодом возрасте вероятность озлокачествления ниже.
Если при гистологическом исследовании обнаружена типичная протоковая гиперплазия, риск развития рака в 2 раза выше, чем при других доброкачественных пролиферативных процессах, например, мастопатии [11] . При атипической гиперплазии риски повышаются в 3-5 раз [10] .
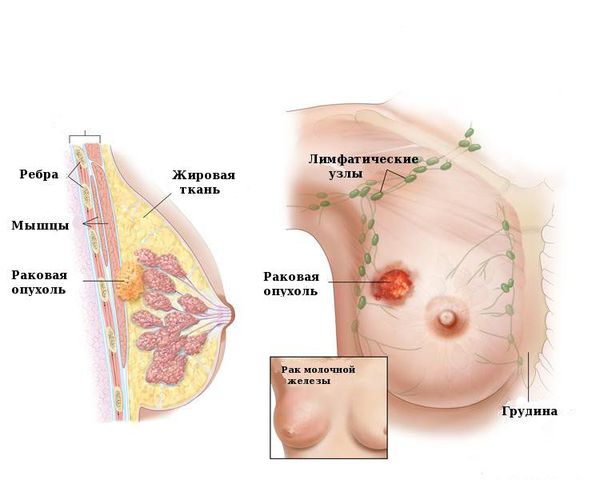
Врач может предположить риски на начальном этапе диагностики. Онконастороженность должна присутствовать при обращении за помощью женщин старше 45-50 лет, у которых папиллома хорошо пальпируется, имеются выраженные выделения из сосков. По данным УЗИ в новообразованиях, склонных к переходу в рак, имеются кальцинаты — плотные структуры с отложением солей кальция. Такие доброкачественные опухоли хорошо заметны при маммографии [5] .
При множественных внутрипротоковых папилломах молочных желез после хирургического удаления часто возникает рецидив [9] .
Диагностика внутрипротоковой папилломы молочной железы
При появлении жалоб женщина должна обратиться на консультацию к маммологу. Первым этапом диагностики является сбор анамнеза и осмотр. Врач фиксирует сопутствующие заболевания и факторы, которые могли спровоцировать развитие внутрипротоковой папилломы, отмечает время появления симптомов.
Осмотр проводится в двух положениях:
- стоя с опущенными руками: маммолог оценивает симметричность груди, наличие локальных изменений, пальпирует грудь;
- лежа с заведенными за голову руками: прощупывается глубокий слой тканей.
Обязательно оценивают выделения из молочной железы. Врач аккуратно надавливает на сосок и берёт отпечаток для цитологического исследования. По его результату можно сделать первые выводы о характере новообразования [7] .
В качестве скринингового метода на начальном этапе диагностики может применяться радиотермометрия и электроимпедансная маммография . При радиотермометрии груди через кожу специальным датчиком измеряется электромагнитное излучение тканей и выстраивается температурный график. Опухоли выглядят более горячими, чем здоровые ткани. Электроимпедансная маммография основана на изучении электропроводности, которая изменяется в опухолевых очагах. Эти способы эффективны для выявления пролиферативных процессов и позволяют отличить внутрипротоковые папилломы и рак молочной железы от фиброаденомы или мастопатии.
Методика основана на том, что при активном клеточном делении, которое происходит при гиперпластических заболеваниях, усиливается кровенаполнение и питание тканей. Это вызывает повышение температуры и электропроводности. При внутрипротоковой папилломе радиотермометрия информативна в 83 % случаев, специфична в 90 %.

Для электроимпедансной маммографии при цистаденоме гипоимпедансные очаги определяются в 70 % случаев, а если этот показатель достигает 100 %, то диагностируют рак [1] .
УЗИ молочной железы проводится для поиска объёмных образований, но при внутрипротоковой папилломе этот метод недостаточно эффективный. Косвенным признаком патологии являются:
- эктазия, или расширение, протоков;
- мягкотканное образование недалеко от соска;
- гипоэхогенный характер образования (на мониторе темнее окружающих тканей);
- четкие контуры опухоли [3] .
У женщин старше 45 лет УЗИ не используется из-за физиологических изменений молочной железы. А маммография также не покажет патологию протоков, если только опухоль не начнёт прорастать в окружающие ткани.
Выявить локализацию процесса помогает дуктография. Это рентгенологический метод диагностики, при котором в млечные протоки вводится контрастное вещество. Она назначается при патологических выделениях из грудных желез, но не во всех случаях. Нет показаний для проведения дуктографии если:
- по цвету выделения молочные, прозрачные, жёлто-зелёные или коричневые;
- нерожавшая женщина принимает препараты, которые влияют на функцию гипофиза;
- пациентка недавно родила или закончила кормить грудью [5] .
Специальная подготовка к дуктографии не требуется. Женщину нужно предупредить, что выдавливать кровь из соска перед процедурой нельзя. Обследование занимает около 30 минут. Специальным инструментом в протоки водится тонкий катетер, по которому нагнетается рентгеноконтрастный раствор. После этого выполняется стандартный снимок, как при маммографии.
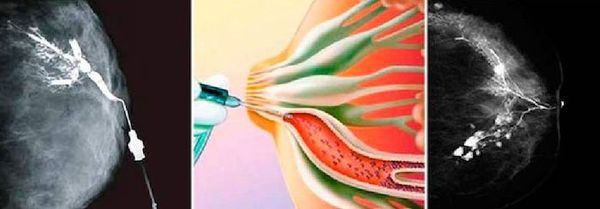
Результат снимка оценивается в тот же день. Обычно внутрипротоковая папиллома не позволяет пройти раствору в дистальные отделы протока, поэтому на снимке появляется дефект наполнения. Дуктография — это безопасный метод диагностики патологии млечных протоков. Он безболезненный, но некоторые пациентки ощущают дискомфорт. По результатам исследования врач получает точное представление о локализации патологического образования, чтобы взять образец тканей для гистологической диагностики [5] .
Подтвердить или опровергнуть злокачественный процесс помогают морфологические методы [reference:4:
- трепан-биопсия — аппаратом со специальной иглой берут фрагмент тканей из патологического очага. Но по некоторым исследованиям, методика недостаточно информативна при внутрипротоковых папилломах, т.к. в этом типе новообразования клетки гетерогенны, а во время забора материала можно захватить только доброкачественный участок. Поэтому есть риск ложного диагноза;
- вакуумная аспирационная биопсия — через толстую иглу берётся фрагмент тканей, который больше, чем при трепан-биопсии. Метод позволяет точно определить доброкачественный и злокачественный процесс [9] .
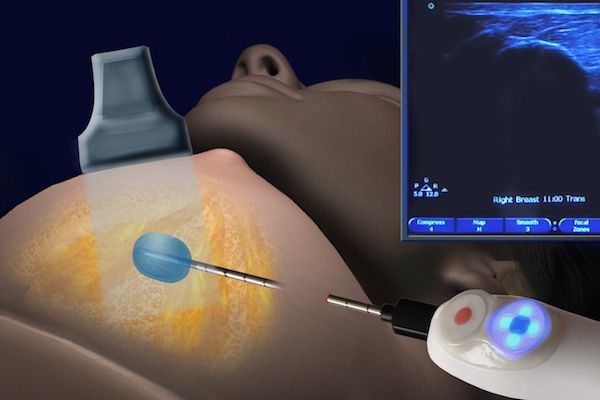
Сравнение результатов гистологии, полученной после вакуумной аспирационной биопсии и изучения тканей, удалённых во время операции, показывает, что диагнозы в большинстве случаев совпадают.
Лечение внутрипротоковой папилломы молочной железы
Консервативная терапия при внутрипротоковой папилломе не применяется. Основной метод лечения — хирургическое удаление, для которого используются разные подходы.
У молодых женщин и подростков с типичной протоковой гипреплазией, которую подтвердили при помощи вакуумной аспирационной биопсии, допускается выжидательная тактика. Но большинство исследователей считают, что папилломы, особенно множественные, нужно удалять [5] .
Операция у женщин после 45 лет проводится в обязательном порядке, даже при доброкачественном характере процесса. Исследователи предлагают следующий подход: если по результатам вакуумной биопсии подтверждается типичная гиперплазия, опухоль можно удалить посредством вакуума, но используя зонд G8-11 [9] .
При атипической протоковой гиперплазии вне зависимости от возраста проводится секторальная резекция молочной железы. Техника операции отличается от той, которая применяется при фиброаденоме. Хирургическое вмешательство проводят под наркозом. Сначала в проток вводят красящее вещество, чтобы точно локализовать новообразование.
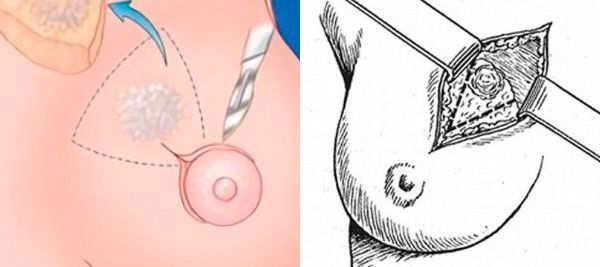
Разрез выполняют по краю ареолы. В ране за соском находят прокрашенный проток, его аккуратно выделяют из окружающих тканей и пересекают. Молочную железу ушивают внутрикожными швами и накладывают стерильную повязку [4] .
Полученные ткани отправляют на гистологическое исследование, чтобы верифицировать тип новообразования. В 15 % случаев послеоперационная диагностика подтверждает, что в очаге не гиперплазия, а инвазивный рак [12] .
Прогноз. Профилактика
Прогноз благоприятный при своевременном обнаружении единичной внутрипротоковой папилломы и её адекватном лечении. Чем младше женщина, тем ниже вероятность, что у неё обнаружится злокачественное новообразование. Но при множественных папилломах существует риск рецидива после секторальной резекции.
Профилактика внутрипротоковой папилломы проводится путем коррекции образа жизни. Защитным действием на молочные железы обладает лактация. Но женщина должна полноценно кормить ребёнка грудью на протяжении не менее 1 месяца. Лактация, которая сохраняется больше года, может иметь негативные последствия [7] .
Гормональные контрацептивы имеют профилактический эффект на молочные железы, но только при их непрерывном использовании на протяжении года и более. Лечение антагонистом эстрогена тамоксифеном и аналогичными препаратами наоборот увеличивает вероятность гиперпластических процессов в грудных железах.
Для профилактики внутрипротоковой папилломы необходимо своевременно диагностировать и лечить гинекологические заболевания. Опасность представляют миома, эндометриоз, кисты яичников, хронические воспалительные процессы [2] .
Рекомендуется избегать искусственных абортов. Они наносят вред гипоталамо-гипофизарной системе, ведут к гормональному сбою и увеличивают риски новообразований молочных желез. Поэтому женщинам, не планирующим беременность, необходимо подбирать эффективный метод контрацепции.
Но главный метод профилактики — регулярное посещение врача и самодиагностика после окончания менструации. Женщинам после удаления внутрипротоковой папилломы груди необходимо 1-2 раза в год приходить на осмотр, чтобы вовремя обнаружить рецидив.
[youtube.player]Читайте также:


