Чем лечить пневмонию если возбудитель герпес
Пневмония, или воспаление легких, — патология легочной ткани, в основном поражающая отделы, где происходит непосредственный кислородный обмен между воздухом и кровью. Именно в этом и состоит главная опасность недуга: заполненные воспалительными выделениями альвеолы не в состоянии выполнять свои функции, и организм перестает получать кислород в должном объеме. Если болезнь захватывает большую часть легких, развивается острая дыхательная недостаточность.
Каждый год в России с пневмонией сталкиваются около 1,5 млн человек [1] . Самая высокая заболеваемость — среди детей младше года (30–50 случаев на 1000 жителей ежегодно) и у взрослых старше 70 лет (50 случаев на 1000 жителей) [2] . Неблагоприятные исходы составляют около 7% случаев [3] , но среди возрастных больных вероятность летального исхода увеличивается до 30%. Для справки: до изобретения антибиотиков от пневмонии умирало до 83% пациентов.
Причины пневмонии
Причина любой пневмонии — инфекции. Чаще всего возбудителем болезни становятся бактерии: пневмококк, гемофильная палочка, патогенные стафилококки и стрептококки. Во время эпидемии гриппа на первый план выходят вирусные пневмонии, отличающиеся молниеносным течением. У людей с резко сниженным иммунитетом возможны грибковые пневмонии или воспаления легких, вызванные простейшими, например микоплазмами. Приблизительно в 30% случаев пневмонии имеют смешанную природу, то есть вызваны комплексом из нескольких бактерий или ассоциацией вирусных и бактериальных агентов [4] .
Но кроме самой инфекции важны предрасполагающие факторы. Повышает риск заболеваний:
- Острая респираторная вирусная инфекция. Чаще всего такой инфекцией становится грипп.
- Длительное переохлаждение. Оно вызывает нарушения микроциркуляции и угнетает работу реснитчатого эпителия, который очищает бронхи от патогенных микроорганизмов.
- Стресс, гиповитаминозы и переутомление.
- Курение.
Кроме того, повышается вероятность развития пневмонии у пожилых людей и людей с сопутствующими хроническими заболеваниями, а также с ожирением. Такая пневмония может быть первичной вирусной (развиваться после гриппа) или вторичной бактериальной — когда в ослабленный организм проникают патогенные бактерии (см. табл. 1).
Таблица 1. Различия основных разновидностей пневмонии
Признак
Вирусная пневмония
Бактериальная пневмония
Начало
Острое: в ближайшие 24–72 часа с момента появления первых симптомов гриппа
Через 2 недели после первых симптомов
Проявления интоксикации
Температура выше 38°С, головная боль, боль в мышцах с самого начала болезни
После первой волны симптомов, вызванных вирусом, наступает облегчение, потом снова резко поднимается температура, возникает головная боль, усиливается кашель
Клинические симптомы
С первых часов — мучительный сухой кашель, мокрота с прожилками крови, боль в груди, одышка
Сначала состояние стабилизируется, затем начинается вторая волна симптомов: кашель становится еще интенсивнее, появляется гнойная мокрота
Пневмония — смертельно опасное заболевание. Поэтому ни в коем случае нельзя заниматься диагностикой и лечением по советам из интернета: при малейшем подозрении на воспаление легких нужно вызывать врача. Если доктор настаивает на госпитализации, не стоит рисковать, отказываясь от нее. Пневмония опасна нарушением работы жизненно важных органов из-за сильной интоксикации, а также дыхательной недостаточностью. В такой ситуации может потребоваться даже экстренная искусственная вентиляция легких.
Говоря о препаратах для лечения пневмонии, в первую очередь вспоминают антибиотики. Действительно, они незаменимы, если воспаление легких имеет бактериальную природу. В этом случае чаще всего назначают препараты на основе комбинации амоксициллина с клавулановой кислотой. При их неэффективности — цефалоспорины, макролиды или так называемые респираторные хинолоны.
Эффективность антибиотикотерапии оценивают через 48–72 часа после назначения. Если за этот период температура снижается, уменьшается интенсивность кашля и выраженность интоксикации (головной боли, слабости, ломоты в мышцах и суставах) — курс лечения продолжают. Если состояние пациента не улучшается, средство меняют на препарат из другой группы.
Рекомендованный курс антибиотиков нужно пройти до конца, не бросая лечение даже при положительной динамике. Иначе высок риск развития антибиотикорезистентности и рецидива болезни.
При вирусной, (гриппозной) пневмонии антибиотики неэффективны и потому не назначаются. В подобной ситуации рекомендуются противовирусные средства, такие как осельтамивир и занамивир. Кроме них, в составе комплексной терапии врач может назначить умифеновир. Эффективность противовирусных препаратов тем выше, чем раньше они назначены. В оптимальном варианте от первых симптомов до начала лечения противовирусными должно пройти 48–76 часов.
Если у врача есть подозрение на смешанную природу воспаления легких, он может назначить и антибактериальные, и противовирусные средства.
В качестве вспомогательной терапии могут быть рекомендованы иммуномодуляторы (иммуноглобулины) и витамины.
Физиотерапия при пневмонии назначается только после нормализации температуры, чтобы ускорить выведение из легких мокроты. Для этого нередко принимают и фитопрепараты, например корень солодки или комплексные грудные сборы.
До сих пор самым эффективным методом профилактики воспаления легких остается вакцинация. Существуют вакцины как от самого типичного возбудителя — пневмококка, так и противогриппозные вакцины, предупреждающие развитие вирусной пневмонии.
Вакцинация от пневмококка показана людям из групп повышенного риска развития бактериальной пневмонии, а также тем, для кого высока вероятность развития тяжелых форм болезни. Сюда относятся:
- лица старше 65 лет;
- страдающие от хронической обструктивной патологии легких (хронический бронхит, бронхиальная астма);
- пациенты с хронической сердечно-сосудистой недостаточностью, кардиомиопатиями, ИБС;
- страдающие хроническими заболеваниями печени, в том числе циррозом;
- пациенты с ВИЧ;
- пациенты с кохлеарными имплантатами;
- люди, находящиеся в домах престарелых и инвалидов.
Вакцинация от гриппа рекомендуется людям с повышенным риском осложнений этого заболевания:
- беременным;
- страдающим ожирением при ИМТ>40;
- людям старше 65 лет;
- страдающим хроническими заболеваниями сердечно-сосудистой и бронхолегочной систем, почек, печени;
- пациентам с сахарным диабетом;
- лицам с ВИЧ;
- медицинским работникам.
Если есть показания, обе вакцины можно ввести одномоментно: это не повышает риск осложнений.
К сожалению, возможность провести вакцинацию есть не всегда. В таких ситуациях нужно обратить внимание на медикаментозную профилактику гриппа. Ведь возбудитель этой болезни может как сам по себе вызывать пневмонию, так и способствовать развитию бактериальной инфекции. Для профилактики гриппа применяют противовирусные средства:
- занамивир — детям от 5 лет и взрослым;
- осельтамивир — детям старше 12 лет и взрослым;
- умифеновир — в зависимости от формы выпуска. Арбидол® можно назвать одним из наиболее известных лекарственных средств на основе этого действующего вещества. В виде порошка для приготовления суспензий его можно использовать с 2 лет, таблетки — с 3 лет, капсулы — с 6 лет.
Использовать эти препараты можно как для профилактики во время эпидемии при отсутствии больных в ближайшем окружении, так и для предупреждения заражения после непосредственного контакта с больным.
Пневмония — опасное заболевание, имеющее серьезные осложнения и способное привести к летальному исходу. При первых же признаках недомогания: высокой температуре, обильной мокроте с гноем или прожилками крови — нужно как можно скорее обратиться к врачу. Но любую болезнь легче предупредить, чем лечить. Поэтому не стоит переносить простуду на ногах. Это повышает вероятность развития осложнений, в том числе и пневмонии. По возможности следует сделать прививку от гриппа в начале осени — до начала эпидемического сезона. А уже в период эпидемии принимать в профилактических целях определенные противовирусные средства.
Одним из самых популярных в России противовирусных препаратов является Арбидол® (действующее вещество — умифеновир). Он выпускается в нескольких лекарственных формах, предназначенных для лечения как детей, так и взрослых:
- Для детей с 2 лет — порошок для приготовления суспензии для приема внутрь. Продается во флаконах 37 г, упакованных в картонные пачки вместе с мерной ложечкой (регистрационное удостоверение в ГРЛС: ЛП 003117-290715 от 12 августа 2016 года).
- Для детей с 3 лет — таблетки дозировкой 50 мг, покрытые пленочной оболочкой. Продаются в баночках с количеством 10, 20, 30 или 40 таблеток, в картонных пачках (регистрационное удостоверение в ГРЛС: ЛСР-003900/07-030417 от 21 декабря 2017 года).
- Для детей с 6 лет — капсулы дозировкой 100 мг в ячейковых контурных упаковках по 5 или 10 штук, помещенные в картонные пачки (регистрационное удостоверение в ГРЛС: РN003610/01-191017 от 26 декабря 2017 года).
- Для детей с 12 лет и взрослых — капсулы дозировкой 200 мг в ячейковых контурных упаковках по 10 штук в картонных пачках (регистрационное удостоверение в ГРЛС: ЛП 002690-141117 от 19 января 2018 года).
Арбидол® обладает прямой противовирусной активностью, в том числе против таких опасных штаммов вирусов гриппа, как A(H1N1) (свиной грипп) и A(H5N1) (птичий грипп). Арбидол® блокирует белки вируса, обеспечивающие его проникновение внутрь клеток организма. Таким образом препарат и предупреждает развитие инфекции.
Схемы применения Арбидола® для сезонной профилактики:
- суспензия: 10 мл 3 раза в неделю в течение 3 недель;
- таблетки 50 мг: по одной 2 раза в неделю в течение 3 недель;
- капсулы 100 мг, 200 мг: по одной 2 раза в неделю в течение 3 недель.
Для постконтактной профилактики схема применения меняется:
- суспензия: 10 мл 1 раз в сутки 10–14 дней;
- таблетки 50 мг: по одной раз в сутки 10–14 дней;
- капсулы 100 мг, 200 мг: по одной раз в сутки 10–14 дней.
Использование Арбидола® способствует сокращению длительности болезни и уменьшению вероятности возникновения осложнений. В клинических исследованиях препарат продемонстрировал высокий профиль безопасности и не оказал влияния на внутренние органы и системы человека.
[youtube.player]Герпес – это заболевание инфекционного характера. Симптомы чаще видны на коже, осложненная форма распространяется на внутренние органы и считается одной из самых опасных. Внутренний герпес диагностируется редко.
Причина, вызывающая его – герпес 5-го типа. Симптоматика, беспокоящая больного, разнообразна. Поставить точный диагноз может врач после проведенного обследования.

Что такое внутренний герпес?
Как уже было сказано выше, герпес – это вирусная инфекция. Заболевание чаще поражает кожные покровы и слизистые оболочки.
В настоящее время фиксируются случаи поражения внутренних органов. Недуг встречается редко, в отличие от герпеса на губах или половых органов. Осложнения появляются в виде цитомегаловируса.

Свое развитие внутренний герпес берет из-за вирусемии. Симптомы могут быть разными, зависят от того, какой внутренний орган поражен.
В медицине насчитывается несколько форм недуга:
- герпетическая пневмония;
- герпетический гепатит;
- герпетический эзофагит;
Внутренние органы поражаются двумя типами вируса – первым и вторым. Пневмония и гепатит герпетического характера возникает из-за вируса 5-го типа.

Воспалительный процесс, возникающий в слизистой пищевода, называется эзофагитом герпетического характера. Развивается заболевание потому, что вирус распространяется из глотки и попадает в пищевод. Осложнения могут быть в виде иных герпетических поражений, в области носа, губ.

Если в пищеводе внутренний герпес, симптомы следующие:
- в области грудной клетки дискомфорт, боль;
- при глотании ощущение боли;
- трудности при попытках проглотить еду;
- снижение массы тела.
При проведении эндоскопического обследования выявляются язвы на слизистой оболочке, сверху покрыты пленкой. Отсутствующее лечение станет причиной разрыхления слизистой пищевода.
Заболевание чаще затрагивает пищевод, в тяжелых случаях распространяется на желудок, поджелудочную железу и кишечник.

Герпес внутри поражает печень, виной всему вирус 5-го типа. Главный признак заболеваний – развитие желтухи. Цвет кожи изменяется, склеры становятся желтыми, причина — повышение уровня билирубина в клетках.
При поражении герпесом печени появляются следующие симптомы:
- частые головные боли;
- ощущение слабости во всем теле;
- появление сыпи на коже;
- развитие тромбогеморрагического синдрома (редко);
- уровень желчного пигмента увеличивается.
Орган увеличивается в объеме, оболочка печени растягивается, в правом подреберье ощущается сильная боль.
Герпетическая пневмония встречается редко. Возникает заболевание у больных с ослабленным иммунитетом.
- сильный кашель;
- температура тела повышается;
- в области грудной клетки боль;
- общее состояние становится ослабленным;
- отдышка.
Симптомы размытые. Заболеванию свойственно протекать на фоне инфекционных поражений дыхательных путей: протозойной, грибковой, бактериальной формой. Возникает пневмония из-за перехода вируса от трахеобронхита к паренхиме легких.

Развивающийся герпетический герпес на лице или в ротовой полости может стать причиной появления двусторонней герпетической пневмонии. Ослабленный иммунитет и отсутствующее лечение становится причиной летального исхода.
На видео в этой статье более подробно рассказывается о том, каковы симптомы заболевания.
Из-за проникновения вируса герпеса первого или второго типа развивается герпес заднего прохода, поражающий периферическую нервную ткань. Симптомы заболевания многообразны. Многие пациенты ощущают зуд в анальном отверстии, боль, образуются небольшие пузырьки.

- головные боли;
- отсутствие сна в ночное время суток;
- раздражительность и вспыльчивость;
- ослабление общего состояния;
- повышение температуры тела;
- увеличение лимфатических узлов в размере.
Спустя несколько дней прыщики лопаются, образуется корочка. Процесс свидетельствует о начале заживления тканей. Инфекция, попавшая в рану, спровоцирует появление рубца.

Заболевание опасно тем, что может распространиться на кишечник. Явление становится причиной образования язв на слизистой оболочке, чуть позже появляются эрозии.
Ни обратив внимание на патологию своевременно можно столкнуться с обострением симптомов. Пациенты сталкиваются с проктитом – появление крови и гноя на стенках прямой кишки.
Внутриутробный герпес опасен. Особенно опасен вирус герпеса 5-го типа. Заболевание поражающее внутренние органы, центральную нервную систему, а также иные органы при отсутствующем лечении.
Генерализованный герпес, находящийся в стадии активизации, может стать причиной смерти плода.
Интересно! Только один больной ребенок из десяти, у кого была поражена ЦНС, полноценно растет и развивается. Если у женщины находящейся в положении вирус реактивируется, ребенок заражается крайне редко, чего не скажешь о первичном инфицировании. Срок беременности имеет важно значение, на первых сроках вирус опасен.
На фото ниже пример внутриутробного заражения.

Диагностика
Понять, что это за заболевание развивается, и поставить диагноз, опираясь только на внешние симптомы, трудно. Главная цель лабораторных и инструментальных исследований – выявление специфических антител.
Все пациенты с предварительным диагнозом внутренний герпес проходят лабораторные исследования.

Биологические материалы необходимые для этого: выделения из влагалища, сперма, слюна, моча, кровь, иные жидкости, в составе которых можно выявить ДНК вируса.
Моменты, учитываемые врачами при проведении диагностики:
- наличие высыпаний на теле, которые сопровождают ОРВИ;
- насколько эффективна будет антибиотикотерапия;
- наличие высыпаний при лечении Ампициллином;
- состояние половых органов.
При подозрении на развитие внутреннего герпеса у новорожденного изучается состояние кожи, наличие желтушки. Изучается состояние органов – размер, наличие кровоизлияний и прочее. Чем лечить заболевание решает лечащий врач после проведения диагностики.
Методы лечения
Что делать, если герпес стремительно продолжает распространяться?
Первое, что нужно сделать, обратиться за консультацией к врачу. Своими руками предпринимать что-то до этих пор не нужно.

Зачастую, лечение внутреннего герпеса проходит в стационаре, под строгим наблюдением врача. Заключается лечебный процесс в приеме противовирусных и иммуностимулирующих препаратов. При повышенной температуре тела необходимо пить жаропонижающие средства. Противовоспалительные и обезболивающие препараты также следует принимать.
Всем без исключения назначается Вацикловир и Ацикловир. Эффективность такого лечение высока. Иммуностимулирующие препараты, рекомендуемые к применению – Виферон. Разрешается давать не только взрослым, но и детям и беременным женщинам. Антибиотики для лечения – Амоксиклав и Амоксициллин.

Специалисты рекомендуют придерживаться следующих рекомендаций:
- При поражении пищеварительной системы обратите внимание на питание. Оно должно быть не только сбалансированным, но и здоровым. Откажитесь от вредных привычек и пустой пищи.
- Воспаленные легкие лечатся лекарственными препаратами, направленными на подавление деятельности бактерий. Рекомендуется пить препараты способствующие отхождению мокроты, например, Гербион, Бромгексин, АЦЦ.
- Герпес, проявляющийся на носу или в ушах, лечится местными препаратами – Зовиракс, Виферон и прочее.
- Во избежание рецидивов принимайте витамины, повышайте иммунитет.

Для лечения внутреннего герпеса ежедневного выпивайте свежие фруктовые соки.
Особенное внимание лечению нужно уделять тем, кто входит в группу риска:
- люди с ослабленным иммунитетом;
- беременные женщины;
- перед переливанием крови;
- люди, страдающие от сахарного диабета;
- больные с онкологией.
Избавиться от вируса герпеса навсегда, не получится. Полезные рекомендации помогут не допустить его повторного активирования.
Опасность герпес вирусов
Главная опасность заболевания, независимо от типа – невозможность вылечиться. После проникновения вируса в организм он останется в нем на всю оставшуюся жизнь, создавая нагрузку на иммунитет человека. Если он ослаблен, периодически будут наблюдаться рецидивы, истощаются ресурсы организма, не осуществляется противодействие патогенной микрофлоре.
Возможно развитие многих заболеваний – везикулит, простатит и прочее. Лечить нужно не только внутренний герпес, но и простой.
В противном случае начнет развиваться генерализованная герпетическая инфекция, поражающая центральную нервную систему, дыхательные пути, печень, желудочно кишечный тракт и прочее. Осложнения от генитального герпеса – рак простаты или шейки матки.

Герпес четвертого типа встречается редко – Эпштейн-Барр. Он провоцирует развитие онкологии лимфатических узлов. Пятый тип также встречается редко, опасаться его должны беременные, так как он провоцирует цитомегаловирусную инфекцию.
Инструкция по лечению внутреннего герпеса выдается врачом. Самолечение не допускается, домашние методы запрещены. В противном случае можно столкнуться с серьезными последствиями – артриты, гемолитическая анемия и прочее. Привести пораженный орган в норму и вернуть ему работоспособность не просто, а иногда не возможно.
При развитии внутреннего герпеса категорически запрещается:
- Нельзя контактировать со здоровыми людьми. Исключите поцелуи, не пользуйтесь одной посудой и личными предметами.
- Грудное вскармливание. Женщины, с пятыми типом герпеса кормить детей грудью не могут.
- Прерывать курс лечения. При улучшении самочувствия запрещается самостоятельно прерывать терапию, возможен рецидив.
- Лечиться народными методами. Такие способы могут стать дополнением традиционного лечения, но не его полной заменой.
Выполняя такие простые рекомендации, вы не допустите рецидива и не заразите других людей.
Профилактика

Главная профилактика внутреннего герпеса – поддержание иммунитета. Регулярно проходите, обследование в больнице, полноценно лечите заболевания. Внезапно внутренний герпес не возникает, а развивается на фоне иных отклонений.
Профилактические мероприятия могут быть следующими:
- планируя беременность, сдайте анализы на герпес;
- при переливании крови или пересадке органов, выбору донора уделяется особое внимание;
- лица, входящие в группу риска, должны особо внимательно следить за здоровьем.
Несмотря на то, что избавиться от герпеса нельзя, его деятельность можно подавить. Осложнения от заболевания, порой несовместимы с жизнью, следует сделать все, чтобы избежать их появления.
Частые вопросы к врачу
У меня развивается генитальный герпес, скажите, могу ли я полностью вылечиться от него?
Невозможно полностью избавиться от герпеса, после проникновения в организм он селится в ваших клетках и никогда не исчезнет. Если лечение будет правильным, от симптомов заболевания удастся избавиться. Во избежание рецидивов следует выполнять правила профилактики.
У моего супруга обнаружили вирус герпес, как я могу защитить себя? Может ли инфекция передаться в условиях быта?
Вирус не может существовать долго вне организма человека. Заражение через предметы быта происходит редко, но оно возможно. Следует ежедневно проводить влажную уборку в квартире, следить за личной гигиеной.
[youtube.player]Любая герпетическая инфекция способна навредить человеческому организму. Этим вирусом заражены около 90 % населения, но проявляется он не у всех. В сравнении с простым герпесом на губах внутренний герпес представляет серьезную опасность для человека. Чаще всего данный недуг диагностируется у детей 3-4 лет и у взрослых людей после 40 лет. Если простой герпес проявляется сыпью на губах или половых органах, то проявления этой инфекции внутри организма диагностировать намного сложнее.
Особенности заболевания
Герпес внутренних органов диагностируется намного реже в сравнении с пузырьковой сыпью на половых органах и губах. Возбудителем недуга выступает цитомегаловирус или вирус герпеса 5-го типа.
После распространения возбудителя заболевания в организме с кровотоком симптомы недуга у каждого человека могут проявляться по-разному. Для внутренней герпетической инфекции характерно поражение сразу нескольких органов, но чаще всего выявляют одну из трех форм этого заболевания:
- Вирусный герпетический гепатит.
- Герпетическая пневмония.
- Инфекционный герпетический эзофагит.
- Герпес заднего прохода.
Если симптомы герпеса 1-2-го типа просто выявить по характерным мелкопузырчатым высыпаниям на слизистой оболочке гортани, уретры, мочевого пузыря и стенках влагалища, то инфекция 5-го штамма диагностируется намного сложнее. Недуг часто сопровождается серьезными осложнениями, которые могут привести к смерти.
Важно: однажды попав в организм, цитомегаловирус остается там навсегда и проявляется при ослаблении иммунной системы человека.
Если у заболевшего герпес на внутренних органах, симптомы заболевания могут быть самыми разнообразными в зависимости от того, какой орган поражен. Ученым до сих пор точно не известно, каким образом происходит заражение. Многие специалисты убеждены, что заражение осуществляется посредством биологических жидкостей (слюны, крови, спермы, мочи). Именно поэтому принято считать, что это происходит при очень близком контакте с носителем вируса.
При этом существуют следующие пути передачи от больного человека к здоровому:
- воздушно-капельный (это не только чихание и кашель, но и поцелуй, при котором инфицированная слюна попадает к здоровому человеку);
- половой способ передачи;
- инфекция может передаваться младенцу во время кормления с материнским молоком;
- внутриутробный (посредством плаценты);
- родовой;
- гемотрансфузионный.
Герпетическая пневмония: симптомы
Если у пациента внутренний герпес, симптомы поражения дыхательной системы проявляются в надсадном кашле, одышке, болезненности грудной клетки. У больного поднимается температура до значительных показателей, он испытывает общее недомогание. Поскольку герпес часто комбинируется с другими патологическими процессами в организме (например, протозойное, грибковое или бактериальное поражение органов дыхания), клиническая картина заболевания неясная.
В том момент, когда герпетический вирусный трахеобронхит распространяется в легких, заболевание проявляется в форме некротической бронхопневмонии. Также причиной двухстороннего герпетического поражения легких может стать простой герпес, локализующийся на лице около рта в момент его попадания в кровоток.
Внимание: смертность от герпесвируса у больных с ослабленной иммунной системой, которые не получают лечение специфическими противовирусными препаратами, составляет примерно 80 %.
Доказано, что дистресс-синдром легких и органов дыхания у взрослого человека довольно часто сопровождается заболеваниями, которые связаны с проявлениями простого герпеса, например, сыпь на губе. Однако влияние этого вируса на формирование такого патологического состояния до сих пор не изучено.
Герпетический гепатит
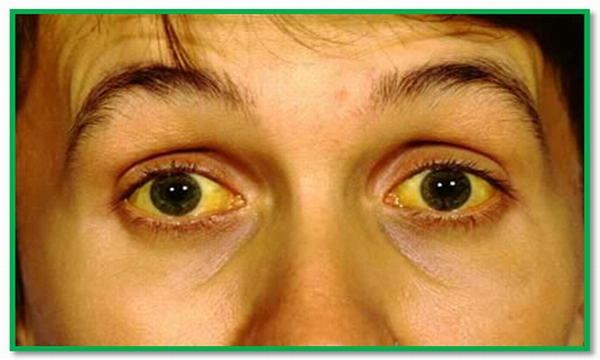
Если у больного герпес внутренних органов, симптомы вирусного поражения печени очень схожи с другими формами гепатита. Главный признак этой болезни – желтуха. У больного кожные покровы и склеры глаз окрашиваются в желтый цвет из-за повышенного уровня билирубина в организме.
Первые признаки герпетического поражения печени следующие:
- повышение температуры;
- присутствуют головные боли;
- общая слабость;
- иногда формируется тромбогеморрагический синдром;
- количество желчного пигмента стремительно повышается.
У больного присутствуют сильные боли с правой стороны, локализующиеся под ребрами, которые могут отдавать в плечо и лопатку. Это связано с увеличением размеров органа и сильным растяжением его оболочки.
Вирусный эзофагит
Симптомы и лечение герпетической инфекции в пищеводе очень схожи с обычным воспалительным процессом в этом органе. При этом поражается слизистая оболочка внутри пищеварительного тракта. Этот недуг возникает вследствие прямого проникновения вируса цитомегаловируса в пищевод через глотку. Порой такое заболевание возникает как следствие реактивации герпесвируса в блуждающем нерве.
В данном случае герпес внутренних органов, а именно эзофагит, проявляется следующими симптомами:
- человеку больно глотать твердую пищу и даже слюну;
- больной ощущает боль сзади грудины;
- стремительная потеря веса.
При обследовании с помощью гастроскопа выявляются множественные язвы на слизистой пищевода. Дно этих язвочек красноватое с фиброзной пленкой на верхней части. Если вовремя не провести лечение, то эти пленки будут способствовать разрыхлению слизистого слоя.
В большинстве случае герпес внутри организма поражает верхнюю часть пищевода. Если болезнь очень запущена, то в процесс вовлекаются и стенки кишечника. В последнем случае герпетической инфекцией будет поражена вся поверхность слизистой пищевода.
Дифференциальная диагностика вирусного эзофагита будет затруднена, если ее проводить с помощью рентгенологического или эндоскопического исследования, поскольку недуг очень похож на термическое поражение пищевода, его травмы, химический ожог или молочницу. Для диагностики необходимо провести вирусологическое и цитологическое исследование биоматериала, взятого во время проведения эзофагоскопии. Именно с их помощью можно идентифицировать возбудителя заболевания, что позволит решить, как лечить больного.
Важно! Внутренний герпес практически не встречается у людей с хорошим иммунитетом.
Герпес заднего прохода

Это заболевание развивается при проникновении герпеса 1- 2-го типа, который может поражать периферические нервные ткани. Проявления этого недуга могут быть разными. У большинства заболевших главным проявлением болезни является сильный зуд в районе анального отверстия. У некоторых заболевших недуг может выражаться в сильной болезненности в этом месте и формировании мелкой пузырчатой сыпи.
Также эта форма герпеса может проявляться другими признаками:
- боль в голове;
- нарушение сна и бессонница;
- общее недомогание;
- повышенная раздражительность;
- высокая температура;
- увеличенные лимфоузлы.
После самопроизвольного вскрытия пузырей они покрываются корочками и заживают. При присоединении вторичной инфекции в этом месте навсегда остаются шрамы. Недуг может легко перейти в герпетическое поражение кишечника. В этом случае на слизистой пищеварительного тракта возникают язвы и эрозии.
Если вовремя не диагностировать и не лечить герпес прямой кишки, то недуг будет прогрессировать, а симптомы станут более выраженными. В дальнейшем это может привести к проктиту, когда в стенках прямой кишки накапливается гной. При этом больного мучают сильные запоры, боль при опорожнении кишечника и вкрапления крови и гноя в кале.
Внимание: реже встречаются другие виды внутреннего герпеса. К ним можно отнести герпетический гломерулонефрит, моноартрит, некроз надпочечников и тромбоцитопеническую пурпуру.
Герпес новорожденных
Огромную опасность цитомегаловирус представляет для младенцев. У них вирус может поражать как внутренние органы, так и ЦНС. Вероятность этого очень высока, если малыша своевременно не пролечили. Активизация цитомегаловируса у новорожденных приводит к смерти в 65 % случаев. Только один из десяти малышей с поражением ЦНС может развиваться и расти согласно возрастной норме.
Самый большой риск внутриутробного заражения ребенка присутствует при первичном инфицировании матери. Если же у беременной произошла реактивация вируса, то риск его передачи малышу низкий. Здесь очень важно то, на каком сроке беременности это произошло. Наиболее уязвимым считается плод в первом триместре беременности.
Лечение
Лечение внутреннего герпеса часто проводится с применением Валацикловира и Ацикловира. В этом случае шансы на ремиссию недуга значительно повышаются. В качестве иммуностимуляторов обычно используют Виферон в свечах. Этот препарат можно применять во время беременности и даже у новорожденных. Если присоединяются бактериальные осложнения, назначают курс антибиотикотерапии.
- При герпесе пищевода необходимо придерживаться принципов здорового питания;
- Во время лечения нельзя курить и пить спиртное;
- При лечении пневмонии обязательно назначают лекарства для разжижения и облегчения выведения мокроты, а также противовирусные препараты;
- При появлении высыпаний на поверхности кожи обязательно используют средства для местного применения, например специальные противогерпетические мази;
- Чтобы в будущем защититься от рецидива заболевания, необходимо укреплять иммунитет и принимать поливитаминные комплексы;
- Полезно ежедневно употреблять свежевыжатые соки.
Особо внимательно к своему здоровью должны относиться те, кто входит в группу риска по заболеванию внутренним герпесом. К ним можно отнести беременных женщин, людей с онкологическими заболеваниями, ВИЧ инфицированных, всех тех, у кого по тем или иным причинам ослаблен иммунитет, а также больных диабетом.
Вылечить внутренний герпес лучше в условиях стационара под наблюдением врачей. Основными составляющими терапии являются иммуномодуляторы и противовирусные препараты. При высокой температуре используют жаропонижающее. В качестве симптоматического лечения применяют противовоспалительные лекарства и обезболивающие.
[youtube.player]Читайте также:


