Частота осложнений при кори
Медицинский справочник болезней
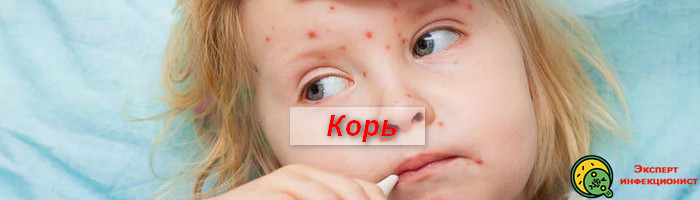
Корь. Симптомы, осложнения и лечение кори.
КОРЬ --- это широко распространенное острое инфекционное заболевание, встречающееся главным образом у детей.
Характеризуется повышением температуры, интоксикацией, энантемой, макулопапулезной сыпью, катаральным воспалением слизистых оболочек носа, глаз и горла.
Корь является одной из самых заразных болезней. Вероятность заболеть для человека, не болевшего ранее при контакте с больным корью чрезвычайно высока, почти 100%.
Механизм передачи инфекции воздушно-капельный. Вирус выделяется во внешнюю среду с капельками слюны при разговоре, во время кашля, чихания. Источник инфекции - больной корью, который заразен для окружающих с последних 2-х дней инкубационного периода до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным.
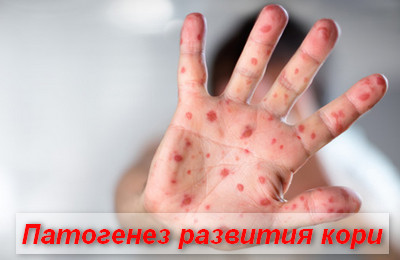
Этиология, патогенез.
Возбудитель из семейства парамиксовирусов быстро инактивируется во внешней среде. В конце инкубационного и до 3-го дня периода высыпания вирус содержится в крови (вирусемия)..
Вирус поражает слизистую оболочку дыхательных путей и вызывает гнездное периваскулярное воспаление верхних слоев кожи, что проявляется сыпью. Доказана роль аллергических механизмов. Установлена возможность персистенции вируса кори в организме после перенесенного заболевания с развитием подострого склерозирующего панэнцефалита, имеющего прогрессирующее течение и заканчивающегося смертью.
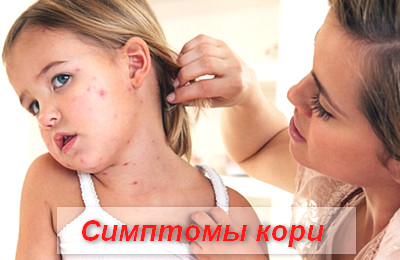
Симптомы, течение.
Инкубационный период — 8-17 дней (чаще 10-11 дней).
Со второй половины инкубационного периода отмечаются: снижение массы тела ребенка, отечность нижнего века и гиперемия конъюнктив, субфебрилитет по вечерам, кашель, небольшой насморк.
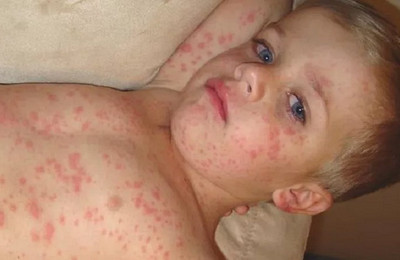
Период разгара болезни. На 3-5-й день болезни снова может повышаться температура до 40.5°, появляется сыпь в виде ярких пятен, начинается период высыпания, который продолжается 4-7дней.
Вначале сыпь обнаруживается на лице, шее, верхней части груди, затем на туловище и на 3й день — на конечностях. Мелкие розовые пятна сыпи быстро увеличиваются в размерах, приобретают неправильную форму, иногда сливаются между собой и после угасания оставляют пятнистую пигментацию и мелкое отрубевидное шелушение.Но через 2 недели кожа становится чистой.
В период высыпания катаральные явления и симптомы интоксикации нарастают.
В крови отмечается лейкопения с относительным нейтрофилезом и эозинофилией. Продолжительность болезни 7-9 дней.
Период реконвалесценции. Отмечаются астения, общая слабость, утомляемость и снижение сопротивляемости организма к различным инфекциям.
Корь протекает в легкой, среднетяжелой и тяжелой формах.
Осложнения кори.
- Среди осложнений наиболее часто встречается ларингит, который может сопровождаться стенозом гортани — ранним крупом, связанным с действием вируса кори, и поздним крупом с более тяжелым и длительным течением;
- пневмония, связанная, со вторичной бактериальной инфекцией и особенно у детей раннего возраста;
- стоматит,
- отит,
- блефарит,
- кератит.
- очень редкое и опасное осложнение — коревой энцефалит, менингоэнцефалит. В типичных случаях диагноз может быть установлен уже в катаральном периоде.
Диагностика кори.
- Коревой антиген можно выявить в эпителии верхних дыхательных путей методом иммунофлюэресценции.
- Используют также серологические методы (РСК, РТГА, РИФ и др.). Нарастание титра в 4 раза и более считается основанием для диагноза кори.
- Дифференцировать следует от краснухи, энтеровирусной экзантемы, инфекционного мононуклеоза, аллергических и лекарственных сыпей.
ЛЕЧЕНИЕ КОРИ.
Специфические методы терапии нет.
- Необходим постельный режим, соблюдение правил гигиены;
- Симптоматические средства;
- При осложнениях бактериальной природы — антибиотики.
- Лечение пневмоний, крупа, энцефалита проводится по общим правилам.
Госпитализация больных осуществляется при тяжелых формах, осложнениях.
Прогноз в основном благоприятный. Смертельные исходы кори очень редки и наблюдаются главным образом при коревом энцефалите.
Профилактика.
- Надежным и эффективным методом профилактики кори является вакцинация. Надежным методом предупреждения кори является иммунизация живой вакциной. Прививка обеспечивает защитный эффект в течение примерно 15 лет. Живую вакцину не назначают беременным женщинам, больным туберкулезом, лейкозом, лимфомой, а также ВИЧ-инфицированным.
- Корь можно предупредить и пассивной иммунизацией (однократное введение иммуноглобулина в дозе 0,25 мл/кг в первые 5 дней после контакта с больным). Пассивная иммунизация показана детям до 3 лет, беременным женщинам, больным туберкулёзом, лицам с ослабленной иммунной системой. Дети старше 3 лет, не болевшие корью, не привитые ранее и не имеющие клинических противопоказаний, подлежат прививкам в срочном порядке противокоревой вакциной.
- Детей, контактировавших с больными корью, не допускают в детские учреждения в течение 17 дней с момента контакта, а получавших профилактически иммуноглобулин — 21 день. В очаге инфекции ежедневно проводят профилактический осмотр и термометрию детей, которые находились в контакте с тем, кто заболел. Всех обнаруженных больных корью срочно изолируют.

Корь — острое инфекционное вирусное заболевание с высоким уровнем заразности, характеризующееся общей интоксикацией, высокой температурой тела (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов.
Корь передается воздушно-капельным путем, вирус выделяется со слюной при разговоре, кашле, с капельками слюны распространяется потоками воздуха не только в помещении, где находится больной, но может проникать по вентиляционной системе даже на другие этажи жилого дома. Больной корью заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным. Корь является антропонозным заболеванием, животные и птицы не болеют корью и не могут быть ее переносчиками.
Инкубационный период кори составляет в среднем 8-14 дней, при атипичной кори инкубационный период может удлиняться до 21 дня. Доля кори характерно острое начало – резкий подъем температуры до 38-40 °C, головная боль, резь в глазах, слезотечение, покраснение и отек глаз, сухой кашель, насморк. Поэтому, часто первые признаки заболевания можно ошибочно принять за проявления гриппа, либо других респираторных инфекций. Однако, при осмотре зева, можно увидеть коревую энантему — красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек в области больших коренных зубов появляются мелкие белёсые пятнышки, окруженные узкой красной каймой — пятна Бельского-Филатова-Коплика — характерные только для кори. Коревая сыпь (экзантема) появляется на 4-5-й день болезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается).
Начиная с 4 дня температура тела нормализуется, сыпь приобретает темный оттенок и начинает шелушиться. Через 1,5-2 недели сыпь полностью исчезает.

При кори, особенно при ее сложном, атипичном течении, возможно развития различных осложнений, связанных с поражением дыхательной, пищеварительной и центральной нервной систем.
Именно с осложнениями кори связано большинство летальных исходов заболевания. Чаще всего осложнения развиваются у невакцинированных детей до 5-ти лет, а также у взрослых, старше 20-ти лет. Опасна корь для беременных женщин. У них часто наблюдаются осложнения, кроме того корь может провоцировать преждевременные роды или самопроизвольный аборт. При этом плод также заражается и болеет, часто дети рождаются с характерной коревой сыпью

1. Первичные коревые осложнения, возникают в разгар болезни. Одновременно со смягчением коревой интоксикации и с окончанием высыпаний, изменения, обусловленные указанными осложнениями, тоже ослабевают. Как правило, первичные коревые осложнения, протекают в виде ларингитов, трахеобронхитов и других заболеваний дыхательной системы. Редким и грозным осложнением кори является энцефалит. Чаще энцефалит развивается уже на спаде интоксикации, в конце периода высыпаний, в период перехода в стадию пигментации. Наблюдается это заболевание преимущественно у детей более старшего возраста, оно чрезвычайно опасно, протекает тяжело, может привести к смерти больного или оставить тяжелые изменения (параличи, нарушения психики, эпилепсия).
2. Осложнения, вызываемые вторичной инфекцией, затрагивают в основном органы дыхательной и пищеварительной систем. Часто, бактериальные осложнения кори развиваются после контакта с детьми и взрослыми, имеющими воспалительные процессы. Больные корью могут легко инфицироваться острыми респираторными вирусными инфекциями, которые увеличивают вероятность возникновения бактериальных осложнений. Частота осложнений обратно пропорциональна возрасту больных, максимум их приходится на детей первых 3 лет жизни. Имеет значение и состояние больного. Осложнения чаще возникают и протекают более тяжело у ослабленных, непривитых детей.
Осложнения со стороны органов дыхания включают весь диапазон возможных воспалительных процессов в этой системе (риниты, ларингиты, трахеиты, бронхиты, бронхиолиты, плевриты, пневмонии).
До 40-х годов прошлого века, пневмонии при кори чаще всего были пневмококковой этиологии, на втором месте стояли стрептококковые и более редкими были стафилококковые пневмонии. После введения в практику антибиотиков пневмококковые и стрептококковые пневмонии постепенно уступили место стафилококковым, которые до настоящего времени сохраняют господствующее положение.
Вторичные пневмонии у больных корью часто протекают тяжело, становятся обширными, могут сопровождаться абсцедированием, развитием плевритов.
Среди вторичных осложнений довольно часто встречаются ларингиты, вызываемые преимущественно стафилококками.
Осложнения со стороны органов пищеварения протекают более благоприятно. В ряде случаев наблюдаются стоматиты, в настоящее время преимущественно катаральные, афтозные. В прошлом отмечались гангренозные формы (нома).
Поражение органов слуха проявляется, главным образом, в виде отитов, как правило, катаральных, обусловленных распространением воспалительного процесса из зева. По этой же причине могут возникать шейные лимфадениты. Редко могут наблюдаться гнойные отиты.
Поражение глаз , как правило, в виде блефаритов, кератитов.
Поражение кожи проявляются в виде гнойничковых заболеваний.
Одним из самых грозных осложнений при кори является гнойный менингит бактериальной природы, развившийся вследствие генерализации инфекции.
Единственным надежным способом профилактики кори является вакцинация. В нашей стране вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию до 35 лет.
После двукратного введения вакцины риск заболеть корью не превышает 5%. Всем детям, которые находились в контакте с больным, проводится экстренная профилактика, которая заключается во введении человеческого иммуноглобулина на протяжении первых 5-и дней от момента контакта. Препарат вводится с целью экстренной профилактики лицам с противопоказаниями к вакцинации и детям в возрасте до 1-го года.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь — такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
Специфических лекарственных средств лечения кори нет, поэтому только прививка сможет защитить Вас и Вашего ребенка от кори.
– Болезни и прививки – Частота осложнений при кори
Перевод Ирины Беренс (Гамбург)