Ацикловир как профилактика ветрянки у беременных
Если женщина в детстве не перенесла ветрянку, при планировании беременности ей стоит задуматься об этой проблеме – ветрянка заразна и опасна для будущих мам.
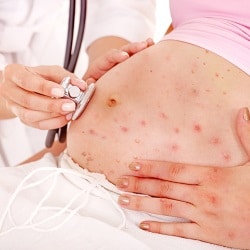
Сегодня существуют способы профилактики этой инфекции — вакцинация от ветрянки. Но если вы уже беременны, и были в контакте с детьми или взрослыми, болеющими ветрянкой, нужно знать о том, чем может угрожать и каким образом протекает ветрянка.
Ветрянка у беременных
Считается, что если вы в детстве перенесли ветрянку – то формируется пожизненный иммунитет к ней, и вероятность заболеть практически нулевая.
Но, сегодня ветрянка все чаще возникает повторно у тех, кто в детстве перенес ее и имеет в крови к ней антитела, и связывают это с мутированием вируса и приобретением им новых свойств.
Поэтому, на сегодня нельзя уверенно утверждать о том, что ветрянка не опасна для беременных, переносивших ее в детстве – шанс заболеть есть всегда.
Учитывая, что это типично детская инфекция и страдают от нее в 95% дети, риски возрастают при наличии в семье детей дошкольного и школьного возраста или при работе в детском коллективе.
В среднем, по данным статистики ветрянкой болеют 1 на 2000 беременных, и половина из них отмечают факт перенесения ветрянки в детстве.
Особенности течения ветрянки у беременных
Наличие самой беременности не приводит к более тяжелому течению ветрянки, не увеличивает риска осложнений и отличий в клинической картине у самой мамы.
Но, стоит помнить, что ветрянка вызывается особым вирусом группы Герпесных, вида varicella-zoster, проникающим в кровь и ткани организма, в том числе способным проникать сквозь плаценту и нанести реальный вред плоду.
Однако сразу впадать в панику не стоит – степень угрозы зависит от срока беременности, на котором заболела беременная женщина.
Чем так опасна ветрянка беременным?
Наиболее опасными в плане заражения ветрянкой будут:
- Первые недели, при которых вирус проявляет тератогеное действие, может приводить к внутриутробной гибели плода или порокам развития. Кроме того, существенное влияние будут оказывать и препараты, принимаемые с целью лечения инфекции. При воздействии вируса вариоцелла зостер на плод могут возникать рубцы и дефекты кожи в связи с формированием типичных ветряночных высыпаний у плода, поражения коры головного мозга и спинного мозга, развивается микрофтальмия – недоразвитие глазных яблок, гипоплазия (недоразвитие) конечностей, катаракта. Вероятность развития подобных осложнений невелика, и не превышает 1% от всех заболевших женщин. Обычно поражение вирусом ветрянки приводит к замершей беременности, выкидышу в ранние сроки.
- Первая половина беременности, до 20 недель, с развитием судорожного синдрома, задержки роста или развития ребенка. Риски достигают примерно 2%, а после этого срока они сводятся к нулю.
- Последняя неделя перед родами и сами роды. Перед родами в пределах двух дней до них и примерно пяти суток после них, риски влияния ветрянки на плод наиболее велики. Могут быть синдром врожденной инфекции и тяжелое ветряночное поражение ребенка.
Чем опасна ветрянка беременным?
Само по себе заболевание протекает по классическим канонам — с высыпаниями и лихорадкой, недомоганием и признаками вирусной инфекции. Но, в силу ослабления иммунитета, она может быть достаточно тяжелой, есть вероятность формирования осложнений, присоединение вторичной инфекции (как вообще у всех взрослых), и повышение рисков для плода.
Но, сама по себе беременность типичной картины ветрянки не меняет и отягощающим фактором не является.
Если вы подозреваете у себя ветрянку или были в контакте по ней, не стоит сразу паниковать.
Риски осложнений и проблем с плодом не превышают таковых рисков у обычных женщин. Контакт с ветряночными или инфицирование не являются показаниями к прерыванию беременности, беременность можно спокойно выносить и родить здорового младенца.
Но, нужно обязательно обратиться к врачу, пройти обследования и сдать дополнительные анализы на наличие внутриутробных патологий, аномалий в развитии плода, а при особой необходимости – провести инвазивные процедуры кордоцентеза или амниоцентеза (забор крови плода из пуповины или околоплодных вод на исследование).
Ветрянка у беременных: лечение
Для снижения риска негативных последствий или заражения при контакте, беременным вводят особый специфический иммуноглобулин. Он помогает избежать развития ветрянки в ранние сроки инфицирования.
При развитии клиники ветрянки с кожными высыпаниями, применяют:
- Ацикловир по схеме, прописанной врачом, для противовирусной терапии.
- Обработку кожи каламин-лосьоном, фукорцином, раствором зеленки, любыми антисептиками.
- Гигиену кожи с ежедневным приемом душа без растирания кожи мочалкой.
- Применением местно или внутрь антигистаминных препаратов для снятия зуда (супрастин, фенистил, фенистил-гель накожно).
Ветрянка во время беременности: последствия
При таком состоянии дел врачи будут проявлять особую активность в отношении беременной и ребенка.
Можно ожидать рождения ребенка с синдромом врожденной ветрянки, которая протекает для него тяжело, часто дает осложнения и может поражать многие из внутренних органов ребенка.
При заражении женщины прямо перед родами врачи будут проводить отсрочку родов на несколько дней, чтобы избежать болезни плода.
Если же роды затормозить не удается, новорожденному сразу же вводят специфический иммуноглобулин и проводят в условиях детского инфекционного отделения курс противовирусной терапии.
Аналогичное лечение получает и женщина, она находится постоянно в изоляторе-боксе обсервационного отделения роддома. После перенесенной ветрянки при родах ребенок будет иметь к ней антитела.
Профилактика ветрянки у беременных
Чтобы избежать последствий ветрянки во время беременности, стоит проводить профилактические меры по предотвращению инфицирования.
Идеальным будет начало мероприятий на стадии планирования, если вы не болели ветрянкой. Тогда стоит пройти обследование на наличие антител, и при их отсутствии сделать прививку.
Во время беременности прививки уже не делают, и тогда нужно будет стараться избегать детских коллективов и контактов с больными.
Если был контакт с подозрительным на ветрянку человеком, необходимо проведение обследования с установлением факта наличия антител к вирусу.
При их отсутствии проводят инъекцию специфического профилактического иммуноглобулина. Его делают внутримышечно не позднее 96 часов с момента контакта с больным.
[youtube.player]Ветрянка во время беременности относительно редкое явление, инфекция встречается с частотой 3 случая на 1 тыс. беременных женщин [1—3]. Однако такое тоже бывает.
Что делать, если беременная женщина имела контакт с больным ветрянкой?
Контакт с больным ветряной оспой в течение 5 минут — 1 часа (данные разных источников) создаёт большую вероятность заражения для ранее не болевшей и не привитой против этой инфекции женщины [3,4]. Следует помнить, что заразиться ветрянкой можно и от больных опоясывающим герпесом (опоясывающим лишаём).
Если у неиммунной беременной женщины был контакт с больным ветрянкой, то рекомендуется провести пассивную иммунизацию — ввести специфический противоветряночный иммуноглобулин [2,4,5]. Для экстренной постэкспозиционной профилактики беременным женщинам проводят только введение специфического иммуноглобулина, вакцинацию против ветряной оспы не проводят [2].
При введении иммуноглобулина с 8 по 28 дни после контакта женщина считается условно заразной. Если иммуноглобулин не вводился, то женщина считается условно заразной с 8 по 21 день после контакта [2,5].
В сомнительных случаях, если женщина неуверена болела ли она ветрянкой или нет, вакцинировалась или нет, перед введением иммуноглобулина можно исследовать уровень IgG. Анализ обычно занимает несколько часов или дней (не более двух) [2,6,7].
Что делать, если беременная женщина заболела ветрянкой?
Если после контакта с инфекционным больным (даже после введения иммуноглобулина) развилось заболевание и появились высыпания, беременной женщине рекомендуется:
Ацикловир рекомендован к применению у беременных после 20 недели. При назначении препарата ранее 20 недель беременности врач должен правильно оценить потенциальную пользу и риск. В проведённых исследованиях при лечении ацикловиром женщин малого срока гестации не было выявлено тератогенного влияния препарата [2,4].
Иммуноглобулин используется только для постэкспозиционной профилактики. Применение его в лечебных целях не оправдано [2,4—7].
После введения иммуноглобулина вакцинироваться от ветряной оспы можно только спустя 5 месяцев [8]. Если после введения иммуноглобулина женщина всё равно заболела ветрянкой, то в дальнейшем прививаться уже не надо.
- на сроке 16—20 недель беременности или через 5 недель после перенесённой ветрянки всем беременным женщинам рекомендуется выполнить УЗИ для выявления пороков развития плода [2].
Вероятность развития пороков у будущего ребёнка после перенесённой ветрянки у матери невелика и составляет 1—2% [5]. Пороки формируются при заражении ветрянкой на ранних сроках беременности (до 20—24 недели беременности) [9].
Последствия для матери и плода/новорождённого при инфицировании вирусом ветряной оспы во время беременности [3]:
| Срок беременности, на котором произошло заражение вирусом ветряной оспы | Последствия |
| Первые 20 недель беременности | Врождённая ветрянка в 2% случаев (смертность 30%) |
| Третий триместр | Пневмония у беременной в 10—20% случаев (смертность 10%) |
| Перед родами:
≥ 5—6 дней до родов ≤ 4—5 дней до и первые два дня | Ветрянка новорождённого в 20—50% случаев: Смертность 0—3% если сыпь |
| Независимо от срока:
Ветрянка у беременной Опоясывающий герпес |
Какие последствия будут у ребёнка?
Наиболее опасно, когда ветрянка развивается менее, чем за 5 дней (некоторые авторы указывают за 4 недели) до родов и 2 дня после родов [3,5]. Очень вероятно, что новорождённый ребёнок будет инфицирован вирусом ветряной оспы.
Если беременная женщина заболела ветрянкой за 1—4 недели до родов, то в 50% случаев её ребёнок инфицирован и в 23% случаев у него разовьётся болезнь [2].
В такой ситуации также следует ограничить общение мамы и малыша [2,5,10]. Однако женщина может кормить своего ребёнка сцеженным молоком. Можно кормить молоком, даже если матери был введён иммуноглобулин и/или она получает лечение ацикловиром [2,11].
Если инфицирование беременной женщины произошло более, чем за 5—7 дней до родов, то очень вероятно, что её будущий ребёнок получит синтезированные в её организме антитела [2,3], которые защитят его в дальнейшем от инфекции или, как минимум, уменьшат тяжесть заболевания.
Как предупредить ветрянку?
Всем женщинам, планирующим беременность, ранее не болевшим и не вакцинированным рекомендуется привиться против ветряной оспы [2,5,8]. После вакцинации в организме синтезируются защитные антитела, которые защищают будущую маму от возможного инфицирования во время беременности и после родов, а также защищают её будущего ребёнка. Во время беременности через плаценту антитела матери переходят к плоду и циркулируют в его кровотоке в течение первых 6—12 месяцев жизни, снижая восприимчивость к инфекции.
Если не получилось привиться до беременности, необходимо привиться сразу после выписки из роддома. После вакцинации можно успешно продолжить кормить ребёнка грудью. Во многих исследованиях подтверждено, что вакцинный вирус не проникает в молоко [2,11,12].
Вакцинация во время беременности не проводится, так как вакцина против ветряной оспы живая (т. е. содержит ослабленную форму вируса) [2,8].
[youtube.player]Во время беременности каждая будущая мама с особой осторожностью должна относиться к применению любых препаратов – даже тех, которые кажутся совершенно безопасными. Ведь лекарственные средства, не наносящие практически никакого вреда организму женщины, могут отрицательно сказаться на развитии ее ребенка. Ацикловир при беременности в некоторых случаях назначается врачами. Следует помнить, что только специалист может реально оценить риски и пользу от назначения во время беременности того или иного лекарственного средства.
Общая характеристика препарата
Ацикловир – это противовирусное лекарственное средство, которое в основном используется для лечения инфекций, вызванных вирусами простого герпеса и ветряной оспы. Вирус простого герпеса (ВПГ) может стать причиной лабиального (губного) и генитального герпеса, герпетического кератита, блефарита и энцефалита, неонатального герпеса. Вирус вызывает ветряную оспу и опоясывающий лишай.
Кроме этого, Ацикловир обладает активностью против цитомегаловируса и вируса Эпштейна-Барр. Препарат предотвращает мультипликацию вирусов, благодаря чему снижается тяжесть инфекции и останавливается ее распространение.
Хотя Ацикловир и является противовирусным средством, он не может полностью вылечить инфекции. Эти вирусы продолжают жить в организме в период между обострениями болезни. Ацикловир снижает тяжесть и уменьшает длительность этих обострений. Он помогает более быстрому заживлению высыпаний, предотвращает образование новых волдырей, уменьшает боль и зуд.
Этот препарат также может уменьшить длительную боль, которая остается после опоясывающего лишая. Кроме этого, у людей с ослабленным иммунитетом Ацикловир может снизить риск распространения вируса в другие части организма, предотвращая более тяжелые болезни.
Существует несколько форм выпуска препарата:
- Раствор для инъекций.
- Таблетки, капсулы и раствор для перорального приема.
- Мазь и крем для наружного местного применения.
- Глазная мазь.
Наибольшей эффективностью обладает внутривенный путь введения, поэтому именно он используется при тяжелых инфекциях, вызванных вирусами простого герпеса и ветряной оспы. При пероральном приеме в кишечнике усваивается только 15-30% лекарства. После попадания в организм путем ряда химических реакций препарат превращается в ацикловира трифосфат, который подавляет образование вирусной ДНК, не влияя на нормальные клеточные процессы.
Мазь или крем используется в самых легких случаях герпетической инфекции – при не тяжелом лабиальном и генитальном герпесе. Глазная мазь применяется для лечения заболеваний глаз, вызванных ВПГ.
Прием Ацикловира во время беременности
Герпес – достаточно частое инфекционное заболевание у женщин во время беременности. Большинство из них рожают полностью здоровых детей. В редких случаях у новорожденного может развиваться неонатальный герпес – очень тяжелое заболевание, которое может стать причиной смерти ребенка. Именно опасностью развития этой патологии объясняется применение Ацикловира при беременности.
Научные исследования не смогли обнаружить связи между применением этого лекарственного средства во время беременности и развитием врожденных дефектов у ребенка, преждевременными родами и мертворождением. Эти данные справедливы для приема Ацикловира при беременности как на ранних, так и на поздних сроках. Тем не менее настоятельно рекомендуется беременным употреблять этот препарат только по назначению врача и строго соблюдать дозировку.
Показания и противопоказания для приема Ацикловира во время беременности
Женщине рекомендуется применять Ацикловир во время беременности для:
- профилактики неонатального герпеса у ребенка;
- лечения первичного генитального герпеса у беременных;
- лечения рецидивов генитального герпеса у беременных;
- лечения других заболеваний, вызванных ВПГ – например, герпетического кератита или энцефалита;
- лечения тяжелой пневмонии, вызванной вирусом ветряной оспы.
Риск передачи ВПГ от матери к ребенку зависит от того, когда женщина была инфицирована:
- Если герпетическая инфекция проникла в организм женщины до наступления беременности, в нем развиваются антитела, которые передаются через плаценту ребенку. Эти антитела защищают малыша от заражения во время родов и в течение нескольких месяцев после них. Тем не менее некоторым женщинам с рецидивами генитального герпеса при беременности для снижения риска передачи заболевания ребенку во время родов может понадобиться прием таблеток Ацикловира начиная с 36 недели гестации.
- Если ВПГ инфицировал женщину в 1 и 2 триместре, возрастает риск выкидыша и опасность передачи вируса ребенку. В этом случае будущей маме может понадобиться прием Ацикловира в течение всего срока беременности.
- Самая высокая опасность передачи вируса герпеса от матери ребенку наблюдается при инфицировании женщины в 3 триместре. Это связано с тем, что ее организм не успевает выработать антитела к вирусу и передать их малышу. В этом случае будущей маме нужно принимать Ацикловир последние 4 недели беременности. Для снижения риска инфицирования ребенка может понадобиться кесарево сечение.
Ацикловир противопоказан при беременности, если у женщины есть повышенная чувствительность или аллергия к нему или другим вспомогательным компонентам препарата. С осторожностью он также назначается пациенткам с заболеваниями почек и нарушенным иммунитетом (ВИЧ, трансплантация костного мозга, пересадка почек), поскольку в этих случаях увеличивается риск развития побочных эффектов.
Инструкция по применению во время беременности
Женщинам следует неукоснительно следовать рекомендациям врача по применению таблеток или мази Ацикловир во время беременности. Инъекционная форма используется только при тяжелых заболеваниях, лечение в таких случаях проводят в стационарных условиях.
Капсулы и таблетки Ацикловира при беременности, нужно употреблять во время еды или на пустой желудок. Лучше всего запивать препарат стаканом воды. При приеме суспензии следует использовать специальные мерные ложечки, чтобы точно измерять каждую дозу. Во время лечения нужно употреблять достаточное количество воды, чтобы избежать дегидратации.
Дозировка при пероральном приеме:
- Для лечения первичного генитального герпеса – 200 мг 5 раз в сутки в течение 7-10 дней.
- Для лечения рецидивов генитального герпеса – 400 мг трижды в день в течение 3-5 дней.
- Для супрессивного лечения генитального герпеса – 400 мг дважды в день.
- Для лечения ветряной оспы – 800 мг 4 раза в день в течение 5 дней.
- Для лечения опоясывающего лишая – 800 мг 5 раз в день в течение 7-10 дней.
Инструкция по использованию мази Ацикловир при беременности указывает, что наносить ее нужно на пораженные герпесом участки 5 раз в сутки. Лучше это делать каждые 4 часа в течение дня – например, в 7 утра, а затем в 11.00, 15.00, 19.00 и 23.00.
Мазь Ацикловир во время беременности нельзя втирать, поскольку это может повредить волдыри и способствовать распространению вируса на соседние области. Перед нанесением мази и после этого следует тщательно вымыть руки и вытереть их насухо. Нельзя наносить препарат на слизистую ротовой полости или влагалища, вблизи глаз, поскольку он может раздражать их.
Побочные эффекты
Как любое лекарственное средство, Ацикловир может привести к развитию побочных эффектов.
Побочные эффекты от применения препарата:
| Аллергические реакции |
|
| Частые побочные эффекты (могут развиваться у 1 из 10 человек) |
|
| Нечастые побочные эффекты (могут развиваться у 1 из 100 человек) |
|
| Редкие побочные эффекты (могут развиваться у 1 из 1000 человек) |
|
| Очень редкие побочные эффекты (могут развиваться у 1 из 1000 человек) |
|
Аналоги Ацикловира, которые можно использовать при беременности
Существует два аналога Ацикловира, которые используются для лечения герпетических инфекций:
Оба этих препарата разрешено употреблять женщинам в положении.
Согласно научным исследованиям, Ацикловир можно принимать во время беременности как в форме таблеток, так и мази. В любом случае следует строго соблюдать рекомендации врача и ни в коем случае не назначать себе лечение самостоятельно.
Цель применения Ацикловира во время беременности лежит в предотвращении развития неонатального герпеса у ребенка. В этом случае потенциальная польза перевешивает риски от приема препарата.
[youtube.player]70% жителей планеты успевает переболеть ветряной оспой в раннем детстве (до семи лет). В этом возрасте инфекция протекает быстро, в легкой форме, после ее завершения у человека формируется пожизненный иммунитет к повторному заражению. Остальные 30% входят в группу риска, они могут инфицироваться в любом возрасте. Чем старше человек, тем тяжелее он переносит атаку вируса. Ветрянка и беременность – повод для больших беспокойств. Каждая женщина, планирующая стать матерью, должна знать, в чем заключается опасность, как можно оградить себя и своего будущего малыша от необратимых последствий.

Диагностика при планировании беременности
Возбудителем ветряной оспы является вирус Varicella Zoster (человеческий герпес третьего типа). Попадая в организм, он вызывает появление симптомов интоксикации и пятнисто-папулезной сыпи. У взрослых развитие инфекции (инкубационный период, продромальный период, время появление на теле характерных высыпаний, наступление выздоровления) затягивается. Если ребенок в возрасте от 3 до 6 лет болеет ветрянкой в среднем 15-20 дней, у взрослых болезнь может растягиваться на полтора месяца.
За это время вирус способен принести непоправимый вред здоровью. Если клеточный паразит вместе с кровотоком попадает в сердце, печень, поражает ткани легких, то возникают осложнения, угрожающие жизни. Так, например, при ветряночной пневмонии у беременных и у новорожденных детей смертность наступает в 50% случаях. Каждый второй больной умирает. Предотвращение подобных сценариев – ответственность, которая ложится на плечи женщины, планирующей стать матерью. Она должна точно знать, болела в детстве ветрянкой или нет.

Выяснить это можно, двигаясь в нескольких направлениях:
- Проще всего расспросить родителей, старших родственников, они должны знать, какими инфекциями в детстве болел их ребенок.
- Если такой возможности нет, нужно изучить записи в своей медицинской карте. У многих она хранится дома, в ней отмечаются все болезни, которыми ранее болел человек.
- Часто бывает так, что родных старшего поколения уже нет в живых, или они не помнят о том, что было в далеком прошлом, медицинские карты теряются при переездах, поэтому, вернее всего сдать анализ на ветрянку. У переболевшего человека к инфекции формируется иммунитет. После болезни вирус никуда не исчезает, он проникает в корешки спинномозговых нервов, впадает в латентную форму и сохраняется там пожизненно. Иммунитет контролирует его количество при помощи антител. Они находятся в крови. Их наличие у женщины, которая планирует стать матерью, защитит ее в течение беременности от повторного заражения. Их отсутствие должно заставить предпринять шаги, способные помочь свести риски инфицирования к минимуму.
При отрицательном ответе у женщины еще до беременности есть шанс пойти в поликлинику и сделать прививку от ветрянки. Она поможет предотвратить возможность заражения в период беременности. Прививать живую вакцину можно не позднее, чем за три месяца до предполагаемого зачатия. Это идеальный вариант. Но не все женщины пользуются такой возможностью. Поэтому медицине известны случаи развития ветрянки при беременности.
Вероятность инфицирования
Вероятность инфицирования при беременности высока, особенно в сезоны пиков вспышек инфекции (осень-зима). Вероятность заражения увеличивается тогда, когда в семье есть дети, посещающие детские сады. В группе риска женщины, не болевшие раньше ветрянкой, работающие в детских дошкольных учреждениях, интернатах, инфекционных отделениях больницы. До декретного отпуска они вынуждены ходить на работу и каждый день рискуют заразиться.

Особенности ветрянки во время беременности
Распознать течение ветряной оспы несложно. Она имеет довольно характерные симптомы. Ее первые проявления появляются тогда, когда заканчивается инкубационный период (на 10-21 день с момента заражения) и начинается продромальный этап развития инфекции. Вирус в это время попадает в кровь, вместе с ним в основное русло проникает большое количество токсинов – продуктов жизнедеятельности клеточного паразита. Они вызывают отравление, поэтому больная испытывает сильное недомогание, у нее поднимается температура тела, болит голова. Ее может постоянно подташнивать, бывают и разовые приступы рвоты.

Длится такое состояние два-три дня, после этого на корпусе, в верхней части туловища появляются первые высыпания. Они свидетельствуют о том, что вирус добрался до клеток эпителия. Он поражает их избирательно. Сначала участок кожи, на котором будет формироваться будущая папула, краснеет, отекает, потом в самой сердцевине образуется небольшой узелок. В течение суток он заполняется мутноватой жидкостью, потом еще через сутки-двое лопается, содержимое выливается наружу. На месте папулы образуется открытая ранка, она быстро затягивается и покрывается корочкой. Под ней протекают естественные процессы заживления эпидермиса. Если их не нарушать (не сдирать преждевременно корку), после ветрянки на теле не останется никаких следов.
Формирование сыпи происходит волнообразно: одни везикулы уже вскрываются и затягиваются, другие только начинают образовываться. За период развития инфекции может произойти две-три такие волны. На пике каждой будут отмечаться самые высокие показатели температуры тела. Чем больше высыпаний на теле, тем выше показатели градусника. Подобные процессы и являются самыми характерными симптомами ветряной оспы. Наличие ложного полиформизма на фоне повышения температуры тела, формирование элементов сыпи в три этапа (покраснение кожи-узелок-везикула) позволяют врачам ставить диагноз без проведения лабораторных анализов.
При легкой форме болезни сыпь на теле появляется в течение двух-трех дней. У беременных женщин (особенно в начале беременности) все этапы развития инфекции из-за ослабления иммунитета затягиваются.
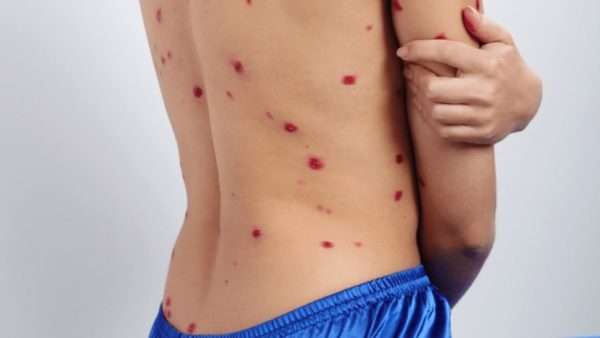
Последствия заражения вирусом на разных сроках беременности
На первом триместре нежелательна любая инфекция: в первые двенадцать недель происходит закладка всех тканей и органов будущего малыша. Плацента еще не успевает сформироваться, поэтому не может защитить плод от клеточного паразита. Если развивается внутриутробная ветрянка, в большинстве случаев это заканчивается выкидышем или замершей беременностью. Если плод после этого продолжает развиваться, ребенок появляется с тяжелыми уродствами. Чаще всего рождаются детки с недоразвитыми конечностями, с поражением центральной нервной системы, органов зрения. Увидеть наличие патологии позволяет УЗИ, проведенное во втором триместре, тогда, когда прервать беременность становится возможным только при искусственно вызванных родах. Такие испытания тяжело переносит любая женщина. Вот почему медики настоятельно рекомендуют не болевшим ранее обязательно прививаться.
Если женщина заболела ветрянкой во втором триместре или в начале третьего, волноваться не стоит. К этому времени уже полностью формируется плацента, она надежно защищает малыша даже в том случае, если его будущая мама переносит ветрянку в тяжелой форме. В третьем триместре необходимо быть крайне осторожным, особенно тогда, когда его середина переваливает во вторую половину. Ветрянка – серьезное испытание для женщин, у которых срок беременности составляет 36 недель. Риски увеличиваются по мере приближения срока деторождения.
Что делать, если появились симптомы ветрянки во время беременности
Если уберечь себя от инфекции не удалось, если появились симптомы ветряной оспы, паниковать не стоит, необходимо в срочном порядке поставить в известность гинеколога, ведущего беременность. Желательно вызвать его на дом. Самим идти в поликлинику не стоит, так как есть риск передачи инфекции другим беременным женщинам.
Врач осмотрит, примет во внимание срок беременности и поймет, как нужно действовать. При благоприятном течении и отсутствии рисков для малыша, он подробно расскажет о том, как лечить ветрянку, что нужно делать для предотвращения присоединения вторичных инфекций.

Важно отметить, что никаких стандартных терапевтических схем не существует, в каждом конкретном случае проблема решается с учетом всех имеющихся рисков. Чем раньше произойдет встреча с гинекологом, тем меньший урон будет нанесен здоровью матери и ее будущего ребенка. Если контакт с больным человеком состоялся и у женщины нет иммунитета к ветрянке, необходимо в течение первых трех дней обязательно встретиться с участковым гинекологом. Возможно, на сроках, превышающих 20 недель, он примет решение о введении иммуноглобулина. Он позволит перенести болезнь в легкой форме без серьезных последствий.
Беременность и ветрянка у старшего ребенка
Где может заразиться беременная женщина? В большинстве случаев инфекцию в дом приносит стерший ребенок, посещающий детский сад. Если произошел такой случай на ранних сроках беременности, важно постараться оградить себя от контактов с ним. Можно отправить пожить больного малыша к родителям или к свекрови, можно самой уехать и оставить сына или дочь на попечение мужа. Конечно, сделать это непросто, но подобные поступки в описываемой ситуации оправданы. Карантин придется соблюдать 21 день. За это время нужно обязательно в первые же три дня посетить своего гинеколога, поставить его в известность и сдать кровь на ИФА. Он может подтвердить или опровергнуть заражение до завершения инкубационного периода.
Если заражение произошло после пятнадцатой недели, уезжать из дома не стоит, но все равно ребенка полезно изолировать в отдельной комнате. По возможности уход за ним нужно переложить на плечи родственников, входить в комнату, где лежит больной малыш, только в марлевой повязке.
Если заражение произошло после 36 недели, медики обычно стараются продлевать искусственно беременность, оттягивая срок родоразрешения. Это помогает предотвращать появление на свет инфицированного малыша.
Лечение ветрянки у беременной
Знания о том, какие тяжелые последствия вызывает ветрянка у беременных, помогают правильно оценивать существующие риски и выбирать оптимальные решения. Ветрянка в период вынашивания лечится с учетом срока беременности.
Как бы ни было сложно, медики настоятельно рекомендуют не расчесывать кожу во время формирования сыпи. Механическое повреждение везикул заставляет пузырьки вскрываться раньше времени, открываются ранки, в которые легко могут проникнуть болезнетворные бактерии.

Присоединение к ветрянке бактериального компонента приводит к появлению нежелательных осложнений. Течение инфекции затягивается, и это очень плохо сказывается на состоянии женщины и плода.
Если симптомы ветрянки появляются за несколько суток до предполагаемого дня родоразрешения, беременность искусственно продлевается, таким образом врачи снижают риск инфицирования плода. Сразу же после рождения младенцу делается прививка иммуноглобулина, в составе которого есть антитела к ветряной оспе.
Профилактика
Проведение ИФА и вакцинации на этапе планирования детей – единственная возможность оградить себя от всего, что было описано выше. При беременности делать прививки нельзя, нельзя при необходимости проведения адекватного лечения использовать препараты, способные эффективно бороться с симптомами ветряной оспы, поэтому важно подстраховаться заранее.
Если по объективным причинам сделать прививку от ветрянки не удалось, стоит свести к минимуму посещение детских садов, школ, инфекционных отделений больниц. В идеале необходимо на первых неделях беременности свести к минимуму общение с чужими детьми, с детьми родственников. Важно помнить о том, что больной человек считается заразным еще до окончания инкубационного периода и появления первых симптомов болезни.
При возникновении сомнительной ситуации и подтверждении контакта с больным медлить нельзя, в первый же день нужно встретиться с гинекологом, ведущим беременность. Он подробно расскажет о том, что можно предпринять для успешного разрешения проблемы.
Данная статья дает ответ на вопрос, почему в течение беременности нельзя болеть ветрянкой. Уровень рисков необратимых последствий и для будущей мамы, и для ее еще не родившегося малыша напрямую зависит от гестационного срока.
[youtube.player]Читайте также:


