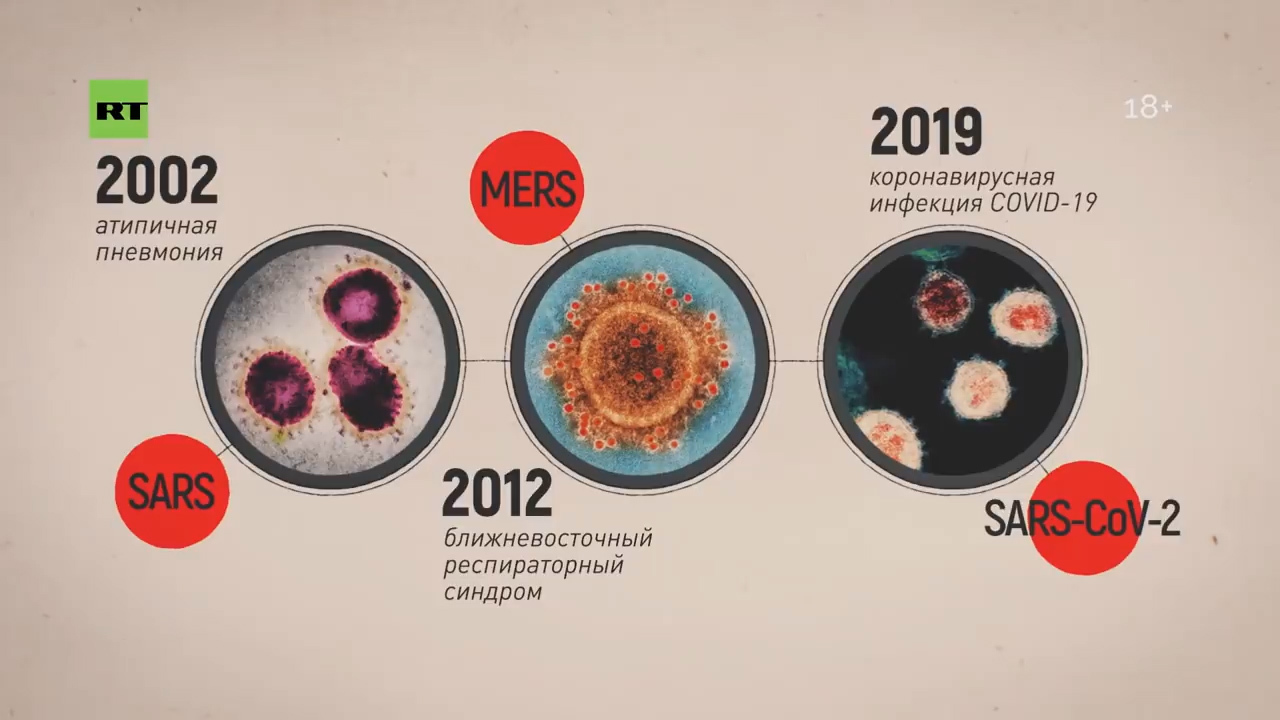
Сколько человек заболело коронавирусом с пневмонией
37-летний москвич Иосиф К. (имя изменено. — Прим. ред.) не знает точно, как заразился коронавирусом, хотя на всех этапах врачи подробно расспросили, с кем он контактировал в последние две недели, и связались с каждым из списка. Потом многие из этих людей говорили Иосифу, что медики действительно звонили им, обещали приехать и взять анализы.
Иосиф — бизнесмен, часто встречается с самыми разными людьми. Могло случиться так, что кто-то из партнеров в это время бессимптомно переносил болезнь. Может быть, он заразился через преподавательницу сына, недавно вернувшуюся из Италии, впрочем, у самой женщины никаких признаков инфекции и отрицательные тесты на коронавирус. А может, виной всему детский день рождения, куда они ходили всей семьей и где также были люди, отдыхавшие за границей, на горнолыжных курортах.
— В том и проблема, человек может без симптомов ходить две недели, распространять вирус, при этом сам так и не заболеет, — говорит он.
Скорая приехала через восемь минут
Первым заболел сын Иосифа, потом он сам, а уже после его госпитализации — дочь и жена. Сложнее всего болезнь перенес Иосиф. Началось все с сухого кашля и невысокой температуры — 37,2. С этими симптомами мужчина прожил два дня, пока температура не поднялась до 38,7 градусов.

— Я вызвал скорую, так как не хотел ехать в поликлинику сам и заражать людей вокруг, если это действительно коронавирус. Они приехали ко мне неохотно. После осмотра они предложили поехать в стационар. Я сказал, что сначала хотел бы сдать анализы и потом только принимать решение, действительно ли меня нужно изолировать. Поэтому вызвали уже специальную бригаду, которая взяла мазки у меня и моего сына.
Через три дня Иосифу позвонили из Роспотребнадзора, сказали, что у него положительный результат. О сыне информации не было.
— Я морально начал готовиться к тому, что меня положат в стационар. Думаю, ну, часа через два, может быть, приедут. Приехали через 8 минут. Это было весьма впечатляющее зрелище: четыре человека в костюмах космонавтов являются к тебе домой, полтора часа заполняют документы и решают, куда тебя везти, — вспоминает Иосиф.
Его положили в стационар. В тот день больными коронавирусом заполнили целый этаж госпиталя. Позже мужчина спрашивал у врачей, есть ли среди пациентов тяжелые. По их словам, была одна палата с четырьмя пожилыми женщинами и там — один случай средней тяжести, во всех остальных палатах — молодые люди, которых так же лечили от пневмонии.

В палате с Иосифом лежали еще три человека, один из них совсем не имел признаков коронавируса или любого другого респираторного заболевания. Иосиф рассказывает:
За два дня до госпитализации Иосиф делал рентген легких — они были чистые. В больнице легкие проверили снова, сделали КТ, и оказалось, что за это время успела развиться двусторонняя пневмония. Кроме этого, долго держалась температура, кашель, ломило суставы, но в целом, говорит Иосиф, болезнь протекала комфортно, как ОРВИ.
Каждый день в палату приходили три группы медработников: в первой — лечащий врач, во второй — терапевт, в третьей — пульмонолог. Лечили двумя видами антибиотиков — в уколах и капельницах, регулярно делали КТ, сам он принимал препараты, которыми обычно лечат ОРВИ.
Выписали Иосифа 12 дней спустя, когда ушли все симптомы. При этом он до сих пор не знает окончательный результат анализов на Covid-19.
Впереди — 14 дней в самоизоляции
Иосиф связывался с больницей, но не получил ответа — те три анализа положительные или отрицательные.
— Уже дома, после того как я выписался, у меня взяли два анализа. Результаты я также узнать не могу: по телефону не сообщают, потому что это информация защищенная, а приехать я не могу, потому что под постановлением, — отмечает он.
По наблюдениям Иосифа, ситуация с анализами сейчас вообще запутанная. В его семье положительные и отрицательные тесты появлялись рандомно.

— Сначала положительные у меня, а у сына нет, но это практически невероятно: люди сидят в изоляции, один болен, другой — здоров. Потом, когда я уже выписался, вдруг возник положительный результат у жены. Но у нее выраженной симптоматики, как у меня, не было. Приехали медики, взяли повторный анализ, сказали, что приедут через три дня, и не приехали. Потом сказали, приедут через 10 дней — тоже не приехали, — говорит Иосиф.
Сейчас мужчина живет отдельно от семьи. По правилам, выписавшись из больницы, он должен 14 дней провести в самоизоляции и не выходить на улицу, даже чтобы выбросить мусор или купить продуктов. При необходимости нужно обращаться к волонтерам или заказывать доставку.
— Я не считаю происходящее катастрофой, даже статистически это не так. Я серьезно, но спокойно, с холодной головой относился и отношусь к коронавирусу. Но также я понимаю, как важна сознательность граждан, вопрос самоизоляции и правильные действия государства. И важно внимательно относиться к своему состоянию. Коронавирусная пневмония развивается быстро и неожиданно. Человек это начнет чувствовать, когда у него уже будет среднетяжелое состояние, а если пропустить еще день-два, потому что неохота в больницу ехать, есть риск госпитализироваться в тяжелом состоянии и сразу попасть на ИВЛ, — заключает он.
Главный внештатный пульмонолог комитета по здравоохранению Мингорисполкома, заведующая пульмонологическим отделением 2-й городской клинической больницы столицы Ирина Волынец за свою профессиональную жизнь пневмоний видела немало. Она застала и 2009 год, когда к нам пришел свиной грипп, который тоже вызывал пневмонии, спасает пациентов и сейчас — во время пандемии коронавируса. В интервью TUT.BY она рассказала об особенностях пневмоний при COVID-19.
— Какие особенности пневмонии у пациентов с подтвержденным коронавирусом?
— Мы уже давно работаем с вирусно-бактериальными пневмониями, и они встречаются ежегодно. Пневмотропных вирусов, способных вызвать пневмонию, много, и COVID-19 пополнил этот перечень.
Пневмония может возникать в любые сроки инфицирования, как в первые дни — это вирусная пневмония, на пятый-шестой день — вирусно-бактериальная, через две недели — бактериальная. Но чаще пневмония возникает на пятый-шестой день.
Степень тяжести, распространенность процесса зависят от состояния иммунной системы, количества полученных вирусов или вирусной нагрузки, а также генетических факторов.
Пневмония при коронавирусе похожа на все другие вирусные пневмонии. Это интерстициальная пневмония, и какой-то морфологической особенности у нее нет. Она протекает наподобие пневмонии при Н1N1 (свином гриппе. — Прим. TUT.BY): та же картина в легких. Это двухсторонние пневмонии, которые поражают интерстиций (альвеолы представляют собой воздушные мешочки, между каждым — межальвеолярная перегородка, которая состоит из двух слоев тонкого плоского эпителия, а между этими двумя слоями есть капилляры, эластические и ретикулярные волокна, а также межклеточное вещество и клетки соединительной ткани. Капилляры и соединительная ткань образуют интерстиций. В интерстиции межальвеолярных перегородок — самая богатая капиллярная сеть во всем организме. — Прим. TUT.BY)
Вирусный агент внедряется в слизистую верхних дыхательных путей и повреждает ее. Она становится проницаемой для бактерий, а у нас во рту их много. И если слизистая повреждена, то бактерии могут хорошо внедриться, потому что для них вся почва подготовлена. Важно, сколько вируса человек получил: если много, то иммунитет может не справиться.
— То есть коронавирусная пневмония такая же, как и другие вирусные пневмонии?
— В принципе да, она такая же, единственное, что мы раньше не сталкивались с этой коронавирусной инфекцией и еще не накопился опыт. Но то, что мы видим у себя в клинике, — пневмонии в основном нетяжелые. Но заболевание чаще протекает тяжело у пожилых людей с массой сопутствующих заболеваний.
— Как человек сам по симптомам может у себя заметить коронавирусную пневмонию?
— При коронавирусной инфекции есть заложенность носа, головная боль, боль в мышцах — но эти все симптомы характерны и для других инфекций. Пишут, что бывает потеря обоняния — но это не у всех. Я, например, встретила только одну пациентку с потерей обоняния. Коронавирусная инфекция протекает как фарингит, бронхит, обычная боль в горле, головная боль, озноб. Но самый главный симптом — это кашель, особенно когда вместе с ним повышается температура.

Фотография используется в качестве иллюстрации. Фото: Вадим Замировский, TUT.BY
При пневмонии, как правило, кашель сухой — он начинается, как будто какое-то першение в горле, при этом сам по себе приступообразный — человек кашляет и не может остановиться. Если у вас кашель, высокая температура, ломота в мышцах и суставах, появилась одышка, то надо вызывать скорую.
В первые дни интерстициальную пневмонию сложно выслушать и она не видна на рентгенограмме. Когда присоединяется альвеолярный компонент, можно выслушать хрипы. Как правило, очень часто именно компьютерная томография (КТ) помогает в диагностике этих интерстициальных пневмоний. Это более достоверный метод исследования — там идут срезы легких по слоям, и все лучше видно.
Сами по себе тесты на COVID-19 порой могут быть ложно отрицательными, компьютерная томография в этом смысле более чувствительный метод диагностики.
— Что вы видите на таком снимке?
— Это двусторонние изменения по типу интерстициальных. Рентгенологи поражение интерстиция называют матовым стеклом. Инфильтративные изменения межальвеолярных перегородок и воздухосодержащих альвеол создают эффект полупрозрачности — это и есть симптом матового стекла.
Преимущественно поражаются нижние доли легких, но бывает по-всякому. Мы сейчас видим, что затрагиваются и верхние доли.

Снимок используется в качестве иллюстрации. Фото: Reuters
— Может ли такая пневмония быть при температуре 37 градусов?
— Может быть, вполне небольшая температура — 37,2−37,4 градуса, необязательно это будет 38−39 градусов. У людей с ослабленным иммунитетом может быть даже низкая температура — меньше 36 градусов, и это не очень хороший признак.
— Может ли такая пневмония протекать бессимптомно: ни кашля нет, ни повышенной температуры?
— Многие пневмонии люди переносят на ногах, они не знают, что ими болели, но когда делают снимки, там видны следы перенесенного заболевания. Люди говорят, что этого не может быть, что они пневмонией не болели, но вспоминают, что у них была длительная простуда, они лечились две недели или три, потом она прошла, или что-то еще было затяжное, к врачу они не обращались, и оно само прошло. На самом деле человек мог в таком виде перенести коронавирусную инфекцию в легкой форме. А легкие и бессимптомные случаи чреваты тем, что могут заразиться другие люди, особенно это опасно для пожилых — в общей массе у них заболевание протекает тяжелее. Но в целом не все пожилые пациенты болеют тяжело вирусными пневмониями. Еще до ситуации с коронавирусом у нас была пациентка в возрасте 90 лет и очень нормально все перенесла и выздоровела.
— Как долго люди болеют пневмонией?
— Это индивидуально и зависит от иммунной системы человека, от того, как быстро человек обратился к врачу. Если человек обращается поздно, то могут быть осложнения.
В среднем болеют две недели, но людям с ослабленным иммунитетом на выздоровление нужно больше времени.

Фото: Reuters
— Вовремя обратиться к доктору — это когда?
— Если у человека повысилась температура и появился кашель — значит, надо срочно обращаться.
— Если человек заболел, лежит в клинике — могут ли быть внезапные ухудшения его состояния при коронавирусной пневмонии?
— Внезапными бывают осложнения, может быть волнообразное течение заболевания, как правило, осложнения возникают со стороны легких, сердца, почек и головного мозга.
— Я читала материал в российском издании, что это на самом деле не коронавирусная пневмония, а какое-то специфическое поражение легких. Вы согласны с этим?
— Не могу сказать, что это специфическое поражение легких — это интерстициальная пневмония. Каждый может высказать свое мнение, но это не значит, что это истина в последней инстанции.

Фотография используется в качестве иллюстрации. Фото: Вадим Замировский, TUT.BY
— Какие могут быть последствия после того, как человек переболел пневмонией?
— Все зависит от того, какая была степень тяжести у пневмонии. Но в некоторых случаях могут возникнуть фиброзные изменения в легких, хотя этот вопрос еще нам предстоит изучать.
Фиброз — это разрастание соединительной ткани. Образно говоря, вот вы поранили палец и зажило рубцом — это уже неживая рубцовая ткань. Это и есть фиброз. В итоге уменьшается дыхательная поверхность легких, и человек может страдать от одышки.
— Какая после перенесенной пневмонии нужна реабилитация?
— Человек должен хорошо и сбалансировано питаться, ложиться спать пораньше, не переутомляться — и тогда организм сделает все необходимое, чтобы восстановиться. Ему не надо мешать, просто помочь.
— У меня в деревне говорят, что для того, чтобы с легкими все было хорошо, нужно есть сало.
— Сало? Самое главное, чтобы человек хорошо питался, чтобы в рационе был белок, витамины, особенно, А и С, а не только растительные продукты. Но кто любит сало, может есть сало.
— А какие меры профилактики предпринимаете лично вы в повседневной жизни, чтобы не заболеть?
— Надо следить за гигиеной полости рта и носа и полоскать их обычной чистой водой три раза в сутки. В транспорте надо носить маску, и хотя она не защищает от вируса, но оберегает от капелек, которые могут распространиться с кашлем. Между людьми надо сохранять дистанцию два метра, обязательно мыть руки и обрабатывать антисептиком не только их, но и поверхности предметов.

Фото: Вадим Замировский, TUT.BY
— Вы всю жизнь работаете во 2-й городской больнице, сейчас этот период пандемии в вашей личной практике — самый сложный?
— Я помню 2009 год, когда у нас впервые появился свиной грипп. Тогда было тяжело и было много больных, думали, как лечить, потом оказалось, что есть прекрасные противовирусные препараты.
По поводу коронавирусной инфекции — пока у нас нет ни вакцины, ни противовирусного препарата, и это немного все усложняет. Нет одного лекарства, которое принял, и все прошло. При этом человек может быть защищен от коронавирусной пневмонии, только если переболеет 80% населения и выработается коллективный иммунитет. Поскольку мы столкнулись с этим вирусом впервые, то у людей нет иммунитета и большой прослойки переболевших тоже нет.
Но судя по тому, как люди сейчас болеют, можно и эти пневмонии перенести, выздороветь — и все будет нормально. Люди просто на будущее должны понимать, что до того, как придет вирус, нужно заниматься своим здоровьем всю жизнь — нужно прививаться, соблюдать меры гигиены и работать над своим иммунитетом. У нас некоторые, к сожалению, этого не понимают.

Симптомы коронавирусной инфекции похожи на обычную простуду, и заражённый CoViD-19 может по привычке перенести заболевание на ногах. Однако, если вовремя не показаться врачам, есть риск умереть в страшных мучениях.
Грипп по-прежнему страшнее?
Согласно докладу ВОЗ, каждый год от респираторных заболеваний, в том числе от гриппа, умирает до 650 тыс. человек. Особенно опасным по-прежнему считается грипп, который с каждым годом мутирует и адаптируется под выживание в организме людей. 11 марта ВОЗ объявила вспышку заболевания CoViD-19 пандемией, и к настоящему моменту число инфицированных в мире превысило 200 тысяч человек, в том числе 147 человек в России. Примерно за то же время, что в мире бушует эпидемия коронавирусной инфекции, гриппом и ОРВИ заразились миллионы человек.
Врач-инфекционист Сергей Бушуев отметил, что традиционные ОРВИ и грипп по своим масштабам всё ещё опережают коронавирусную инфекцию.
Если брать в масштабе по миру, то с учётом сезонности, с учётом географических особенностей и социальных количество заболевших ОРВИ и гриппом в мире примерно в 10 –15 раз больше, чем количество пациентов с коронавирусной инфекцией. Другое дело, что грипп в большинстве своём не вызывает летальных исходов, его симптоматика проявляется практически сразу. Это и позволяет приступать к оперативной терапии, и только в самых редких случаях, когда сочетаются низкий иммунитет и сопротивляемость организма вирусам, человек может умереть

Что касается коронавирусной инфекции, то, по словам врачей, в инкубационный период заболевание может протекать практически бессимптомно.
Происходит это сразу по нескольким причинам. Во-первых, CoViD-19 быстро поражает только организм с ослабленным иммунитетом. В целом он может "поселиться" в любом организме, но крепкий иммунитет в лучшем случае позволит человеку быстро восстановиться после противовирусной терапии — и инфекция не поразит лёгкие так, как у людей со слабым иммунитетом. Во-вторых, риску заражения с летальным исходом подвержены люди в возрасте от 65 лет и более. Естественные процессы старения организма ослабляют и иммунитет, который в таком возрасте нужно поддерживать приёмом специальных иммуномодуляторов
По словам медиков, тяжёлый острый респираторный синдром (SARS), который сначала нарекли "пурпурной смертью", а потом назвали "атипичной пневмонией", и CoViD-19 — практически близнецы-братья, которые отличаются друг от друга лишь на миллионные доли процента. Как и в случае с новым коронавирусом, возбудитель "атипичной пневмонии" — коронавирус SARS ( Severe acute respiratory syndrome-related coronavirus, SARS-CoV). Как и его "брат-близнец", внезапно обнаруженный в китайской Ухани, в процессе размножения вирус "атипичной пневмонии" при отсутствии лечения начинал разрушать клетки лёгочных альвеол — одного из важнейших механизмов, благодаря которому происходит процесс наполнения лёгких воздухом.
После того как инкубационный период завершится и вирус начинает разрастаться по организму, начинается поражение нижних отделов органов дыхания. Врач-инфекционист Сергей Бушуев отметил, что первые симптомы похожи на лёгочную одышку, которая возникает внезапно и не сопровождается болевыми проявлениями.
Когда начинается вирусное поражение альвеолярных воздушных мешочков, то в них из-за воздействия вируса и разрушения микроскопических стенок начинают просачиваться кровь и плазма крови. Газообмен лёгких и тканей нарушается, человек начинает ощущать кроме одышки нечто похожее на удушье, даже сидя за рулём машины или лёжа в постели, неважно. То есть, по сути, воздушные мешочки заполняются кровью и постепенно наступает отёк лёгкого
По словам врачей, в этот период крайне важно начать своевременную искусственную вентиляцию лёгких с одновременной противовирусной терапией, поскольку пациент ещё будет находиться в сознании. Однако самочувствие в "переходном режиме" у заражённого коронавирусом может постоянно ухудшаться: сильное удушье, обусловленное кислородным голоданием, сильная головная боль, которая может сопровождаться в некоторых случаях онемением конечностей.

И как раз здесь кроется главное отличие коронавируса от вируса гриппа. Последний по своему патогенезу (механизму зарождения и развития) гораздо "медленнее". Это как обычный сельский трактор в мире вирусов. Новый коронавирус поражает клетки существенно быстрее и гораздо сильнее бьёт по органам дыхания, вызывая кислородное голодание, и быстро вызывает смертность, особенно в тех случаях, когда речь идёт о пациентах из наиболее уязвимых групп — пенсионеры и люди с хроническими заболеваниями органов дыхания (например, астма или ХОБЛ).
Врач-эпидемиолог Ольга Толкунова пояснила, что помочь пациенту с CoViD-19 и множественными хроническими заболеваниями только противовирусными препаратами сложно, нужна комплексная терапия.
В том числе может потребоваться введение иммуноглобулинов разных типов. Кроме того, нужно постоянно вводить препараты, которые будут противостоять репликации вируса, проще говоря, его масштабированию. И как раз такой комплекс препаратов может позволить купировать вирус и начать с ним бороться
Проникая в клетки и ткани, CoViD-19 вызывает обострение таких заболеваний, из-за чего описанные выше симптомы усиливаются. Пациент до момента остановки сердца остаётся в сознании — кровь переносит остатки кислорода в сердце и мозг, подпитывает их и заставляет функционировать, но если наступает отказ лёгких, а искусственную вентиляцию по каким-то причинам не проводят, то заражённый CoViD-19 умирает.
Но и это не всё. Медики отмечают, что на сто процентов активность CoViD-19 в организме не изучена и у болезни могут быть и другие проявления.
Это, конечно, ещё нужно изучать, но, вероятно, атака на иммунную систему попутно будет поражать и сосуды. То есть обострение всех хронических болезней тоже может иметь место. Например, если в сосудах есть какие-то тромбы, они могут оторваться вследствие общего ослабления организма. И из-за этого тоже может наступить летальный исход. Поэтому крайне важно сообщать обо всех хронических заболеваниях, даже если человек находится на карантине и CoViD-19 ему ещё не подтвердили
Пандемия на спад?

Именно скорость поражения организма заставила медиков по всему миру активно включиться в создание вакцины. Российские генетики и вирусологи уже полностью расшифровали геном нового вируса. Эта информация позволит в минимальные сроки разработать вакцину и ряд вспомогательных противовирусных препаратов для лечения инфекции, которые не только позволят локализовать и нейтрализовать вирус, но и провести восстановительную терапию. Правда, назвать такую терапию простой не получается. Медики считают, что на восстановление могут потребоваться годы.
Всё напрямую зависит от запущенности болезни и от того, сколько лёгочной ткани было поражено. Об удалении части лёгкого, конечно, речь не идёт, но даже зарубежный опыт (например, американские ингаляции гиперполяризованного гелия-3) позволит восстановить ткани лишь частично. В любом случае, всё нужно изучать и проверять. И, конечно, нужно наблюдать за теми пациентами, кому помогли традиционные противовирусные препараты, кто выздоровел после обычной, не экспериментальной терапии и ведёт обычный образ жизни после карантина
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
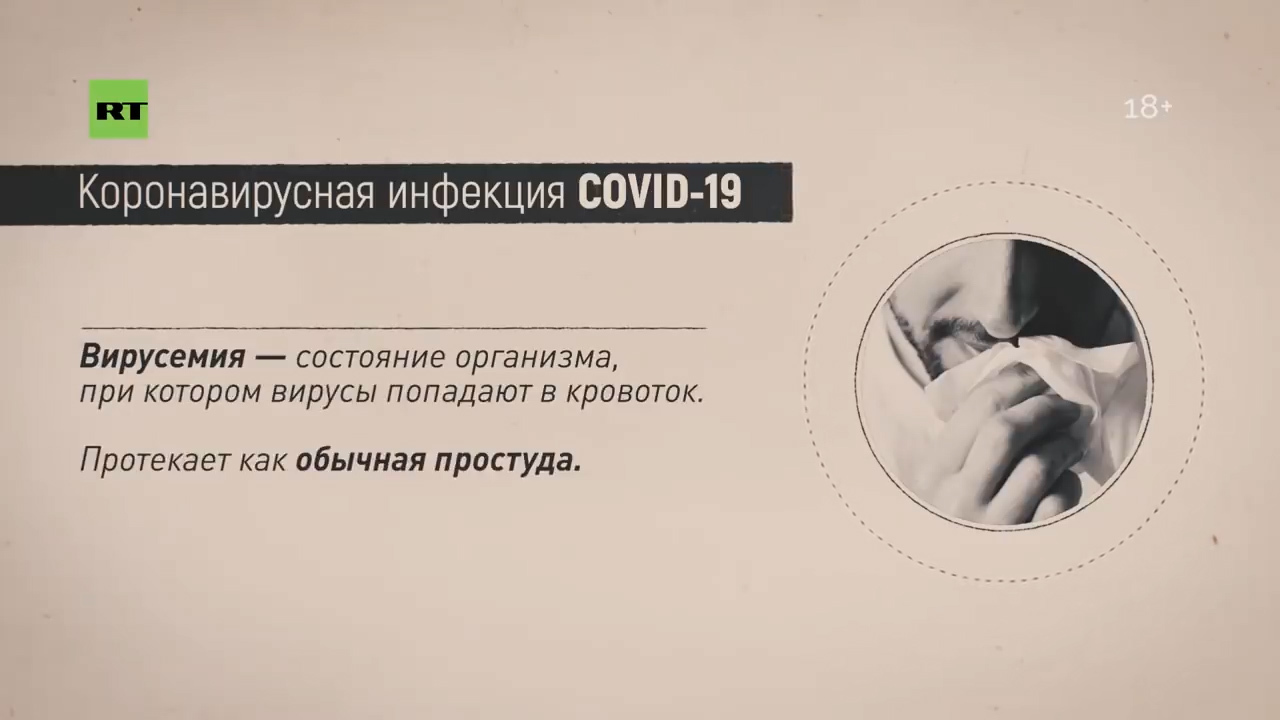
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:


