Лаборатории ляшко коронавирус подозрением инфекцию исследуется образцов
Согласно руководству ВОЗ, анализы на вирус SARS-CoV-2 должны проводиться:
- Методом полимеразной цепной реакции (ПЦР) с обратной транскрипцией. Это самый точный и надежный метод диагностики вирусной инфекции, который позволяет обнаружить даже очень небольшое количество генетического материала (РНК) вируса в биологическом материале человека. Предпочтительно брать мазок из ротоглотки или носоглотки, потому что в кале и крови вирусов меньше.
- В лаборатории с уровнем биологической безопасности 2 (BSL-2). Всего существует четыре уровня безопасности. На первом уровне требования минимальные, на четвертом — самые строгие. В лабораториях с уровнем безопасности BSL-2 исследуют микробов, представляющих умеренную опасность для сотрудников лаборатории и для окружающей среды.
ПЦР-анализ с обратной транскрипцией на SARS-CoV-2 можно провести только в лабораторных условиях, потому что для него требуется набор реактивов и лабораторное оборудование. Для этого нужны:
- микроцентрифуга,
- мешалка,
- детекторный модуль ПЦР в реальном времени с реакционным модулем амплификатора.
Но даже если в конце концов экспресс-тесты на основе ИФА и появятся, они будут уступать лабораторной ПЦР и в точности, и в скорости определения заражения вирусом. ИФА-тест обнаруживает не генетический материал вируса, а антитела — иммунные белки, которые организм вырабатывает к вирусу. Чтобы организм успел выработать антитела, с момента заражения должно пройти около недели. Если сделать ИФА-тест раньше, он не покажет заражения, даже если в организме у человека уже есть вирус SARS-CoV-2.
Где делают тест. В Европе, Великобритании и Австралии тесты делают в любой лаборатории с уровнем безопасности BSL-2, в которой есть оборудование для ПЦР-реакции с обратной транскрипцией и реактивы, которые необходимы для поиска РНК вируса SARS-CoV-2. В США тесты делают в лабораториях Центра по контролю и профилактике инфекционных заболеваний (CDC) и в государственных лабораториях общественного здравоохранения. Тест проводится в соответствии с протоколом, принятым в конкретной стране.
Принцип действия теста. В США и других странах для анализа берут мазок с задней стенки глотки, образец слюны или жидкости из нижних дыхательных путей (то есть мокроты). Затем образец доставляют в лабораторию и выделяют из него рибонуклеиновую кислоту (РНК), содержащую геном вируса. Затем к смеси реагентов добавляют фермент, который превращает РНК в ДНК — это и есть обратная транскрипция. После этого вирусную ДНК копируют миллионы раз и ищут в ней участок, соответствующий геному SARS-CoV-2. Если такой участок есть, анализ признают положительным.
Точность. Тест способен обнаружить 0,3–3 копии вирусной РНК в микролитре (0,001 мл).
Сроки. 24–48 часов.
Сколько сделано анализов. По данным CDC, на 16 марта 2020 года в США на SARS CoV-2 было проверено: в лабораториях CDC — 4 тыс. 255 анализов; в 48 государственных лабораториях — 20 тыс. 907 анализов. Анализы начали делать 18 января 2020 года.
Цена. Тестирование оплачивает государство. Сдать анализ на SARS-CoV-2 в частной лаборатории за деньги нельзя.
Это соответствует уровню безопасности BSL-3. Пример микроба, с которым обычно работают в лаборатории BSL-3 — Mycobacterium tuberculosis, то есть бактерии, вызывающие туберкулез. Получается, что в нашей стране для работы с коронавирусом лаборатории нужен почти что самый высокий уровень биологической безопасности из возможных — BSL-3. Это притом что большинство российских лабораторий, как и везде в мире, имеет уровень безопасности BSL-2. (Дополнение от 17.03.2020, 18:27 мск: в этот фрагмент внесены изменения, уточнена информация об уровнях безопасности лабораторий.)
Принцип действия теста. Как и за рубежом, анализ проводят методом ПЦР-реакции с обратной транскрипцией.
- реагент-1, прозрачная бесцветная жидкость, 0,70 мл, 1 пробирка;
- реагент-2, прозрачная бесцветная жидкость, 1,20 мл, 1 пробирка;
- положительный контроль (ПКО), прозрачная бесцветная жидкость, 0,20 мл, 1 пробирка;
- отрицательный контроль (ОКО), прозрачная бесцветная жидкость, 0,20 мл, 1 пробирка;
- эксплуатационная документация: инструкция по применению и паспорт.
Точность. ТАСС сообщает, что тест позволяет обнаружить 50–500 вирусных частиц в образце.
Цена. Тестирование оплачивает государство. Сдать анализ на SARS-CoV-2 в частной лаборатории за деньги нельзя.
![]()
Сегодня мы, к сожалению, видим - тяжесть процессов разная. И особенно ухудшения состояния у тех, кто несвоевременно начал лечение и не придерживался определенных рекомендаций по терапии, и поздно обратился.
Из интервью программе "Вести" на телеканале "Россия-1"
1. Алгоритм обследования пациента с подозрением на COVID-19
При наличии факторов, свидетельствующих о случае, подозрительном на коронавирусную инфекцию, вызванную SARS-CoV-2, пациентам вне зависимости от вида оказания медицинской помощи проводится комплекс клинического обследования для определения степени тяжести состояния, включающий сбор анамнеза, физикальное обследование, исследование диагностического материала с применением методов амплификации нуклеиновых кислот, пульсоксиметрию.
По результатам проведенного комплекса клинического обследования решается вопрос о виде оказания медицинской помощи и объеме дополнительного обследования. Диагноз устанавливается на основании клинического обследования, данных эпидемиологического анамнеза и результатов лабораторных исследований.
При сборе эпидемиологического анамнеза устанавливается наличие зарубежных поездок за 14 дней до первых симптомов, а также наличие тесных контактов за последние 14 дней с лицами, подозрительными
на инфицирование SARS-CoV-2, или лицами, у которых диагноз подтвержден лабораторно.
- оценку видимых слизистых оболочек верхних дыхательных путей,
- аускультацию и перкуссию легких,
- пальпацию лимфатических узлов,
- исследование органов брюшной полости с определением размеров печени и селезенки,
- термометрию,
- оценку уровня сознания,
- измерение частоты сердечных сокращений, артериального давления, частоты дыхательных движений,
- пульсоксиметрия с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии.
- выявление РНК SARS-CoV-2 с применением методов амплификации нуклеиновых кислот.
Общий (клинический) анализ крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы.
Биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин, лактат, лактатдегидрогеназа тропонин, ферритин). Биохимический анализ крови не дает какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на наличие органной дисфункции, декомпенсацию сопутствующих заболеваний и развитие осложнений, имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования.
Исследование уровня СРБ в сыворотке крови. Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при пневмонии.
Пульсоксиметрия с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии. Пульсоксиметрия является простым и надежным скрининговым методом, позволяющим
выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке и оценивать ее эффективность.
Пациентам с признаками острой дыхательной недостаточности (ОДН) (SрO2 менее 90%) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата.
Пациентам с признаками ОДН рекомендуется определение тромбокрита, выполнение коагулограммы с определением протромбинового времени, международного нормализованного отношения, D-димера и активированного частичного тромбопластинового времени.
Лучевые методы исследований применяются для первичной диагностики, оценки динамики, определения показаний к переводу в отделение реанимации и интенсивной терапии, выписке.
Принципы выбора лучевых методов исследований:
1. Симптомы и клинические признаки ОРВИ отсутствуют (даже на фоне релевантных анамнестических данных) – применение лучевых исследований не показано.
2. Симптомы и клинические признаки ОРВИ есть – рекомендуется выполнение рентгенографии ОГК.
3. Симптомы и клинические признаки ОРВИ есть, имеется подозрение на COVID-19 (в том числе на основе анамнестических данных):
– рекомендуется выполнение компьютерной томографии ОГК;
– рекомендуется выполнение рентгенографии ОГК или УЗИ ОГК при отсутствии возможности проведения компьютерной томографии ОГК.
Оценка динамики верифицированной пневмонии COVID-19, вызванной SARS-CoV-2 (COVID-19):
– компьютерная томография ОГК;
– рентгенография ОГК (портативный рентген-аппарат) и ультразвуковое исследование ОГК (дополнительный метод) у пациентовв критическом состоянии, находящихся в отделениях интенсивной терапии и реанимации, при невозможности их транспортировки или при отсутствии возможности выполнения компьютерной томографии. Сортировка направлений на КТ при массовом поступлении – рекомендуется выполнение ультразвукового исследования. Лучевые методы диагностики не рекомендованы для скрининга (в амбулаторных условиях).
![]()
Электрокардиография (ЭКГ) в стандартных отведениях рекомендуется всем пациентам. Данное исследование не несет в себе какой-либо специфической информации, однако в настоящее время известно,
что вирусная инфекция и пневмония помимо декомпенсации хронических сопутствующих заболеваний увеличивают риск развития нарушений ритма и острого коронарного синдрома, своевременное выявление которых значимо влияет на прогноз.
2. Лабораторная диагностика COVID-19
Лабораторное обследование на COVID-19 в обязательном порядке проводится следующим категориям лиц:
Лабораторное обследование на COVID-19 рекомендуется проводить всем лицам с признаками острой респираторной инфекции по назначению медицинского работника.
![]()
Для лабораторной диагностики COVID-19 применяется с применением методов амплификации нуклеиновых кислот. Основным видом биоматериала для лабораторного исследования является материал, полученный при заборе мазка из носоглотки и/или ротоглотки. В качестве дополнительного материала для исследования могут использоваться мокрота (при наличии), промывные воды бронхов, полученные при фибробронхоскопии (бронхоальвеолярный лаваж), (эндо)трахеальный, назофарингеальный аспират, биопсийный или аутопсийный материал легких, цельная кровь, сыворотка, фекалии.
Лабораторная диагностика COVID-2019 в субъектах Российской Федерации может проводиться в лабораториях организаций, имеющих санитарно-эпидемиологическое заключение на работу с возбудителями
III-IV группы патогенности с использованием методов диагностики, не предполагающих накопление возбудителя, соответствующие условия работы и обученный персонал.
В случае получения положительного результата на COVID-19 руководитель лаборатории медицинской организации обязан немедленно проинформировать ближайший территориальный орган Роспотребнадзора и передать материал в Центр гигиены и эпидемиологии в субъекте Российской Федерации.
Медицинские организации, выявившие случай заболевания COVID-19 (в т.ч. подозрительный), вносят информацию о нем в информационную систему (https://ncov.ncmbr.ru) в соответствии с письмом Минздрава России №30-4/И/2-1198 от 07.02.2020.
Для проведения дифференциальной диагностики у всех заболевших проводят исследования с применением методов амплификации нуклеиновых кислот на возбудители респираторных инфекций: вирусы гриппа типа А и В, респираторно-синцитиальный вирус (РСВ), вирусы парагриппа, риновирусы, аденовирусы, человеческие метапневмовирусы, MERS-CoV.
Обязательно проведение микробиологической диагностики (культуральное исследование) и/или ПЦР-диагностики на Streptococcus pneumoniae, Haemophilus influenzae type B, Legionella pneumophila, а также иные возбудители бактериальных респираторных инфекций нижних дыхательных путей.
Для экспрессдиагностики могут использоваться экспресс-тесты по выявлению пневмококковой и легионеллезной антигенурии.
3. Дифференциальная диагностика COVID-19
Необходимо дифференцировать новую коронавирусную инфекцию с гриппом, острыми вирусными инфекциями, вызываемыми вирусами из группы ОРВИ (риновирус, аденовирус, РС-вирус, человеческие
метапневмовирусы, MERS-CoV, парагрипп), вирусными гастроэнтеритами, бактериальными возбудителями респираторных инфекций.
Длительность инкубационного периода COVID-19 может колебаться от 1 до 14 дней, однако в среднем составляет 5 дней, тогда как длительность инкубационного периода гриппа и ОРВИ, как правило, не превышает 3 дней.
При гриппе заболевание начинается резко, при COVID-19 и ОРВИ, как правило, постепенно. Как при COVID-19, так и при гриппе может отмечаться высокая лихорадка, кашель, слабость. При течении ОРВИ высокая лихорадка, слабость встречаются редко. При этом при гриппе и ОРВИ одышка и затрудненное дыхание отмечаются значительно реже, чем при COVID-19.
При вирусных гастроэнтеритах ведущим будет поражение желудочнокишечного тракта, симптомы поражения дыхательных путей, как правило,
выражены минимально.
В целом при проведении дифференциальной диагностики необходимо учитывать данные эпидемиологического анамнеза, клинические симптомы и их динамику. Во всех подозрительных случаях показано обследование на SARS-COV-2 и возбудителей других респираторных инфекций.
Источник: Временные методические рекомендации Минздрава РФ (pdf-версия)
УТВЕРЖДАЮ
Министр здравоохранения Российской Федерации
УТВЕРЖДАЮ
Руководитель Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека
М.А. Мурашко
А.Ю. Попова
Временные методические рекомендации
ПРОФИЛАКТИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ НОВОЙ КОРОНАВИРУСНОЙ ИНФЕКЦИИ (2019-nCoV)
Версия 1 (29.01.2020)
Введение
1. Этиология и патогенез…. . 2
2. Эпидемиологическая характеристика…. 4
3. Диагностика коронавирусной инфекции . 6
3.1. Алгоритм обследования пациента с подозрением на новую
коронавирусную инфекцию, вызванную 2019-nCoV…. 6
3.2. Клинические особенности коронавирусной инфекции . 9
3.3. Лабораторная диагностика коронавирусной инфекции . 10
4. Лечение коронавирусной инфекции . 12
4.1. Этиотропная терапия…. 12
4.2. Патогенетическая терапия…. 14
4.3. Симптоматическая терапия . 17
4.4. Особенности клинических проявлений и лечения заболевания у
детей…. 17
4.4.1. Особенности клинических проявлений…. 17
4.4.2. Особенности лечения…. 20
4.5. Терапия неотложных состояний при коронавирусной инфекции…. 24
4.5.1. Интенсивная терапия острой дыхательной недостаточности….
4.5.1.1 Проведение неинвазивной и искусственной вентиляции легких….
4.5.1.2 Проведение экстракорпоральной мембранной оксигенации….
4.5.2. Лечение пациентов с септическим шоком…. 26
5. Профилактика коронавирусной инфекции…. 27
5.1. Специфическая профилактика коронавирусной инфекции…. 27
5.2. Неспецифическая профилактика коронавирусной инфекции…. 28
5.3. Медикаментозная профилактика коронавирусной инфекции…. 30
6. Маршрутизация пациентов и особенности эвакуационных мероприятий больных или лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.1. Маршрутизация пациентов и лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.2. Особенности эвакуационных мероприятий больных или лиц с подозрением на новой коронавирусную инфекцию, вызванную 2019— nCoV, и общие принципы госпитализации больного, подозрительного на заболевание коронавирусной инфекцией . 34
Приложение 1-4. 44
1
ВВЕДЕНИЕ
Появление в декабре 2019 г. заболеваний, вызванных новым коронавирусом (2019-nCoV), поставило перед специалистами в области охраны здравоохранения и врачами трудные задачи, связанные с быстрой диагностикой и клиническим ведением больных c этой инфекцией. В настоящее время сведения об эпидемиологии, клинических особенностях, профилактике и лечении этого заболевания ограничены. Известно, что наиболее распространенным клиническим проявлением нового варианта коронавирусной инфекции является пневмония, у значительного числа пациентов зарегистрировано развитие острого респираторного дистресс— синдрома (ОРДС).
Рекомендации, представленные в документе, в значительной степени базируются на фактических данных, опубликованных специалистами ВОЗ, китайского и американского центра по контролю за заболеваемостью, а также Европейского Центра по контролю за заболеваемостью в материалах по лечению и профилактике этой инфекции.
Методические рекомендации предназначены для врачей лечебно— профилактических учреждений инфекционного профиля, а также врачей— реаниматологов отделений интенсивной терапии инфекционного стационара.
1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Коронавирусы (Coronaviridae) – это большое семейство РНК— содержащих вирусов, способных инфицировать человека и некоторых животных. У людей коронавирусы могут вызвать целый ряд заболеваний – от легких форм острой респираторной инфекции до тяжелого острого респираторного синдрома (ТОРС). В настоящее время известно о циркуляции среди населения четырех коронавирусов (HCoV-229E, -OC43, -NL63 и —
HKU1), которые круглогодично присутствуют в структуре ОРВИ, и, как правило, вызывают поражение верхних дыхательных путей легкой и средней тяжести.
По результатам серологического и филогенетического анализа коронавирусы разделяются на три рода: Alphacoronavirus, Betacoronavirus и Gammacoronavirus. Естественными хозяевами большинства из известных в настоящее время коронавирусов являются млекопитающие.
До 2002 года коронавирусы рассматривались в качестве агентов, вызывающих нетяжелые заболевания верхних дыхательных путей (с крайне редкими летальными исходами). В конце 2002 года появился коронавирус (SARS-CoV), возбудитель атипичной пневмонии, который вызывал ТОРС у людей. Данный вирус относится к роду Betacoronavirus. Природным резервуаром SARS-CoV служат летучие мыши, промежуточные хозяева – верблюды и гималайские циветты. Всего за период эпидемии в 37 странах по миру зарегистрировано более 8000 случаев, из них 774 со смертельным исходом. С 2004 года новых случаев атипичной пневмонии, вызванной SARS-CoV, не зарегистрировано.
В 2012 году мир столкнулся с новым коронавирусом MERS (MERS— CoV), возбудителем ближневосточного респираторного синдрома, также принадлежащему к роду Betacoronavirus. Основным природным резервуаром коронавирусов MERS-CoV являются верблюды. С 2012 года зарегистрировано 2494 случая коронавирусной инфекции, вызванной вирусом MERS-CoV, из которых 858 закончились летальным исходом. Все случаи заболевания географически ассоциированы с Аравийским полуостровом (82% случаев зарегистрированы в Саудовской Аравии). В настоящий момент MERS-CoV продолжает циркулировать и вызывать новые случаи заболевания.
Новый коронавирус 2019-nCoV (временное название, присвоенное Всемирной организацией здравоохранения 12 января 2020 года) представляет собой одноцепочечный РНК-содержащий вирус, относится к семейству Coronaviridae, относится к линии Beta-CoV B. Вирус отнесен ко II группе патогенности, как и некоторые другие представители этого семейства (вирус SARS-CoV, MERS-CoV).
Коронавирус 2019-nCoV предположительно является рекомбинантным вирусом между коронавирусом летучих мышей и неизвестным по происхождению коронавирусом. Генетическая последовательность 2019— nCoV сходна с последовательностью SARS-CoV по меньшей мере на 70%.
Патогенез новой коронавирусной инфекции изучен недостаточно. Данные о длительности и напряженности иммунитета в отношении 2019— nCoV в настоящее время отсутствуют. Иммунитет при инфекциях, вызванных другими представителями семейства коронавирусов, не стойкий и возможно повторное заражение.
2. ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА
Пути передачи инфекции: воздушно-капельный (при кашле, чихании, разговоре), воздушно-пылевой и контактный. Факторы передачи: воздух, пищевые продукты и предметы обихода, контаминированные 2019-nCoV.
Установлена роль инфекции, вызванной2019-nCoV, как инфекции, связанной с оказанием медицинской помощи. По состоянию на 23.01.2020 в одной из больниц г. Ухань выявлено 15 подтвержденных случаев заболевания среди врачей, контактировавших с больными 2019-nCoV.
Стандартное определение случая заболевания новой коронавирусной инфекции 2019-nCoV
Подозрительный на инфекцию, вызванную 2019-nCoV, случай:
— наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании со следующими данными эпидемиологического анамнеза:
— посещение за последние 14 дней до появления симптомов эпидемиологически неблагополучных по 2019-nCoV стран и регионов (главным образом г. Ухань, Китай);
— наличие тесных контактов за последние 14 дней с лицами, находящимися под наблюдением по инфекции, вызванной новым коронавирусом2019-nCoV, которые в последующем заболели;
— наличие тесных контактов за последние 14 дней с лицами, у которых лабораторно подтвержден диагноз 2019-nCoV.
Вероятный случай инфекции, вызванной 2019-nCoV:
— наличие клинических проявлений тяжелой пневмонии, ОРДС, сепсиса в сочетании с данными эпидемиологического анамнеза (см. выше).
Подтвержденный случай инфекции, вызванной 2019-nCoV:
1.Наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании с данными эпидемиологического анамнеза (см. выше).
2. Положительные результаты лабораторных тестов на наличие РНК 2019-nCoV методом ПЦР.
3. ДИАГНОСТИКА КОРОНАВИРУСНОЙ ИНФЕКЦИИ
3.1. АЛГОРИТМ ОБСЛЕДОВАНИЯ ПАЦИЕНТА С ПОДОЗРЕНИЕМ НА НОВУЮ КОРОНАВИРУСНУЮ ИНФЕКЦИЮ, ВЫЗВАННУЮ 2019-NCOV
Диагноз устанавливается на основании клинического обследования,
данных эпидемиологических анамнеза и результатов лабораторных исследований.
1. Подробная оценка всех жалоб, анамнеза заболевания,
эпидемиологического анамнеза. При сборе эпидемиологического анамнеза обращается внимание на посещение в течение 14 дней до первых симптомов, эпидемически неблагополучных по 2019-nCoV стран и регионов (в первую очередь г. Ухань, Китай), наличие тесных контактов за последние 14 дней с лицами, подозрительными на инфицирование2019-nCoV, или лицами, у которых диагноз подтвержден лабораторно.
2. Физикальное обследование, обязательно включающее:
— оценку видимых слизистых оболочек верхних дыхательных путей,
— аускультацию и перкуссию легких,
— пальпацию лимфатических узлов,
— исследование органов брюшной полости с определением размеров печени и селезенки,
— термометрию,
с установлением степени тяжести состояния больного.
3. Лабораторная диагностика общая:
-выполнение общего (клинического) анализа крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы;
-биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин). Биохимический анализ крови не дает какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на наличие органной дисфункции, декомпенсацию сопутствующих заболеваний и развитие осложнений, имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования;
-исследование уровня С-реактивного белка (СРБ) в сыворотке крови. Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при пневмонии;
— пульсоксиметрия с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии. Пульсоксиметрия является простым и надежным скрининговым методом, позволяющим выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке и оценивать ее эффективность;
— пациентам с признаками острой дыхательной недостаточности (ОДН) (SрO2 менее 90% по данным пульсоксиметрии) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата;
— пациентам с признаками ОДН рекомендуется выполнение коагулограммы с определением протромбинового времени, международного нормализованного отношения и активированного частичного тромбопластинового времени.
4. Лабораторная диагностика специфическая:
4. ЛЕЧЕНИЕ КОРОНАВИРУСНОЙ ИНФЕКЦИИ
Кто из нас уже успел переболеть коронавирусной инфекцией? У кого появляется иммунная защита от CОVID-19 и как долго она сохраняется? Можно ли заболеть дважды? Именно эти вопросы, волнующие сейчас большинство людей в нашей стране и по всему миру, станут предметом нового научного исследования. Его запускают несколько российских биотехнологических компаний с участием ведущих медицинских экспертов.
ПРИБЛИЗИТЬ ЧЕЛОВЕЧЕСТВО К РАЗГАДКЕ ТАЙН КОРОНАВИРУСА
- Как будет выглядеть ваше исследование?

Руководитель научного центра молекулярно-генетических исследований ДНКОМ Андрей Исаев. Фото: YouTube
Участниками исследования смогут стать жители Москвы , Подмосковья , Рязани , Тулы и Курска . В этих городах находятся лаборатории, проводящие тестирование.
- У людей может возникнуть вопрос: с чего вдруг такая щедрость, бесплатный анализ на антитела, о котором многие давно мечтали?
- Как я уже сказал, это именно научное клинико -лабораторное исследование. Его задача, во-первых, собрать фундаментальные данные, которых сейчас нет нигде в мире. Это не преувеличение. Мы будем измерять уровень антител у разных групп людей: тех, кто переболел вирусной патологией в последние 6 месяцев, в том числе выписался из больниц после лечения COVID-19, кто не болел или, возможно, перенес инфекцию бессимптомно. Для этого участники будут заполнять анкеты. И мы проанализируем: как меняется концентрация антител к коронавирусу со временем.
ПОМОЧЬ В РАЗРАБОТКЕ ВАКЦИНЫ И ЛЕЧЕНИИ ТЯЖЕЛО БОЛЬНЫХ
- Во-вторых, по результатам исследования мы хотим получить ответы на прикладные вопросы, - продолжает Андрей Исаев . - Какие показатели говорят о том, что у человека действительно есть иммунная защита от СOVID-19? У кого больше антител: у тех, кто переболел легко или тяжело, или вообще у бессимптомных? Через какое время формируется иммунная защита и как долго она сохраняется? Кто и в какой срок может заболеть повторно?
Все это, с одной стороны, поможет продвинуться в исследовании новой инфекции, разработке вакцины против нее . А с другой стороны, позволит решать насущные проблемы. В частности, врачи смогут понять, в какое время эффективнее всего брать плазму у переболевших СOVID-19 для лечения тяжелобольных. Когда в ней будет оптимальный уровень антител - через неделю или через месяц?

КАКИЕ ТЕСТЫ БУДУТ ИСПОЛЬЗОВАТЬ?
- Да. Но в рамках научного исследования законодательство позволяет использовать и любые другие тесты. Мы будем применять закупленную для исследования высокоточную тест-систему немецкой компании Euroimmun. Она сертифицирована в Европе , и широко применяется по всему миру.
БУДЬ В КУРСЕ
Как это будет выглядеть на практике
Участниками исследования могут стать совершеннолетние, юридически дееспособные мужчины и женщины в возрасте до 65 лет, не болевшие или переболевшие вирусной патологией в последние 6 месяцев.
Чтобы стать участником нужно:
Срок подачи заявки — до 1 мая 2020 года. После заполнения анкеты в течение двух недель вы получите положительный или отрицательный ответ о попадании в исследование.
2. Если вы соответствуете требованиям участия в исследовании, с вами свяжется персональный куратор. Будет названа дата и адрес лаборатории для сдачи анализа крови. Для проведения теста потребуется не больше 10 мл, это одна маленькая пробирка.
3. Сотрудники лаборатории проведут анализ полученного биоматериала на предмет оценки антител к вирусу COVID-19.
4. Все участники получат информацию о личных показателях и результатах исследования.
ВАЖНО
Академик Гинцбург - о старте испытаний вакцин против коронавируса.
ЧИТАЙТЕ ТАКЖЕ
"Вставайте с диванов, сдавайте плазму!": супруги из Москвы, переболевшие коронавирусом, рассказали о мизерном количестве доноров
Медики призывают переболевших москвичей становиться донорами, а пациенты с COVID-19 рассказывают о положительном эффекте переливания после первой же процедуры (подробности)
Распространение коронавируса в мире: Хроника.
Что и как отбирают на исследование?[1]
От больных или контактных лиц для проведения лабораторной диагностики отбираются:
1. Респираторный материал:
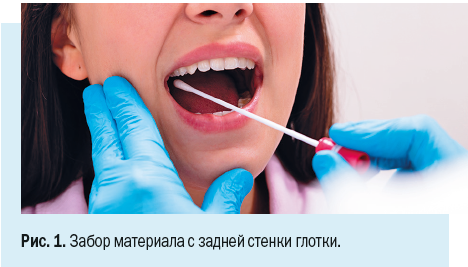
• Мазки из носоглотки и ротоглотки. Мазок из носоглотки и ротоглотки забирают в стерильные пластиковые пробирки Эппендорфа и тампоны для мазков (швабы) (рис. 1).
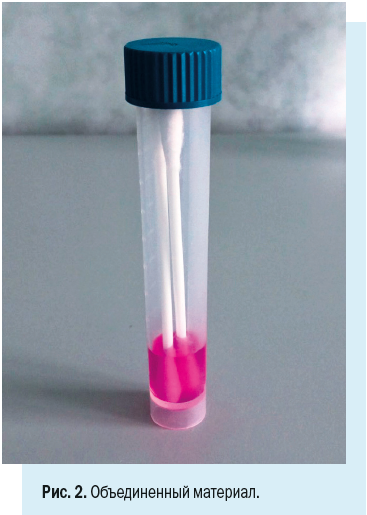
Носоглоточные и орофарингеальные тампоны помещают в одну пробирку для увеличения вирусной нагрузки (рис. 2).
• Мокрота (при наличии). Отбирается в стерильный контейнер, для транспортировки используют транспортную среду, содержащую противогрибковые и антибиотиковые добавки.
Мы рекомендуем
• Эндотрахеальный аспират. Отбирают в стерильный контейнер.
• Бронхоальвеолярный лаваж. Забирается в стерильный контейнер, возможно небольшое разведение образца. Ткани биопсии или аутопсии, включая легкие, забираются в стерильный контейнер с физиологическим раствором и транспортной средой, содержащей противогрибковые и антибиотиковые добавки.
• Биопсия легких. Ткани биопсии или аутопсии, включая легкие, забираются в стерильный контейнер с физиологическим раствором и транспортной средой, содержащей противогрибковые и антибиотиковые добавки. Для посмертной диагностики используют аутоптаты легких, трахей и селезенки.
2. Сыворотка крови. Забираются в пробирки для разделения сыворотки, у взрослых собирают 3–5 мл цельной крови.
Проводят две пробы:
• первую — в острую фазу, в первую неделю болезни;
• вторую — через 2–4 недели после острой фазы.
Анализ образцов сыворотки, отобранных в острый период и в период реконвалесценции, может поддержать идентификацию истинного агента.
3. Цельная кровь. Собирается в пробирку. Цель — обнаружить антиген, особенно в первую неделю болезни.
4. Моча. Собирается в контейнер для сбора мочи.
7 правил при заборе клинического материала
Важно правильно выбрать время забора клинического материала. Предположительно наиболее высокое содержание вируса в дыхательных путях человека может быть в течение первых 4-х дней после появления признаков заболевания.
Например, при тяжелом случае это бронхоальвеолярный лаваж, эндотрахеальный аспират, мокрота или кровь.
Важно!
От каждого пациента забирают 3 вида клинических материалов в двух экземплярах , т.е. минимум 6[2] проб.
Все образцы, собранные для лабораторных исследований, являются потенциально инфекционными. Поэтому медицинский персонал при сборе и транспортировании клинического материала должен соблюдать требования биологической безопасности и использовать средства индивидуальной защиты — шапочку, респиратор, очки, противочумной халат или противочумной костюм (рис. 3, 4).
При выполнении аэрозольных процедур (аспирация или открытое отсасывание образцов дыхательных путей, интубация, сердечно-легочная реанимация, бронхоскопия) необходимо применять:
• очки для защиты глаз или защитный экран (рис. 6);
• противочумной халат и перчатки, водонепроницаемый фартук (при проведении процедур, при которых жидкость может попасть на халат) или специальные защитные комплекты (рис. 7).
Ограничить число лиц, присутствующих в комнате, до минимума, необходимого для сбора образцов, использовать СИЗ.
Все используемые материалы должны быть утилизированы в соответствии как медотходы класса В[3].
А. П. Ситников,
санитарный врач
Читайте также: