Иха тест на коронавирус
Более десятка российских компаний уже зарегистрировали или находятся в процессе регистрации в Росздравнадзоре тест-систем на коронавирусную инфекцию.
Некоторые из тестов, как заявляют производители, дают предварительные результаты за 10–15 минут, другим же требуется несколько дней.
Одни стоят несколько тысяч, другие обойдутся в 100 рублей. По оценкам экспертов, когда эпидемия коронавируса в России достигнет пика, ежедневно будет необходимо проводить более миллиона тестов. Насколько российские производители готовы к таким объемам и как работают тесты — подробнее в нашем материале.
Как устроены тесты на Covid-19. Научное обоснование
Тест-системы бывают двух видов. Первый и основной метод исследования на коронавирус, используемый в России сейчас, — это ПЦР (полимеразная цепная реакция), определяет генетический материал вируса. Тест можно проводить на образцах, взятых из дыхательных путей человека, полученных различными методами, включая мазок из носоглотки или образец мокроты. Тестирование занимает от нескольких часов до двух дней.
Тесты ПЦР выпускаются уже многими компаниями, и это то, что сейчас делается в лабораториях, когда доставляется образец и анализируется так называемая ОТ-ПЦР (обратная транскрипция полимеразной цепной реакции). ОТ-ПЦР-тест, проведенный с мазками из горла, надежен только в первую неделю болезни. Позже вирус может исчезнуть в горле, в то время как он продолжает размножаться в легких.
Для инфицированных людей, прошедших тестирование на второй неделе, в качестве альтернативы можно использовать материал из глубоких дыхательных путей, взятый с помощью всасывающего катетера, или же отхаркивающий материал (мокрота).
ПЦР с обратной транскрипцией
Одноцепочечную молекулу РНК в ходе реакции обратной транскрипции превращают в комплементарную ДНК и амплифицируют уже одноцепочечную молекулу ДНК, используя традиционную ПЦР. Метод ПЦР основан на многократном избирательном копировании определённого участка нуклеиновой кислоты ДНК при помощи ферментов в искусственных условиях (in vitro). При этом происходит копирование только того участка, который удовлетворяет заданным условиям, и только в том случае, если он присутствует в исследуемом образце. Точность тестов определяется качеством выбранных реагентов. Разные производители выбирают из последовательности РНК вируса некоторый участок, который является специфичным для COVID-19 и по нему проводят реакцию.
FDA одобрило новый тест Abbott Labs, в котором вместо ОТ-ПЦР используется технология петлевой изотермальной амплификации нуклеиновых кислот (LAMP). Поскольку для этого не требуется длительных циклов чередования температур, этот метод может дать положительные результаты всего за 5 минут и отрицательные результаты за 13 минут.
В настоящее время в США насчитывается около 18 тысяч приборов для проведения LAMP, и Abbott планирует увеличить производство до 50 тысяч тестов в день.
Второй тип тестов направлен на выявление антител – то есть на ответ организма на вторжение вируса.
У нас ответ проявляется в виде выработки иммуноглобулина в острой стадии. В течение семи-десяти дней в организме выявляется иммуноглобулин M, а дальше иммуноглобулин G. Сейчас в эти наборы включены иммуноферменты — берется капля крови, добавляется буфер и на такой полоске определяют, есть в крови иммуноглобулины или нет.
Если их нет, значит, человек не перенес инфекцию или диагностика оказалась слишком ранней. Если иммуноглобулин М — значит, пациент в острой фазе, то есть инфекция есть прямо сейчас или только-только закончилась. Если иммуноглобулин M и G или только G, значит, инфекция перенесена и выработан определенный иммунитет, есть антитела.
Данный тип тестов представлен в двух форматах: экспресс-тесты на антитела (ИХА), которые разрабатывает, например, компания DRD Biotech, и обычный иммуноферментный анализ (ИФА), который с одной стороны определяет, встречался ли человек с вирусом (есть ли антитела), с другой стороны, показывает, что у него может быть иммунитет.
Российские тесты для выявления коронавируса
Сегодня во всем мире насчитывается более 1,2 млн заболевших. В России, по оценкам экспертов, пик эпидемии придется на вторую половину апреля. Именно в этот период потребность в тестах будет максимально высока.
25 компаний, работающих в том числе в рамках HealthNet, уже предложили свои решения в борьбе с коронавирусной инфекцией. Среди них:
Предпринимаются все возможные усилия для того, чтобы быстро и оперативно менять регуляторную среду и ответить на вызовы коронавируса.
Это касается и предложений Минздрава по введению электронного документооборота в нашей сфере, и организации и проведения клинических исследований, и ускорения всех разрешительных процессов, и конечно, ускорения согласования всех законопроектов по вопросу применения различных не зарегистрированных на сегодняшний момент медицинских изделий для диагностики.
Это все максимально приближает нас к точке, когда у нас не просто появится надежда, а когда у нас будут возможности сказать, что мы знаем, как бороться с коронавирусом.
Согласно руководству ВОЗ, анализы на вирус SARS-CoV-2 должны проводиться:
- Методом полимеразной цепной реакции (ПЦР) с обратной транскрипцией. Это самый точный и надежный метод диагностики вирусной инфекции, который позволяет обнаружить даже очень небольшое количество генетического материала (РНК) вируса в биологическом материале человека. Предпочтительно брать мазок из ротоглотки или носоглотки, потому что в кале и крови вирусов меньше.
- В лаборатории с уровнем биологической безопасности 2 (BSL-2). Всего существует четыре уровня безопасности. На первом уровне требования минимальные, на четвертом — самые строгие. В лабораториях с уровнем безопасности BSL-2 исследуют микробов, представляющих умеренную опасность для сотрудников лаборатории и для окружающей среды.
ПЦР-анализ с обратной транскрипцией на SARS-CoV-2 можно провести только в лабораторных условиях, потому что для него требуется набор реактивов и лабораторное оборудование. Для этого нужны:
- микроцентрифуга,
- мешалка,
- детекторный модуль ПЦР в реальном времени с реакционным модулем амплификатора.
Но даже если в конце концов экспресс-тесты на основе ИФА и появятся, они будут уступать лабораторной ПЦР и в точности, и в скорости определения заражения вирусом. ИФА-тест обнаруживает не генетический материал вируса, а антитела — иммунные белки, которые организм вырабатывает к вирусу. Чтобы организм успел выработать антитела, с момента заражения должно пройти около недели. Если сделать ИФА-тест раньше, он не покажет заражения, даже если в организме у человека уже есть вирус SARS-CoV-2.
Где делают тест. В Европе, Великобритании и Австралии тесты делают в любой лаборатории с уровнем безопасности BSL-2, в которой есть оборудование для ПЦР-реакции с обратной транскрипцией и реактивы, которые необходимы для поиска РНК вируса SARS-CoV-2. В США тесты делают в лабораториях Центра по контролю и профилактике инфекционных заболеваний (CDC) и в государственных лабораториях общественного здравоохранения. Тест проводится в соответствии с протоколом, принятым в конкретной стране.
Принцип действия теста. В США и других странах для анализа берут мазок с задней стенки глотки, образец слюны или жидкости из нижних дыхательных путей (то есть мокроты). Затем образец доставляют в лабораторию и выделяют из него рибонуклеиновую кислоту (РНК), содержащую геном вируса. Затем к смеси реагентов добавляют фермент, который превращает РНК в ДНК — это и есть обратная транскрипция. После этого вирусную ДНК копируют миллионы раз и ищут в ней участок, соответствующий геному SARS-CoV-2. Если такой участок есть, анализ признают положительным.
Точность. Тест способен обнаружить 0,3–3 копии вирусной РНК в микролитре (0,001 мл).
Сроки. 24–48 часов.
Сколько сделано анализов. По данным CDC, на 16 марта 2020 года в США на SARS CoV-2 было проверено: в лабораториях CDC — 4 тыс. 255 анализов; в 48 государственных лабораториях — 20 тыс. 907 анализов. Анализы начали делать 18 января 2020 года.
Цена. Тестирование оплачивает государство. Сдать анализ на SARS-CoV-2 в частной лаборатории за деньги нельзя.
Это соответствует уровню безопасности BSL-3. Пример микроба, с которым обычно работают в лаборатории BSL-3 — Mycobacterium tuberculosis, то есть бактерии, вызывающие туберкулез. Получается, что в нашей стране для работы с коронавирусом лаборатории нужен почти что самый высокий уровень биологической безопасности из возможных — BSL-3. Это притом что большинство российских лабораторий, как и везде в мире, имеет уровень безопасности BSL-2. (Дополнение от 17.03.2020, 18:27 мск: в этот фрагмент внесены изменения, уточнена информация об уровнях безопасности лабораторий.)
Принцип действия теста. Как и за рубежом, анализ проводят методом ПЦР-реакции с обратной транскрипцией.
- реагент-1, прозрачная бесцветная жидкость, 0,70 мл, 1 пробирка;
- реагент-2, прозрачная бесцветная жидкость, 1,20 мл, 1 пробирка;
- положительный контроль (ПКО), прозрачная бесцветная жидкость, 0,20 мл, 1 пробирка;
- отрицательный контроль (ОКО), прозрачная бесцветная жидкость, 0,20 мл, 1 пробирка;
- эксплуатационная документация: инструкция по применению и паспорт.
Точность. ТАСС сообщает, что тест позволяет обнаружить 50–500 вирусных частиц в образце.
Цена. Тестирование оплачивает государство. Сдать анализ на SARS-CoV-2 в частной лаборатории за деньги нельзя.
Тест на коронавирус IgG / IgM 2019-nCOV - это хроматографический иммуноанализ с латеральным потоком, который выявляет антитела IgG и IgM к 2019-nCov в сыворотке или плазме из крови.
Фармакологические свойства
Коронавирус - это РНК-вирусы с оболочкой, которые широко распространены среди людей, других млекопитающих и птиц и вызывают респираторные, кишечные, печеночные и неврологические заболевания. Известно, что шесть видов коронавирусов вызывают заболевание человека. Четыре вируса - 229E, OC43, NL63 и HKU1 - распространены и обычно вызывают симптомы простуды у иммунокомпетентных людей. Два других штамма - тяжелый острый респираторный синдром коронавирус (SARS-COV) и ближневосточный респираторный синдром коронавирус (MERS-COV) - имеют зоонозное происхождение и были связаны со смертельным заболеванием.
Коронавирус является зоонозными, что означает, что они передаются между животными и людьми.
Общие признаки инфекции включают респираторные симптомы, лихорадку, кашель, одышку и затрудненное дыхание. В более тяжелых случаях инфекция может вызвать пневмонию, тяжелый острый респираторный синдром, почечную недостаточность и даже смерть.
Стандартные рекомендации по предотвращению распространения инфекции включают регулярное мытье рук, прикрывание рта и носа при кашле и чихании, тщательное приготовление мяса и яиц. Избегайте тесного контакта с кем-либо, у кого проявляются симптомы респираторного заболевания, такие как кашель и чиханье.
Показания к применению
Экспресс-кассета IgG / IgM 2019-nCOV (цельная кровь / сыворотка / плазма) представляет собой качественный мембранный иммуноанализ для выявления антител IgG и IgM к 2019-nCOV в цельной крови, сыворотке или плазме. Этот тест состоит из двух компонентов, компонента IgG и компонента IgM. В компоненте IgG анти-человеческий IgG покрыт в области тестовой линии IgG. Во время тестирования образец реагирует с покрытыми антигеном частицами 2019-nCOV в тест-кассете. Затем смесь мигрирует вверх по мембране хроматографически под действием капилляров и реагирует с антителом против человеческого IgG в области тестовой линии IgG, если образец содержит антитела IgG к 2019-nCOV. В результате этого в области тестовой линии IgG появится цветная линия. Аналогично, анти-человеческий IgM покрыт в области тестовой линии IgM, и если образец содержит антитела IgM к 2019-nCOV, комплекс конъюгат-образец реагирует с анти-человеческим IgM. В результате в области тестовой линии IgM появляется цветная линия.
Поэтому, если образец содержит антитела IgG 2019 нКов, в области тестовой линии IgG появится цветная линия.
Способ применения
Позвольте тесту, образцу, буферу и / или контролю достичь комнатной температуры (15-30 ° C) перед тестированием.
- Извлеките тестовую кассету из пакета и используйте ее в течение одного часа. Наилучшие результаты будут получены, если испытание будет выполнено сразу после открытия пакета из фольги.
- Поместите кассету на чистую и ровную поверхность.
- Для образца сыворотки или плазмы:
Держите пипетку вертикально, вытяните образец до линии заполнения (приблизительно 10 мкл) и перенесите образец в лунку для образцов (S), затем добавьте 2 капли буфера (приблизительно 80 мкл) и запустите таймер (смотрите иллюстрацию ниже).
- Для образца цельной крови Venipuncture:
Держите капельницу вертикально и перенесите 1 полную каплю цельной крови (приблизительно 20 мкл) в лунку для образцов (S), затем добавьте 2 капли буфера (приблизительно 80 мкл) и запустите таймер (смотрите иллюстрацию ниже).
- Для образца цельной крови:
Для использования капиллярной трубки: заполните капиллярную трубку и перенесите приблизительно 20 мкл образца цельной крови из пальца в область образца тестовой кассеты, затем добавьте 2 капли буфера (приблизительно 80 мкл) и запустите таймер. (смотрите иллюстрацию ниже).
3. Дождитесь появления цветной линии. Ознакомьтесь с результатами через 10 минут (не интерпретируйте результат через 20 минут).
Примечание: рекомендуется не использовать буфер после 6 месяцев после открытия флакона.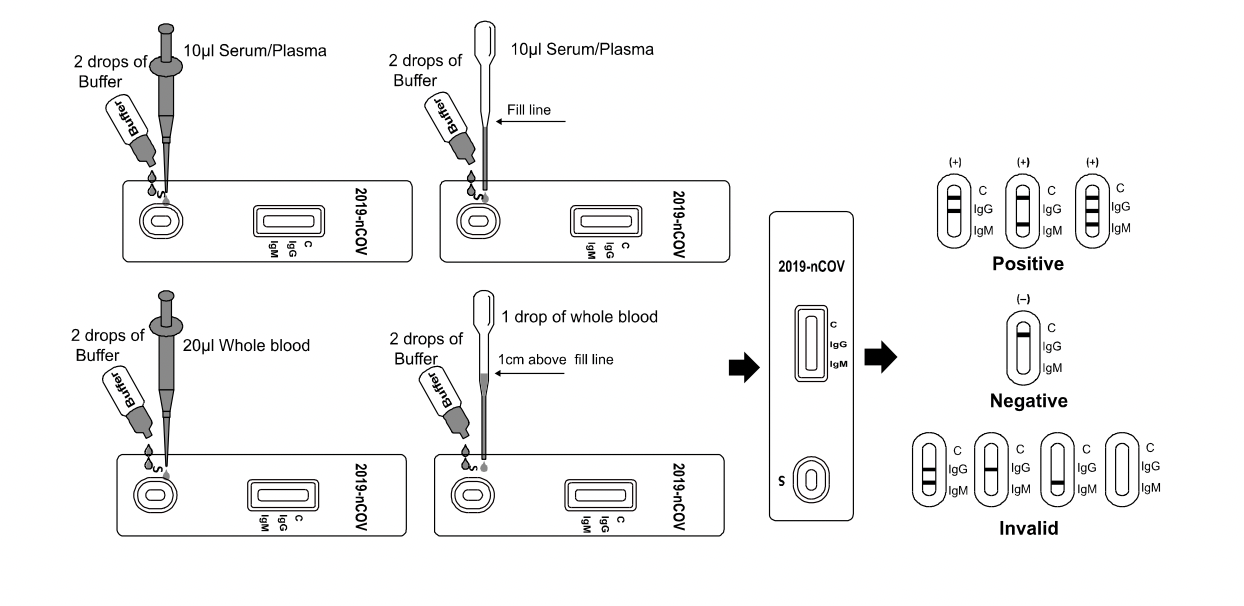
IgG ПОЗИТИВНО: * Появляются две цветные линии. Одна цветная линия всегда должна появляться в области контрольной линии (C), а другая линия должна находиться в области линии IgG.
IgM ПОЗИТИВНО: * Появляются две цветные линии. Одна цветная линия всегда должна появляться в области контрольной линии (C), а другая линия должна находиться в области линии IgM.
IgG и IgM ПОЗИТИВНО: * Появляются три цветные линии. Одна цветная линия всегда должна появляться в области контрольной линии (C), а две тестовые линии должны быть в области линии IgG и области линии IgM.
ОТРИЦАТЕЛЬНЫЙ: одна цветная линия появляется в области контрольной линии (C). Никакой линии не появляется в области IgG и области IgM.
НЕДЕЙСТВИТЕЛЬНЫЙ: контрольная линия не отображается. Недостаточный объем образца или неправильные процедурные методы являются наиболее вероятными причинами отказа контрольной линии. Просмотрите процедуру и повторите тест с новым тестом. Если проблема сохраняется, немедленно прекратите использование тестового набора и обратитесь к местному дистрибьютору.
* примечание. Интенсивность цвета в областях тестовой линии может варьироваться в зависимости от концентрации антител 2019-nCov, присутствующих в образце. Поэтому любой оттенок цвета в области тестовой линии следует считать положительным.
Внутренний процедурный контроль включен в тест. Цветная линия, появляющаяся в контрольной области (C), является внутренним процедурным контролем. Это подтверждает достаточный объем образца и правильную методическую методику.
Форма выпуска
- Тестовые кассеты
- Капельницы
- Пакетная вставка
- Буфер
- Контейнеры для сбора образцов
- Ланцеты (только для цельной крови пальца)
- Капиллярные трубки
- Центрифуга (только для плазмы)
- Таймер
Условия хранения
Хранить при комнатной температуре или в холодильнике (2-30 ° C). Тест должен оставаться в запечатанном пакете до использования. НЕ ЗАМОРАЖИВАТЬ. Не использовать по истечении срока годности.
Дополнительно
Тест содержит анти-человеческий IgM и анти-человеческий IgG в качестве реагента для захвата, антиген 2019-nCOV в качестве реагента для обнаружения. Козий антимышиный IgG используется в системе контрольной линии.
1. Только для профессиональной диагностики in vitro. Не использовать после истечения срока годности.
2. Не ешьте, не пейте и не курите в местах работы с образцами или наборами.
3. Не используйте тест, если сумка повреждена.
4. Обращайтесь со всеми образцами так, как будто они содержат инфекционные агенты. Соблюдайте установленные меры предосторожности против микробиологических опасностей на протяжении всех процедур и следуйте стандартным процедурам для правильной утилизации образцов.
5. Носите защитную одежду, такую как лабораторные халаты, одноразовые перчатки и защитные очки для анализа образцов.
6. Пожалуйста, убедитесь, что для тестирования используется соответствующее количество образцов. Слишком большой или слишком маленький размер выборки может привести к отклонению результатов.
7. Использованный тест следует утилизировать в соответствии с местными правилами.
8. Влажность и температура могут отрицательно повлиять на результаты.
Ограничения
1. Экспресс-кассета IgG / IgM 2019-nCOV (цельная кровь / сыворотка / плазма) предназначена только для диагностики in vitro. Этот тест следует использовать для выявления антител IgG и IgM к 2019-nCOV в образцах цельной крови, сыворотки или плазмы. Ни количественное значение, ни скорость увеличения концентрации антител IgG или IgM к 2019-нCOV не могут быть определены с помощью этого качественного теста.
2. Экспресс-кассета IgG / IgM 2019-nCOV (цельная кровь / сыворотка / плазма) будет указывать только на наличие антител IgG и IgM к 2019-nCOV в образце и не должна использоваться в качестве единственного критерия для диагностики 2019-нков инфекций.
3. Как и во всех диагностических тестах, все результаты должны рассматриваться с другой клинической информацией, доступной врачу.
4. Если результат теста отрицательный, а клинические симптомы сохраняются, предлагается дополнительное повторное тестирование с использованием других клинических методов. Отрицательный результат в любое время не исключает возможности заражения 2019-nCOV.
5. Уровень гематокрита в цельной крови может повлиять на результаты теста. Уровень гематокрита должен быть между 25% и 65% для точных результатов.
— Константин, давайте с вами поговорим про тестирование. В чём проблема тестирования на коронавирус?
— Нет особой проблемы. Есть проблема вообще тестирования. То есть вы хотите определить очень небольшое количество какого-то инородного агента, например по рибонуклеиновой кислоте или по белкам, в случае вируса на фоне очень большого количества молекул, которые находятся в биологической жидкости.
— То есть просто мусора.
— Мусора, да. И сделать вы хотите это точно. У вас может быть ложноположительная реакция — вы говорите, что есть возбудитель, а его на самом деле нет. А есть другая ошибка, реакция ложноотрицательная — вы говорите, что нет возбудителя, а он есть. Цена вопроса, особенно в теперешней ситуации, велика. Поэтому вы хотите сделать тест надёжным. Кроме того, он должен быть сертифицирован, он должен показывать определённую точность, должен быть быстрым, дешёвым, он должен работать как часы, что очень важно. Чтобы сделан не один раз на коленке, а массово произведён. Везде, где можно, должна быть соответствующая аппаратура поставлена, люди должны быть натренированы. Всё это означает, что должна быть система.
— Сейчас в России тестирование на коронавирус проводится одним-единственным способом — полимеразной цепной реакцией.
— С обратной транскрипцией — да.
— Почему?
— Я не знаю, почему. На самом-то деле есть два способа. Вирус — у него есть геном — нуклеиновая кислота, РНК или ДНК, и он запакован в белковую оболочку. И есть два способа тестирования наличия вируса. Вы можете определить наличие нуклеиновой кислоты, это первый вариант. И это делается с помощью такой цепной полимеразной реакции — очень изящной процедуры, которая позволяет при наличии информации о последовательности ДНК или РНК инфекционного агента амплифицировать, размножать специфические последовательности, соответствующие этому агенту, и потом просто детектировать наличие вот такой амплифицированной умноженной последовательности.
— Начали тестировать методом ПЦР — поправьте меня, если я ошибаюсь, — который, как правило, используется для, например, определения вирусной нагрузки. Для того, чтобы определить, сколько вируса.
— Он не количественный. В основном качественный. Есть варианты цепной полимеразной реакции, которая количественная.
— И есть другой принцип — антительный, то есть иммунно-ферментный анализ. Вот почему такой анализ на коронавирус не делается сейчас в России? Это же основной тест в мире.
— И да, и нет. В Китае и других странах тесты на основе цепной полимеразной реакции шире распространены, потому что они очень дешёвые. Их легко сделать, их легко имплементировать.
— ПЦР дешевле, чем ИФА?
— Для цепной полимеразной реакции теста вам ничего не нужно знать, кроме как иметь на компьютере последовательность генома вируса, а дальше вы совершаете некоторые процедуры, которые позволяют вам разработать эту систему. И есть соответствующая база, есть мощные лаборатории по всей стране, включая нашу, которые могут это поставить на поток. У нас клиники типа InVitro занимаются тем, что тестируют людей на различные заболевания с помощью этого теста. У вас вся процедура остаётся точно такой же. Единственное, что меняется, — это реагент, который необходим для определения вот этой конкретной нуклеиновой кислоты. Смотрите, это всё построено на красивом принципе комплементарности. Вы знаете: вот ДНК, двойная спираль. Одна цепочка соответствует другой. И, если вы знаете последовательность нуклеиновой ДНК или РНК в одной цепочке, вы можете разработать другую цепочку, которая будет к ней подходить. И всё, что вам нужно для детектирования коронавируса, — это найти тот участок, который будет подходить.
— То есть там цена исключительно вот в этом реагенте, который на какие-то конкретные нуклеотиды рассчитан?
— Да. Но чтобы это хорошо работало, есть тонкости. С антительными тестами есть проблема. В чём смысл антительного теста: у людей заболевших в кровотоке появляются возбудители, наша иммунная система отвечает на это заболевание производством антител. Антитела — это специальные белки, которые взаимодействуют с инородным агентом и помогают нам его инактивировать. Такое очень специфичное антитело узнаёт только антиген, которому оно соответствует. В нашем случае это будет коронавирус. Соответственно, если у кого-то была коронавирусная инфекция, в кровотоке будут антитела, специфические к этому вирусу.
— Нам нужно много биологического материала.
— И нам нужно детектировать эти антитела. Мы должны уметь их находить. Потому что так можно детектировать тех людей, которые, например, уже вылечились, но инфекция у них была. Они могли не знать, что больны, но у них образовались антитела, которые этот вирус порешили. Обнаруживать таких людей гораздо полезнее с точки зрения эпидемиологии и разработки методов борьбы. ДНК или РНК-вируса у них сейчас уже нет. Остались антитела. Это то, что обеспечивает наш иммунитет. Воспоминания организма и некий его способ бороться с инфекцией, если она вдруг возникнет.
— Удивительно, что основой этого теста являются воспоминания.
— Да. Но для того чтобы такой тест уметь сделать, вам нужно собирать у людей кровь и в этой крови детектировать наличие антитела, специфического к вирусу. Значит, у вас должна быть какая-то подложка, на которую вы кладёте поверхностные белки вируса. Вам нужно такой белок, этот S7, произвести методом генной модификации, выделить его в больших количествах и начать наносить на какие-то бумажки, чтобы потом можно было на эти пробы капать образцы крови различных людей, тестировать. Это в любом случае гораздо сложнее — вам нужно просто произвести большое количество вирусного антигена, знать, какой он, чтобы детектировать антитела.
— Насколько сейчас по всему миру эти тесты различаются? Вот наш анализ, который делается в России, такой же, как анализ, который делается в Италии?
— Есть некоторая опубликованная информация. Например, CDC, американский центр контроля заболеваний, просто предложили, сделали некий стандарт своего теста. Очевидно, что все остальные люди, которые занимаются разработкой этих тестов, используют эту информацию для того, чтобы сделать свои клоны, но, возможно, они это дело улучшают. Касательно наших тестов. На самом деле никто же не делал такой бенчмаркинг.
— Нужно ли тестировать всех? Испанцы взяли и всех протестировали.
— Я совершенно не понимаю, для чего это было нужно, если у людей нет симптомов.
Тот факт, что я вчера был здоров, не означает, что сегодня я не заболел. Поголовное тестирование, кроме того, что будет огромная нагрузка на систему здравоохранения, вряд ли что-то даст.
— Насколько Россия готова к масштабному тестированию?
— По моему опыту, по крайней мере в Москве развёрнута сеть коммерческих клиник, есть Институт эпидемиологии, в котором поставлены на поток такого рода анализы — не в связи с коронавирусом, но их достаточно легко перепрофилировать. Другой вопрос — если тестировать всех, то и эту возможность очень скоро мы насытим. И будут проблемы.
— Как вы думаете, сколько будет сделано тестов?
— Нет проблем перевести это в десятки тысяч, я не вижу проблем на уровне страны. Но я и не вижу необходимости это делать. Тест нужен для подтверждения диагноза, а не просто для того, чтобы приобрести некое спокойствие и дальше потом ходить на работу и нарушать все возможные правила.
— Лежит человек в Коммунарке. Предполагается, что у него может быть коронавирус. И действительно, первый тест показывает коронавирус. Зачем ему делают ещё три теста? Или, например, первый тест не показывает коронавирус. Зачем делают два последующих?
— Если вы рассмотрите геном вируса, там довольно много генов, это всё-таки очень большой вирус, один из самых больших РНК-геномов. И следует смотреть на наличие положительного ответа по нескольким участкам вирусного генома. Потому что, если вы смотрите только на один участок, вы можете ошибиться. И стандартная система действует так: вы смотрите на два места, если оба отрицательных — всё хорошо, если оба положительных — всё плохо, если положительный и отрицательный, вы хотите независимую лабораторию, которая бы это верифицировала, повторяете это ещё раз и т.д.
— Как будет развиваться ситуация с эпидемией в России?
— Очевидно, что будет очень большой рост в ближайшие недели, а может быть, и месяцы. В Нью-Йорке сейчас больше 10 тысяч заболевших. Мы такие же, как Нью-Йорк. Почему должно быть по-другому? Вопрос идёт о порядковом росте. Если не заболевших, то людей с положительным диагнозом.
Мы, конечно, охраняемая Богом страна, но почему у нас должно быть 500, а в других местах десятки тысяч?
На самом-то деле вот здесь интересная научная часть и начинается. Если бы было широко организовано серологическое тестирование, вы могли бы оценить, сколько людей уже прошло через это. И именно вот по этой прослойке можно будет предсказывать, когда начнёт всё загибаться — когда новые случаи будут появляться с меньшей частотой, потому что просто вирусу негде будет больше жить.
— Вы говорите, если бы у нас было серологическое тестирование. А почему у нас его нет?
— Потому что, в отличие от теста с цепной полимеразной реакцией, которая позволяет вам такой плагин просто сделать — вы взяли другую нуклеотидную последовательность и используете её в стандартных наборах для детекции коронавируса, — тесты серологические, ИФА, иммунологические тесты требуют гораздо большей предварительной работы по получению антигена.
— Но они же есть по всему миру. Есть корейские тесты.
— Да, но их всё равно нужно произвести. Я, кстати, не знаю, насколько широко это всё делается. Первые появились в конце февраля, насколько я понимаю. Всё равно было существенное опоздание.
— Говорят, сейчас на каждой бензоколонке в Германии можно взять и себя протестировать.
— Не знаю. Мы же не можем теперь туда поехать, чтобы сказать, так это или нет. Если бы это было так, об этом точно рассказали бы.
— Мы действительно живём в ситуации, когда никто ничего не понимает.
— Да, я думаю, что так. И со всех сторон идёт различная информация. В конечном счёте всё равно всё станет относительно понятно, но задним числом. Мы почти ничего не можем предугадать.
— Но тем не менее вы же смотрите на то, что происходит во всём мире, видите какую-то определённую модель, которая развивается. Она развивается там, в Италии, вот таким образом. А в Китае эпидемия закончилась. Она почему закончилась?
— Расхожее утверждение, что были применены жёсткие карантинные меры, которые помогли по крайней мере остановить вспышку. Это не означает, что она не может начаться опять.
— Вы в это верите?
— Карантин должен работать, это правда. Это показывает любая математическая модель.
— Мог быть вирус сделан в лаборатории?
— Нет. В лаборатории так всё сложно делать. Все используют этот пример, что был сделан мозаичный вирус, когда был поменян рецептор, и показано было, что эпителиальные клетки могут в лаборатории заражаться.
— Была публикация, где было сказано, что действительно сделана попытка в лаборатории воспроизвести. Что было сделано?
— Ещё раньше, в 2002 году, была вспышка похожего вируса, назывался он SARS. Тоже есть геном и прочее. Вирус, который раньше на людях не практиковался, а теперь почему-то приобрёл такую способность. Хотя известно, что такие вирусы живут на этих несчастных мышах. А тот, кто на мышах живёт, обычно на человеке не живёт. И вы, сравнивая последовательности генов двух этих вирусов и понимая в целом, что способность заразить клетку связана с наличием на клетке рецепторов для вируса. У вируса есть какие-то шипики, они взаимодействуют с клеткой, после такого взаимодействия вирусно-генетический материал попадает внутрь клетки.
— Вирус должен эту клетку узнать?
— А они могут потом раз — и перелететь?
— Нет. Дело в том, что, если мы возьмём теперешний вирус, количество геномов которого сейчас уже зашкаливает, мы можем сравнить последовательность генома этого вируса с имеющимися в природе изолятами. Они не идентичные, но близки, и мы можем показать, что по всей длине генома вируса потихонечку накапливаются какие-то изменения относительно природных вариантов. Но это не было вставкой какого-то чужеродного материала — вот прямо посредине.
— То есть всегда вставку можно увидеть?
— Да, конечно. Потому что вставка имеет другую последовательность.
— Получается, сейчас нет ни одного искусственного вируса?
А здесь вы даже не знаете, что вам нужно сделать. Мы не можем объяснить, почему этот вирус такой. Посмотрев на мышиный вирус, или на верблюжий вирус, на MERS, или на этот конкретно, мы не можем объяснить, что произошло. Мы не понимаем, почему этот вирус вдруг раз — и перекинулся на человеческую популяцию. Они все родственные. Представьте себе, что некий длинный текст, который. если вы их начнёте сравнивать друг относительно друга, то в пределах 80%, может быть, даже 90% букв они будут совпадать. Но много букв, которые отличаются. В итоге у вас на геном в 30 тысяч различий будет, я не знаю, сотни. Почему и какое из этих различий ответственно за новое свойство, мы не знаем.
Читайте также:


