Чем отличается вирусная пневмония от коронавируса
Пожалуй, самой большой опасностью протекания короновирусной инфекции является такое грозное осложнение, как пневмония. По поводу этого заболевания уже появилось немало мифов и домыслов. Некоторые считают, что прививка от гриппа, сделанная ещё осенью, вполне способна защитить человека и от COVID-19.
А некоторые и вовсе считают себя бесстрашными героями, ведь в странах Европы из-за осложнений лёгочного характера умирают в основном люди пожилого возраста.
Но давайте попробуем разобраться во всех этих, и не только, вопросах. И ответим на главный из них – существует ли на данный момент какое-либо адекватное лечение, помогающее спасти жизни тем, кто уже заразился или заразится, находясь в группе риска.
Чем отличается коронавирусная пневмония от обычной
Что больше всего мы боимся, когда в мире бушует вирус, название которого ещё три месяца назад не знал никто? Разрушения экономики страны? Нарушения привычного порядка и невозможности свободно общаться с родными и близкими? Да, это так.
Но в первую очередь в это список следует включить опасность умереть или остаться глубоким инвалидом, за которым будет необходим ежеминутный, нет, даже не так – ежесекундный, уход.
Проведённые на данный момент исследования подтвердили, что COVID-19 не следует сравнивать с натуральной оспой или чумой, эпидемии которых обладали одной особенность – огромным числом умерших. Однако против оспы была разработана вакцина. Впрочем, точно так же, как и от гриппа, с которым коронавирус сравнивают все, кому не лень. И, конечно, есть проверенные противовирусные препараты, которые не работают против новой заразы.
В то же время от SARS-CoV-2 на сегодняшний день нет ни вакцины, ни лечения, ни даже точной информации, откуда он появился – то ли из природного источника, то ли был создан человеком искусственно в лаборатории. Да и по скорости распространения и количеству заражённых он пока не позволяет давать оптимистические прогнозы.
Однако некоторые считают, что коронавирусная пневмония мало чем отличается от тех, что возникают в качестве осложнений после гриппа и по вине бактериального возбудителя – пневмококка, стрептококка, стафилококка и многих других.
Коронавирусная пневмония и её особенности
Есть ли у этого малоприятного заболевания свои особенности или же она мало чем отличается от всех остальных пневмоний – больничных и внебольничных? Исследования, которые были проведены до сегодняшнего дня и практика показывают, что отличия есть, хотя они не такие существенные, как могут подумать некоторые.
И первое, о чём следует помнить – это стремительное развитие и агрессивное течение. Причём повреждение лёгочной ткани происходит намного быстрее, чем при всех остальных патологиях. И охватывается при этом не только какая-то часть, а всё лёгкое целиком.
Первой начинает страдать система насыщения крови кислородом. Именно из-за нехватки этого вещества в тканях и клетках появляется одышка – основной симптом заболевания.
Если говорить более медицинским языком, то коронавирус быстро и без проблем проникает в бронхи и альвеолы, которые и отвечают за насыщение крови кислородом, без которого невозможна жизнь человеческого тела. Вирус здесь связывается с рецепторами, которые есть на поверхности каждой клетки.
Происходит не только их повреждение, но и ответная сильнейшая воспалительная реакция. Именно по этой причине во время анализа крови у пациентов с коронавирусной пневмонией находят молекулу воспаления, которая именуется цитокин. Когда количество этих клеток зашкаливает, развивается потенциально летальная реакция, известная под названием цитокиновый шторм. Именно он и является основной причиной большинства летальных исходов.
Только факты
Чем опасна коронавирусная пневмония? Во-первых, своими осложнениями, которые развиваются у 20% всех пациентов с подтверждённым диагнозом COVID.
Кто оказывается в группе риска? В первую очередь, это пожилые люди, с серьёзными сопутствующими заболеваниями:
- Гипертоническая болезнь.
- Ишемическая болезнь сердца.
- Сахарный диабет.
- Онкологические заболевания.
Также в группе риска находятся и люди среднего возраста, у которых диагностируются тяжёлые заболевания внутренних органов, не связанных с вирусом, который на нас напал.
И, конечно, это люди, чей возраст перевалил за 60 лет. Однако в последнее время появились данные о том, что в России появились не только возрастные пациенты с коронавирусной инфекцией, но и молодые люди, находящиеся на аппарате ИВЛ. У них заболевание протекает не менее тяжело.
Как протекает коронавирусная пневмония
При заражении удар вируса приходится не только по лёгким, но и по всему организму в целом. Клетки не только повреждаются вирусом, но и происходит мощнейший воспалительный процесс, который повреждает лёгкие.
Альвеолы и мелкие бронхи перестают выполнять свою функцию, и кровь больше не насыщается кислородом. Также прекращается его адекватное поступление в ткани и клетки. Это приводит к так называемому респираторному дистресс-синдрому, который в медицине именуется коротко ОРДС.
Из-за того, что кровь не насыщается кислородом, начинаются перебои в работе сердца, почек и мозга. Также отказывается адекватно работать система свёртывания крови. И здесь развивается другое малоприятное осложнение – ДВС-синдром, при котором кровь сворачивается сама по себе прямо в сосудах, что приводит к резкому свёртыванию крови.
Бывает ли такое при обычном гриппе
Да, всё это бывает и при обычном гриппе, который у нас появляется каждый год. Однако такие осложнения – большая редкость. А вот при COVID-19 они развиваются чаще, чем хотелось бы. И у большинства тех, кто находится сейчас в больнице, диагностированы именно тяжёлые нарушения.
Не так давно стало известно, что даже при лёгкой степени течения коронавирусной пневмонии или при малосимптомном течении лёгкие оказываются также повреждены. Но эти нарушения в лёгочной ткни не носят фатального характера и организм может с ними справиться в течение самого короткого времени.
Что всё это значит? Только одно – лёгкие не справляются со своей функцией, происходит их разрушение на уровне альвеол, что быстро переходит в отёк лёгочной ткани. К тому же поражённые отделы не могут больше функционировать и насыщать кровь кислородом. А это уже прямой путь к подключению аппарата ИВЛ, который поможет на время этого опасного состояния нормально дышать.
Каких осложнений следует ожидать
Пневмония при коронавирусной инфекции в процентном соотношении оставляет после себя в несколько раз больше хронических необратимых изменений в ткани лёгкого. Если, конечно, мы будем сравнивать эти цифры с бактериальными заболеваниями.
Но такие изменения будут диагностированы не у всех, кто переболеет в эту эпидемию. Однако застраховаться от этого невозможно, даже если инфекция будет протекать в лёгкой форме.
Почему так происходит? Во всём виновата сильная воспалительная реакция и начинается отёк, о чём мы говорили выше. Такой процесс может держаться несколько недель, что в лучшем случае. Поэтому не удивительно, что на таком повреждённом месте начинает развиваться фиброз, при котором лёгочная ткань замещается на соединительную. Но к сожалению, она не способна выполнять функцию лёгочной ткани. В народе такое состояние называется рубец.
Да, да, соединительной тканью замещаются и клетки эпидермиса на коже, после ранения или пореза. Вот такой де плотный и толстый рубец появляется и на лёгком. Из-за этих образований лёгкое больше не в состоянии выполнять свою функцию в полном объёме. Это и становится причиной развития дыхательной недостаточности и других заболеваний этого органа грудной клетки.
Пока точных данных по этим состояниям нет. Но в большинстве случаев у тех, кто перенёс инфекцию в тяжёлой форме всё происходит вот по такому мало приятному сценарию.
Фиброз лёгочной ткани развивается и при хроническом бронхите, и при бактериальной пневмонии. Но основное отличие этого состояния от коронавирусной инфекции том, что пока не найдено достоверно подтверждённого лечения. А антибиотики, на которые так надеются многие, против вируса абсолютно бесполезны.
Коронавирусная пневмония – основные симптомы
Сегодня людям, с минимальными проявлениями заболевания рекомендуется лечиться в домашних условиях. но как понять, что началось воспаление лёгких? Как заподозрить это непростое заболевание на фоне уже имеющихся симптомов?
Важно помнить, что если температура тела не повышается выше 38,5 градусов, это говорит о том, что сильного воспаления в организме не происходит. А вот тяжёлое воспаление начинает развиться тогда, когда этот показатель подбирается к 29 градусам или даже превышает его.
Именно температура на таком высоком уровне, которая не проходит на протяжении нескольких дней, да ещё сухой кашель и сильная слабость – это критерии диагностирования тяжёлой степени болезни. Именно в этом случает требуется немедленная госпитализация в лечебное учреждение.
Только факты
Коронавирусная пневмония симптомы у человека может вызвать самые разные. Но самыми опасными признаками, которые требуют немедленной госпитализации, следует считать:
- Температура тела выше 38,5 градусов, которая держится на протяжении нескольких дней и плохо сбивается жаропонижающими препаратами.
- Сильный сухой кашель, который нарастает с каждым днём.
- Одышка и чувство нехватки воздуха. При этом даже в состоянии покоя пациент делает не положенных 16 вдохов – выдохов, а 25 и более.
- Боль в груди и ощущение сдавливания.
- Спутанность сознания.
При появлении этих проявлений следует немедленно вызывать врача на дом. И уже специалист решает, как именно действовать дальше и нуждается ли пациент с такими проявлениями в немедленной госпитализации.
А как же прививка от гриппа
С самого начала эпидемии в нашей стране поднимался вопрос о том, может ли помочь прививка от гриппа легче пережить коронавирусную инфекцию, если человек, вдруг, её подхватит. На этот счёт эксперты говорят следующее: если вы успели привиться до начала эпидемии – отлично. Однако такая прививка никак не подействует на коронавирус, потому что вызывается совсем другими вирусами.
Есть ещё и другая прививка, которая в нашей стране пока не так популярна. Речь идёт о защите перед пневмонией или гемофильной палочкой. Но здесь опять же всё мимо. Так как никакого иммунитета у человека именно против коронавируса нет. И никакая прививка на сегодняшний день не в состоянии его выработать.
Поэтому не следует уже сегодня бежать в поликлинику и делать вакцинацию. На данный момент в этом нет никакого смысла. От эпидемии коронавирусной пневмонии это не спасёт, а вот иммунитет может ослабить. А здесь и поджидают те самые опасности, которые, как мы видим, распространяются по нашей стране с бешеной скоростью.

Пневмония от коронавируса отличается тем, что чаще возникает из-за бактерий и лечится антибиотиками, реже требует использования аппарата искусственной вентиляции легких. Органы при ней в большинстве случаев страдают частично, очагами, а при COVID 19 ткань альвеол поражается полностью.
Симптомы обоих болезней могут быть похожими: высокая температура, кашель, боли в груди, затрудненное дыхание. Но коронавирус нередко протекает в легкой форме, то есть с першением в горле, незначительной головной болью, жаром чуть выше 37 градусов, насморком, общим недомоганием.
Чем отличается пневмония от коронавируса
Пневмония отличается от коронавируса прежде всего происхождением, то есть ее в подавляющем большинстве случаев провоцируют бактерии. Точнее, первоначально это может быть вирусная инфекция – грипп, ОРЗ или иная. Но в результате этих заболеваний в легких скапливается мокрота, которая нарушает вентиляцию органов.
Природа пневмонии, возникшей на фоне COVID 19, не позволяет лечить ее так же, как обычную, то есть антибиотиками. Здесь важно подавить вирус и поддерживать функции организма.
Чем отличается коронавирус от атипичной пневмонии
Коронавирус отличается от атипичной пневмонии тем, что выдает прежде всего легочные проявления:
- сухой кашель или с небольшим выделением мокроты;
- одышку;
- боли за грудиной либо чувство стеснения в этой области.
Все это сопровождается повышением температуры – чуть больше 37 градусов или от 38 до 40.
- слабостью,
- тошнотой,
- повышением потоотделения,
- учащенным сердцебиением.
Кашля при этом может и не быть. А температура наблюдается субфебрильная, то есть выше нормы, но ненамного и в течение длительного времени. Еще одна особенность – отсутствие лейкоцитоза или малая выраженность этого признака. Его определяют по анализу крови.
Но нужно учитывать, что воспаление легких на фоне COVID 19 – это частный случай атипичной пневмонии. Поэтому симптомы обоих заболеваний могут совпадать. Например, в обоих случаях наблюдается высокая температура или чуть повысившаяся, боль в горле, насморк или их отсутствие.
Чем отличается обычная пневмония от коронавируса, протекающего в легкой форме
Обычная пневмония от легкого коронавируса отличается следующими признаками:
- повышением температуры до 38-39 градусов, или показатель долгое время может быть 37,3-37,5, а потом следует резкий скачок;
- головными болями вплоть до мигрени;
- приступами сухого кашля или постоянным покашливанием на начальном этапе и последующим выделением мокроты из дыхательных органов, возможно, с примесями гноя и крови;
- одышкой, увеличившейся частотой дыхания;
- болями в мышцах, суставах;
- сильной слабостью, усталостью, постоянным желанием спать и отсутствием аппетита.
От легкого коронавируса простая пневмония отличается тем, что при легкой форме COVID 19 бывают:
- боль или царапание в горле;
- незначительное повышение температуры;
- небольшая головная боль;
- ощущение переутомления;
- озноб;
- покашливание;
- нарушение обоняния и вкуса;
- иногда насморк.
Чем отличается вирусная пневмония от коронавируса
Вирусная пневмония отличается от коронавируса более легким течением в большинстве случаев, несмотря на то, что ей подвержены и пожилые люди. Наиболее распространенные возбудители – вирусы гриппа A и B, парагриппа, аденовирусы. Поэтому среди частых симптомов:
- лихорадочное состояние;
- непродуктивный раздражающий кашель;
- насморк;
- тошнота, иногда рвота и диарея;
- свистящее дыхание;
- головная и мышечная боль;
- быстрая утомляемость;
- небольшая одышка с нарастанием признака.
В большинстве случаев тяжелая форма заболевания не развивается, но к вирусам может присоединиться бактериальная инфекция. Тогда все перечисленные проявления усиливаются, а кашель становится влажным, с отхождением мокроты.
Коронавирус отличается и от двухсторонней пневмонии, несмотря на серьезность второго заболевания:
- Довольно быстрым развитием тяжелой формы патологии. Пневмония же, даже тотальная, оставляет шансы на выздоровление в течение более долгого времени.
- Сухим надоедающим кашлем. При воспалении обоих легких он чаще с мокротой.
- Высокой, плохо сбиваемой температурой. При воспалении легких этот показатель чуть ниже, по утрам уменьшается, растет вечером.
Признаки COVID 19 могут быть очень разными, зависят от возраста, иммунного статуса человека. То же относится и к воспалениям легких. Поэтому самостоятельно отличить симптомы нового вируса от бактериальной, атипичной или внебольничной пневмонии невозможно. И если самочувствие ухудшилось, то есть возникли кашель, температура, следует позвонить в поликлинику, а при тяжелых проявлениях – в скорую помощь.
37-летний москвич Иосиф К. (имя изменено. — Прим. ред.) не знает точно, как заразился коронавирусом, хотя на всех этапах врачи подробно расспросили, с кем он контактировал в последние две недели, и связались с каждым из списка. Потом многие из этих людей говорили Иосифу, что медики действительно звонили им, обещали приехать и взять анализы.
Иосиф — бизнесмен, часто встречается с самыми разными людьми. Могло случиться так, что кто-то из партнеров в это время бессимптомно переносил болезнь. Может быть, он заразился через преподавательницу сына, недавно вернувшуюся из Италии, впрочем, у самой женщины никаких признаков инфекции и отрицательные тесты на коронавирус. А может, виной всему детский день рождения, куда они ходили всей семьей и где также были люди, отдыхавшие за границей, на горнолыжных курортах.
— В том и проблема, человек может без симптомов ходить две недели, распространять вирус, при этом сам так и не заболеет, — говорит он.
Скорая приехала через восемь минут
Первым заболел сын Иосифа, потом он сам, а уже после его госпитализации — дочь и жена. Сложнее всего болезнь перенес Иосиф. Началось все с сухого кашля и невысокой температуры — 37,2. С этими симптомами мужчина прожил два дня, пока температура не поднялась до 38,7 градусов.

— Я вызвал скорую, так как не хотел ехать в поликлинику сам и заражать людей вокруг, если это действительно коронавирус. Они приехали ко мне неохотно. После осмотра они предложили поехать в стационар. Я сказал, что сначала хотел бы сдать анализы и потом только принимать решение, действительно ли меня нужно изолировать. Поэтому вызвали уже специальную бригаду, которая взяла мазки у меня и моего сына.
Через три дня Иосифу позвонили из Роспотребнадзора, сказали, что у него положительный результат. О сыне информации не было.
— Я морально начал готовиться к тому, что меня положат в стационар. Думаю, ну, часа через два, может быть, приедут. Приехали через 8 минут. Это было весьма впечатляющее зрелище: четыре человека в костюмах космонавтов являются к тебе домой, полтора часа заполняют документы и решают, куда тебя везти, — вспоминает Иосиф.
Его положили в стационар. В тот день больными коронавирусом заполнили целый этаж госпиталя. Позже мужчина спрашивал у врачей, есть ли среди пациентов тяжелые. По их словам, была одна палата с четырьмя пожилыми женщинами и там — один случай средней тяжести, во всех остальных палатах — молодые люди, которых так же лечили от пневмонии.

В палате с Иосифом лежали еще три человека, один из них совсем не имел признаков коронавируса или любого другого респираторного заболевания. Иосиф рассказывает:
За два дня до госпитализации Иосиф делал рентген легких — они были чистые. В больнице легкие проверили снова, сделали КТ, и оказалось, что за это время успела развиться двусторонняя пневмония. Кроме этого, долго держалась температура, кашель, ломило суставы, но в целом, говорит Иосиф, болезнь протекала комфортно, как ОРВИ.
Каждый день в палату приходили три группы медработников: в первой — лечащий врач, во второй — терапевт, в третьей — пульмонолог. Лечили двумя видами антибиотиков — в уколах и капельницах, регулярно делали КТ, сам он принимал препараты, которыми обычно лечат ОРВИ.
Выписали Иосифа 12 дней спустя, когда ушли все симптомы. При этом он до сих пор не знает окончательный результат анализов на Covid-19.
Впереди — 14 дней в самоизоляции
Иосиф связывался с больницей, но не получил ответа — те три анализа положительные или отрицательные.
— Уже дома, после того как я выписался, у меня взяли два анализа. Результаты я также узнать не могу: по телефону не сообщают, потому что это информация защищенная, а приехать я не могу, потому что под постановлением, — отмечает он.
По наблюдениям Иосифа, ситуация с анализами сейчас вообще запутанная. В его семье положительные и отрицательные тесты появлялись рандомно.

— Сначала положительные у меня, а у сына нет, но это практически невероятно: люди сидят в изоляции, один болен, другой — здоров. Потом, когда я уже выписался, вдруг возник положительный результат у жены. Но у нее выраженной симптоматики, как у меня, не было. Приехали медики, взяли повторный анализ, сказали, что приедут через три дня, и не приехали. Потом сказали, приедут через 10 дней — тоже не приехали, — говорит Иосиф.
Сейчас мужчина живет отдельно от семьи. По правилам, выписавшись из больницы, он должен 14 дней провести в самоизоляции и не выходить на улицу, даже чтобы выбросить мусор или купить продуктов. При необходимости нужно обращаться к волонтерам или заказывать доставку.
— Я не считаю происходящее катастрофой, даже статистически это не так. Я серьезно, но спокойно, с холодной головой относился и отношусь к коронавирусу. Но также я понимаю, как важна сознательность граждан, вопрос самоизоляции и правильные действия государства. И важно внимательно относиться к своему состоянию. Коронавирусная пневмония развивается быстро и неожиданно. Человек это начнет чувствовать, когда у него уже будет среднетяжелое состояние, а если пропустить еще день-два, потому что неохота в больницу ехать, есть риск госпитализироваться в тяжелом состоянии и сразу попасть на ИВЛ, — заключает он.
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
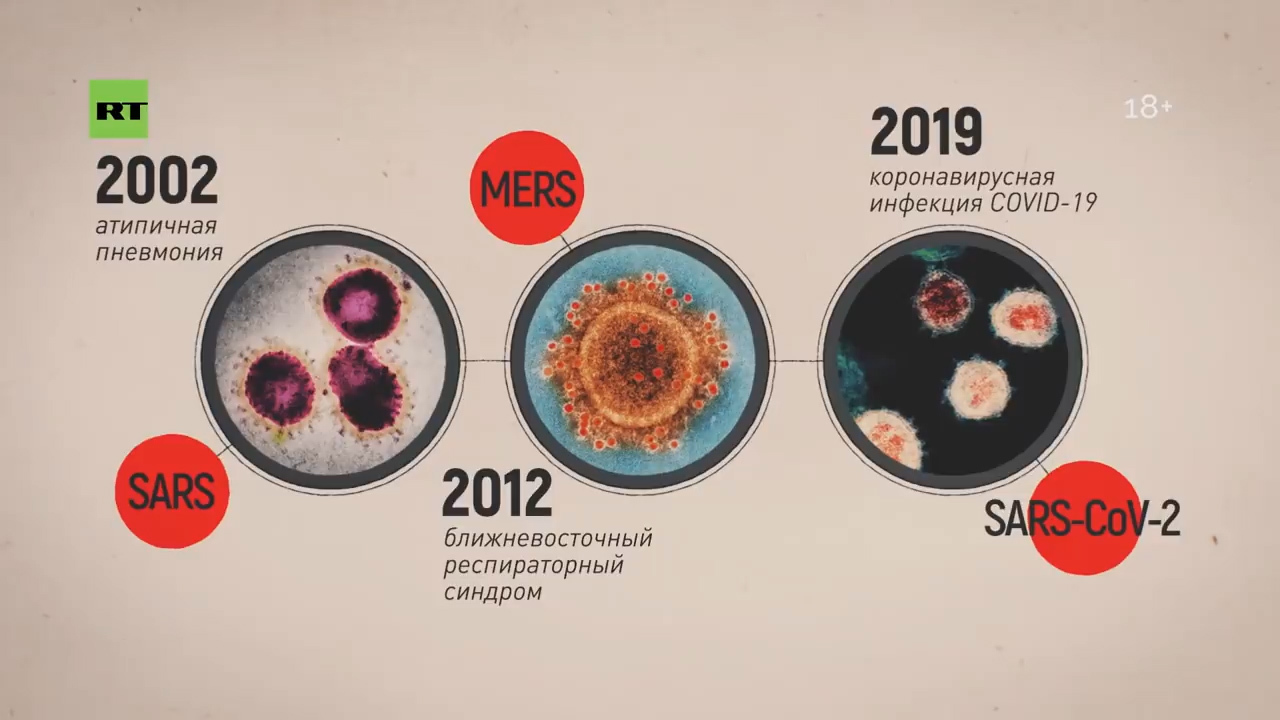
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
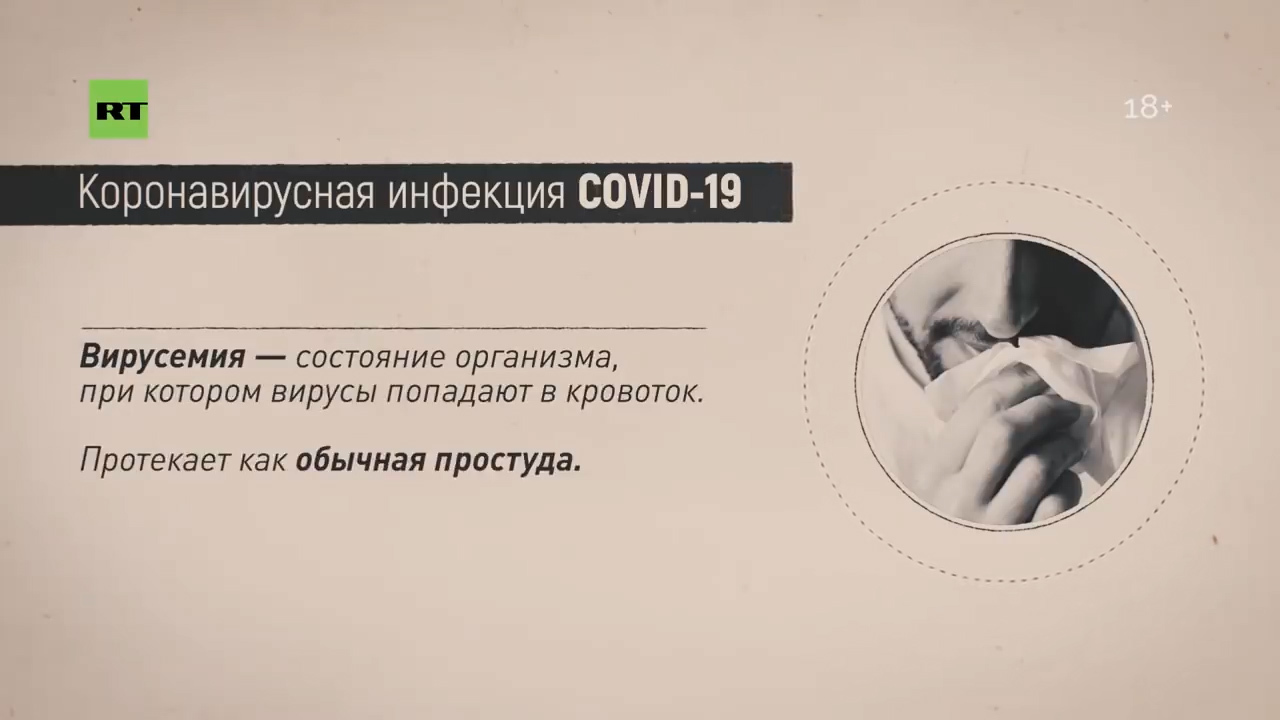
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:


