Чем лечат коронавирус у человека в европе
15 января мужчина вернулся в Вашингтон из китайского Уханя, куда ездил навещать свою семью. Прочитав предупреждение Центра по контролю и профилактике заболеваний США, он решил обратиться в больницу.
У мужчины была хроническая гипертриглицеридемия (заболевание, при котором повышается уровень простых жиров триглицеридов в крови), в остальном он не имел серьезных заболеваний и не курил. При осмотре температура его тела составляла 37,2 градуса по Цельсию, артериальное давление — 134/87 мм рт. ст., пульс 110 ударов в минуту, частота дыхания — 16 вдохов в минуту. Прослушивание легких выявило хрипы, но на рентгеновском снимке грудной клетки отклонений не обнаружилось.
Мужчине провели тесты на грипп А и В, результаты были отрицательны. Также в течение 48 часов были получены отрицательные анализы на парагрипп, респираторно-синцитиальный вирус, риновирус, аденовирус и четыре распространенных штамма коронавируса, которые вызывают заболевания у людей (HKU1, NL63, 229E и OC43).
Учитывая недавнюю поездку в Китай, врачи уведомили о пациенте местные и государственные власти. Мужчина рассказал, что не посещал морской рынок в Китае и не контактировал с больными. Однако было решено проверить пациента на 2019-nCoV. У него взяли мазки из носоглотки и ротоглотки, а потом отправили домой, наказав соблюдать изоляцию под контролем департамента здравоохранения.
20 января анализы дали положительный результат. Анализ делался методом полимеразной цепной реакции в реальном времени (rRT-PCR). После этого пациента поместили в изолированное отделение регионального медицинского центра в Провиденсе. Врачам дали рекомендации по защите от вируса.
Со второго по пятый день госпитализации (шестой — девятый дни болезни) жизненные показатели пациента в целом были стабильны, за исключением лихорадки и периодов тахикардии. Пациент по-прежнему жаловался на кашель и казался переутомленным. (Судя по приведенной таблице, начиная со второго дня в больнице температура пациента поднялась до 39,2 градуса и оставалась высокой шесть дней).
В середине второго дня госпитализации пациент пожаловался на понос и дискомфорт в животе. Образцы стула вместе с новыми мазками из рото- и носоглотки были отправлены на анализ, который вновь показал наличие вируса. Анализ сыворотки крови на вирус при этом был отрицательным.
Лечение в этот период было в основном поддерживающим. Пациенту давали жаропонижающие (650 мг ацетаминофена каждые 4 часа и 600 мг ибупрофена каждые 6 часов), средство от кашля и примерно 6 литров физраствора каждый из первых шести дней госпитализации.
На третий день госпитализации пациенту сделали полные анализы крови, которые выявили лейкопению, легкую тромбоцитопению и повышенные уровни креатинкиназы. Кроме того, произошли изменения в показателях функции печени.
Рентгенограмма, сделанная на третий день госпитализации (седьмой день в больнице), не показала аномалий. Однако на пятый день госпитализации рентген показал наличие пневмонии в нижней доле левого легкого. В это время насыщение кислородом при обычном дыхании упало до 90% (при поступлении было 96%). На шестой день пациенту стали давать дополнительный кислород через нос со скоростью 2 литра в минуту. Было начато лечение ванкомицином и цефепимом.
На шестой день в больнице (десятый день болезни) на рентгенограмме грудной клетки были обнаружены полосатые помутнения в обоих легких, что является признаком атипичной пневмонии. При прослушивании отмечались хрипы в обоих легких.
Вечером седьмого дня госпитализации пациенту начали лечение ремдезивиром (это экспериментальное лекарство, которое ранее испытывали на больных Эболой). Побочных эффектов не наблюдалось. Вечером седьмого дня отменили ванкомицин, а затем и цефепим.
На восьмой день госпитализации состояние пациента улучшилось. Дополнительный кислород отменили, так как естественное насыщение вернулось к показателю 94-96%. Аппетит улучшился, а все симптомы, за исключением периодического сухого кашля и заложенного носа, исчезли. По состоянию на 30 января (статья опубликована 31 января) пациент оставался в больнице, лихорадка спала, а все симптомы исчезли, за исключением кашля, который становится все слабее.
В завершение авторы статьи отмечают, что клиническое течение 2019-nCoV может быть неотличимо от других распространенных заболеваний, особенно в период зимних респираторных заболеваний. Хотя использование ремдезивира было успешным, необходимы рандомизированные контролируемые исследования для определения безопасности и эффективности этого средства.
Напомним, по данным на текущий момент, в мире подтверждено 17 488 случаев заболевания коронавирусом 2019-nCoV. Подавляющее большинство случаев — в Китае. От заболевания скончались 362 человека, выздоровели 523 (речь идет о тех пациентах, у кого наличие вируса было подтверждено врачами). В связи со вспышкой заболевания Китай предпринял строгие меры безопасности, закрыв на карантин несколько крупных городов. Россия закрыла сухопутную границу с Китаем, а также сократила авиасообщение. ВОЗ признала вспышку коронавируса чрезвычайной ситуацией международного масштаба.
Эпидемия коронавирусной инфекции в КНР наделала немало шума. Не в последнюю очередь, потому что болезнь трудно поддается диагностике, а вакцины от нее пока не разработано. И тем не менее лечат коронавирус в Китае вполне успешно. Доказательство тому – почти 500 выздоровевших.
В конце статьи вы также найдете тест, с помощью которого сможете проверить свои знания о коронавирусной инфекции COVID-2019 и отделить правду от мифов.
Количество заболевших коронавирусом в России и мире на сегодня
(Кликните по ссылке, чтобы посмотреть интерактивную карту с актуальной статистикой заболеваемости COVID-2019 на сегодняшний момент)
Что известно о симптомах китайского коронавируса?
Новый штамм коронавируса 2019-nCoV, заразный для людей, был впервые выявлен в декабре 2019 года в китайской провинции Хубэй и конкретно в её административном центре, городе Ухань. Болезнь получила официальное название COVID-2019 (COrona VIrus Disease 2019).
В остальных случаях болезнь мало отличима от ОРВИ или гриппа, либо и вовсе может протекать бессимптомно. Именно это создает трудности с диагностикой и составлением полной клинической картины. Инфекция COVID-2019 может проявляться в нескольких клинических симптомах:
повышение температуры тела (>90% случаев);
кашель (либо сухой, либо с небольшим количеством мокроты – в 80% случаях);
мышечные боли и усталость (44%);
ощущение тяжести в грудной клетке (>20%).
Методы диагностики коронавируса
Медицинскому работнику при осмотре пациента с легкими жалобами нужно учитывать, посещал ли человек КНР и другие страны с неблагоприятной эпидемиологической ситуацией в последние 14 дней, либо контактировал ли он с кем-то из заболевших.
Основной метод, который позволяет заподозрить COVID-2019 у человека, является полимеразная цепная реакция (ПЦР) на выявление определенных последовательностей белков РНК SARS-CoV-2. Метод не дает стопроцентного результата, поэтому его делают только двум категориям граждан:
прибывающим из зоны неблагоприятной эпидемиологической обстановки, либо тем, кто контактировал с заболевшим;
при явных симптомах COVID-19 (температура, кашель, одышка и т.д.).
В первом случае для надежности ПЦР-тест делают трижды, во втором - дважды. По рекомендациям Минздрава РФ дальнейшие методы диагностики коронавируса включают в себя:
Физикальное обследование. Термометрия, аускультация и перкуссия легких, пальпация лимфоузлов, визуальный осмотр слизистых носоглотки;
Лабораторная диагностика. Под ней подразумеваются общий анализ крови, биохимический анализ крови, исследование уровня C-реактивного белка в сыворотке, пульсоксиметрия для выявления дыхательной недостаточности;
Рентгенограмма грудной клетки;
Компьютерная томография легких;
Вне зависимости от тяжести состояния пациента надлежит госпитализировать с помещением в отдельную палату. К слову, именно поэтому китайские власти строят в эпицентре эпидемии новый больничный комплекс на 20 тысяч пациентов. Ничего эффективнее изолирования больных, чтобы не допустить распространение вируса, не придумано.
Какими лекарствами лечат коронавирус?
Собственно, лечение коронавирусной инфекции предполагает несколько мер:
Этиотропная терапия, то есть применение лекарств, направленных на уничтожение возбудителя;
Патогенетическая терапия – то есть сдерживание инфекции и нормализация работы внутренних органов;
Симптоматическая терапия – облегчение состояния больного (снижение жара, лихорадки, облегчение насморка и т.д.).
Рибавирин известен в качестве средства для борьбы с респираторно-сцинтиальным вирусом, гепатитом С. Сдерживает размножение коронавируса и таким образом помогает иммунной системе справиться с ним. При этом у лекарства очень серьезные побочные эффекты, в частности – гемолитическая анемия.
Лопинавир/ритонавир, или Калетра применяется против коронавируса почти с самого начала эпидемии. Это широко известный антиретровирусный препарат, используется в основном для сдерживания ВИЧ-инфекции. В высоких дозах и при бесконтрольном приеме способен вызвать проблемы с печенью, панкреатит, сбои сердечного ритма и т.д.
Ещё один препарат для лечения ВИЧ-инфекции. В России продается под торговыми марками "Лирасепт" и "Вирасепт". Действует в качестве ингибитора протеазы и таким образом сдерживает репликацию коронавируса. Данные о том, что он может помочь при борьбе с COVID-2019, были опубликованы японскими исследователями на портале биоинформации BioRixv .
Тем не менее, судя по всему, нелфинавир эффективен только в сочетании с другими антиретровирусными препаратами
Это новый, ещё не до конца протестированный аналог вирусного препарата, разработанный для борьбы с лихорадкой Эбола. Патент на лекарство принадлежит американской фармацевтической компании Gilead Sciences (Джилид Сайенсис).
Совсем недавно 6 февраля в КНР началось выборочное клиническое тестирование этого препарата на пациентах с коронавирусной инфекцией. Сообщается, что в конце января пациент с тяжелой формой пневмонии полностью выздоровел, однако, до конца не ясно - было ли это вызвано приемом именно ремдесивира или комбинации препаратов.
Дальнейшие исследования также показали обнадеживающие результаты. В частности, эта работа описывает состояние пациентов с тяжелой формой COVID-2019. Чуть более половины из них находились на аппарате ИВЛ. В итоге, после курса ремдесивира из 53 больных выздоровело 36 (68%).
Понятно, что выводы о пользе ремдесивира пока делать рано. Однако предварительные итоги очень хорошие.
Для пациентов с выраженным воспалением легких показан прием антибиотиков (амоксициллин, левофлоксацин, моксифлоксацин, цефалоспорины и т.д.)
В числе антибиотиков часто упоминается и этот препарат. Ряд исследований при этом утверждает, что он эффективен против вируса Зика и пандемического гриппа H1N1. В февральском отчете китайских врачей упоминается , что азитромицин получали 24 пациента с COVID-19. При этом, очевидно, сработала комбинация препаратов.
Основа патогенетической терапии – апротинин. Это антиферментный препарат, предназначенный для лечения заболеваний печени. Его предписывается вводить с помощью капельницы, а также ингаляций.
Показан пациентам с тяжелой пневмонией и/или септическим шоком. Вводится внутривенно.
Для облегчения симптомов также показаны:
Жаропонижающие препараты (ибупрофен, парацетамол);
Средства от насморка (назальные препараты);
Препараты для лечения бронхита (муколитики, бронхолитики).
При легком течении болезни пациентам предписано обильное питье – от 3,5 литров жидкости в день, а также энтеросорбенты, если есть симптомы рвоты, диареи, отечный синдром.
Тяжелым пациентам, находящимся в отделении интенсивной терапии, показаны капельницы с физраствором, раствором глюкозы и аскорбиновой кислоты, альбумин и ремаксол.
Препарат, применяемый для лечения ревматоидного артрита.
Лекарство для лечения рассеянного склероза.
Японский препарат под торговой маркой "Авиган", который был разработан как лекарство борьбы с гриппом. В настоящий момент также относится к экспериментальным препаратам, хотя китайский врачи заявляют, что он сокращает время выздоровления до 4 дней и лучше очищает легкие в комбинации с ингаляционным интерфероном.
Цитостатические препараты относятся к группе противоопухолевых и препятствуют делению клеток организма, включая раковые. К таковым препаратам относятся, в частности, руксолитиниб и барицитиниб.
Лекарства от малярии против коронавируса
Пару недель назад по мировым СМИ прокатилась информация о том, что лекарства от малярии показали клиническую эффективность против коронавируса. Мы решили, что стоит разобрать эту ситуацию поподробнее и разъяснить, почему это не совсем правда.
Оба препарата используются для борьбы с малярией, которая вызывается простейшими из семейства плазмодий. Являются более безопасными производными от всем известного алкалоида хинина, который в XIX веке использовался против малярии. В России продается под торговым наименованием Плаквенил.
Почему именно они? Дело в том, что препараты этой группы давно испытывают на вирусах. Отмечалась активность хлорохина при противодействию вирусам бешенства, гепатитов A и C, некоторых штаммов гриппа, вирусов Зика и Эбола. Теперь, очевидно, пришло время протестировать их на новой болезни. К примеру, группа врачей из Марселя в этой статье полагает, что именно хлорохин и гидроксихлорохин могут быть эффективны против коронавируса SARS-CoV-2.
Китайские медики и ученые, естественно, тоже начали проверять действие этих препаратов, обнаружив их эффективность in vitro (на живых клетках).
В общем, об этом вскоре написали мировые информагентства, далее на столь значимые сведения обратили внимание известные люди, вроде Илона Маска. Президент США Дональд Трамп тоже не остался в стороне и посвятил гидроксихлорохину от коронавируса запись в твиттере
HYDROXYCHLOROQUINE & AZITHROMYCIN, taken together, have a real chance to be one of the biggest game changers in the history of medicine. The FDA has moved mountains - Thank You! Hopefully they will BOTH (H works better with A, International Journal of Antimicrobial Agents).
Помогает ли Плаквенил при коронавирусе?
Лекарства от малярии помимо основной своей задачи - уничтожения плазмодий - ещё и обладают функцией иммунодепрессанта и тем самым, по-видимому, тормозят распространение COVID-19. Проблема в том, что для подтверждения этого пока не хватает клинических наблюдений.
Исследования в Италии и КНР проводились на малой выборке пациентов и были обзорными, а значит не лишенными недостатков. Для знающих английский язык есть подробная статья, которая разбирает итальянское исследование и все его ошибки и упущения (а их немало).
Выделим эту мысль особо: помогает ли Плаквенил и прочие лекарства на основе гидроксихлорохина, НЕ ИЗВЕСТНО. Да и в целом все лечение COVID-19 сейчас носит экспериментальный характер , поэтому должно проводиться строго под наблюдением врачей
Но, очевидно, некоторым гражданам информации в СМИ оказалось достаточно, чтобы скупить все запасы Плаквенила. Ну как же! Чудо-пилюля изобретена. Вон, Илон Маск пишет! А между прочим эти препараты реально нужны многим людям.
Это ещё далеко не все. Некоторые альтернативно одаренные додумались принимать хлорохин для профилактики коронавируса. Не имея никаких симптомов, они решили, что это отличная идея. Прописать самим себе неизвестные дозы сильнодействующего препарата.
Ну. от страшного COVID-19 они не умерли, но статистику трупов все-таки пополнили. Смерти от хлорохина уже зафиксированы, к примеру, в США . Серьезная заявка в кандидаты Премии Дарвина-2020.
В общем, чем больше информации, тем яснее, что противомалярийные препараты могут быть действительно опасны. И использовать их для лечения COVID-2019 было преждевременно.
Исследование, которое было совсем недавно опубликовано в the British Medical Journal, ставит под сомнение его эффективность. В работе критикуются результаты лечения 20 пациентов с COVID в КНР, которым давали гидроксихлорохин. Дизайн исследования был неубедительным, поскольку шестеро пациентов выбыли из лечения, за основу исследования была взята вирусная нагрузка, а оценки лечения были сделаны на 6 день лечения.
Побочные же эффекты от приема гидроксихлорохина могут быть весьма серьезными:
Фульминантная печеночная недостаточность;
Кожные реакции от крапивницы до отеков и т.д.
Когда придумают лекарство от коронавируса?
Вдобавок ко всему хочется повторить ещё раз, что реально действующего лекарства от коронавируса сейчас нет. Все лечение по сути экспериментальное. Всемирная организация здравоохранения только-только объявила конкурс на поиск молекулы-кандидата против COVID-19.
Даже если какое-то исследование фармпрепаратов по COVID-19 есть в научных журналах, это вовсе не означает, что лекарство реально работает против этой конкретной болячки.
Чтобы доказать эффективность, препарат должен:
Пройти слепое рандомизированное двойное (а ещё лучше тройное) исследование. Это когда ни исполнители, ни испытуемые не знают всех деталей эксперимента;
Быть протестирован на большой выборке людей из разных половозрастных групп. Не на 25 пациентах, а именно на многих сотнях и даже тысячах. Причем в выборке должны учитываться образ жизни, хронические заболевания, масса тела и ещё масса более тонких параметров.
На достоверные исследования лекарств, порой, уходят годы и миллионы долларов.
Когда переводят в реанимацию при коронавирусе?
Согласно клиническим рекомендациям Минздрава РФ, для перевода в ОРИТ тяжелого пациента достаточно одного из жизнеугрожающих признаков:
Нарастающая и выраженная одышка;
Частота дыхания > 30 в минуту;
Сатурация SpO2 3 сек), лактат более 3 ммоль/л);
Дисфункция центральной нервной системы (оценка по шкале комы Глазго менее 15 баллов);
Острая почечная недостаточность (мочеотделение Кроме того, нужно учитывать побочные эффекты от лекарств (а они весьма серьезны). Иными словами, лечиться коронавирус из Китая может достаточно долго – от двух недель до нескольких месяцев. Известно, что вирусный клиренс у сравнительно молодых и здоровых пациентов занимает около 8 дней, и все это время они остаются заразными ( исследование пекинских врачей ). Тем, кто перенес болезнь тяжело, очевидно, для полного очищения от вируса требуется гораздо больше времени
При этом инкубационный период болезни составляет до 14 дней, то есть человек будучи заразным не испытывает особых симптомов и вполне может перезаражать всех вокруг. Вирус может передаваться как бытовым путем, то есть с плохо приготовленной пищей, так и через прямой контакт с зараженными, либо по воздуху.
ТЕСТ. Что вы знаете о коронавирусе?
Коронавирусная инфекция COVID-2019 официально признана пандемией - то есть всепланетным заболеванием. В России уже более 20 заболевших, но слава богу пока без смертельных случаев.
Разумеется, не все понятно с этой новой инфекцией, и наплодилось уже немало мифов вокруг неё. Этот тест поможет вам понять, насколько хорошо вы информированы о ней.
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
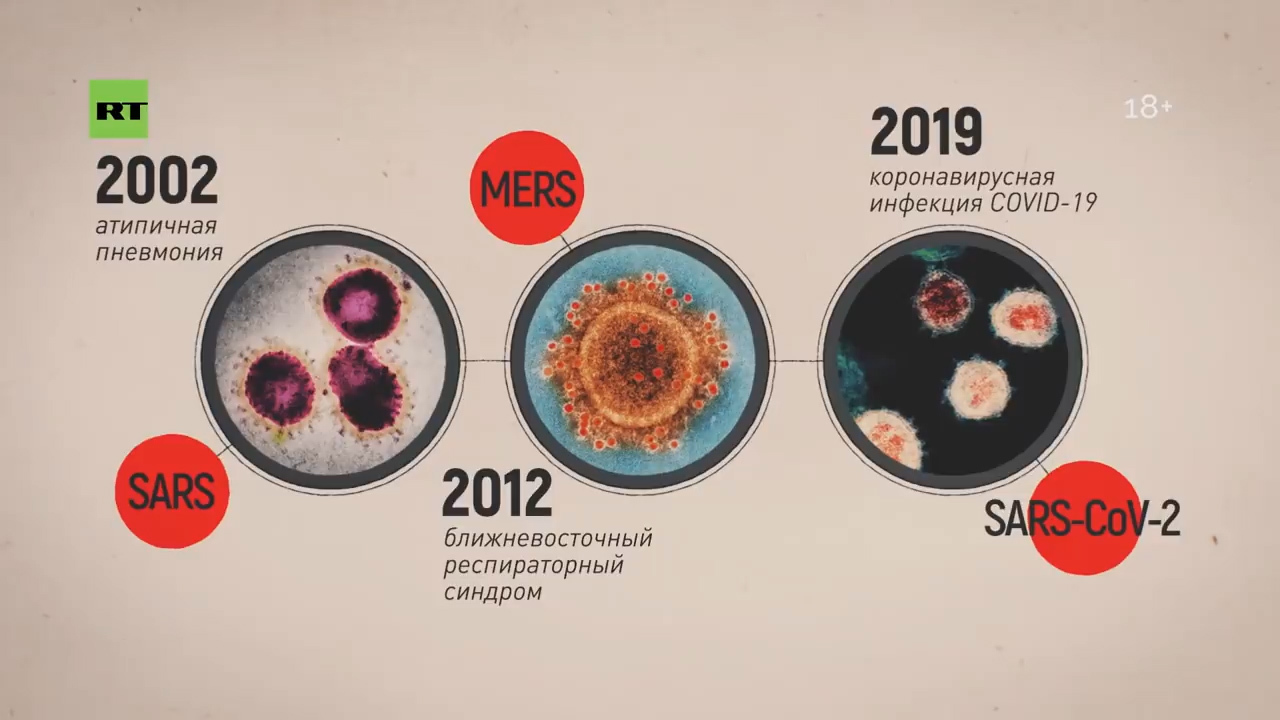
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
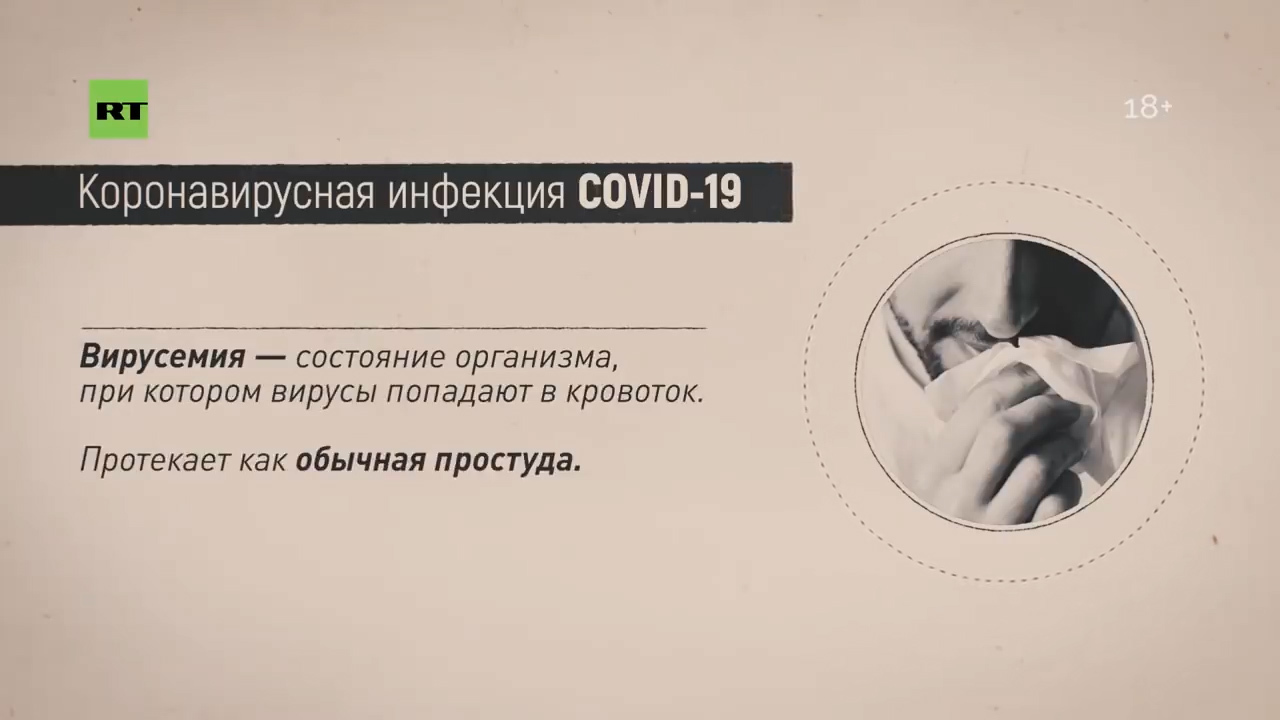
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:


