Все за и против прививок дифтерии и полиомиелита

До начала активных действий по вакцинации населения от полиомиелита заболевание носило эпидемический характер. Благодаря изобретённым профилактическим вакцинам, процент заражения этим неизлечимым недугом удалось сократить до минимума. Но пока хотя бы один человек в мире является переносчиком полиомиелита, прививки сохраняют свою актуальность.
Что такое полиомиелит
Наиболее высокий уровень заболеваемости полиомиелитом в странах с низким уровнем медицины
- лихорадка, температура;
- сыпь;
- потливость;
- расстройство стула и мочеиспускания;
- боли в мышцах;
- затруднённое глотание;
- паралич.
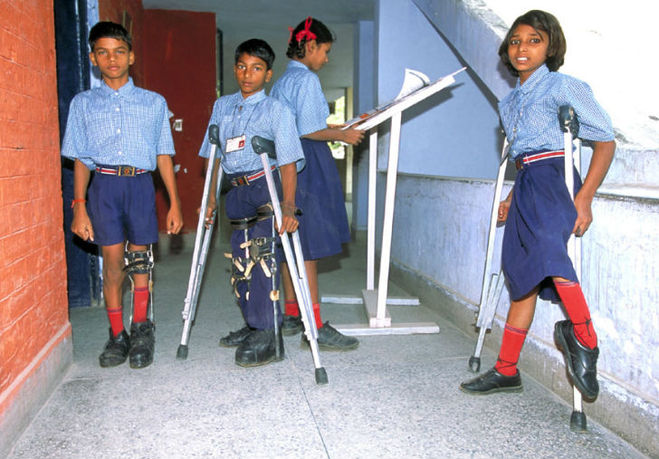
В большинстве случаев полиомиелит не сопровождается параличом.Болезнь длится в течение недели, а затем происходит постепенное выздоровление. Но иногда боли в мышцах и конечностях сменяются их параличом, они могут быть поражены целиком или частично. В этом случае человек чувствует слабость в мышцах и конечностях и не может сделать произвольное движение ими. В 0.5% случаев инфицирования происходит необратимый паралич ног, заболевание приводит к такому исходу в течение нескольких часов. Если же поражена дыхательная система (5–10% случаев), то её паралич приводит к летальному исходу. Примерно 25% заболевших становятся инвалидами.
Что думают врачи об актуальности вакцинации против полиомиелита
По данным Всемирной Организации Здравоохранения (ВОЗ) на сегодняшний день полиомиелит в наибольшей степени распространён в Афганистане, Нигерии и Пакистане. Но заболевание может перекинуться и в другие страны.
Полиомиелит не считается с границами: любой невакцинированный ребёнок подвергается риску.
Комаровский О. Е.

Сегодня полиомиелит широко распространён в Афганистане, Нигерии и Пакистане
Полиомиелит возможно искоренить полностью, как, например, оспу. Вирус не живёт долго в окружающей среде, а также не имеет непосредственного хозяина. Это означает, что полиомиелит не поражает животных, насекомых и т. д. Вирус передаётся через воду, пищу, которые были загрязнены фекалиями заражённого лица. Необходимо соблюдать тщательную гигиену. Полиовирус может 114 дней сохраняться в воде, в молоке и масле — до 3 месяцев, в фекалиях — 6 месяцев. В мире существует опасность заразиться полиомиелитом до тех пор, пока им будет болеть хотя бы один человек.
Последствия полиомиелита могут быть необратимы. Поэтому врачи рекомендуют соблюсти единственно возможную профилактическую меру — вакцинацию.
Какую вакцину выбрать
В настоящее время существует 2 вида вакцины против полиомиелита: оральная (ОПВ) и инактивированная (ИПВ). Первая представляет собой раствор для приёма внутрь и содержит живой ослабленный вирус. ИПВ вводится внутримышечно и содержит инактивированный убитый вирус.
| Оральная полиомиелитная вакцина | Инактивированная полиомиелитная вакцина | |
| Способ введения | Перорально | Внутримышечно |
| Принцип действия | Вирус вакцины попадает в кишечник, где формируется иммунитет того же уровня, как если бы человек уже переболел полиомиелитом | Выработка антител в крови |
| Преимущества |
|
|
| Побочные эффекты | Аллергическая реакция (крапивница или отёк Квинке) | Сильное покраснение кожи (0,5–1%), уплотнение (3–11%) и болезненность (14–29%) в месте укола |
| Осложнения | Высокоассоциированный полиомиелит (ВАП). Риск его возникновения 0.000025%-0.000005%. | Нет |
| Недостатки | Риск заражения ВАП непривитых людей недавно привитыми |
|
Однако в отличие от оральной вакцины ИПВ не вызывает кишечного иммунитета, необходимого для прекращения передачи инфекции. Так, у ребёнка, получившего только ИПВ, не разовьётся полиомиелит, но он может выделять вирус, сохраняя тем самым его циркуляцию. Вот почему в настоящее время необходимо сочетание двухвалентной оральной вакцины и ИПВ.
Противопоказания к проведению прививок от полиомиелита и возможные осложнения
В соответствии с методическими указаниями МУ 3.3.1.1095–02 от 01.03.2002 существуют следующие противопоказания к проведению профилактической прививки против полиомиелита:
- Температура выше 40°С, в месте укола — отёк или участок кожи свыше 8 см в диаметре с увеличенным кровенаполнением.
- Реакция на предшествующую вакцинацию (нарушения нервной системы, афебрильные судороги).
- Для оральной живой полиомиелитной вакцины (ОПВ) — первичное иммунодефицитное состояние, злокачественные новообразования.
Обострение хронических болезней и других инфекционных заболеваний — это временные противопоказания к проведению прививок. Вакцинацию можно проводить через 2–4 недели после выздоровления или в период ремиссии. При лёгком проявлении ОРВИ, острых кишечных заболеваниях и т. д. прививать ребёнка можно сразу после нормализации состояния и температуры.
Вакцину нельзя использовать при аллергии на антибиотики: канамицин, стрептомицин, полимиксин Б, неомицин.
Нередко врачи дают ребёнку медотвод от прививки по ряду причин, которые не являются противопоказаниями к вакцинации. Это свидетельствует о непрофессионализме педиатра или об излишней перестраховке.
- расстройства центральной нервной системы, возникшие в перинатальный период;
- стабильные неврологические заболевания;
- аллергия, астма, экзема;
- анемия;
- увеличение тени тимуса (на рентгене тень вилочковой железы в прямой проекции в норме не должна выходить за пределы сосудистого пучка и сердца);
- врождённые пороки;
- дисбактериоз;
- поддерживающая терапия;
- стероиды местного применения;
- в анамнезе — недоношенность, гемолитическая болезнь новорождённых, сепсис, болезнь гиалиновых мембран (заболевание, при котором лёгкие не могут расправиться), а также поствакцинальные осложнения, аллергия, эпилепсия и внезапная смерть в семье.
К поствакцинальным осложнениям относят:
- Вакциноассоциированный полиомиелит (вероятность 0.000025%-0.000005% при первой вакцинации и ещё меньше — при второй, по данным ВОЗ) при вакцинации ОПВ.
- Поражение центральной нервной системы с множественными или одиночными остаточными проявлениями, приводящими к инвалидности: энцефалопатия (патологическое состояние головного мозга), острое инфекционное заболевание мозговых оболочек, воспаление периферических и множественных нервов, а также проявления судорожного синдрома. Такое осложнение возможно при наличии аллергической реакции на антибиотики, содержащиеся в вакцинах.
Среди побочных эффектов выделяют послабление стула или небольшое кишечное расстройство, сонливость и незначительное повышение температуры.
Профилактика полиомиелита
В настоящее время во всём мире единственной профилактикой против полиомиелита является вакцинация. В соответствии с национальным календарём РФ иммунизация против этого заболевания производится по следующей схеме: 3–4, 5–6 месяцев. Вакцина вводится три раза с минимальным перерывом в 45 дней. Первая ревакцинация делается в 18 месяцев, вторая — в 20, а третья — в 14 лет. Прививку можно делать как отдельно, так и совместно с вакциной против дифтерии, столбняка, коклюша и вирусного гепатита.
| Возраст | Вакцинация |
| 3 месяца | От полиомиелита От дифтерии, столбняка и коклюша От гемофильной инфекции (группы риска) |
| 4.5 месяца | |
| 6 месяцев | |
| От гепатита В | |
| 18 месяцев | От полиомиелита От дифтерии, столбняка и коклюша От гемофильной инфекции (группы риска) |
| 20 месяцев | От полиомиелита |
| 14 лет | |
| От дифтерии, столбняка и коклюша |
Видео: что такое полиомиелит
Мнение родителей о прививке
Оксана
Tattochka
Мне жаль тех детей, которые заболевают полиомиелитом, потому что их не привили вовремя.
katjonok
Большинство детей прекрасно переносят эту прививку, и благодаря ей, с 60-х годов прошлого века наша страна почти забыла, что есть такая страшная болезнь, как полиомиелит. Поэтому моё лично мнение не изменится: вакцина эта нужна!
МОТЯ


От гепатита
От туберкулеза
Кому в родильном доме она не делается: недоношенным, ослабленным детям, детям с выявленным врожденным пороком сердца и еще по ряду противопоказаний.
Но если состояние здоровья ребенка не вызывает опасений, мне кажется неразумным отказываться от БЦЖ — и вот почему. Туберкулез — очень опасное заболевание, он передается воздушно-капельным путем. Чем раньше сделать прививку, тем лучше: иммунитет к туберкулезу мы имеем, только имея возбудителя.
Важно понимать, что в нашей стране туберкулез широко распространен — немножко шире, чем во многих европейских странах. И это связано с тем, что существует разная чувствительность к заболеваниям у разных этнических групп. Считается, что наша этнически разнородная популяция весьма чувствительна к туберкулезу. Как, например, популяция индейцев Северной и Южной Америки во времена конкиста, в отличие от европейцев, была исключительно чувствительна к детским инфекциям — кори и ветряной оспе.
При отсутствии противопоказаний я бы ее все-таки рекомендовала. Другое дело с реакцией Манту. Это не вакцинация, а лишь проверка реактивности иммунитета к микробактерии туберкулеза. В данном случае вводится чужеродный белок — туберкулин, близкий к тому, который вырабатывается при туберкулезе. Почему-то все очень боятся положительной реакции Манту, и такая реакция страха у педиатра избыточна. Назначение в дальнейшем профилактики лечения туберкулеза иногда бывает также излишним: если ребенок здоров, если в семье никто туберкулезом не болеет, поддерживать ребенка химиопрепаратами при первом контакте микробактерией туберкулеза абсолютно не требуется. Кроме того, положительная реакция Манту встречается также при глистной инвазии (заражении) или когда ребенок склонен к аллергическим реакциям.
С точки зрения снижения нагрузки на ребенка чужеродными вакцинами или вакциноподобными препаратами, может быть, и оправдана реакция некоторых родителей, воздерживающихся от реакции Манту.
В вакцинальный календарь входит еще и АКДС — вакцинация против дифтерии, коклюша и столбняка. Часто родители возражают против этих прививок, говорят, что таких инфекций уже нет и прививаться не нужно, что есть большое заблуждение. Болезни эти встречаются довольно часто, например, коклюш может передаваться от родителей к ребенку. Вакцинация АКДС (Тетракок, Инфанрикс) — трехкратная и проводится в 3, 4, 5 и в 6 месяцев. Далее следует одна ревакцинация — в 18 месяцев. Если ребенок начинает прививаться не в 3 месяца, а позже, то вакцины, содержащие коклюшный компонент, ему вводят три раза с интервалом 1,5 месяца, а четвертый раз — через год после третьего введения. Последующие возрастные ревакцинации в нашей стране предусмотрены только против дифтерии и столбняка и проводятся в 7, 14 и далее каждые 10 лет в течение жизни.
Замечу, что ныне действующий календарь прививок планировался много лет назад, когда не было тех антибиотиков против дифтерии и коклюша, которые есть сегодня, а для того чтобы заболеть столбняком, нужна очень серьезная гниющая раневая поверхность, и если уж кто-то получает массовую травму, то вводят противостолбнячный антоксин все равно! Так что если ребенок имеет аллергический настрой, плохие показатели здоровья или родители вообще испытывают тревогу по поводу вакцинации — то от АКДС можно спокойно отказаться!
Но если люди живут в таких условиях, когда нет постоянного наблюдения ребенка у педиатра, если нет рядом клиники — тогда лучше ребенка прививать!
Об опасности консервантов, присутствующих в этой вакцине, могу сказать, что они, конечно, есть, и не сказать, что это хорошо. Не берусь выносить суждение о качестве отечественных вакцин, хотя сама предпочитаю зарубежные вакцины: считается, что они содержат меньше консервантов и других дополнительных веществ, соответственно, лучше переносятся ребенком, вызывая меньше поствакцинальных осложнений.
От полиомиелита
Против полиомиелита прививать надо обязательно! Раньше вводили живую вакцину в виде капель через рот. И у крайне ослабленных детей, если вакцинация делалась без учета противопоказаний, мог случиться вакциноассоциированный полиомиелит. Именно из-за этого эту вакцину заменили на другой тип. Теперь от полиомиелита прививают путем внутримышечной инъекции, в которой уже нет живых компонентов вируса, и иммунитет против этого заболевания формируется не за счет живого вируса. И если раньше непривитый ребенок получал, рано или поздно, контакт с ослабленным вирусом: ведь если полгруппы детей в садике, например, были привиты, все получали этот контакт из-за несоблюдения правил личной гигиены, то сейчас такого нет. Внутримышечная вакцина дает иммунитет против вируса, но с самим вирусом контакта дети не получают. Многие ошибочно полагают, что полиомиелит — наследие прошлого, но это не так. Он есть, например, в Таджикистане, а передается как пищевая токсикоинфекция — это предполагает возможность заражения через продукты, покупаемые, например, на рынке.
От этой вакцинации отказываться ни в коем случае не надо: она жизненно необходима, потому что переболеть полиомиелитом означает инвалидность на всю жизнь. От полиомиелита проводится трехкратная вакцинация в течение первого года жизни, первая прививка в 3 месяца.
От кори, краснухи, паротита
В год жизни ребенку делается тройная живая вакцина от кори, краснухи, паротита. И эту вакцину оставьте, если даже надумали отказываться от вакцинации. Корь — настолько тяжелая детская болезнь, что ее в прошлом образно называли детской чумой. У этого заболевания очень высокая летальность. Кроме того, корь чрезвычайно ослабляет иммунитет: после нее год-два ребенок не в форме, к нему цепляется всякая дрянь, например, после кори крайне высок процент неабструктивного бронхита и воспаления легких.
Паротит (свинка) тоже страшное заболевание: осложнением паротита является воспаление многих желез, в частности, яичников и семенников. У мальчиков вследствие перенесения болезни может возникнуть бесплодие. Это меньше выражено у девочек, но и у них может быть воспаление яичников, что в дальнейшем ассоциируется с тем, что рано истощается фолликулярный резервуар и не так долго, как надо, работают яичники.
Остается вопросом, насколько стойким является иммунитет после вакцинации — некоторые специалисты утверждают, что, прививая ребенка в год, мы оставляем его беззащитным от краснухи в более старшем возрасте. Ревакцинацию обычно проводят в школе в возрасте 15 лет.
К детям, имеющим какие-либо хронические заболевания, страдающим аллергией или с ослабленным иммунитетом, нужен индивидуальный подход. Для них рекомендована консультация иммунолога или врача-специалиста, но, в любом случае, вакцинация необходима и таким детям.
Советы родителям
Конечно, лучше бы посмотреть клинический анализ крови, чего, кстати, практически никто не делает, прививают всех чохом! — а это все-таки живая вакцина, но если возможности провериться нет, то при отсутствии противопоказаний — ребенок здоров и не болел в течение последнего месяца, не имеет обострения хронических заболеваний на момент инъекции, смело можно вакцинировать детей 13–15 лет. Годы пробегут незаметно, и очень скоро наступит детородный возраст, лучше позаботиться об этом до 15 лет. После этого иммунитет сохраняется, как считается, пожизненно, тому много доказательств.
Я понимаю, что иногда вакцина — это то, на чем хотят заработать фирмы, его производящие. Раздувается пожар вокруг абсолютно незначительного повода. Привить ребенка от всего, от чего существуют вакцины, не навредив его здоровью, невозможно. Кроме того, нет никаких противопоказаний поболеть здоровому ребенку, например, гриппом: лет через десять-двадцать вернется тот же вирус, а у человека уже будет стойкий к нему иммунитет. Пусть уж ребенок поболеет, ведь во время болезни он как личность возрастает, много о себе самом понимать начинает.
Некоторые родители стараются привить ребенка от всего, им почему-то кажется, что тогда с их ребенком будет все хорошо. Да нет у нас такой гарантии! Как Господь решит, так и будет: если таков Его план, случится то, что должно случиться, и вообще, хочешь Бога насмешить — расскажи Ему о своих планах. Ну, нельзя везде соломки подстелить!
Широко распространено мнение об общем ослаблении иммунитета вследствие прививок. Я бы сказала, что связывать снижение иммунитета с вакцинацией можно лишь на уровне интуиции. На самом деле таких исследований нет — их невозможно организовать: нет сравнимых групп детей с одинаковыми показателями здоровья, живущих в одинаковых условиях, с одним стилем питания и пр. Можно встретить много объяснений снижения иммунитета у последующих поколений, а когда их много, как правило, не известна истинная причина.
Так, например, в старину в семьях рождалось много детей, а популяция особенно не росла: была высокая детская смертность, а кто уж переживал и роды (тогда это был огромный риск), и детскую инфекцию, тот был крепкий. Сейчас у нас выживают все — и это счастье конкретной семьи за счет здоровья всей популяции. Хорошо это или плохо, но мы не можем не лечить детей от скарлатины. Не работает естественный отбор в популяции дальше первого триместра: в первом триместре есть потери беременности, во втором уже мало, а в третьем, в родах — почти нет, это редкий случай смертности в родах.
Далее, изменился стиль питания. Надо сказать, что в нашем кишечнике очень много разных бактерий, и мы с ними живем не по отдельности, а в симбиозе, как древо и гриб: какие бактерии мы подкармливаем, такие там и живут. И если мы едим очень много сладкого, хорошие бактерий мы ослабляем, в кишечнике развивается дисбиоз, из-за чего замыкаются многие звенья нашего иммунитета. Так вот, в плане потребления сладкого стиль питания изменился кардинально: если сто лет назад сладость была едой праздника, и средний европеец съедал 3,5 — 4 кг сахара в год, то сейчас — чуть ли ни в 20 раз больше: где-то около 60 кг сахара, включая сахаросодержащие напитки, сладкие кисломолочные продукты и т.п. — всюду сахар! В ежедневном питании многих людей теперь присутствует развлекательное питание: мы не голодны, но развлекаемся путем поедания сладостей, еда стала удовольствием.
И к иммунитету это тоже относится
В отношении к прививкам в рядах сторонников и противников прививок очень много мифов. Как только возникает осложнение, кричат, что прививки — геноцид, что чиновники хотят, чтобы популяция была не здорова. Мне не кажется, что кто-то специально прививает ослабленных детей, но в нашей стране, впрочем, как и в любой другой, может быть все на свете: если уж дворники на улице плохо работают, то странно ожидать, что в других областях все будет хорошо, бардак у нас встречается повсюду! Проблема современного врача, его черствости, зачастую жестокосердия, отсутствия индивидуального подхода — проблема общества в целом, утратившего христианские идеалы, а не иммунологии и привизиазии.
Другая сторона кричит, что прививать надо всех подряд. Аргументы обе стороны приводят как научные, так и квазинаучные.
Родителям, конечно, надо читать литературу, нужно быть в курсе, но самостоятельно принять решение сложно — это требует медицинского образования. Прежде всего, советую найти педиатра и ему довериться: у специалиста есть специфические знания, которыми пациент не обладает.
Я не берусь никого критиковать: каждый имеет право на свое мнение, в конце концов, это не такой принципиальный момент, как роды дома или в больнице. Можно быть ни от чего не привитым, можно быть привитым от всего — что с тобой случится, знает один Бог!
Полный охват
Каждую осень и весну в СМИ появляются материалы о важной роли вакцинации, идет обширная агитация за прививки, и в частности — против гриппа. Для этих целей государство выделяет внушительные денежные средства. Так, в 2009 году дополнительно из бюджета было потрачено 4 млрд рублей на закупку вакцин против свиного гриппа.
Об осложнениях на прививки говорить вообще не очень принято. И хотя врач обязан информировать родителей о возможных побочных эффектах, подробно рассказать о составе вакцин, в большинстве случаев медики не вдаются в подробности. Конечно, когда у участкового педиатра 800 человек, работать индивидуально с каждым ребенком непросто, однако вакцинопрофилактика — серьезный, жизненно важный вопрос, порой определяющий судьбу малыша.
Двойной удар
О влиянии прививок на репродуктивную функцию привитых детей давно говорит д.м.н., профессор Раиса Садыковна Аманджолова из Казахстана, работавшая с женщинами, склонными к патологической беременности и родам. После многолетних наблюдений за пациентками и накопленного материала совместно с сотрудниками своей научной кафедры профессор провела научные эксперименты над кроликами, которым вводились вакцины БЦЖ, АКДС, АДС, АС, входящие в календарь обязательных прививок. В пятом поколении ни одно подопытное животное не дожило до репродуктивного возраста. В остальных четырех погибало 75% приплода, что в семь раз больше, чем в контрольной группе. У выживших нарушились поведенческие реакции: молодые самцы травмировали друг друга, раньше подключались к брачным играм, а став взрослыми, теряли способность покрывать крольчих. Почти у половины покрытых самок беременность не наступала.
Впервые аутизм был описан в 1942 году и выделен из шизотипических расстройств в отдельное заболевание, а за несколько лет до этого, в 1938 году, в прививках появился темиросал (этило-ртуть). Многие американские ученые — Вудс, Хейлин, Брэстрит, Адамсон, — которые занимались изучением раннего детского аутизма, установили, что разницы между ртутным отравлением и симптомами детского аутизма практически не существует.
По мнению Олега Сергеевича Брусова, аутизм — не психическое заболевание, а иммунное расстройство. Об этом давно публикуются работы и исследования американских ученых, и успешно ведется лечение на Западе, основанное на полном восстановлении кишечника и терапии хилатирования — очищения организма от ртути.
Лучшая защита
Подобному анализу и изучению данных можно подвергнуть и остальные болезни и вакцины. И это — одна из важных родительских задач. Ведь не врачи будут впоследствии отвечать за здоровье малыша, а папа и мама. Выбор должен быть ответственным и продуманным, благо сегодня каждый имеет доступ к информации.
Несколько лет назад вакцинация была обязательной процедурой для всех, каждый делал прививку по расписанию в определённом возрасте или накануне прогнозируемой вспышки заболеваемости. В настоящее время люди всё чаще начинают отказываться от этой профилактической меры, не вакцинируют грудных детей. Такие действия обосновываются тем, что человек сталкивался с осложнениями после процедуры или услышал о них от знакомых. Прививки: за и против, рассмотрим все аргументы.
Что же такое прививка
Прививка – это способ выработки собственного иммунитета к некоторым заболеваниям путём ввода вакцины внутрь тела. Во время укола (или принятия капель) в организм поступает антиген – аналог инфекции, вызывающей болезнь. Но антиген – это или живой, но ослабленный, или убитый, или вообще фрагментированный микроорганизм, являющийся инфекционным агентом. В связи с этим развитие инфекции не происходит. Организм начинает активно сопротивляться возбудителю, вырабатывая специфический иммунитет. Благодаря этому человек становится невосприимчив к патогену, против которого выполнялось вакцинирование. Если заражение всё-таки произошло, больной перенесёт заболевание значительно легче.
С помощью вакцинации пресекают распространение инфекций. Она является эффективным методом профилактики заболеваний, вызванных:
- вирусами – кори, краснухи, полиомиелита, гепатита В и так далее;
- бактериями – туберкулёза, дифтерии, коклюша, столбняка и других.

Многие вакцины допускается вводить одновременно. Существуют прививки, которые объединяют в себе несколько антигенов. Например, препарат АКДС предназначен для профилактики целого ряда заболеваний: коклюша, дифтерии и столбняка.
После прививки в организме человека вырабатывается иммунитет, а именно невосприимчивость к вирусам или бактериям, которая действует несколько лет. После требуется восстановить защитные силы, повторив введение вакцины – пройти ревакцинацию. Эта процедура укрепляет иммунитет, появившийся после первого этапа иммунизации.
Зачем нужны прививки
Прививки делают с самого рождения. Детям некоторые вакцины вводят совместно, например, АКДС (коклюш, дифтерия, столбняк) и полиомиелит.
Вакцины предупреждают заражение. Если бы они не были придуманы и не стали применяться, это вылилось бы для человечества в страшные потери. За всю историю люди многократно подвергали себя опасности, заражаясь новыми инфекциями и распространяя их между собой. Вирусы или бактерии попадали в организм человека от новых приручённых животных, через стоячую воду из колодцев и каналов, при контакте с больными и так далее.
Человечество многократно сталкивалось с ужасными эпидемиями, погубившими жителей целых городов. В 1918 году люди погибали от испанского гриппа, болезнь унесла около 100 миллионов жизней. В наше время такой штамм вируса – А(Н1N1) – также распространяется, но его удаётся победить благодаря вакцинации. Жёлтая лихорадка убила 29 000 из 33 000 солдат армии Наполеона в Северной Америке. Полководца настолько поразили потери, что он сразу продал земли, на которых распространялся вирус. Подобных случаев было огромное количество за всю историю человечества. Искоренить эпидемии помогли прививки.

Если бы сейчас люди не проходили плановые вакцинации, шансы заболеть дифтерией и корью увеличились бы на 20 %. Вероятность смерти из-за этих болезней возросла бы на 10 %. Из-за полиомиелита и туберкулёза остались бы калеками на 70 % больше людей, чем при реальном показателе. Возможно, человечество пережило бы ещё не одну смертоносную эпидемию. Ведь иммунитеты людей не были бы знакомы с болезнетворными бактериями и вирусами и не смогли бы сопротивляться им.
Можно ли делать прививку
Вакцинация детей рекомендуется врачами, но ставить ли прививки, решают родители, эта процедура не является принудительной. Чтобы отказаться от введения препаратов, создающих иммунитет, достаточно подписать отказной документ, в котором содержатся предупреждения о возможных последствиях.
Детские вакцинации проводятся планово, в определённом возрасте. За несколько дней до процедуры врач должен предупредить родителя, который, в свою очередь, наблюдает за состоянием ребёнка, измеряет его температуру тела. Перед назначенной датой желательно сдать анализы, чтобы исключить возможность развития воспалительных процессов в организме. Делать прививку в больном состоянии ни в коем случае нельзя: иммунитет ослаблен, из-за чего повышается риск заражения.
Иммунизация новорожденных проводится уже в первые дни после рождения. Сначала делают прививку против гепатита В. Это заболевание может вызвать в детском организме непоправимые проблемы с пищеварением и нервной системой. Гепатит затрагивает один из важнейших органов – печень, которая начинает активно работать ещё до появления на свет. Вакцина против этого заболевания обезопасит малыша от заражения. Второй по счёту делают БЦЖ – прививку от туберкулёза, серьёзной и сложно излечимой патологии преимущественно дыхательных путей. Такие меры позволяют защитить малыша от заражения при встрече с окружающей средой.
Многих мам мучает страх за своего малыша, и, наслушавшись ужасающих историй о постпрививочных последствиях, они решают не делать прививку ребенку. Родители не подозревают, какая опасность грозит младенцу, если он не будет привит. Ввести вакцину – оправданный риск, потому что это помогает организму защищаться от инфекций. Иммунная система знакомится с новыми вирусами, бактериями и учится выделять антитела против них.

Почему некоторым нельзя делать прививки
Отказ от прививок бывает вынужденным. Некоторым людям запрещено вводить вакцины из соображений безопасности. Существуют постоянные противопоказания к некоторым видам вакцинации:
- наличие злокачественных образований;
- ВИЧ;
- иммунодефицит;
- плохая реакция на предыдущие прививки (отёки, температура до 40 градусов и прочие);
- беременность.
Если у пациента есть хотя бы одно противопоказание, ему нельзя делать некоторые прививки. Каждый человек должен получить консультацию врача и провериться перед процедурой. Временные противопоказания касаются пациентов, недавно перенёсших острое заболевание. Проходить вакцинацию нельзя в течение 14 дней после простудных заболеваний и кишечных расстройств.
Откуда взялось антипрививочное движение, и к чему оно ведёт
В зарубежных странах антипрививочное движение появилось после того, как вакцинацию сделали обязательной для всех. Один врач-гастроэнтеролог выступил с речью о том, что прививки способствуют развитию аутизма. Люди поверили этому аргументу. После учёные многократно проводили исследования, чтобы подтвердить или опровергнуть эту информацию. Подтверждения она не получила.
Аргументы против: иллюзия или реальность
В сети можно найти внушительные списки аргументов против прививок. Доверять всему беспрекословно не стоит. Большинство доводов не имеют доказательств, они выявлены единичными случаями, которые не всегда связаны с влиянием вакцины. Поставить прививку может каждый бесплатно, но нужно ему это или нет, человек решает самостоятельно.
Один из аргументов против того, чтобы человека привили, – плохое качество современных вакцин. Многие родители отказываются вводить своим детям препараты отечественного производства, обосновывая это тем, что их качественные характеристики уступают импортным. Некоторые препараты, произведённые зарубежными фармацевтическими компаниями, действительно, лучше. По этой причине в некоторых случаях детям с ослабленным иммунитетом назначают именно импортные вакцины, это снижает риск возникновения осложнений.

Чтобы препарат был максимально полезен, не потерял свои свойства и не навредил, его необходимо правильно перевозить и хранить. Для вакцины каждого вида определены свои благоприятные условия. Медицинские работники обязаны соблюдать правила хранения: если препарат находился в неположенном месте долгое время, использовать его нельзя. У каждой ампулы есть срок годности, по истечении которого вещество нужно утилизировать. Человеку, которому ставят прививку, остаётся надеяться только на добросовестность медицинского персонала.
Побочные эффекты от прививок возникают относительно редко – в 10 % случаев. Это не является весомым аргументом для отказа от вакцинации. В редких случаях у пациента могут проявляться симптомы, не требующие внимания врача. Человек с лёгкостью переносит недомогание, которое заканчивается в течение короткого времени. Часто встречаются реакции:
- повышение температуры тела не выше 39 градусов;
- покраснение в месте укола и вокруг него;
- болезненность в месте инъекции.
У детей могут наблюдаться долгий плач, снижение аппетита.

Осложнения на фоне прививок возникают крайне редко – в 1 случае из 200, а такие тяжёлые, как вакциноассоциированный полиомиелит, – один раз на несколько миллионов случаев.
Врачи, выступающие против проведения прививочных процедур, приводят следующие аргументы:
- сразу после рождения до полутора лет, согласно расписанию, детям делают 9 прививок. Некоторые специалисты считают, что их слишком много и от некоторых из них можно отказаться. Из-за плотного графика у ребёнка в организме практически постоянно присутствуют антигены, происходит процесс формирования антител, что очень ослабляет его иммунную систему;
- доктора переоценивают опасность заболеваний, против которых проводится вакцинация грудных детей. Большинство из них не приводят к смерти и не вызывают серьёзных последствий;
- в составе препарата АКДС содержатся гидроксид алюминия и формальдегид. Эти вещества очень токсичны для новорождённого. Существует мнение, что именно из-за этой вакцины развивается аутизм;
- зафиксированы случаи, когда человек заражался инфекционным заболеванием даже после прививки;
- гепатит В передаётся только через кровь и другие физиологические жидкости. Получить его через молоко матери или тактильный контакт невозможно, значит, делать прививку необязательно.
Несмотря на то, что данные доводы кажутся разумными, есть масса перекрывающих их аргументов.
Подводим итоги: нужно ли делать прививку
Что было бы, если бы вакцины для профилактики инфекционных заболеваний не придумали? Население Земли могло бы сильно уменьшиться из-за распространения вирусов и бактерий. Люди бы до сих пор боялись эпидемий. Сейчас мир сталкивается только с небольшими вспышками заражений, чего удалось достичь благодаря программам иммунизации. Проходить вакцинацию обязательно для всех, так человечество обезопасит себя от опасных болезней.
Читайте также:


