Возбудитель брюшного тифа на латинском
Брюшной тиф и паратифыА и В— острые кишечные инфекции, характеризующиеся поражением лимфатического аппарата кишечника, выраженной интоксикацией. Их возбудителями являются соответственно Salmonella typhi, Salmonella paratyphi А и Salmonella schottmuelleri.
Таксономическое положение. Возбудители брюшного тифа и паратифов А и В относятся к отделу Gracilicutes, семейству Enterobacteriaceae, роду Salmonella.
Морфологические и тинкториальные свойства. Сальмонеллы — мелкие грамотрицательные палочки с закругленными концами. В мазках располагаются беспорядочно. Не образуют спор, имеют микрокапсулу, перитрихи.
Культуральные свойства. Сальмонеллы — факультативные анаэробы. Оптимальными для роста являются температура 37С. Растут на простых питательных средах. Элективной средой для сальмонелл является желчный бульон.
Биохимическая активностьсальмонелл достаточно высока, но они не сбраживают лактозу. S.typhi менее активна, чем возбудители паратифов.
Антигенные свойства и классификация. Сальмонеллы имеют О- и H-антигены, состоящие из ряда фракций. Каждый вид обладает определенным набором антигенов. Все виды сальмонелл, имеющие общую так называемую групповую фракцию 0-антигена, объединены в одну группу. Таких групп в настоящее время насчитывается около 65. S.typhi и некоторые другие сальмонеллы имеют Vi-антиген (разновидность К-антигена), с этим антигеном связывают вирулентность бактерий, их устойчивость к фагоцитозу.
Факторы патогенности. Сальмонеллы образуют эндотоксин, обладающий энтеротропным, нейротропным и пирогенным действием. С белками наружной мембраны связаны адгезивные свойства, наличие микрокапсулы обусловливает устойчивость к фагоцитозу.
Резистентность. Сальмонеллы довольно устойчивы к низкой т-ре. Очень чувствительны к дезинфицирующим веществам, высокой температуре, ультрафиолетовым лучам. В пищевых продуктах (мясе, молоке) сальмонеллы могут не только долго сохраняться, но и размножаться.
Эпидемиология. Брюшной тиф и паратиф А — антропонозные инфекции; источником заболевания являются больные люди и бактерионосители. Источником паратифа В могут быть также сельскохозяйственные животные. Механизм заражения фекально-оральный. Среди путей передачи преобладает водный.
Патогенез. Возбудители попадают в организм через рот, достигают тонкой кишки, где в ее лимфатических образованиях размножаются и затем попадают в кровь (стадия бактериемии). С током крови они разносятся по всему организму, внедряясь в паренхиматозные органы (селезенку, печень, почки, костный мозг). При гибели бактерий освобождается эндотоксин, вызывающий интоксикацию. Из желчного пузыря, где С. могут длительно сохраняться, они вновь попадают в те же лимфатические образования тонкой кишки. В результате повторного поступления С. может развиться аллергическая реакция, проявляющаяся в виде воспаления, а затем некроза лимфатических образований. Сальмонеллы выводятся из организма с мочой и калом.
Клиника. Клинически брюшной тиф и паратифы неразличимы. Инкубационный период составляет 12 дней. Болезнь начинается остро: с повышения температуры тела, появления слабости, утомляемости; нарушаются сон и аппетит. Для брюшного тифа характерны помутнение сознания, бред, галлюцинации, сыпь. Очень тяжелыми осложнениями являются прободение стенки кишки, перитонит, кишечное кровотечение, возникающие в результате некроза лимфатических образований тонкой кишки.
Иммунитет. После перенесенной болезни иммунитет прочный и продолжительный.
Микробиологическая диагностика.Основной метод диагностики — бактериологический: посев и выделение S. typhi из крови (гемокультура), фекалий (копрокультура), мочи (урино-культура), желчи, костного мозга. РИФ для обнаружения антигена возбудителя в биологических жидкостях. Серологический метод обнаружения 0- и Н- антител в РПГА. Бактерионосителей выявляют по обнаружению Vi-антител в сыворотке крови с помощью РПГА и положительному результату бактериологического; выделения возбудителя. Для внутривидовой идентификации применяют фаготипирование.
Лечение. Антибиотики. Иммуноантибиотикотерапия.
Профилактика. Санитарно-гигиенические мероприятия. Вакцинация - брюшнотифозная химическая и брюшно-тифозная спиртовая вакцина, обогащенная Vi-антигеном. Для экстренной профилактики - брюшнотифозный бактериофаг.
Не нашли то, что искали? Воспользуйтесь поиском:
Возбудители брюшного тифа, паратифов
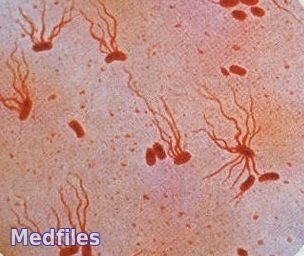
Возбудителя брюшного тифа (S. typhi) выявил впервые немецкий гистолог Эберт в 1880 г., увидевший его при микроскопии гистологических препаратов – срезов селезенки, периферических лимфоузлов и пейеровых бляшек, взятых у умерших от тифа больных. В 1884 г. Гаффки получил чистую культуру возбудителя. В этом же году А. Брион и Х. Кайзер описали возбудителя паратифа А (S. paratyphi A), а Г. Шоттмюллер – возбудителя паратифа В (S. paratyphi В). Этих сальмонелл выделили в чистой культуре и изучили Ашар и Бедсон в 1896 г.
Родовое название связано с именем американского ветеринарного врача Д. Сальмона, который в 1885 г. выделил возбудителя сальмонеллезов (S. choleraesuis) от больных свиней. В 1888 г. Гертнер выделил S. enteritidis из мяса и селезенки коров, погибших от острой пищевой инфекции. В 1890 г. Леффлер, 1893 г. С.С. Мережковский и 1900 г. Даниш обнаружили другого возбудителя S. typhimurium, вызвавшего аналогичные заболевания у человека и у мышей.
В 1934 г. Ф. Кауфман и П. Уайт разработали классификацию сальмонелл по антигенной структуре.
(вызывают заболевания у человека и животных)
S. typhi (палочка Эберта-Гаффки)
S. paratyphi A (палочка Бриона-Кайзера)
S. paratyphi В (палочка Шоттмюллера)
Однако в большинстве учебных пособий и справочников для удобства используется исторически сложившаяся таксономия, рассматривающая серовары, как виды (например, S . typhi , вместо S . enterica подвид enterica серовар Typhi )
Морфология и тинкториальные свойства.
Мелкие грамотрицательные палочки с закругленными концами размером 0,7-1,5?2-5 мкм, в мазках располагаются беспорядочно, подвижны (перетрихи), имеют пили I и II типов, S . typhi – микрокапсулу, спор не образуют.
Факультативные анаэробы, хемоорганогетеротрофы. Не требовательны к условиям культивирования: оптимальная температура роста 370С, значение рН 6,8-7,2, длительность культивирования – 24-48 часа. Хорошо растут на простых питательных средах (МПБ, МПА). В МПБ наблюдается рост в виде диффузного помутнения с последующим образованием осадка. На МПА образуют колонии в S - (средних размеров, гладкие, блестящие, полупрозрачные с голубоватым оттенком) и R -форме, S . paratyphi В и S . enteritidis по краю колоний формируют слизистый валик. В качестве накопительных сред используют желчный и селенитовый бульон. На дифференциально- диагностических средах Эндо, Левина и Плоскирева образуют бесцветные колонии (не ферментируют лактозу). На висмут-сульфитном агаре – колонии черного цвета с металлическим блеском, окруженные черным ободком прокрашенной среды.
Сальмонеллы обладают выраженной ферментативной активностью. Оксидазоотрицательны и каталазоположительны. Реакция Фогеса-Проскауэра отрицательная. Сахаролитическая активность: не расщепляют лактозу и сахарозу; глюкозу, маннит, мальтозу и другие сахара разлагают до кислоты и газа (исключение, S . typhi – до кислоты), по способности разлагать ксилозу и арабинозу различают 4 типа: К+А+; К-А-; К+А-; К-А+. Протеолитические свойства: не образуют индол, желатин не разжижают, образуют H 2 S (исключение, S . paratyphi A ).
Антигенная структура сальмонелл – сложная, имеются О-, Н-, Vi -, М-антигены.
* О – соматический антиген, липополисахарид клеточной стенки, термостабильный, (выдерживает кипячение в течение 2,5 часов, автоклавирование при 1200 С – 30 мин.), чувствительны к формальдегиду, но устойчив к спирту, групповой – согласно классификации Кауфмана-Уайта, семейство делится на 67 серогрупп (А, В, С, Д…). О-АГ состоит из R -ядра и боковой S -цепи, к которой присоединяются сахара – рецепторы (обозначаются цифрами). Общность конечного сахара (по химической природе является 3,6-дидезоксигексозой) является основанием для объединения в серогруппу. Некоторые группы имеют общие О-АГ, но каждая группа содержит один основной антиген: в группе А – 2, в группе В – 4, в группе С – 7, Д – 9…
* Н – жгутиковый антиген, белок флагеллин, термолабильный (разрушается при нагревании до 75-100С, а также под действием соляной кислоты, спирта, протеолитических ферментов), типовой (более 250 сероваров, расположены в алфавитном порядке в таблице Кауфмана-Уайта). У Н-АГ сальмонелл различают 2 фазы: I (специфическая) – различна у серотипов, входящих в одну группу, обозначается строчными латинскими буквами; II (неспецифическая) – содержат в своем составе общие для всей группы компоненты, обозначается арабскими цифрами. Если у серовара присутствуют обе фазы Н-АГ, то его называют двухфазным, если одна – монофазным.
* Vi -АГ – поверхностный полисахаридный антиген S . typhi , являющийся разновидностью К-АГ, термолабильный (разрушается при кипячении за 10 минут), чувствительный к соляной кислоте и спирту, встречается только у вирулентных сальмонелл, препятствует агглютинации О-антисыворотками, является рецептором для бактериофагов.
* М-АГ – слизистый, водонерастворимый, разрушается под действием кислот и спиртов.
* эндотоксин – липополисахарид клеточной стенки, высвобождается при массовой гибели возбудителей, играет основную роль в патогенезе брюшного тифа, оказывая пирогенное и токсическое действие;
* возбудители сальмонеллезов выделят экзотоксины – термолабильный белковый энтеротоксин, сходный с холерогеном и LT -токсином E . coli (увеличивают в клетках эпителия тонкого кишечника содержание цАМФ, что приводит к повышенному выходу воды из клеток и развитию диареи) + цитотоксическое действие, вызывая гибель энтероцитов.
2. Ферменты патогенности: гиалуронидаза, фибринолизин, лецитиназа, муциназа, протеаза, супероксиддисмутаза (инактивирует суперактивные радикалы О2, что придает устойчивость к фагоцитозу).
3. Структурные и химические компоненты клетки:
* пили I и II типов;
* микрокапсула у S . typhi ;
* белки наружной мембраны – инвазины (обеспечивающие инвазию слизистой и резистентность к фагоцитозу, позволяющую сальмонеллам сохраняться и размножаться внутри фагоцитов);
Резистентность у сальмонелл – достаточно высокая. Выдерживают рН в диапозоне 4-9, в водоемах, сточных водах, почве сохраняют жизнеспособность до 3 месяца, в комнатной пыли – от 80 до 550 дней. Хорошо переносят низкие температуры: во льду сохраняются более 60 дней, в замороженном мясе – 6-13 месяцев (в толще мяса могут сохраняться и после тепловой обработки), размножается в мясном фарше при +50С, в яйцах – до 13 месяцев (при хранении яиц в холодильнике могут проникать через неповрежденную скорлупу и размножаться в желтке), в колбасе – 2-4 месяца, в хлебе – до 3-х месяцев, на овощах и фруктах – 5-10 дней. Хуже выдерживают высокую температуру: при 560 С выдерживают 40-60 минут, при 700 С погибают через 10 минут, при 1000 С – моментально. Чувствительны к дезрастворам в рабочей концентрации (5% фенол, 3% хлорамин, 3% лизол вызывают гибель бактерий через 2-3 минуты) и антибиотикам.
Брюшной тиф (название болезни дал Гиппократ, происходит от греч. typos – туман, спутанное сознание) – острое антропонозное инфекционное заболевание, характеризующееся поражением лимфоидного аппарата тонкого кишечника, бактериемией, выраженной лихорадкой, интоксикацией и розеолезной сыпью. Паратифы А и В сходны по характеру и клиническим проявлениям с брюшным тифом, но протекают более легко.
Сальмонеллезы – группа полиэтиологичных острых зооантропонозных кишечных инфекций, протекающих по типу гастроэнтеритов у взрослых и токсико-септических инфекций у детей.
Источник инфекции: больные и бактерионосители.
Механизм передачи: фекально-оральный (пути: пищевой, водный, контактно-бытовой). Брюшной тиф и паратиф А распространяются чаще водным путем (употребление воды из неглубоких загрязненных водоемов, технических водопроводов, в случаях прорыва канализационных вод). При паратифе В преобладает пищевой путь (заражение чаще происходит через молоко, молочные продукты, кремы, овощные салаты). Бытовой путь реализуется, как правило, через бактерионосителей.
Патогенез и клинические особенности брюшного тифа и паратифов А и В .
1. Стадия внедрения возбудителя: сальмонеллы попадают в организм через рот и преодолев барьеры неспецифической защиты организма, проникают в тонкий кишечник, где происходит их адгезия к энтероцитам за счет пилей I типа.
2. Стадия поражения лимфоидной ткани: поражают пейеровы бляшки тонкого кишечника, в лимфатических фолликулах тонкой кишки сальмонеллы фагоцитируются макрофагами, с которыми проникают сначала в лимфоузлы, затем через грудной проток и в кровь.
3. Бактериемия (конец инкубационного периода): с током крови макрофаги вместе с поглощенными сальмонеллами циркулируют по организму (микроорганизмы могут даже в них размножаться).
4. Интоксикация: под воздействием бактерицидных факторов крови сальмонеллы погибают и при этом высвобождается эндотоксин, обусловливая лихорадку и сильнейшую интоксикацию, которая сохраняется на протяжение всего заболевания. (соответствует периоду выраженных клинических проявлений заболевания, температура тела достигает 39-400С и держится от 4 до 8 недель).
5. Стадия паренхиматозной диффузии: макрофаги с сальмонеллами циркулируют по организму и после гибели фагоцитов микробы могут попасть в различные органы: костный мозг, селезенку, печень, желчный пузырь, кожа и т.д. (воспаление, образование гранулем).
6. Выделительно-аллергическая стадия: вместе с желчью возбудители снова попадают в тонкий кишечник, при повторном контакте с сенсибилизированной лимфоидной тканью развивается гиперчувствительность немедленного типа (феномен Артюса), что приводит к некрозу пейеровых бляшек и образованию язв (кишечные кровотечения, прободение кишечника). По мере накопления антител организм постепенно освобождается от возбудителя – они выделяются со слюной, потом, испражнениями, желчью и мочой.
Инкубационный период – 10-14 дней. Клиника брюшного тифа, паратифов А и В характеризуется циклическим течением и проявляется лихорадкой (повышение температуры тела до 39-400С), интоксикацией, появлением розеолезной сыпи, гепатолиенальным синдромом,нарушениями со стороны нервной (бред, галлюцинации) и сердечно-сосудистой (падение АД, коллапс…) систем. Выздоровление не всегда совпадает с освобождением организма от возбудителей, этот процесс затягивается; 5 % переболевших становятся бактерионосителями.
Патогенез и клинические особенности сальмонеллезов .
Возбудители попадают в организм человека с обсемененными пищевыми продуктами. В желудке происходит частичная гибель сальмонелл. Воротами инфекции являются клетки слизистой тонкого кишечника. Здесь сальмонеллы внедряются между ворсинками, колонизируют и повреждают их. Это вызывает умеренное воспаление слизистой оболочки. Эндотоксин, выделяющийся при разрушении сальмонелл, обуславливает интоксикацию. Вырабатываемый сальмонеллами экзотоксин (энтеротоксин) вызывает диарею и рвоту, нарушение водно-солевого обмена и обезвоживание организма. Он обладает также цитотоксическим действием, вызывая гибель энтероцитов. Сальмонеллы проникают в подлежащие ткани слизистой оболочки, транспортируются через нее в макрофаги и могут поступать в лимфу и кровь, вызывая бактериемию и генерализацию инфекционного процесса.
Короткий инкубационный период – 12-24 часа. Начала заболевания – острое: озноб, повышение температуры до 390С, интоксикация (головная боль, слабость, тошнота), боли в животе, диспептические расстройства (рвота, понос), признаки обезвоживания организма, падение АД. Заболевание протекает обычно в течение 3-5 дней и заканчивается выздоровлением. При генерализованных формах сальмонеллез протекает более тяжело и длительно. Как субклиническую форму сальмонеллеза рассматривают бактерионосительство (острое – до 3 месяцев, хроническое – более 3 месяцев).
Постинфекционный иммунитет при брюшном тифе и паратифах – гуморальный, напряженный, длительный (не менее 15-20 лет, часто пожизненный). Образуются антитела к О-, Н-, Vi-антигенам:
* Первыми к концу 1-й недели заболевания появляются антитела к О-АГ, достигая максимума к периоду разгара (14-15 дней), а затем исчезают.
* Антитела к Н-АГ появляются к концу 2-й недели, достигая максимума в период реконвалесценции и длительно сохраняясь в организме после перенесенного заболевания.
* Антитела к Vi-АГ обнаруживаются у бактерионосителей брюшного тифа.
Постинфекционный иммунитет при сальмонеллезах – гуморальный и клеточный, типоспецифический, ненапряженный и недлительный, опосредован SIgA.
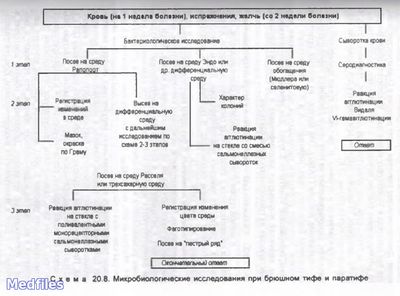
Микробиологические исследования при брюшном тифе и паратифе
Исследуемый материал: выбор материала для исследования при брюшном тифе и паратифах определяется стадией заболевания (инкубационный период – испражнения, продромальный период, 1-я неделя заболевания – кровь на посев, разгар заболевания и период реконвалесценции, с конца 2-ой недели – моча, испражнения, желчь, соскоб из розеол, костный мозг…, кровь на серодиагностику), при сальмонеллезах – испражнения, рвотные массы, промывные воды желудка, пищевые продукты, кровь.
1. Бактериоскопический метод.
2. Бактериологичекий метод (основной).
3. Серологический метод:
* Реакция Видаля (развернутая РА с О- и Н-антигенами);
* РНГА с эритроцитарными О-, Н-, Vi-диагностикумами;
4. Молекулярно-биологический метод (ПЦР, ДНК-зонды).
5. Аллергологический метод (кожно-аллергическая проба с эбертином).
Специфическая профилактика проводится по эпидпоказаниям:
- Вакцина ТАБТе – химическая сорбированная вакцина (содержит полные антигены брюшнотифозные, паратифозные А и В, столбнячный анатоксин);
- Брюшнотифозная спиртовая вакцина, обогащенная Vi- антигеном;
Неспецифическая профилактика : ранняя диагностика и изоляция больных, дезинфекция в очаге инфекции, выявление бактерионосителей, соблюдение санитарного режима в детских учреждениях, предприятиях питания, санитарно-бактериологический контроль за работой систем централизованного и нецентрализованного водоснабжения.
Лечение : ХТП и антибиотики; при сальмонеллезах применяется, в основном, патогенетическая терапия, направленная на нормализацию ВЭБ (антибиотики назначают только при генерализованных формах); спецефическое лечение – брюшнотифозные и сальмонеллезные бактериофаги.
(typhus abdominalis)инфекционная болезнь, проявляющаяся характерной лихорадкой, интоксикацией, поражением желудочно-кишечного тракта, главным образом л. смотреть
– инфекционная болезнь из группы кишечных инфекций, характеризующаяся язвенным поражением лимфатического аппарата тонкой кишки, циклическим течением, бактериемией, симптомами интоксикации, сыпью на коже. Возбудитель – Salmonella typhi, грамотрицательная подвижная палочковидная бактерия с большим количеством жгутиков. В окружающей среде (вода, почва) бактерии брюшного тифа могут сохраняться до нескольких месяцев. В некоторых продуктах, например молоке, твороге, мясном фарше, микробы способны размножаться. Они хорошо переносят низкие температуры, но быстро погибают при кипячении и под воздействием дезинфицирующих средств. Источником возбудителя инфекции являются больной человек и бактерионоситель. Выделение возбудителя из организма больного начинается в последние дни инкубационного периода и происходит в течение всей болезни, а также нередко и в период выздоровления. В ряде случаев выделение возбудителя продолжается в течение 3 мес после перенесенной болезни (острое носительство), а иногда и всю жизнь (хроническое носительство). Хронические носители особенно эпидемиологически опасны, поэтому их не допускают к работе на предприятиях пищевой промышленности, общественного питания, в детских учреждениях. Возбудитель попадает в окружающую среду с фекалиями и мочой. Заражение человека происходит при употреблении воды и пищевых продуктов, загрязненных испражнениями, содержащими возбудителей брюшного тифа, а также через загрязненные руки. В передаче возбудителей участвуют мухи. Наибольшая заболеваемость приходится на летние и осенние месяцы, но может наблюдаться в течение всего года. Клиническая картина. Инкубационный период продолжается от 3 до 25 дней, чаще 10 – 14 дней. Болезнь начинается обычно постепенно, хотя нередко отмечается острое начало. При постепенном развитии медленно повышается температура тела, которая к 4 – 7-му дню достигает высоких цифр, появляются слабость, недомогание, головная боль, бессонница, снижается аппетит. Температура держится на высоких цифрах 2 – 3 нед; снижение ее происходит медленно, с большими колебаниями между утренней и вечерней температурой. Уже с первых дней болезни отмечаются бледность и сухость кожи. На 8 – 9-й день болезни на коже груди и живота часто появляется розеолезная сыпь – красные пятнышки диаметром до 2 – 3 мм, исчезающие при надавливании. Сыпь обычно необильная, держится 3 – 5 дней, при тяжелом течении может быть геморрагической. Появление новых элементов сыпи возможно в течение всего лихорадочного периода и даже при нормальной температуре тела. Язык утолщен, с отпечатками зубов, обложен белым налетом, края и кончик чистые. Вследствие пареза кишечника живот вздут, в правой подвздошной области отмечается урчание, имеется склонность к запорам. К концу 1-й недели болезни обычно прощупываются увеличенные селезенка и печень. С первых дней болезни может быть кашель, в легких прослушиваются сухие, а иногда влажные хрипы. В разгар болезни частота пульса отстает от температуры: отмечается относительная брадикардия (например, при t 39 – 40 °C пульс 80 – 90 ударов в 1 мин). Иногда выявляется дикротия пульса (двухволновый пульс). Тоны сердца глухие, АД снижено. В разгар болезни все симптомы нарастают, больные заторможены, возможен бред. С падением температуры общее состояние больного обычно улучшается. Иногда на фоне начинающегося выздоровления (снижение температуры, уменьшение головной боли, улучшение аппетита и сна) вновь повышается температура, ухудшается самочувствие, усиливается головная боль, мучает бессонница, появляются розеолы. Это обострение болезни, которое необходимо отличать от ее рецидивов. Рецидивы, характеризующиеся повторением всех симптомов брюшного тифа, возникают после нескольких дней или недель, на протяжении которых сохраняется нормальная температура. Они протекают обычно легче и короче. Признаками возможного рецидива могут служить субфебрильная температура, тахикардия, отсутствие эозинофилов в крови (анэозинофилия), увеличенная селезенка. Рецидивы наступают чаще при нарушении режима, психической травме, погрешностях в диете, ранней отмене антибиотиков. Брюшной тиф может протекать абортивно (типичное начало, но с быстрым падением температуры и исчезновением других симптомов) и стерто (малая выраженность симптомов интоксикации, кратковременность течения). Наиболее грозными осложнениями являются кишечное кровотечение и перфорация кишки, которые наблюдаются обычно на 2 – 3-й недели болезни. При кровотечении больной бледнеет, черты лица заостряются, падает АД, возникает тахикардия, фекалии приобретают дегтеобразный вид (мелена). При прободении стенки кишки больные жалуются на боли в правой подвздошной области. Довольно быстро появляются локальное напряжение мышц живота, затем симптом раздражения брюшины, нарастают признаки интоксикации, свидетельствующие о развивающемся перитоните. Могут также наблюдаться такие осложнения, как пневмония, пролежни, паротит, тромбофлебит, отит, цистит, холецистит, миокардит, менингит и др. Диагноз устанавливают на основании клинической картины болезни, данных эпидемиологического анамнеза (контакт с больными или бактерионосителями, употребление необеззараженной воды) и результатов лабораторных исследований. В крови наблюдаются лейкопения с палочкоядерным сдвигом, нейтропения, относительный лимфоцитоз, анэозинофилия. Самым ранним и наиболее точным подтверждением диагноза является выделение возбудителей из крови (гемокультура). Для этого из локтевой вены берут 5 – 10 мл крови и высевают ее на 50 – 100 мл желчного бульона или другой среды, содержащей желчь, и отправляют в лабораторию. Ответ получают через 4 – 5 дней. Обязательно проводят бактериологические исследования кала и мочи, а у реконвалесцентов дуоденального содержимого. Серологические исследования сыворотки крови являются вспомогательными методами диагностики. Чаще применяется реакция непрямой гемагглютинации (РНГА) с эритроцитарными диагностикумами О, Н и Vi, которая бывает положительной, начиная с 4 – 5-го дня болезни. Диагностическим титром считается 1:160 и выше. Лечение. Госпитализация обязательна. Одним из основных условий выздоровления больного является хороший уход. В течение первых 6 – 7 дней после установления нормальной температуры больной должен соблюдать строгий постельный режим, затем ему разрешают сидеть в постели и только с 10 – 12-го дня – ходить. Назначают строгую диету. Больной получает легкоусвояемую, насыщенную витаминами, высококалорийную пищу (бульон, мясные фрикадельки, творог, кефир, жидкие каши, кроме пшенной, соки, печеные яблоки и т. д.). Медикаментозное лечение включает антибактериальные препараты: левомицетин, ампициллин, бисептол. Для предотвращения рецидивов и бактерионосительства в комплексе с антибиотиками можно проводить вакцинотерапию. С целью дезинтоксикации внутривенно вводят различные жидкости: полиионные растворы, гемодез, реополиглюкин и др. По показаниям применяют сердечно-сосудистые и снотворные средства, целесообразно использование рутина, аскорбиновой кислоты, а также витаминов группы В. Выписывают из стационара лиц, перенесших брюшной тиф, после полного клинического выздоровления, но не ранее 23-го дня с момента установления нормальной температуры (после лечения антибиотиками). Прогноз при неосложненном брюшном тифе благоприятный. В случае развития осложнений, особенно при перфорации кишки и возникновении перитонита, прогноз может быть неблагоприятным. Профилактика. Основой профилактики брюшного тифа являются санитарно-профилактические мероприятия: благоустройство населенных пунктов, снабжение населения доброкачественной водой, создание рациональной системы удаления с территории населенных пунктов нечистот и отбросов, соблюдение установленных правил водопользования, производства, транспортировки и реализации пищевых продуктов, борьба с мухами и гигиеническое воспитание (соблюдение правил личной гигиены, мытье овощей, фруктов и ягод обеззараженной водой и др.). К профилактическим мерам относится также медицинский контроль за работниками пищевой промышленности и общественного питания, а также за приравненными к ним лицами (работники водопроводных станций, предприятий коммунального обслуживания, лечебно-профилактических учреждений и др.). У лиц, поступающих на работу на эти предприятия (учреждения), проводится однократное бактериологическое исследование кала, а также исследуется сыворотка крови с помощью РНГА. При положительном результате бактериологического исследования показана госпитализация с целью выяснения характера носительства. При положительном результате серологических реакций проводится пятикратное бактериологическое исследование фекалий и мочи и в случае отрицательного результата еще однократное исследование желчи. Выздоровевших выписывают из стационара при трехкратном отрицательном результате бактериологического исследования фекалий и мочи и однократном отрицательном результате посева дуоденального содержимого. Все переболевшие после выписки из больницы подлежат диспансерному наблюдению в течение 3 мес, во время которого ежемесячно осуществляется однократное бактериологическое исследование фекалий и мочи. На 4-м месяце проводят бактериологическое исследование дуоденального содержимого и ставят РНГА. В течение 2 мес переболевшим проводят термометрию – 1 раз в неделю в течение 1-го мес и в последующем не реже 1 раза в 2 нед. В случае повышения температуры или ухудшения общего состояния (нарушение сна, появление слабости, головной боли) проводится общий анализ крови и бактериологическое исследование фекалий, мочи, крови на выявление тифопаратифозных бактерий. В случае получения отрицательных результатов при всех исследованиях реконвалесцент может быть снят с диспансерного наблюдения. Реконвалесцентов после перенесенного брюшного тифа из числа работников пищевых предприятий и лиц, к ним приравненных, не допускают к работе по своей специальности на протяжении 1 мес после выписки из больницы. В течение этого времени у реконвалесцентов данной группы производят пятикратное бактериологическое исследование фекалий и мочи. При отрицательном результате исследования этих лиц допускают к работе, но в последующие 2 мес их обследуют ежемесячно (фекалии и мочу). К концу 3-го месяца исследуют однократно желчь и сыворотку крови с помощью РНГА. В случае получения отрицательных результатов исследований этих лиц обследуют в течение 2 лет ежеквартально (фекалии и моча) однократно, а в последующем на протяжении всей трудовой деятельности у них ежегодно двукратно исследуют фекалии и мочу. При положительном результате одного из исследований этих лиц не допускают к работе и направляют в стационар для установления характера носительства и лечения. За лицами, общавшимися с больным, устанавливается медицинское наблюдение в течение 21 дня, у них проводится однократное бактериологическое исследование фекалий и мочи (у работников пищевых предприятий и лиц, к ним приравненных, – двукратное) и исследование сыворотки крови с помощью РНГА. При выделении возбудителя из фекалий и в случае положительного результата серологической реакции обязательна госпитализация для выяснения характера носительства и лечения. В очаге заболевания проводят текущую и заключительную дезинфекцию. Всем лицам, бывшим в контакте с больным, назначают брюшнотифозный бактериофаг (3 раза по 50 мл на прием). Для иммунизации по эпидемиологическим показаниям применяется химическая сорбированная жидкая вакцина, содержащая антигенный компонент возбудителя брюшного тифа. Вакцину вводят подкожно, однократно; разовая доза для детей до 14 лет – 0,6 мл: с 15 лет – 1 мл. смотреть
брюшной тиф острое инфекционное заболевание, вызываемое бактериями рода Salmonella. Характеризуется лихорадкой, тяжелым общим состоянием, поражением к. смотреть
острое инфекционное заболевание человека, характеризующееся лихорадочной реакцией, интоксикацией, поражением сердечно-сосудистой, нервной и пищ. смотреть
— острое инфекционное заболевание, характеризующееся общей интоксикацией, преимущественным поражением тонкой кишки, длительным повышением температуры. Возбудителем брюшного тифа является тифозная палочка сальмонелла. В воде и почве она сохраняет жизнеспособность до 2 недель, на фруктах и овощах — 5-10 дней, в хлебе — от 25 дней до 1-2 месяцев, в мясе и масле — до 1-3 месяцев. Источником и носителем инфекции является человек, однако летом инфекцию могут переносить и мухи. Возбудитель выделяется в основном через кал и отчасти с мочой. Заражение человека происходит только через рот (пищевые продукты, вода, немытые руки). Инкубационный период — 7-25 дней (чаще 14). В начале заболевания появляются слабость, головная боль, бессонница, снижение аппетита, запоры (реже понос); повышается температура, достигая в конце 1-й недели 39-40?. С первых дней заболевания отмечаются бледность, сухость кожных покровов; на 8-10-й день на коже груди и живота появляется сыпь (иногда значительная), может быть кашель, развивается бронхит или бронхопневмония. Язык увеличен, покрыт грязно-серым налетом (кончик и края чистые). Живот вздут, стул жидкий; нередко появляется бред. У детей течение болезни несколько отличается. Начало болезни острое, с ознобом, рвотой, быстро поднимается температура, нередко возникает понос. смотреть
брюшной тиф טִיפוּס הַמֵעַיִים ז'* * *של המעייםСинонимы: брюшняк
острое инф. заболевание человека, вызываемое бактерией из рода сальмонелл (лихорадка, тяжёлое общее состояние, сыпь, поражение кишечника). Заражение от. смотреть
брюшной тиф брюшняк (разг.) Словарь синонимов русского языка. Практический справочник. — М.: Русский язык.З. Е. Александрова.2011. брюшной тиф сущ., кол-во синонимов: 1 • брюшняк (1) Словарь синонимов ASIS.В.Н. Тришин.2013. . Синонимы: брюшняк. смотреть
БРЮШНОЙ ТИФ, острое инфекционное заболевание человека, вызываемое бактерией из рода сальмонелл (лихорадка, тяжелое общее состояние, сыпь, поражение кишечника). Заражение от больных и бактерионосителей через воду, пищу, грязные руки, мух.
БРЮШНОЙ ТИФ - острое инфекционное заболевание человека, вызываемое бактерией из рода сальмонелл (лихорадка, тяжелое общее состояние, сыпь, поражение кишечника). Заражение от больных и бактерионосителей через воду, пищу, грязные руки, мух.
. смотреть
БРЮШНОЙ ТИФ , острое инфекционное заболевание человека, вызываемое бактерией из рода сальмонелл (лихорадка, тяжелое общее состояние, сыпь, поражение кишечника). Заражение от больных и бактерионосителей через воду, пищу, грязные руки, мух. смотреть
БРЮШНОЙ ТИФ, острое инфекционное заболевание человека, вызываемое бактерией из рода сальмонелл. Проявляется лихорадкой, тяжелым общим состоянием, сыпью, поражением кишечника. Заражение происходит через воду, пищу, грязные руки, мух.
. смотреть
БРЮШНОЙ ТИФ, острое инфекционное заболевание человека, вызываемое бактерией из рода сальмонелл (лихорадка, тяжелое общее состояние, сыпь, поражение кишечника). Заражение от больных и бактерионосителей через воду, пищу, грязные руки, мух. смотреть
- острое инфекционное заболевание человека, вызываемоебактерией из рода сальмонелл (лихорадка, тяжелое общее состояние, сыпь,поражение кишечника). Заражение от больных и бактерионосителей через воду,пищу, грязные руки, мух. смотреть
, острое инфекционное заболевание человека, вызываемое бактерией из рода сальмонелл. Проявляется лихорадкой, тяжелым общим состоянием, сыпью, поражением кишечника. Заражение происходит через воду, пищу, грязные руки, мух. смотреть
- острая инфекционная болезнь с циклиническим течением, выраженной интоксикацией, поражением кишечника, лихорадкой, сыпью и гепатолиенальным синдромом. Источник: "Медицинская Популярная Энциклопедия". смотреть
1) fièvre adynamique de Pinel 2) fièvre entérique, fièvre entéro-mésentérique 3) fièvre typhoïde 4) infection éberthienne 5) typhoïde 6) typhus abdominal 7) (fièvre typhoïde) F. T. смотреть
Читайте также:


