Сыпной тиф история болезни больного
 |
Под 1115 г. Новгородская первая летопись старшего и младшего изводов упоминает мор в конях в дружине Мстислава в Новгороде, «А в.


Всемирная организация здравоохранения обнародовала очередной ежегодный доклад, в котором основной акцент сделан на новых заболев.

Биологи из Университета штата Нью-Йорк в Буффало установили, что филовирусы существовали ещё несколько десятков миллионов лет на.
 |
В настоящее время широко применяются 4 способа диагностики вирусных инфекций: 1) выделение вируса в культуре клеток (наиболее.

Данные исследований подтверждают заметное место возбудителей атипичных пневмоний в инфекционной патологии человека и свидетельст.

К числу особенно опасных внутриутробных инфекций относятся краснуха, инфекции, вызванные цитомегаловирусом и вирусом простого ге.

Клиническая диагностика ЦМВИ представляет большие трудности и окончательный диагноз не может быть установлен без лабораторного п.
| Designed by: |
| Joomla Templates |

Сыпной тиф - одна из древнейших болезней человечества. Полагают, что описанная греческим историком Фукидидом эпидемия в 40 г. до н.э. в Афинах была на самом деле эпидемией сыпного тифа, завезенного из Египта и Эфиопии. В последующем болезнь получила широкое распространение в Западной Европе, но только в XVI веке н.э. итальянский врач Фракасторо дал первое подробное клинико-эпидемиологическое описание сыпного тифа, представив его как самостоятельное заболевание.
Проведенными в 70-80-е годы XIX века героическими опытами самозаражения русские исследователи О.Мочутковский и Г.Минх доказали, что возбудитель находится в крови больного сыпным тифом, и предположили, что в естественных условиях болезнь может передаваться кровососущими эктопаразитами человека. В 1908 г. Н.Гамалея утверждал, что сыпной тиф распространяется только при наличии вшей, а в 1909 г. французский ученый Ш.Николль экспериментально подтвердил это предположение. Л.Попов в конце XIX века описал патологоанатомические изменения в головном мозгу при сыпном тифе, обратив внимание на образование в мозговой ткани узелков (гранулемы), которые впоследствии стали именоваться узелками Попова. В 1910 г. американец Г.Риккетс, изучавший сыпной тиф в Мексике, обнаружил в крови больных и в фекалиях найденных на них вшей короткие овальные палочки. Схожие образования в 1913 г. выявил чешский ученый С.Провацек; оба они погибли от сыпного тифа. Их работы продолжил бразильский исследователь да Роха-Лима, назвавший возбудителя сыпного тифа риккетсиями Провацека.
По мнению Ш.Николль, родиной сыпного тифа является Северная Африка, откуда он был занесен мореплавателями в Европу. Бывшие ранее многочисленными эпидемии сыпного тифа всегда сопутствовали войнам, стихийным бедствиям, голоду, разрухе, социальным потрясениям. В Мексике в 1576-1577 гг. от сыпного тифа погибли более 2 млн индейцев; в 1915 г. в Сербии умерли от сыпного тифа свыше 150 тыс. человек, в том числе 126 из работавших там 400 врачей.
В России сыпной тиф появился более 800 лет назад. В 1891-1892 гг. заболеваемость составляла 155 на 100 тыс. населения; особенно высокой она была во времена Первой мировой и Гражданской войн. В 1918-1920 гг. было зарегистрировано более 6 млн больных сыпным тифом, среди них много медицинских работников. Благодаря принятым экстренным мерам (в частности по борьбе со вшами) в 20-е годы число больных значительно уменьшилось. Во время Великой Отечественной войны заболеваемость вновь увеличилась, особенно на оккупированных территориях. В послевоенные годы в СССР число больных неуклонно уменьшалось. Начиная с 1958 г. исключительно редко возникал эпидемический сыпной тиф, в основном регистрировались спорадические случаи болезни Брилла. Между тем в некоторых странах третьего мира (Бурунди, Эфиопия, Руанда, Перу) до сих пор сыпным тифом болеют ежегодно сотни человек.
Тиф – болезнь, название которой в переводе с древнегреческого означает "помрачнение сознания". Ее сопровождают нарушения психики, которые происходят из-за высокой интоксикации и лихорадки. Профилактика заболеваний очень важна, независимо от того, какой они степени сложности. Проще не допустить заражения, чем потом долго лечить. А тиф – болезнь опасная, поэтому ее профилактика важна тем более. Нередко появляются осложнения, которые даже могут привести к летальному исходу.
В России последняя страшная эпидемия случилась в начале XX века. Тогда она унесла несколько миллионов жизней. В дальнейшем иногда вспыхивали мелкие очаги, но быстро проходили. Умирал каждый второй заболевший, ближе к середине XX века ситуация начала значительно улучшаться благодаря повышению уровня медицины.

Виды тифа
Сыпной тиф
Это острое инфекционное заболевание, которое вызывают бактерии риккетсии. Переносчиками сыпного тифа являются вши. Насекомые эти в прошлые века очень часто встречались у бедного населения, по этой причине болезнь была сильно распространена. Если в одном доме заболевал человек, то вскоре заражались его родственники и соседи. Для этого вида тифа характерны следующие симптомы: сыпь, лихорадка, нарушение деятельности сердечно-сосудистой и нервной систем. Существует две его формы: эпидемический сыпной тиф и эндемический.
Болезнь крайне опасна, раньше было много летальных исходов, современная медицина научилась с ней бороться. Сыпной тиф быстро распространяется, и только в России после революции, в 1917-1921 гг., от него умерло свыше трех миллионов человек. Но в 1942-м году была разработана эффективная вакцина. В результате эпидемию медики предотвратили.
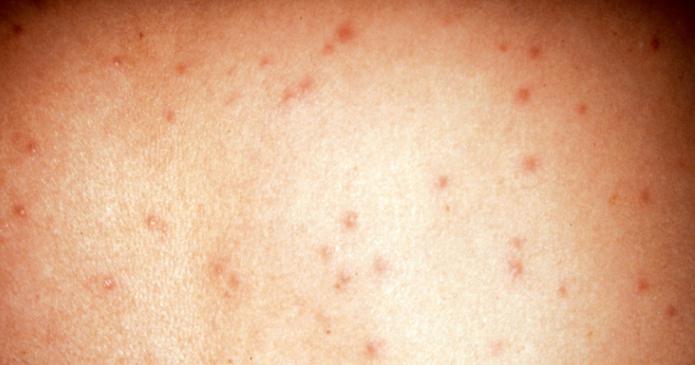
Как передается сыпной тиф
Как уже упоминалось выше, переносчиками этого заболевания являются вши, но далеко не все их виды. Основные возбудители – платяные. То есть те, которые живут в складках одежды. Вши, которые живут в волосах на голове, хоть и в меньшей степени, но тоже могут выступать в роли распространителей этой болезни. А вот лобковые – очень редко. Тиф – заболевание, которое между эпидемиями живет в латентном (спящем) состоянии в людях, являющихся хроническими носителями риккетсий.
Как происходит заражение
Сам укус вши к заражению не приводит. Оно происходит в момент расчесывания кожи, когда в тело втираются оставленные вшами выделения. Тиф – болезнь, инкубационный период которой составляет до двух недель. Лабораторные тесты становятся положительными только спустя 7 дней после заражения.
Болезнь начинается с озноба, лихорадки, сильной головной и спинной боли. Через несколько дней в области живота появляется пятнистая сыпь розового цвета. У больного начинает туманиться сознание, речь становится бессвязной и торопливой. Некоторые люди даже иногда впадают в кому. Температура постоянно держится на уровне 40 градусов и резко снижается через 14 дней. Когда происходят тифозные эпидемии, умирает почти 50% больных.
Болезнь Брилля
Это рецидив, он переносится немного легче, но имеет все проявления сыпного тифа. Возбудитель – риккетсия Провачека, по свойствам полностью схожая с бактериями эпидемического тифа. Болезнь названа по имени человека, который ее первый описал. Она не эпидемична, но через вши передается.
Может повторно появиться после первого заболевания спустя десятилетия. Основные симптомы: сильная головная боль, гиперестезия чувств, помутнение рассудка. Имеется гиперемия лица, но более слабая, чем при сыпном тифе. У некоторых больных медики дополнительно находят энантему Розенберга. Это очень обильная сыпь, но иногда заболевание протекает и без нее.
Эпидемиологический сыпной тиф
Инфекционное заболевание, которое вызывает риккетсия Провачека. Это классический трансмиссивный антропоноз. Заражение происходит в основном от человека, который болеет сыпным тифом. Эпидемический тиф представляет собой разновидность сыпного.
Для лечения этой болезни используются тетрациклиновые антибиотики, которые нужно пить до 5 раз в сутки. Если форма недуга тяжелая, выписывается левомицетина сукцинат, его принимают по 3 раза в день. Возбудитель эпидемического сыпного тифа – бактерии, поражающие платяных вшей. Через них и происходит заражение. Головные вши находятся на площади более меньшей, чем платяные, этим и обусловлено ограничение эпидемического фактора.
Симптомы и течение болезни
Как уже сказано выше, возбудитель эпидемического сыпного тифа - риккетсия Провачека. Начинается болезнь очень остро. За несколько дней температура повышается до критичной отметки. Больного мучают сильные головные боли, бессонница и непрекращающаяся рвота. У некоторых могут появиться психические и неврологические расстройства, когда сознание затемняется, и даже появляется эйфория.
Кожа больного человека гиперемирована, с первых дней нарушается работа сердца. Из-за сыпного тифа нередко начинается гипотония, тахикардия, появляются сбои сердечного ритма. При осмотре выявляется увеличенная селезенка и печень. Иногда возникают проблемы с мочевыделением, жидкость выходит по каплям, с сильными болевыми ощущениями.
На пятый день болезни появляется сыпь на теле, в основном на боках и конечностях. При более тяжелом протекании недуга высыпания могут наблюдаться на лице и шее. Иногда бывают осложнения в виде менингита. Если эпидемический тиф начать лечить сразу, не упуская драгоценное время, то он полностью проходит в течение двух недель.
Как обнаружить сыпной тиф
Правильно поставить диагноз в первые дни болезни очень сложно, так как симптомы схожи с признаками других заболеваний. Для правильной диагностики необходимы результаты анализов, которые помогут определить болезнь. Сыпной тиф изначально может походить на сифилис, грипп, корь, пневмонию и ряд других недугов. Человек проверяется на наличие вшей, контактов с больными тифом и т. д. Используются иногда и дифференциальные методы, когда врач отделяет симптомы от похожих болезней.
После 5-6 дня диагноз можно поставить уже более уверенно, на основании характера высыпаний и сроков их появления, гиперемии лица, изменений в нервной системе и ряда других показателей. Внимательно изучаются медиками и анализы крови.
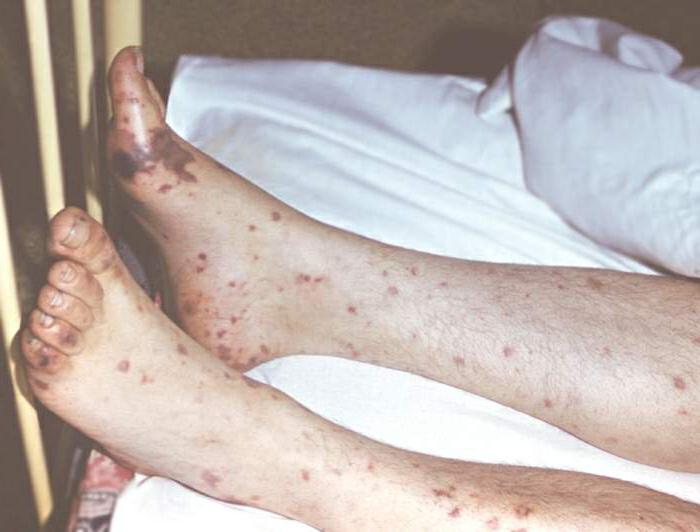
Затем проводятся лабораторные исследования, которые выявляют бактерии тифа. С помощью серологических анализов в крови выявляется наличие паразитов, и подтверждается точный диагноз. Все это время к человеку применяется комплексная терапия, которая помогает облегчить симптомы. Целенаправленные лекарства против тифа назначаются только после того, как врачи убеждаются, что у пациента именно эта болезнь.
Сыпной эпидемический тиф, лечение
Основными лекарственными препаратами считаются тетрациклиновые антибиотики. Если у человека наблюдается их непереносимость, то используется препарат "Левомицетин". Средство "Тетрациклин" назначается чаще. Принимается внутрь по 4 раза в день. Если болезнь протекает в тяжелой форме, то первые два дня делают внутривенно или внутримышечно уколы левомицетина сукцинат натрия по 3 раза в сутки.
Когда температура тела становится нормальной, лекарство принимается в обычной дозировке. Иногда на фоне использования антибиотиков может появиться осложнение. Оно происходит как наслоение второй болезни, например пневмонии. В этом случае назначаются дополнительные лекарственные препараты.
Этиотропная терапия дает обычно очень быстрый эффект, и в результате вакцинотерапия и длительная оксигенотерапия не требуются. Из патогенетических лекарств применяются витамины. В основном прописывают аскорбиновую кислоту и препараты сосудоукрепляющего действия.
Тиф – болезнь, которая может вызвать серьезные осложнения. Особенно часто они наблюдаются у пожилых людей, у которых снижен иммунитет. Им дополнительно назначаются антикоагулянты. Они препятствуют развитию тромбогеморрагического синдрома. Самым эффективным из этих препаратов считается "Гепарин". Его пожилым людям необходимо принимать сразу, как только установлен точный диагноз. Длительность приема таких лекарства - от трех до пяти дней.
Профилактика эпидемического сыпного тифа
Причины болезней кроются во вшах, поэтому бороться нужно начинать именно с ними. Желательно вообще не допускать их появления. Ранняя диагностика тоже немаловажна. Необходимо вовремя изолировать больного и, если есть возможность, госпитализировать. В стационаре он должен пройти тщательную санитарную обработку. Проводится дезинфекция одежды.

При профилактике используется прививка от тифа, инактивированная формалином, которая содержит мертвые риккетсии Провачека. Сейчас, благодаря вовремя и качественно проведенному лечению и профилактике сыпного тифа, вакцинация уже в больших масштабах не требуется. Заболеваемость снизилась значительно.
Эндемический сыпной тиф
Острое инфекционное заболевание, вызываемое риккетсиями Музера. Вторая разновидность сыпного. Переносчики тифа – мелкие грызуны (крысы, морские свинки и т. д.). Именно поэтому он имеет еще несколько названий:
- крысиный;
- классический;
- вшивый;
- тюремная, либо корабельная, лихорадка.
Очень распространен среди небольших диких грызунов. Именно они и являются природным резервуаром для вируса. Заразиться можно не только при контакте с ними, но и кушая пищу, в которой есть моча или фекалии крысиных или мышиных блох. А также через расчесы кожи, когда в них попадают их испражнения. Болезнь может передаваться и посредством укусов клещей, которые находятся на больных грызунах.
Брюшной тиф
Острая антропонозная кишечная инфекция, которую вызывают бактерии Сальмонеллы, вырабатывающие патогенный лишь для человека эндотоксин. Споры не образует. Для болезни характерны: лихорадка с общей интоксикацией организма, сыпь на коже, поражения лимфосистемы и тонкой кишки.
После произошедшего заражения максимальное количество вирусных бактерий образуется на третьей неделе. Транзиторные носители выделяют вирус в окружающую среду в течение 14 дней. При остром протекании болезни этот процесс может продолжаться в течение трех месяцев. При хронической форме выделяется брюшнотифозная палочка на протяжении нескольких лет.
Брюшной тиф передается фекально-оральным путем. В основном через воду, но также есть вероятность заражения в быту и при приеме пищи. Люди к этой болезни очень восприимчивы, но если переболеют, у них появляется стойкий иммунитет. Поэтому заранее делается прививка от брюшного тифа.
Симптомы и течение брюшного тифа
Делится на несколько периодов. Изначально, в первую неделю, интоксикация проявляется по нарастающей. Брюшной тиф симптомы в этот период имеет такие: бледнеет кожа, появляется слабость, усиливается головная боль, происходит значительное или полное снижение аппетита, начинается брадикардия. На языке виден бледный налет, мучают запоры или поносы.

Разгар болезни происходит на десятый день. Температура высокая и не снижается, резко выражена интоксикация. Наблюдается заторможенность, раздражительность, появляется бледно-розовая сыпь в виде выступающих над кожей розеол. Она появляется на животе, груди, сбоку туловища, на сгибах конечностей. Сердце бьется глухо, начинается гипотония и брадикардия. Налет на языке становится коричневым, по краям видны отпечатки зубов. Живот вздувается, возникают запоры. Увеличивается селезенка и печень, нарушается сознание, больной начинает бредить, появляются галлюцинации. Может возникнуть даже токсический шок, если состояние очень тяжелое.
После того как болезнь начинает отступать, резко снижается температура. У выздоравливающего появляется хороший аппетит, восстанавливается сон, слабость исчезает, и общее самочувствие сильно улучшается.
Период реконвалесценции опасен рецидивами, которые могут возникнуть у 10% больных. Предвестники: селезенка и печень не нормализуются, аппетит слабеет, слабость возвращается, и снова усиливается общее недомогание. Клинические проявления одинаковые с течением основной болезни, но менее короткие по продолжительности.
Брюшной тиф может иметь легкую, среднюю и тяжелую форму. Существует и две атипичные – стертая и абортивная. Они возникают сейчас чаще, в связи в использованием при лечении антибиотиков и применении иммунопрофилактики. Лихорадка продолжается с неделю, но может длиться и три дня. Часто начало болезни очень острое, а серологические реакции могут быть отрицательными на протяжении всего течения болезни.
Профилактика брюшного тифа
Профилактика считается основным способом борьбы с этой болезнью. Она подразумевает комплекс мер, многие из которых контролируются системой здравоохранения. Причины болезней могут быть разные и крыться в грязной воде, зараженных продуктах, антисанитарии. Поэтому осуществляется строгий контроль и эпидемиологические проверки.
Медиками наблюдаются группы людей, которые могут быть носителями брюшного тифа. Контролируются все лица, от которых зависит возможное распространение болезни. Это работники медицинских учреждений, коммунального обслуживания, водонапорных станций и общепита.

Профилактика заболеваний также предполагает последующее длительное наблюдение за выздоровевшим человеком. Больных выписывают только поле того, как анализы пять раз подряд показали отрицательный результат. После этого выздоровевший человек регулярно сдает их в поликлинике по месту жительства в течение трех месяцев. По истечении этого срока у него еще два раза в год берут необходимые анализы на брюшной тиф.
Люди, которые переболели, даже после выздоровления должны постоянно следить за своей температурой. И при малейшем ее повышении, даже если это просто обычная простуда, обращаться в поликлинику для проверки, не вернулась ли болезнь снова. Так как подобные случаи иногда бывают.
Если здоровый человек контактировал с больным, то назначается 21-дневное врачебное наблюдение. В это время исследуется кровь, кал и моча, делается брюшнотифозный бактериофаг, используется вакцинация. Болезнетворная палочка очень устойчива к внешней среде, поэтому при несоблюдении правил гигиены существует большая вероятность заражения.
Возвратный тиф - что это?
Этот вид объединяет в себе эпидемический и эндемический. При болезни лихорадка чередуется с нормальной температурой тела. Возвратный тиф можно встретить везде в мире, практически в любой стране. Нет его только в Австралии, так как этот континент находится далеко от остальных. Наибольшая заболеваемость наблюдается в Африканских странах и Индии. Крупные вспышки болезни были отмечены в России и на Балканском полуострове. Возбудитель тифа - спирохеты Боррела. Клещевой возвратный тиф – это трансмиссивный зоонозный. В качестве его возбудителей выступает множество бактерий, которые называются боррелиями.
Возвратный тиф переносят клещи и грызуны, которые и являются природным резервуаром болезни. Инфицированные тифом клещи сохраняют в себе вирус в течение всей своей жизни. Вирусные бактерии могут передаваться и трансовариально, проникая в яйцеклетки членистоногих.
Заражение человека происходит при укусах клещами. На этом месте образуется папула, и через некоторое время развивается сама болезнь. Население эндемичных районов имеет к этому заболеванию низкую восприимчивость, а вот у приезжих она очень высокая. Поэтому туристам всегда рекомендуется делать соответствующие профилактические прививки и быть крайне осторожными. Особенно это касается тех людей, которые желают посетить африканские страны.
При эпидемическом возвратном тифе заражение происходит при расчесывании укуса, когда фекалии насекомых втираются в кожу. Если бактерии остаются снаружи и не проникают в кровь, то быстро погибают (в течение получаса). Поэтому если укусил клещ, категорически воспрещается расчесывать пораженное насекомым место. Нужно терпеть, хоть это и неприятно. Эпидемический возвратный тиф – болезнь, поражающая исключительно человека, животным она нестрашна.
И напоследок приведем несколько советов, которые помогут избежать возможного заражения. Обязательно нужно следить за личной гигиеной и регулярно проходить медицинские обследования. Не рекомендуется посещать места, где процветает антисанитария и могут водиться опасные для человека насекомые. Перед выездом за рубеж лучше узнать, нет ли в стране, которую желаете посетить, каких-либо эпидемий. Особенно это касается Азии и Африки. Даже если опасности не наблюдается, следует проявлять максимальную осторожность.
• Эпидемический сыпной тиф (typhus exanthematicus) — острое лихорадочное риккетсиозное заболевание, характеризующееся поражением мелких сосудов головного мозга, токсикозом, распространенной розеолезно-петехиальной сыпью.
Заболевание известно тайке под названием "европейский", "исторический", "космополитический", "вшиный сыпной тиф", "военный", "голодный тиф", "госпитальная лихорадка". Все эти многочисленные синонимы свидетельствуют о том, что сыпной тиф сопутствует человеку в периоды социальных потрясений, бедствий, войн. Сыпной тиф — древняя инфекция, но в отдельную нозологическую форму он был выделен только в начале XIX века. Существует мнение, что эпидемический сыпной тиф имел место уже в древней Греции. Описано несколько крупных эпидемий сыпного тифа в средние века.
С 1805 по 1814 г. сыпным тифом была охвачена вся Европа. Распространение инфекции носило характер тяжелой пандемии. Особенно бедственное положение создалось во французской армии во время отступления ее из России: в Вильно из 30 000 французских военнопленных 25 000 погибли от тифа. Крупные эпидемии болезни среди войск обеих сторон наблюдались в Русско-турецкую и особенно в Крымскую (1854—1855) кампании.
Даже во времена относительного затишья во всех губерниях России отмечался сыпной тиф, и как только население постигали голод и нищета, вновь повышалась заболеваемость сыпным тифом.
Угрожающий характер сыпной тиф приобрел в годы гражданской войны 1918—1920 гг., когда, по данным Л.М.Тарасевича, заболели сыпным тифом 20 млн человек.
Отмечалось повышение заболеваемости сыпным тифом во вторую мировую войну. В настоящее десятилетие заболеваемость сыпным тифом носит спорадический характер. По статистическим данным, удельный вес сыпного тифа среди инфекционных болезней составляет 0,07 %.
Этиология.Возбудителем заболевания является риккетсия Провацека. В эпидемиологическом аспекте сыпной тиф является истинным антропонозом. Источником инфекции служит больной человек, начиная с последних 2—3 дней инкубационного периода, весь лихорадочный период и до 7—8-го дня с момента нормализации температуры тела — всего около 20 дней. Допускается возможность длительного носительства, в связи с чем может иметь место повторная, так называемая эндогенная, заболеваемость. Передача инфекции осуществляется от больных людей здоровым трансмиссивно через вшей, главным образом платяных — Pediculus vestimenti, и в меньшей степени через головных —
Pediculus capitis, у которых риккетсии, попавшие при сосании в желудок, вызывают смертельный риккетсиоз с разрушением эпителия слизистой оболочки желудка и поступлением огромного количества риккетсии в просвет желудочно-кишечного тракта. Заражение человека происходит при расчесывании образовавшейся после укуса кожной ранки и втирании в нее инфицированных испражнений вши.
Восприимчивость к сыпному тифу всеобщая. Однако во время эпидемических вспышек основную массу составляют больные в возрасте 18—40 лет.
Так как вши являются единственным связующим звеном в общей эпидемиологической цепи сыпного тифа, то от развития вшивости и отчасти от биологических свойств вшей зависит особая закономерность эпидемий этого заболевания: заболеваемость сыпным тифом начинает возрастать с осени и достигает пика в феврале—апреле. В эти месяцы создаются оптимальные температурные условия для развития вшей. Главная причина зимне-весеннего подъема заболеваемости — сезонное ухудшение санитарно-гигиенических условий.
Спорадические случаи эпидемического сыпного тифа, имеющие место в межэпидемический период и нередко ускользающие от врачебно-санитарной службы, при завшивленности могут явиться связующим звеном между концом предыдущей локальной эпидемии и началом последующей.
Иммунитет.Перенесенное заболевание оставляет после себя стойкий, хотя и не абсолютный иммунитет. Имеются указания на случаи повторного и даже троекратного заболевания сыпным тифом. По своему характеру приобретенный после сыпного тифа иммунитет двухпрофильный — антиинфекционный и антитоксический. Антиинфекционный иммунитет начинает формироваться вслед за заражением и сохраняется в течение 1(>—25 лет. Существует точка зрения о нестерильности иммунитета при риккетсиозах и, в частности, при сыпном тифе. Согласно этой точке зрения, возбудитель не уничтожается окончательно, а находится в "дремлющем" состоянии, что поддерживает иммунитет и предохраняет от суперинфекции. Только с исчезновением из организма риккетсии прекращается и иммунитет.
Патогенез и патологическая анатомия.В организм человека риккетсии проникают через поврежденную кожу и, как показывает эксперимент, уже через 15 мин оказываются в крови. Часть риккетсии гибнет под воздействием бактерицидных факторов, а часть благодаря тропизму адсорбируется на поверхности эндотелия преимущественно капилляров и прекапилляров, в которых замедленный ток крови и наименьший просвет сосудов способствуют наилучшему контакту риккетсии с клетками. Риккетсии фагоцитируются эндотелием, где и размножаются с последующим бразованием музеровских клеток — клеток, цитоплазма которых заполнена риккетсиями. Наиболее интенсивно риккетсий размножаются в течение инкубационного периода (10—12 дней) и 1—2-го дня лихорадочного периода. В ответ на внедрение и размножение возбудителя происходит набухание и десквамация эндотелия, который разрушается с выходом риккетсий в кровь. Процесс внедрения риккетсий в новые клетки и их размножение повторяются многократно, пока количество возбудителя не достигнет определенной пороговой величины, обусловливающей массивную риккетсиемию. Частичная гибель риккетсий сопровождается токсинемией, пороговая степень которой знаменует начало болезни — лихорадочный период.
Пусковым и главным механизмом в развитии патологического процесса является ангиопаралитическое действие риккетсиозного эндотоксина. Возникает генерализованное токсико-паралитическое поражение микроциркуляторного русла, особенно капилляров и прекапилляров, с повышением их проницаемости, плазморрагией, которая сопровождается уменьшением объема циркулирующей крови. В паралитически расширенных капиллярах происходит замедление тока крови с последующим образованием тромбов, что приводит к гипоксии и дистрофическим изменениям во внутренних органах. Особенно выражены эти изменения в продолговатом мозге, что ведет к раздражению сосудодви-гательного центра и падению артериального давления. Эти явления усиливаются с 6—8-го дня заболевания, когда в результате внедрения в эндотелий мелких сосудов и размножения в нем риккетсий развивается генерализованный васкулит с преимущественным поражением ЦНС, особенно продолговатого мозга и кожи. На высоте лихорадочного периода (2—3-я неделя болезни) в связи с поражением продолговатого мозга могут развиться нарушения глотания и дисфагия (бульбарные явления). Распространенные васкулиты в сочетании с расстройствами нервной трофики понижают устойчивость тканей: у больного легко возникают некрозы тканей, пролежни. Поражение симпатического отдела вегетативной нервной системы и надпочечников усиливают артериальную гипертензию, сопровождаются нарушением сердечной деятельности, что может привести к летальному исходу.
Основные изменения при сыпном тифе выявляются только микроскопически. При вскрытии умершего от сыпного тифа диагноз можно поставить только предположительно. На коже обнаруживаются следы сыпи в виде пятен и точек коричневого и красного цвета. Особенно характерно наличие конъюнктивальной сыпи, которая постоянно отмечается на 2—4-й неделе заболевания. Вещество мозга полнокровное, мягкое, мягкие мозговые оболочки тусклые (серозный менингит), селезенка увеличена (масса ее 300—500 г), мягкая, полнокровная, ткань ее дает не-
большой соскоб пульпы на разрезе. В других органах отмечаются дистрофические изменения.
При микроскопическом исследовании органов, особенно ЦНС и кожи, обнаруживаются изменения капилляров и артериол, характерные для сыпнотифозного васкулита. Эти изменения детально изучены Л.В.Поповым, Н.И.Ивановским, И.В.Давыдовским, Ш.Н.Криницким, А.И.Абрикосовым, А.П.Авцыным. Вначале наблюдаются набухание, деструкция, слущивание эндотелия и формирование тромбов (пристеночных или обтурирующих). Затем нарастает пролиферация эндотелия, адвентициальных и перителиальных клеток, вокруг сосудов появляются лимфоциты и отдельные нейтрофилы, в стенке сосудов развивается очаговый некроз. Изменения в сосудах могут варьировать как по интенсивности, так и по степени участия пролиферативных, некробиотических или тромботических процессов. Исходя из этого, выделяют несколько видов сыпнотифозного васкулита: бородавчатый эндоваскулит, пролиферативный васкулит, некротический васкулит. Часто можно говорить о сыпнотифозном деструктивно-пролиферативном эндотромбо-васкулите. Следует отметить, что очаги эндо- или периваскулярной инфильтрации имеют вид узелков, которые впервые были обнаружены при сыпном тифе Л.В.Поповым (1875). В последующем узелки признаны наиболее характерными для сыпного тифа образованиями и названы сыпнотифозными гранулемами Попова.
Сыпнотифозные гранулемы обнаруживаются во всех системах и органах, за исключением печени, селезенки, лимфатических узлов и костного мозга, но строение гранулем и характер васкулитов различны в разных органах. В головном мозге гранулемы окружены широкой зоной пролиферирующих клеток микроглии. В коже в образовании гранулемы принимают участие эндо-и перителий капилляров и адвентициальные клетки артериол и венул, а также окружающие сосуд лимфоидные клетки, единичные нейтрофилы. Просвет сосуда в центре сформированной гранулемы, как в мозге, так и в коже, распознается с трудом или совсем теряется в массе пролиферирующих клеток. В симпатическом отделе вегетативной нервной системы сыпнотифозные гранулемы образуются также, как и в головном мозге.
В коже в 90 % случаев возникает характерная экзантема. Сыпнотифозная сыпь (экзантема) появляется на коже на 3— 5-й день лихорадочного периода болезни. Морфологически она характеризуется описанными ранее изменениями сосудов микроциркуляторного русла и мелких артерий с образованием гранулем. В случае преобладания некротических васкулитов в коже могут появиться геморрагии (петехии), что обычно наблюдается при тяжелом течении сыпного тифа.
В головном мозге сыпнотифозные узелки образуются обычно на 2-й неделе заболевания и исчезают в начале 6-й недели. Они обнаруживаются в мосту и ножках мозга, подкорковых узлов, продолговатом мозге (особенно часто на уровне нижних олив), задней доле гипофиза. В белом веществе полушарий большого мозга узелки отсутствуют. Кроме того, в ткани головного мозга наблюдаются гиперемия, стазы, периваскулярные (главным образом перивенозные) муфты из плазматических и лимфоидных клеток, очаговая пролиферация микроглии. Альте-ративные изменения нервных клеток не достигают большой степени. На основании этих изменений можно говорить о развитии при сыпном тифе энцефалита, который сочетается с серозным менингитом. Указанные изменения ЦНС приводят к расстройствам сознания и психики больного, которые объединяются в понятие тифозного состояния (status typhosus), столь характерного для сыпного тифа.
В симпатическом отделе вегетативной нервной системы и ее ганглиях развиваются воспалительные изменения с образованием гранулем и инфильтратов из лимфоидных клеток, гиперемия; нервные клетки подвергаются значительным изменениям — возникает сыпнотифозный ганглионит. Воспалительные изменения обнаруживаются и в периферической нервной системе — неврит.
Сердце при сыпном тифе поражается постоянно, что выражается развитием дистрофических изменений миокарда или интерстициалъного миокардита, который проявляется в очаговой, реже диффузной инфильтрации стромы плазматическими клетками, лимфоцитами, образованием гранулем. Выраженность миокардита может быть различной.
Артерии крупного, среднего и мелкого калибра при сыпном тифе часто вовлекаются в процесс: наблюдаются некроз эндотелия, иногда сегментарные некрозы мышечной оболочки, что ведет к пристеночному или обтурирующему тромбозу и развитию локальных гемодинамических нарушений — гангрены конечностей, очагов некроза в головном мозге, сетчатке глаз.
Осложнениясыпного тифа многообразны и обусловлены изменениями сосудов и нервной системы. Часто развиваются трофические нарушения. В коже от небольшого давления возникают очаги некроза на выступающих участках кожи, пролежни. При подавлении секреции слюнных желез в связи с поражением шейных симпатических ганглиев создаются условия для развития вторичной инфекции: развиваются гнойный паротит и отит, заканчивающиеся сепсисом. При подкожных инъекциях лекарств появляются очаги некроза подкожной основы (клетчатки) — олеогранулемы (некроз жира может возникать и спонтанно). В результате нарушения кровообращения (васкулиты) и в связи с ослаблением деятельности сердца (миокардит) развиваются бронхит, пневмония. Осложнения при сыпном тифе во время эпидемических вспышек варьируют как по частоте, так и по характеру. В период Великой Отечественной войны осложнения наблюдались у 30 % больных сыпным тифом. Наиболее частыми из них были пневмония, пролежни, гнойный паротит, абсцесс подкожной клетчатки.
Смертьпри сыпном тифе наступает вследствие сердечной недостаточности (около 70 % случаев) или от осложнений.
В прошлом сыпной тиф сопровождался высокой летальностью, которая в отдельные эпидемии достигала 60—80 %. Наибольшая летальность отмечалась у людей старше 40 лет. Сыпной тиф у детей протекает легко с невысокой летальностью.
БОЛЕЗНЬ БРИЛЛА (СПОРАДИЧЕСКИЙ СЫПНОЙ ТИФ)
• Болезнь Брилла (син.: спорадический сыпной тиф, повторный сыпной тиф, рецидивный сыпной тиф, болезнь Брилла—Цинссе-ра и др.) — повторный (или поздний эндогенный рецидив) сыпной тиф вследствие активации риккетсий Провацека, сохранившихся в латентном состоянии в организме лиц, ранее перенесших сыпной тиф.
Эпидемиологически заболевание характеризуется спорадичностью, а клинически — доброкачественным, легким течением с сохранением основных черт эпидемического сыпного тифа.
История изучения и географическое распространение.В 1898 г. N.E.Brill в Нью-Йорке на фоне эпидемии брюшного тифа наблюдал случаи доброкачественного лихорадочного заболевания, сходного с легкой формой сыпного тифа. В 1934 г. H.Zinsser после изучения материалов о 538 больных, имигрировавших в свое время в США из Европы, выдвинул гипотезу о том, что данная болезнь является рецидивом перенесенного многие годы назад эпидемического тифа. В дальнейшем это предположение нашло подтверждение в трудах многих ученых. Международная классификация болезней, принятая на 19-й Всемирной ассамблее здравоохранения, допускает двойное название болезни — болезнь Брилла и болезнь Брилла—Цинссера. После второй мировой войны эта болезнь наблюдалась во многих странах Европы, в Австралии, Южной Африке. В нашей стране болезнь Брилла регистрируется с 1958 г.
Эпидемиология.Источником инфекции является больной человек. При завшивленности больные болезнью Брилла могут служить источником эпидемического сыпного тифа.
Особенностями эпидемиологии современного сыпного тифа, который в 60—100 % случаев представлен болезнью Брилла, является спорадичность, отсутствие завшивленности, очаговости и
характерной для эпидемического сыпного тифа сезонности. Болезнь регистрируется как в местах бывших эпидемий, так и на территориях, свободных от сыпного тифа, среди лиц, прибывших из неблагоприятных по нему зон. Спорадическим сыпным тифом болеют в основном лица пожилого и старческого возраста, пережившие эпидемии этой инфекции.
Этиология. Возбудителем болезни являются риккетсий Провацека, которые по морфологическим, биологическим, антигенным и другим свойствам аналогичны классическим штаммам. Лабораторные исследования и клинические наблюдения за больными, заразившимися через вшей от повторно болеющих, у которых первичное заболевание сыпным тифом протекало значительно тяжелее, чем это наблюдается при болезни Брилла, опровергают предположение о пониженной вирулентности возбудителя последнего. Более легкое течение болезни Брилла объясняется наличием остаточного иммунитета у повторно болеющих после ранее перенесенного сыпного тифа.
Патогенез и патологическая анатомия.Считают, что возникновение болезни Брилла обусловлено активизацией риккетсий Провацека, сохраняющихся в латентном состоянии в организме человека на протяжении длительного срока после перенесенного эпидемического сыпного тифа. На основании клинических и экспериментальных исследований высказывается предположение, что при латентной сыпнотифозной инфекции риккетсий Провацека находятся в оседлых (тканевых) макрофагах—звездчатых ретикулоэндотелиоцитах, макрофагах легких, гистиоцитах брюшины и кожи, которые обладают меньшей бактерицидной активностью: в них риккетсий защищены от действия специфических антител, а их локализация непосредственно в цитоплазме, а не в фагоцитарных вакуолях, позволяет избежать контакта с лизосомами. Латентная инфекция может вспыхнуть в результате воздействия на организм резких температурных колебаний (охлаждение), хирургических вмешательствах, шока, различных травм, инфекционных болезней и пр. Патогенез болезни качественно не отличается от такового при эпидемическом сыпном тифе, но процесс менее выражен. Характерно соответствующее поражение сосудов, наличие гранулем Попова и сосудорасширяющее действие токсина риккетсий. Выявляются гранулемы, хотя и в меньшем количестве, чем при сыпном тифе, в головном мозге, коже, надпочечниках, миокарде и в слизистых оболочках. Концентрация возбудителя в крови при болезни Брилла меньше, чем при эпидемическом сыпном тифе, поэтому выделение его затруднено.
Осложненияпри болезни Брилла наблюдаются в 5,3—14 % случаев. Чаще всего это пневмония. Тромбоэмболические осложнения обычно бывают у пожилых людей.
Прогноз.Как правило, благоприятный, летальность составляет 0,5—1,7 %. Чаще умирают люди пожилого и старческого возраста с неблагоприятным преморбидным фоном.
Редкость осложнений, отсутствие или невысокая летальность, быстрая реконвалесценция отличают болезнь Брилла от эпидемического сыпного тифа.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:
- Стафилококк на коже головы в волосах
- Гайро лечение лямблиоза у детей
- Степень осеменения стафилококков что это
- Золотистый стафилококк в анализе на дисбактериоз у грудничка
- Брюшной тиф гепатолиенальный синдром
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.










