Стафилококковый энтероколит у детей клинические рекомендации
Лекция № 4. Стафилококковая инфекция
Стафилококковая инфекция – большая группа заболеваний от легких локализованных форм до тяжелого септического процесса, вызываемых стафилококками.
Этиология. Стафилококки – клетки шаровидной формы, растут в виде гроздей и представляют собой факультативные анаэробы, хотя могут расти и в аэробных условиях. Различают два вида стафилококков:
1) S. aureus (золотистый стафилококк) – патогенный, вырабатывающий экзотоксин четырех типов:
а) альфа-токсин, обладающий антигенным и иммуногенным свойствами;
б) бета-токсин, вызывающий нарушение проницаемости сосудистой стенки;
в) гамма– и дельта-токсины, вызывающие лизис эритроцитов и других клеток крови человека.
Кроме того, они же могут вырабатывать и энтеротоксины.
S. aureus продуцируют ферменты, способные разрушать оболочки клеток, а освободившиеся жирные кислоты – нарушать процесс окислительного фосфорилирования.
Штаммы золотистого стафилококка вырабатывают желтый пигмент.
Постоянным критерием патогенности стафилококков является коагуляция плазмы, сохраняющаяся в процессе изменения устойчивости стафилококка.
S. aureus обладают лизоцимной активностью;
2) S. epidermidis – эпидермальный стафилококк, штаммы которого могут вызывать различные патологические процессы в ослабленном организме, особенно у новорожденных и недоношенных детей. Эпидермальный стафилококк вырабатывает пигмент белого цвета.
Стафилококки устойчивы к факторам внешней среды, кроме того, быстро приобретают устойчивость к широко применяемым антибиотикам.
Эпидемиология. Источником инфекции являются больные и носители патогенных штаммов стафилококка.
Наиболее опасны больные в остром периоде заболевания, так как выделяют наи-более патогенные штаммы стафилококка, обладающие устойчивостью к широко применяемым антибиотикам.
Инфекция распространяется контактным, пищевым и воздушно-капельным путями.
Стафилококковая инфекция чаще возникает спорадически, но возможны групповые, семейные заболевания, эпидемические вспышки в родильных домах и др.
Допускается и эндогенный путь инфицирования (аутоинфицирование).
Патогенез. Факторы, способствующие возникновению стафилококковой инфекции:
1) наличие входных ворот инфекции (кожа, слизистые оболочки ротоглотки и дыхательных путей, желудочно-кишечного тракта, конъюнктивы век и пупочная ранка);
2) превышение порога чувствительности организма раздражением, наносимым возбудителем;
3) отсутствие в организме специфической и неспецифической защиты.
На месте входных ворот возникает местный воспалительный процесс. В случаях высокой специфической реактивности организма патологический процесс может не развиться или ограничиться местной воспалительной реакцией. При снижении специфической иммунологической реактивности возможна генерализация процесса с развитием септицемии и септикопиемии, особенно у новорожденных и детей первых месяцев жизни.
1) токсическим компонентом, обусловленным поступлением из местного очага в кровь стафилококкового токсина и биологически активных веществ;
2) аллергическим компонентом, являющимся следствием циркуляции в организме поврежденных микробных клеток и изменения чувствительности макроорганизма к чужеродному белку;
3) стафилококковой инвазией вследствие резкого снижения иммунологической реактивности и повышения проницаемости сосудистой стенки в результате развития токсикоза и аллергии.
В развитии эндогенной инфекции играет роль состояние иммунологической реактивности ребенка, предшествующее лечение антибактериальными препаратами.
В патогенезе развития пищевой токсикоинфекции имеет значение величина инфицирующей дозы, количество выработанного энтеротоксина.
Патоморфология. Нагноение служит главным отличительным признаком стафилококковой инфекции. Местное размножение стафилококков в ткани приводит к образованию абсцесса. Выработка гиалуронидазы способствует дальнейшему распространению инфекции. В участках размножения возбудителя появляется большое число гранулоцитов, наблюдается тромбоз кровеносных сосудов и формирование фибриновых сгустков. В центре образовавшего участка происходит некроз, заполняющийся погибшими лейкоцитами, по периферии располагаются фибробласты.
В полости абсцесса находятся живые бактерии и лейкоциты. Прорыв абсцесса сопровождается бактериемией и диссеминацией инфекции.
Клинические проявления. Различают локализованные и генерализованные формы стафилококковой инфекции.
Чаще инфекция протекает в легкой локализованной форме с незначительно выраженной местной воспалительной реакцией и при отсутствии генерализованного процесса. Реже инфекция принимает тяжелый характер, выражается типичными симптомами интоксикации, глубокими местными изменениями, сопровождается бактериемией.
Болезни кожи. Гнойные заболевания кожи бывают первичными или вторичными, проявляются импетиго, фолликулитами, фурункулами, карбункулами, буллезным импетиго (пемфигус новорожденных, болезнь Риттера) и токсическим эпидермальным некролизом (болезнь Лайелла). Подобная же клиническая симптоматика наблюдается при вторичном инфицировании стафилококками ран и прежде всего ожоговой поверхности.
Заболевания дыхательных путей. Стафилококки весьма часто обнаруживаются в верхних дыхательных путях, но соответствующие заболевания развиваются сравнительно редко. Могут встретиться синуситы и воспаление среднего уха, вызванные золотистым стафилококком. Гнойный паротит относится к редким заболеваниям, но если он развивается, то возбудителем обычно служит золотистый стафилококк. Стафилококковые тонзиллиты и фарингиты встречаются редко – у детей со сниженной сопротивляемостью к инфекции. Золотистый стафилококк может быть причиной трахеита, напоминающего по своей клинической симптоматике картину вирусного крупа. У больных наблюдают выраженную лихорадку, лейкоцитоз и признаки тяжелой обструкции верхних дыхательных путей. Ларингоскопия или бронхоскопия не выявляют изменений надгортанника, но подглоточное пространство оказывается резко суженным, в трахее имеется густой гнойный секрет.
Стафилококковые пневмонии могут быть первичными или вторичными, если они развиваются после вирусной инфекции. У детей в возрасте до 1 года она начинается с появления свистящих хрипов на выдохе, напоминающих картину бронхиолита. Чаще всего резко повышается температура тела, появляются боли в животе, тахипноэ, диспноэ и признаки местной или диффузной бронхопневмонии либо долевой пневмонии. Стафилококки вызывают некротизирующие пневмониты, часто при этом развиваются эмпиема, пневматоцеле, пиопневмоторакс и бронхоплевральные свищи. Иногда стафилококковая пневмония сопровождается диффузными интерстициальными изменениями, характеризующимися выраженной одышкой и цианозом. Кашель может быть сухим. Кислородотерапия лишь незначительно повышает уровень оксигенации крови.
Сепсис может возникать при любой локализации этой инфекции и развивается остро с повышением температуры тела, ознобом, тошнотой, рвотой, болями в мышцах. В последующем микроорганизмы могут локализоваться в легких, сердце, суставах, костях, почках или мозге. В некоторых случаях развиваются диссеминированные формы стафилококковых инфекций, сопровождающиеся лихорадочным состоянием, болями в костях и суставах, высыпаниями петехиального, уртикарного, пятнисто-папулезного или пустулезного характера. Реже наблюдаются гематурия, желтушность, судороги, ригидность мышц шеи и сердечные шумы. Могут отмечаться лейкоцитоз или лейкопения, протеинурия, в осадке мочи – эритроциты и лейкоциты.
Болезни мышечной ткани. Развитие локализованных абсцессов в мышцах, не сопровождающихся септицемией, получило название тропического гнойного миозита. Продромальная симптоматика включает в себя фарингит, насморк, диарею и предшествующую развитию абсцесса травму. Основными компонентами лечения являются вскрытие абсцессов и введение антибиотиков.
Болезни сердца. Острый бактериальный эндокардит нередко развивается вслед за стафилококковой бактериемией и не всегда сопровождается изменениями сердечных клапанов. Нередко происходит перфорация клапанов сердца, развиваются абсцессы в миокарде, острый геморрагический и гнойный перикардит и синдром внезапной смерти.
Заболевания ЦНС. Менингит, вызванный S. aureus, нередко развивается после стафилококковой бактериемии, иногда при непосредственном проникновении инфекции из среднего уха, при остеомиелите костей свода черепа или позвоночника. Стафилококковый менингит может быть обусловлен травмой или инфицированием менингомиелоцеле. Инфекция после хирургических вмешательств чаще всего связана с заражением эпидермальными стафилококками. Золотистый стафилококк может быть причиной абсцесса мозга у 25 % больных.
Он же обычно вызывает эпидуральные абсцессы. Стафилококковую природу заболевания ЦНС следует предполагать в первую очередь у больных, у которых причиной стафилококковой бактериемии служит какой-либо первичный очаг.
Заболевание костей и суставов. Золотистый стафилококк чаще всего служит этиологическим фактором при остеомиелите и гнойном артрите у детей. Заболевание развивается при гематогенном распространении инфекции.
Болезни почек. Стафилококки вызывают развитие абсцессов в почках и околопочечной клетчатке. Стафилококковая инфекция мочевыводящих путей встречается редко.
Заболевания желудочно-кишечного тракта. Стафилококковый энтероколит обусловливается избыточным размножением стафилококков в ущерб обычной кишечной флоре и происходит при энтеральном лечении антибиотиками широкого спектра действия.
При этом развивается диарея с кровью и слизью в кале.
Пищевое отравление может быть вызвано приемом больших количеств энтеротоксина с зараженной стафилококками пищей. Через 2–7 ч после приема такой пищи внезапно развивается изнуряющая рвота, появляются обильные водянистые испражнения, но температура тела остается в пределах нормы или незначительно повышается.
Обычно через 12–24 ч эти симптомы исчезают. В некоторых случаях развивается шоковое состояние и наступает смерть.
Стафилококковая инфекция у новорожденных и детей первого года жизни. Заражение ребенка возможно в антенатальном периоде, во время родов или после рождения. При наличии инфекционно-воспалительных заболеваний у матери заражение плода может произойти трансплацентарным путем. Во время родов – при преждевременном отхождении околоплодных вод и предлежании плаценты. Различают локализованные (везикулопустулез, пузырчатку новорожденных, эксфолиативный дерматит Риттера, псевдофурункулез и др.) и генерализованные формы инфекции.
Локализованные формы инфекции могут протекать в легкой или тяжелой форме.
Легкие формы характеризуются наличием местного очага и незначительно выраженной интоксикацией, без нарушения общего состояния и патологических изменений со стороны других внутренних органов. Первичным очагом может быть катаральный или гнойный омфалит, псевдотуберкулез, везикулопустулез и др.
Тяжелые формы характеризуются выраженной интоксикацией, высокой температурой тела, наличием локализованного гнойного очага в виде флегмоны, абсцесса и др.
Наиболее тяжелое проявление инфекции – флегмона новорожденных, сопровождающаяся обширным нагноительно-некротическим процессом в подкожно-жировой клетчатке спины, шеи, поясничной области, груди, живота.
Нарушается состояние ребенка, появляются срыгивания, вялое сосание, плоская весовая кривая, затрудняющие дифференциацию с сепсисом.
Но исчезновение симптомов интоксикации в течение 3–7 дней на фоне проводимой антибиотикотерапии, снижение температуры тела до нормальных цифр, быстрая санация местного гнойного очага, отсутствие поражения других внутренних органов исключают сепсис.
Особенностью стафилококкового сепсиса у недоношенных новорожденных является наличие в основном септикопиемических форм, реже – септицемии. Он может сопровождаться наличием остеомиелита верхней челюсти и костей конечностей, флегмоной, гнойным менингитом, стафилококковой пневмонией, вторичным энтероколитом и др. Интоксикация выражается вялостью ребенка, отказом от груди, срыгиванием, диспепсическими расстройствами. Кожа – бледная с сероватым оттенком, реже желтушной окраски, характерно увеличение печени, развитие септических гепатитов.
Сепсис может протекать и при нормальной температуре, изменения со стороны периферической крови бывают менее выраженными, чем у детей старшей возрастной группы. Наличие в периферической крови лейкопении, анемии, тромбоцитопении, токсической зернистости нейтрофилов и другого является неблагоприятным прогнозом.
Диагноз. Стафилококковая инфекция диагностируется на основании выделения возбудителя из участков поражения на коже, полости абсцесса, крови, СМЖ или других участков. После выделения возбудитель идентифицируют с помощью окраски по Граму, реакций на коагулазу и маннитол. Чувствительность к антибиотикам и фаготипирование могут быть проведены при необходимости.
Диагноз стафилококкового пищевого отравления обычно устанавливают на основании клинических и эпидемиологических данных. Пища, послужившая источником пищевого отравления, должна быть подвергнута бактериологическому исследованию и проверена на содержание энтеротоксина, который определяют с помощью реакций диффузии в геле, ингибиции пассивной гемагглютинации и метода флюоресцирующих антител.
Антитела к тейхоевой кислоте удается обнаружить с помощью метода двойной диффузии в агаре. Эта проба имеет значение при диагностике стафилококкового эндокардита или септицемии.
Диагностическое значение при инфекциях, сопровождающихся стафилококковой бактериемией, может иметь определение стафилококкового пептидогликана и тест на антитела к IgG.
Лечение проводится с учетом формы, тяжести, периода заболевания и возраста ребенка.
При легких и изолированных формах инфекции у детей старшего возраста ограничиваются симптоматической и местной терапией. При среднетяжелых и тяжелых формах инфекции назначают комплексную терапию, направленную на ликвидацию возбудителя, дезинтоксикацию, восстановление обменных нарушений и повышение защитных сил организма. При необходимости применяются хирургические методы лечения.
Для лечения инфекции, особенно при тяжелых и генерализованных формах, применяют антибактериальные препараты широкого спектра действия.
Комплексная терапия тяжелых форм инфекции включает применение противостафилококкового иммуноглобулина, гипериммунной плазмы, стафилококкового бактериофага, переливание крови от иммунизированных стафилококковым анатоксином доноров.
Неспецифическая терапия сводится к применению дезинтоксикационных средств, белковых препаратов, десенсибилизирующих средств.
У детей раннего возраста при затяжном сепсисе, сопровождающемся истощением функции коры надпочечников, показаны стероидные гормоны (противопоказание – септикопиемия с низким показателем реактивности организма).
Для предупреждения и лечения дисбактериоза назначают нистатин, леворин, витамины группы В и С, бактерийные препараты, выбор которых зависит от возраста ребенка и характера нарушений микрофлоры.
Прогноз. Нелеченая стафилококковая септицемия приводит к летальному исходу в 80 % случаев и чаще. Уровень смертности при лечении антибиотиками снижается до 20 %. Неблагоприятным прогностическим признаком служит небольшое число лейкоцитов в крови (менее 5000) или уменьшение числа нейтрофилов до 50 % и менее.
Профилактика включает комплекс противоэпидемических и организационных мероприятий, направленных на предупреждение стафилококковой инфекции в родильных домах, лечебных стационарах и физиологических детских учреждениях.
Дети, перенесшие стафилококковую инфекцию, находятся на диспансерном наблюдении в течение 6—12 месяцев.
Данный текст является ознакомительным фрагментом.
Стафилококковым энтероколитом заболевают преимущественно дети раннего возраста, особенно недоношенные и дети с неблагоприятным преморбидным фоном, у которых снижена специфическая иммунологическая защита против стафилококка и в то же время защитные барьеры (кожа, слизистые оболочки) легко проницаемы для инфекции. Заболеванию особенно подвержены дети с наследственным иммунодефицитным состоянием.
Начало заболевания постепенное. Течение длительное. Различают первичный стафилококковый энтероколит и вторичный.
Первичный энтероколит развивается на фоне полного здоровья после контактов с больными гнойными заболеваниями или пищевым отравлением. Вторичный энтероколит развивается значительно чаще на фоне различных заболеваний (острые респираторные инфекции, пневмония, дизентерия) в результате экзогенной или эндогенной стафилококковой инфекции, как результат дисбактериоза (при длительном течении основного заболевания и применении, антибиотиков), а также при генерализованных формах стафилококковой инфекции (сепсис, пиодермия, стафилококковая пневмония).
В механизме развития вторичных стафилококковых энтероколитов придают значение аллергическим состояниям организма.
Патологоанатомические изменения при энтероколитах могут быть распространенными или ограниченными. Воспаление имеет серозно-десквамативный, фибринозно-гнойный или некротический характер. Некроз слизистой оболочки может распространяться до серозного покрова, при: этом образуются глубокие язвы с гнойной инфильтрацией их. дна и краев с большим количеством колоний микробов. В сосудах брыжейки па фоне нарушения кровообращения могут обнаруживаться тромбы.
В отдельных случаях воспаление имеет распространенный геморрагически-некротический характер с массивной лейкоцитарной инфильтрацией.
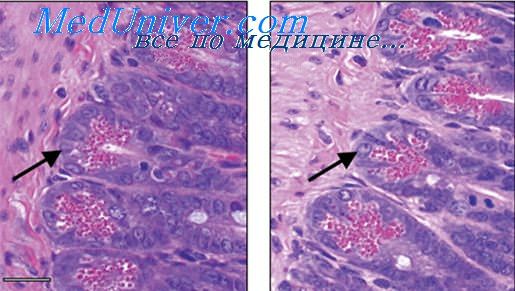
Наблюдаются редкие случаи стафилококкового псевдо-мембранозного энтероколита. Патогенез его не ясен: характеризуется развитием поверхностного некроза слизистой оболочки и образованием мембраны из омертвевшей части слизистой оболочки, пронизанной фибрином, слизью, лейкоцитами и бактериями.
При стафилококковом энтероколите возможны осложнения в виде перфорации стенки кишок, развития фибринозно-гнойно-калового перитонита, развития стафилококкового сепсиса. Смерть наступает от осложнений или токсикоза.
В этиологии и эпидемиологии кишечной коли-инфекции имеют значение патогенные штаммы кишечной палочки 0III-В4, 055-В5, 026-В6, 0145. Они отличаются от непатогенных штаммов кишечных палочек по антигенному строению (соматический антиген О, поверхностный — К с подгруппами А и В и жгутиковый — В).
Кишечная коли-инфекция — болезнь преимущественно детей 1-го года жизни, особенно новорожденных и недоношенных, у которых отмечается высокая восприимчивость к этой инфекции. Измененные защитные свойства организма ребенка, снижение его резистентности имеют основное значение для развития и тяжести течения кишечной коли-инфекции.
Заражение происходит от больных и реконвалесцентов контактным путем, через воду, молоко.
Возможна аутоинфекция, самозаражение. Патогенез кишечной коли-инфекции недостаточно изучен. Полагают, что основным условием развития заболевания является переселение кишечной палочки в верхние отделы желудочно-кишечного тракта, где в норме она не обитает. У новорожденных, особенно недоношенных, этому благоприятствуют возрастные особенности — сниженная кислотность и бактерицидность желудочного сока, высокая проницаемость эпителиального барьера кишок и эндотелиального барьера капилляров.
В патогенезе заболевания придают большое значение дисбактериозу. В эксперименте отмечают, что при нарушении нормальной флоры кишечника нарушается барьерная функция кишечной стенки. Энтеропатогенные бактерии проникают в стенку по межклеточным промежуткам и через микрососуды в кровь. Е. coli не способны к внутриклеточному паразитированию. Характерные проявления болезни вызывает энтеротоксин. Возникает токсемия с общим токсикозом, резким поражением капилляров и нервной системы.
Стафилококковым энтероколитом заболевают преимущественно дети раннего возраста, особенно недоношенные и дети с неблагоприятным преморбидным фоном, у которых снижена специфическая иммунологическая защита против стафилококка и в то же время защитные барьеры (кожа, слизистые оболочки) легко проницаемы для инфекции.
Подробнее о патологии
Заболеванию особенно подвержены дети с наследственным иммунодефицитным состоянием. Начало заболевания постепенное. Течение длительное. Различают первичный стафилококковый энтероколит и вторичный.
Первичный энтероколит развивается на фоне полного здоровья после контактов с больными гнойными заболеваниями или пищевым отравлением.
Вторичный энтероколит развивается значительно чаще на фоне различных заболеваний (острые респираторные инфекции, пневмония, дизентерия) в результате экзогенной или эндогенной стафилококковой инфекции, как результат дисбактериоза (при длительном течении основного заболевания и применении, антибиотиков), а также при генерализованных формах стафилококковой инфекции (сепсис, пиодермия, стафилококковая пневмония). В механизме развития вторичных стафилококковых энтероколитов придают значение аллергическим состояниям организма. 
Патологоанатомические изменения при энтероколитах могут быть распространенными или ограниченными. Воспаление имеет серозно-десквамативный, фибринозно-гнойный или некротический характер. Некроз слизистой оболочки может распространяться до серозного покрова, при: этом образуются глубокие язвы с гнойной инфильтрацией их. дна и краев с большим количеством колоний микробов. В сосудах брыжейки па фоне нарушения кровообращения могут обнаруживаться тромбы. В отдельных случаях воспаление имеет распространенный геморрагически-некротический характер с массивной лейкоцитарной инфильтрацией.
Наблюдаются редкие случаи стафилококкового псевдо-мембранозного энтероколита. Патогенез его не ясен: характеризуется развитием поверхностного некроза слизистой оболочки и образованием мембраны из омертвевшей части слизистой оболочки, пронизанной фибрином, слизью, лейкоцитами и бактериями. При стафилококковом энтероколите возможны осложнения в виде перфорации стенки кишок, развития фибринозно-гнойно-калового перитонита, развития стафилококкового сепсиса. Смерть наступает от осложнений или токсикоза.
Классификация заболевания
Классификация острых кишечных инфекций стафилококковой этиологии:
- Локализованные формы с поражением:
- кожи, подкожной клетчатки (стафилодермия, множественные абсцессы кожи, фолликулезы, стафилококковая инфекция со скарлатиноподобным синдромом);
- лимфатической системы (лимфаденит, лимфангоит);
- слизистых оболочек (конъюнктивит, стоматит);
- ЛОР органов (ринит, фарингит, ангина, аденоидит, синуиты, отит);
- костей, суставов (остеомиелит, артрит);
- дыхательной системы (ларингит, трахеит, бронхит, пневмония, плеврит); пищеварительной системы (эзофагит, гастрит, дуоденит, энтерит, колит, холецистит);
- нервной системы (менингит, менингоэнцефалит, абсцесс головного мозга);
- мочеполовой системы (уретрит, цистит, аднексит, простатит, пиелонефрит, абсцессы почек).
- Генерализованные формы:
- септицемия;
- септикопиемия.
- Легкая форма.
- Среднетяжелая форма.
- Тяжелая форма.
- выраженность синдрома интоксикации;
- выраженность местных изменений.
- По длительности:
- Острое (до 1 мес).
- Затяжное (до 3 мес.).
- Хроническое (более 3 мес).
- По характеру:
- Гладкое.
- Негладкое:
- с осложнениями;
- с рецидивами и обострениями;
- с наслоением вторичной инфекции;
- с обострением хронических заболеваний.
Причины и признаки энтероколита у новорожденных детей
Заболевания пищеварительного тракта у детей первых месяцев жизни, вызванные патогенными стафилококками, к сожалению, имеют тенденцию к распространению. Этому способствует высокая приспособляемость стафилококков к условиям окружающей среды, их быстрая адаптация к широко применяемым антибиотикам, а также их возрастающая токсичность. Стафилококковый энтероколит у грудных детей может быть первичным, когда возбудитель поступает в пищеварительный тракт ребенка с молоком матери, болеющей маститом, с зараженной молочной смесью, от членов семьи или обслуживающего персонала роддома, больницы, имеющих гнойничковые заболевания. В других случаях кишечное расстройство развивается у ребенка, болеющего пневмонией, отитом, гнойным воспалением пупочной ранки, пиодермией как осложнение основного заболевания.
У более старших причиной энтероколита может быть дисбактериоз, при котором проводится длительное лечение антибиотиками. Чаще всего причиной энтероколита у новорожденных является золотистый стафилококк, обязанный своим красивым названием золотистому пигменту, выделяемому возбудителем. Стафилококки поражают детей с ослабленным иммунитетом, с аллергией к стафилококковым антигенам, с нарушенной флорой кишечника. Размножаясь в пищеварительном тракте, микроорганизмы выделяют токсин, который ведет к кишечным расстройствам.
Симптомами энтероколита у детей являются срыгивания, рвота, вздутие живота, жидкий стул до 15 раз в сутки — желтый, водянистый, со слизью, зеленью, иногда с прожилками крови. Заболевание может протекать в легкой форме, когда состояние малыша практически не страдает, лишь жидкий стул с зеленью и слизью 5-6 раз в сутки напоминает о неблагополучии. В тяжелых случаях отмечается повышение температуры до 38 °С, а многократная рвота и частый жидкий стул быстро приводят к обезвоживанию.
Наиболее часто подвергаются стафилококковой агрессии дети первого полугодия, находящиеся на раннем смешанном или искусственном вскармливании, с сопутствующими рахитом, анемией, гипотрофией. Нередко имеются указания на внутриутробное инфицирование и длительный безводный период в родах. У значительной части грудничков при выписке из роддома наблюдаются гнойнички на коже, гнойное отделяемое из пупочной ранки. В этом случае признаки энтероколита у детей могут проявиться уже на первом месяце жизни.
В некоторых семьях стафилококковую инфекцию переносят и первый, и последующие дети. Наряду с вышеперечисленными причинами стоит подумать о носительстве патогенных стафилококков среди членов семьи и близких родственников, а также о соблюдении санитарно-гигиенического режима в семье.
Общая симптоматика выглядит таким образом:
- понос, режущие боли в животе, метеоризм;
- тошнота, рвота, отрыжка;
- повышение температуры, озноб;
- слабость, головная боль, потеря сознания;
- судороги;
- обезвоживание. запоры, чередующиеся поносом;
- кожа приобретает нездоровый вид, ломкость ногтей, волосы становятся тусклыми;
- наблюдается слабость и повышенная утомляемость;
- нарушена концентрация;
- ослабление памяти, расстройства сна;
- снижение иммунитета.
Диагностика стафилококковой инфекции
Опорно-диагностические признаки стафилококковой инфекции: характерный эпиданамнез; местный очаг стафилококковой инфекции; лихорадка; синдром интоксикации; полиорганность поражения; склонность к затяжному течению.
Лабораторная диагностика стафилококковой инфекции
Дифференциальная диагностика стафилококковой инфекции проводится с локализованными и генерализованными формами гнойно-воспалительных заболеваний другой этиологии. Клиническая диагностика без лабораторного подтверждения практически невозможна.
Средства лечения стафилококка у детей
Основным правилом медикаментозной терапии больных различными формами стафилококковой инфекции является рациональное сочетание антибактериальных препаратов и специфических средств. Большое значение имеет санация первичного очага, а при генерализованной инфекции — вторичных очагов. По показаниям назначают дезинтоксикационную и регидратационную терапию, проводят лечение неотложных состояний (инфекционно-токсический шок, сердечно-сосудистая, дыхательная недостаточность). Выбор антибактериальных препаратов зависит от формы и периода заболевания, тяжести процесса, возраста и преморбидного фона ребенка.
Антибактериальную терапию больных легкими и среднетяжелыми локализованными формами стафилококка проводят полусинтетическими пенициллинами (оксациллин, ампиокс), макролидами (эритромицин, рокситромицин), линкомицином. При тяжелых формах локализованной стафилококковой инфекции назначают аминогликозиды (гентамицин), рифампицин, цефалоспорины I поколения (цефазолин); при генерализованных формах — для лечения стафилококка назначают цефалоспорины II и III поколений (цефотаксим, цефтазидим, цефтриаксон, цефуроксим), аминогликозиды III поколения (нетилмицин, тобрамицин).
Нитрофурановые препараты (фуразолидон, фурадонин, фурагин, нифуроксазид) можно применять при различных формах стафилококковых заболеваний. В комплексном лечении детей, больных стафилококковой инфекцией важное значение имеет специфическая терапия. При затяжном характере течения стафилококкового процесса (пневмония, энтероколит, фурункулез, стафилодермия) применяют для лечения нативный стафилококковый анатоксин, который вводят подкожно по схемам: I схема — 7 инъекций (0,1 мл — 0,2 мл — 0,3 мл — 0,4 мл — 0,6 мл — 0,8 мл — 1,0 мл; курсовая доза 3,4 мл), препарат лечения стафилококка вводят с интервалом 2-3 дня; II схема — 5 инъекций (0,1 мл — 0,5 мл — 1,0 мл — 1,0 мл — 1,0 мл; курсовая доза 3,6 мл), препарат вводят с интервалом 1 день.
Стафилококковый бактериофаг применяют для лечения местно (при стафилодермии, фурункулезе, остеомиелите, инфицированных ранах), внутрь (при острых энтеритах, энтероколитах), подкожно или внутримышечно. Гипериммунный антистафилококковый иммуноглобулин показан больным тяжелыми и генерализованными формами стафилококковой инфекции, особенно детям раннего возраста. Препарат вводят внутримышечно в дозе 5-8 АЕ/кг массы тела в сутки ежедневно или через день; курс терапии — 5-7 инъекций. В тяжелых случаях дозу увеличивают до 20- 50 АЕ/кг.
Гипериммунная антистафилококковая плазма используется с первых дней болезни в терапии стафилококковой инфекции, сопровождающейся токсикозом; вводят внутривенно, ежедневно или с интервалом в 1-3 дня (5,0-8,0 мл/кг/сут.) в течение 3-5 дней. Наряду с этиотропным лечением, показано назначение иммуностимулирующих препаратов (метилурацил, натрия нуклеинат), пробиотиков (бифидумбактерин, лактобактерин, бактисубтил и др.), ферментов (креон, панкреатин, мезим-форте, абомин), витаминов (С, А, Е, группы В), симптоматических средств.
Диспансерное наблюдение. Дети, перенесшие любую форму стафилококковой инфекции, находятся на диспансерном наблюдении в поликлинике или стационаре, где проводилось лечение. Срок диспансеризации — от 1 мес. до 1 года и более.
Стафилококк это наследие на всю жизнь. Один раз, подхватив проблему бороться с ней можно всю жизнь. Но это не значит, что знать, как и чем лечить стафилококк у грудного ребёнка лишнее. Возможно, Ваше лечение окажется настолько эффективно, что малыш сможет надолго забыть о проблеме.
Огромное значение в терапии детей, больных энтероколитом, имеет диета, которое назначается с учетом возраста, тяжести состояния, стадии заболевания и характера вскармливания до болезни. Пищей номер один является грудное молоко, которое дается в первые сутки в сцеженном виде по 10-20 мл через 2 часа 10 раз в сутки. Остальной объем пищи восполняется глюкозо-солевыми растворами, чаем, питьевой водой. Количество вводимой пищи увеличивается осторожно, на 100-150 мл в каждые следующие сутки. Прикладывать к груди ребенка можно на 3-4-й день на 5-7 минут, продолжая давать достаточное количество жидкости.
При отсутствии грудного молока предпочтение отдается кисломолочным смесям, заквашенным на бифидобактериях, которые вытесняют патогенную флору из кишечника. При кишечных расстройствах нарушается всасывание и синтез витаминов (группы В, К, РР), следовательно, с первых дней заболевания ребенок должен получать различные витамины Снижение активности собственных пищеварительных ферментов требует помощи извне в виде приема ферментативных препаратов: фестала, энзистала, панкреатина, панзинорма и т. д.
Пребывание в роддоме
Также правильной тактикой является ранняя выписка роженицы с ребенком, если нет показаний для длительного пребывания в роддоме. Исследование на фенилкетонурию никаким образом не может являться основанием для длительного пребывания ребенка вместе с матерью в общей палате с единственной раковиной на десять коек и удобствами в конце коридора, которые являются одними для всего отделения.
Обработка предметов детского питания
Соски, бутылочки и прочие предметы для детского питания должны в обязательном порядке кипятиться или проходить процесс стерилизации в специальных стерилизаторах. То же самое относится и к пустышкам. Срок проведения подобных манипуляций зависит от варианта вскармливания ребенка, состояния иммунной системы малыша и отсутствия или наличия носительства или клиники стафилококков.
Совершенно очевидно, что искусственник, который в полгода перенес стафилококковую инфекцию, нуждается в более тщательном уходе, чем полностью здоровый малыш, который кормится материнским молоком.
Контакты между малышом и взрослыми
Поскольку большинство взрослых имеет высокий процент наличия хронических стафилококковых инфекций зубов, носовых пазух и ротоглотки, то в первые месяцы контакты ребенка с посторонними взрослыми следует ограничить. По той же причине нельзя позволять бабушкам и дедушкам, а тем более многочисленным родственникам и знакомым, целовать ребенка до 6 месяцев куда-либо, за исключением ножек и пяток.
Относительно навязчивой привычки некоторых мам водить ребенка до года:
- на массаж в общую поликлинику;
- на профосмотры без наличия показаний;
- записывать малышей в разнообразные развивающие клубы, в которых предметы общего пользования не подвергаются должной обработке, а скопление детей создает идеальные условия для процветания инфекции.
Это обстоятельство остается сугубо индивидуальным решением каждого, однако современным мамочкам следует особо тщательно взвешивать все риски от подобных мероприятий.
Профилактика стафилококковой инфекции
Здоровые малыши, которые имеют сильный иммунитет и не нуждаются в излишней стерильности, поскольку она только мешает закалять здоровую иммунную систему, однако стоит поговорить о детях, которые подвержены нападению клебсиелл и стафилококков вплоть до клинического или летального исхода заражения.
Необходимо сразу уточнить, что полное избавление организма от этой инфекции невозможно. Золотистый стафилококк способен выжить везде. Он отлично переносит:
Для уничтожения стафилококка предмет, который его содержит, должен поддаваться кипячению в течение 20-60 минут. Инфицироваться стафилококком повторно очень просто. После однократного перенесения стафилококкового энтероколита грудничок в большинстве случаев получает этого паразита на всю жизнь. Изменяется только место локализации бактерии в организме:
- повышается вероятность повторного заражения организма иными штаммами стафилококка и, как следствие, повторение желудочно-кишечного заболевания;
- у детей в первые годы жизни стафилококковые поражения чаще всего проявляются на коже и слизистой желудочно-кишечного тракта;
- у детей постарше бактерии перемещаются в нос, миндалины и околоносовые пазухи, вследствие чего у носителя появляются ангины, синуситы, которые впоследствии перерастают в хронический тонзиллит.
Именно поэтому первичная профилактика заражения золотистым стафилококком в местах проживания малыша должна быть направлена по пути:
- периодического мытья моющихся поверхностей при помощи обычного хозяйственного мыла и избавления от пыли в помещении;
- своевременного проветривания помещений.
Опасность патологии
При правильном и полноценном лечении стафилококкового энтероколита выздоровление прогнозируется в ближайшей перспективе. Болезнь в запущенной стадии чревата серьезными проблемами желудочно-кишечного тракта вплоть до заражения организма и летального исхода.
Стафилококк может быть причиной и других острых и хронических заболеваний дыхательных путей, нередко смешанного стафилококково-вирусного происхождения. Они могут наблюдаться и совместно с вирусным гриппом, что, часто приводит к летальному исходу, особенно при нерациональном лечении.
Читайте также:


