Стафилококковая пневмония ее морфологические особенности
1. Очаговая пневмония - один или несколько очагов инфильтрации размером 1-2 см.
2. Очагово-сливная - неоднородная массивная инфильтрация из нескольких очагов.
3. Сегментарная - границы инфильтрации четкие и повторяют границы сегмента.
4. Полисегментарная - инфильтрация в пределах нескольких сегментов.
5. Крупозная (лобарная) пневмония - характеризуется стадийными морфологическими и физикальными данными (крепитация).
Интерстициальная - редкая форма пневмонии с преобладанием изменений в интерстиции легких. Часто развивается у иммунокомпрометированных больных.
Пневмококковые пневмонии.. Начало острое, с озноба лихорадки, кашель с ржавой мокротой, боли в груди, боли в животе. Часто появляется герпетическая сыпь на 2-4 день болезни. втяжение межреберий, тахипноэ, тахикардия. Кашель появляется позднее, влажный со слизисто-гнойной мокротой . При перкуссии укорочение над областью воспаления. При появлении притупления исключить плевральный выпот. Вначале выслушиваются единичные, звонкие, крепитирующие хрипы на фоне ослабленного дыхания.. В крови гиперлейкоцитоз, а — 15-20*10
/л СОЭ-39-45мм/час.. Препарат выбора — пенициллин 100-150 1кг, ампициллин той же дозировки, амоксиклав, амоксициллин.
Стрептококковые пневмонии.Проявления теже. Пневмония развивается часто как осложнение кори, коклюша, гриппа и других ОРВИ. Поражается чаще нижние доли легкого, инфекция распространяется бронхогенно. В крови лейкоцитоз со сдвигом влево, СОЭ-25-40 мм/час. В лечении полисинтетические пенициллины,
Стафилококковые пневмонии у детей это опасная, быстро прогрессирующая инфекция. Неосложненные стафилококковые пневмонии не отличаются от других кокковых пневмоний. При осложненном течении начало острейшее, с первых часов развивается пневмонический токсикоз, гипертермия с ознобом, быстро прогрессирующая дыхательная недостаточность. рвота, абдоминальный синдром. Температура стойко держится героического характера 39-40-41. Кашель вначале сухой и щадящий, при развитии деструкции — влажный со слизистой мокротой. При перкуссии значительное притупление в области поражения. На ренгенограмме очаговые плотные тени сегментарного- полисегментарного характера.. В крови тоже,Лечение: гентамицин, левомицетин, , оксициллин, диклоксациллин 25-60-80 мг!кг — при неэффективности других.
Клебсиеллезные пневмонии у детей.Начало острое, внезапное. С первых дней заболевания подъем температуры, озноб, боли в боку. Кашель влажный, с вязкой мокротой в виде желеобразной слизи нередко окрашенной кровью. Лихорадка постоянного или ремитирующего характера с повторными ознобами, выражен токсикоз. При перкуссии укорочение или притупление в области поражения. Дыхание ослаблено. На R гр. гомогенное затемнение большей части или всей доли,. Лечение: гентамицин очень высокие дозы до 60 мг/кг. Цефриаксон в сочетании с гентамицином.
Хламидийные пневмонии у детей первых недель жизни. Передача внутриутробная, инранатальная. Развивается постепенно на 4-8 неделе жизни у ребенка появляется отрывистый пароксизмальный кашель. Через неделю присоединяется одышка до 50-60. температура в норме, нет интоксикации. Дыхание кряхтящее. Дыхательная недостаточность мало вьтражена. Газы крови не нарушены, может быть гипокапния. Аускультативно в легких у всех детей выслушиваются в большом количестве крепитирующие и мелкопузырчатые хрипы с обеих сторон.. В крови умеренный, эозинофилия 5-15%, СОЭ 40-50 мм/час. На рентгенограмме картина интерстициальной пневмонии, двусторонние мелкопятнистые тени. Препаратом выбора для грудных детей являются макролиды: Эритромицин 10-14 дней 40 мг/кг в сутки или рифампицин
Пневмония, вызванная гемофильной палочкой . начинается постепенно, течет длительно и тяжело. Течение продолжается несколько недель. Предшествует заболеванию инфекция носоглотки, отит, эпиглотит. Беспокоит кашель, часто без мокроты, повышается температура, одышка, в процесс вовлекаются бронхи, бронхиолы, надгортанник. Перкуторно-ограниченное притупление, выслушиваются крепитирующие хрипы. На рентгенограмме поражены преимущественно нижние доли. Процесс двухсторонний. В крови умеренный лейкоцитоз, лимфопения, нейтрофилез. СОЭ в норме. В лечении применяется левомицетин, цефалосиорины 2-3 поколения, цефотаксин. Детям старше 12 лет — фторхинолоны
Лечение и профилактика Fe анемии
Диета с увеличением потребления курицы,бобовых,печени.Препараты железа, Витамины В,С, микроэлементы, Адаптогены(повышают устойчивость к инфекциям),фитотерапия, гомеопатические средства.
Антенатальная профилактика. В течение всей беременности женщине следует принимать пролонгированные или комплексные препараты железа с поливитаминами. Приём этих препаратов необходимо продолжать и во время кормления ребёнка грудью. Кроме того, имеют значение предупреждение и лечение невынашивания и гестозов, полноценное питание, дозированная физическая нагрузка.
естественное вскармливание со своевременным введением соков и мясных продуктов;
профилактика других заболеваний раннего возраста;
адекватный режим, хороший уход, достаточное пребывание на свежем воздухе;
ежемесячный анализ периферической крови;
Не нашли то, что искали? Воспользуйтесь поиском:
Стрептококковые пневмонии, Возбудители - Диплококк Френкеля
(некротические изменения тканей, много стрептококков. По периферии легочная ткань с фибринозным выпотом, далее серозный экссудат без возбудителей ) Часто отмечаются поражения бронхов.
Стафилококковые пневмонии. Большие скопления стафилококков серозно-геморрагический экссудат, прогрессирующая лейкоцитарная инфильтрация. Очаги воспаления приобретают зональность строения, в центральных участках большие скопления стафилококков, множественные участки некрозов. Паренхима, бронхи , перегородка , лейкоцитарный вал по периферии, еще дальше – фибринозный и серозный экссудат, множ. очаги уплотнения. Может являться осложнением буллезной эмфиземы. Абсцесс легкого и гн. плеврит могут развиться.
66.Бактериальные пневмонии, вызванные грамотрицательными палочками: морфологические проявления, осложнения.
Две формы: клебсиелезная, Синегнойная.
Клебсиелезная (палочка Фридлиндера, тяжелое течение, долевая пнемония, обширные безвоздушные очаги, центральные участки бронхиол, ходов и альвелолярные ходы с рахлым лейкоцитарным экссудатом с фибрином и серозной жидкостью, в легком много палочек , окруженных слизистыми капсулами, активный фагоцитоз, на периферии альвеолы с серозным экссудатом, характерны лимфангиит и лимфаденит, могут выявляться участки некроза, ограниченные лейкоцитарным валом, поверхность легких зернистая, запах подгорелого мяса)
Синегнойная или псевдомоноз. Резкая гиперемия межуточной ткани, капилляры переполнены лейкоцитами, альвеолы с серозным экссудатом с примесью лейкоцитов и эритроцитов, крупные очаги некроза с массивными кровоизлияниями, поражения сосудов и бронхов. Альвеолярный экссудат содержит синегнойную палочку, по периферии – экссудат, фибрин.
Макроскопически 2 варианта:
1. с нечеткими геморрагическими уплотнениями и серо-желтыми участками некроза
2. с темно-серыми участками некроза и с темно-красным ободком
От участков некроза – запах жасмина.
67.Респираторный пневмоцистоз, кандидоз, аспергиллёз и криптококкоз: морфологические проявления, осложнения.
Пневмоцистоз – pneumocystis carinii, чаще развивается у недоношенных и больных детей, в острой фазе в просвете бронхиол и альвеол большое количество пневмоцист и большое кол-во нейтральных ГАГ, при микроскопии – пенистые белковые массы пневмоцист, при ЭМ – цисты, в альвеолах – единичные лейкоциты и макрофаги. Очаговые ателектазы и эмфиземы. В межуточной ткани – нейтрофилы, макрофаги. Лимфоциты, далее фиброз перегородок, легкие большие, резиновые, гладкие. Генерализация отсутствует.
Кандидоз – candida albicans, неспорообразующие грибы, псевдомицелий в ШИК- реакции.
Часто сочетается с кандидозом ЖКТ, реже изолирован. В легком – мелкие очаги фибринозного воспаления с некрозом в центре. В последствии – нагноение с образованием полостей, появление грануляционной ткани с исходом – фиброз. В бронхах – нити гриба и лейкоцитарный экссудат. Часто – некроз бронха. Может генерилизоваться с кандидозом различных органов.
Аспергиллёз – Aspergillus fumigatus, часто встречается у людей, контактирующих с голубями, ртом вскармливание , чесальщики волос, при нерациональной терапии , характерен легочный аспергиллез или болезнь Слайтера - Вирхова . 4 типа: негнойный, гнойный, аспергиллез с бронхоэктазом, туберкулоидный.
Криптококкоз - болезнь Буссе-Бушке, Возбудитель микоза — гриб Cryptococcus neoformans, имеющий характерную слизистую капсулу.
Патогенез. Развитию криптококкоза способствуют тяжелые заболевания крови, соматическая патология, эндокринопатии, иммунодефицитные состояния.
Патологическая анатомия. Для криптококкоза характерно развитие гранулем с некротическим, миксоматозным содержимым. При поражении легких наблюдаются абсцессы, бронхопневмонии, опухолевидные поражения с клеточными элементами острого и хронического воспаления. Многочисленные грибы окружены лимфоидными и гигантскими клетками.
Прочитайте:
|
Возбудителями являются различные штаммы стафилококка, чаще—золотистый стафилококк (51арЬу1ососси§ аигеиз ), реже—эпидермальный. В большинстве случаев развивается на фоне других инфекционных заболеваний, в первую очередь ОРВИ. Морфологические изменения в легких при стафилококковой пневмонии отличаются большим разнообразием. Следует отметить, что разделение пневмонии на отдельные морфологические формы в известной степени условно, так как морфологические проявления по ходу развития воспаления могут меняться, отражая динамику инфекционного процесса.
В самой острой стадии болезни в области скоплений стафилококков обнаруживается серозный или серозно-геморрагический экссудат, к которому примешиваются вначале единичные, а затем все возрастающие в числе лейкоциты. В дальнейшем очаги воспаления нередко приобретают типичную зональность строения. В центральных участках пневмонических очагов содержится много стафилококков. В области их скоплений наблюдаются в разной степени выраженные альтеративные изменения.
В ранней стадии болезни в респираторных отделах обнаруживается серозный или серозно-геморрагический экссудат с большим количеством стафилококков.
Полиморфно-ядерных лейкоцитов вначале мало, по мере развития воспаления число их увеличивается. В дальнейшем очаги воспаления часто приобретают своеобразную зональность строения. В центре очага видны скопление стафилококков и некротические изменения. Участок некроза окружен валом разной ширины из полиморфно-ядерных лейкоцитов, дальше располагается зона, где альвеолы заполнены фибринозным, серозным или серозно-геморрагическим экссудатом, не содержащим бактерий. Характерно гнойное расплавление легочной ткани с образованием абсцессов. Вначале распад обнаруживается в местах скопления бактерий.
Чаще всего некрозу подвергаются лишь отдельные клетки экссудата вблизи скоплений микробов. В других случаях некротические изменения захватывают не только эти клетки, но и альвеолярные перегородки и стенки бронхов. В окружности участка некроза образуется разной ширины вал из пенистых лейкоцитов, которые фагоцитируют стафилококки. В самых периферических участках пневмонического очага нередко располагаются альвеолы, выполненные преимущественно фибринозным и серозным экссудатом. Благодаря этим периферическим зонам процесс ограничивается, из-за чего его распространение по легкому происходит в основном бронхогенно.
При прогрессировании абсцедирующей пневмонии он захватывает обширные участки легочной ткани стафилококковая деструктивная пневмония. Этим изменениям нередко сопутствует фибринозно-гнойный или гнойно-некротический бронхит. Макроскопически при абсцедирующей пневмонии отмечаются множественные разной величины (ацинозные, лобулярные, сливные лобулярные) очаги серого или красного цвета с желтовато-серыми участками расплавления в центре, позднее выявляются полости, заполненные гноем. При острейшей форме преобладают кровоизлияния на фоне отека легких.
Макроскопически в легких видны мелкие, часто множественные, иногда сливающиеся вместе очаги уплотнения. Они красного или темно-красного цвета с серовато-желтыми участками в центре. При наиболее тяжелом течении болезни могут обнаруживаться довольно крупные очаги некроза, располагающиеся подплеврально, обычно в задних отделах легких. У отдельных умерших выявляется буллезная эмфизема.
Часто абсцедирующая пневмония сопровождается гнойным или фибринозно-гнойным плевритом, а при возникновении бронхоплеврального свища осложняется пиопневмото-раксом. Для стафилококковой деструктивной пневмонии у детей раннего возраста особенно характерны обнаруживаемые при рентгенологическом обследовании легких воздушные полости (буллы, пневматоцеле), которые могут быстро увеличиваться в количестве и размерах и столь же быстро исчезать. Наиболее вероятным представляется их возникновение в результате проникновения воздуха в межуточную ткань через дефект в стенке бронха в очаге деструкции, чему способствует клапанный механизм; роль клапана может выполнять, например, слизистая пробка. При разрыве буллы развивается пневмоторакс.
При менее выраженных стафилококковых поражениях легких некротические и перифокальные токсические изменения выражены слабее и могут даже отсутствовать. Нередко наблюдается развитие гнойного плеврита. Чаще всего он возникает в результате прорыва абсцесса легкого в плевральную полость.
Внелегочные осложнения: эмфизема средостения, гнойный лимфаденит, гнойный перикардит, гнойный отит, гнойный менингит, остеомиелит, сепсис.
Чаще поражаются верхние доли с образованием крупных плотных четко очерченных очагов серо-розового и серого цвета с гладкой или слегка зернистой поверхностью разреза. При надавливании с них стекает тягучий экссудат с примесью слизи, имеющий запах пригорелого мяса.
При наиболее тяжелой долевой пневмонии этой этиологии выявляются обширные безвоздушные очаги. При гистологическом исследовании в их центральных участках бронхиолы, альвеолярные ходы и альвеолы выполнены довольно рыхлым экссудатом с преобладанием лейкоцитов с умеренной примесью серозной жидкости и фибрина. В пораженных частях легкого постоянно выявляется громадное количество клебсиелл нередко со слизистыми капсулами. В более глубоко расположенных участках очагов практически все бактерии фагоцитированы лейкоцитами. На периферии очагов уплотнения имеется зона альвеол, заполненных густым серозным экссудатом. В ней также содержатся клебсиеллы. У большинства умерших имеются выраженные лимфангиты и лимфадениты.
У части больных выявляются инфаркты, занимающие до 1/3 доли легкого. От окружающей легочной ткани участок некроза отграничивается лейкоцитарным валом.
Макроскопически пневмония имеет вид крупных очагов, располагающихся главным образом в задних отделах долей. Легочная ткань в очагах поражения резко уплотнена, серовато-розового или серого цвета. Нередко встречаются кровоизлияния. Поверхность Разреза слегка зернистая или гладкая, с нее отделяется богатая слизью розовая жидкость. От ткани легкого часто исходит своеобразный запах, напоминающий запах пригорелого мяса.
Псевдомоноз легких (синегнойная пневмония). Синегнойная палочка (РзецДогпопаз аеги^поза) в настоящее время является одним из наиболее частых возбудителей деструктивных пневмоний у детей. Пневмония протекает тяжело, нередко со смертельным исходом.
Установлено, что высеваемость из верхних дыхательных путей синегнойной палочки, сапрофитирующей у 0,3—6% здоровых лиц, при развитии неосложненной пневмонии резко возрастает. Массивная антибиоти-котерапия способствует селекции синегнойной палочки, обладающей высокой естественной устойчивостью к антибиотикам и тропностью к эпителию дыхательных путей. В связи с этим у части больных пневмонией происходит быстрая элиминация из воспалительных очагов в легких кокковой флоры и замена ее синегнойной палочкой, которая определяет дальнейшее течение воспалительного процесса. Синегнойная палочка способна вызывать деструктивные изменения в легких также при первичном воздействии. При этом следует учитывать возможность попадания ее в легкие из кишечника при бактериемии.
Поражаются преимущественно нижние доли легких. Очаги пневмонии имеют вид серо-красных участков тестоватой или плотной консистенции с гладкой поверхностью на разрезе. В них обнаруживаются мелкие и более крупные серые очаги некроза, окруженные темно-красными ободками.
При микроскопическом исследовании выявляются очаги разной давности. В тех из них, которые соответствуют ранней стадии воспаления, альвеолы выполнены главным образом эритроцитами, серозной жидкостью с примесью отдельных полиморфноядерных лейкоцитов обращает на себя внимание большое количество грамотрицательных возбудителей. Выявляется резкое полнокровие межуточной ткани, как характерную особенность отмечают периваскулярную локализацию поражения.
На более поздней стадии процесса в очагах отмечаются массы некротического детрита с большим количеством палочек, местами здесь видны очертания омертвевших стенок альвеол. В некротический процесс вовлекаются также бронхиолы и мелкие бронхи. Участки некроза окружены зоной с выраженными нарушениями кровообращения в виде резкого полнокровия сосудов, стазов и кровоизлияний, клеточная реакция в этих участках выражена слабо. Обнаруживается васкулит, иногда с тромбозом сосудов. Дальше к периферии в просветах альвеол содержатся лейкоциты, макрофаги, иногда фибрин, а в самих периферических участках—серозная жидкость. Здесь также выявляются скопления палочек, часть которых фагоцитирована. В бронхах вне очагов некроза—явления гнойного или катарально-гнойного бронхита.
Тяжесть вызываемых изменений при псевдомонозе в значительной степени зависит от не связанных прямо с сероваром бактерий экзотоксина и ферментов патогенности.
Макроскопически проявления болезни могут быть двух вариантов:
1) нечеткие геморрагические уплотнения, иногда с серовато-желтыми участками некротизированной паренхимы в центре;
2) более плотные, темно-серые или коричневые некротические участки с умеренно приподнятыми краями, окруженные узким ободком темно-красного цвета. От очагов пневмонии может исходить запах триметиламина, напоминающий запах жасмина.
Легионеллез. Заражение происходит воздушным путем, возбудитель может существовать во внешней среде и поступать в организм человека с пылью, водой, кондиционированным воздухом.
Наибольшее значение имеет болезнь легионеров, представляющая собой очень тяжелую пневмонию. Во всех участках очагов воспаления имеются легионеллы, располагающиеся как свободно, так и в макрофагах и лейкоцитах. В пораженных участках накапливается экссудат из нейтрофильных лейкоцитов и макрофагов с примесью эритроцитов, фибрина и серозной жидкости, имеются также гиалиновые мембраны. В центре таких очагов резко преобладают лейкоциты, которые подвергаются типичному для этого заболевания кариорексису. Часто происходит тромбоз мелких кровеносных сосудов, в первую очередь вен, что способствует развитию относительно крупных зон некроза.
Макроскопически пневмония имеет характер очаговой или долевой. Поверхность разреза легкого серовато-красная или сероватая, с ржавым оттенком, нередко с абсцедированием. Оченьчасторазвивается серозный или серозно-фибринозный плеврит.
Возможна диссеминация легионелл, причем разными путями. При лимфогенном их распространении поражаются регионарные лимфатические узлы. Они увеличиваются в размерах, их синусы расширяются, содержат большое число бактерий. В этих узлах возникают некротические изменения. Возможна и гематогенная генерализация с поражением кожи в виде макуло-папулезной сыпи, эндокардитом, миокардитом, пиелонефритом, абсцессами в разных органах. Описываются поражения почек, имеющие характер шоковой почки. Отмечается также выраженная гиперплазия селезенки.
Пневмония, вызываемая кишечной палочкой, обычно развивается как проявление коли-сепсиса в терминальной стадии различных хронических заболеваний. В легких обнаруживаются мелкие, местами сливающиеся очаги уплотнения ткани серо-красного цвета с гладкой поверхностью разреза, нечетко отграниченные от окружающей ткани. При микроскопическом исследовании в альвеолах отмечается рыхлый экссудат, состоящий из полиморфно-ядерных лейкоцитов, отдельных макрофагов и небольшого количества серозной жидкости; в экссудате содержится много палочек, лежащих свободно или фагоцитированных лейкоцитами и макрофагами.
В дальнейшем в легких преобладает сравнительно однородный лейкоцитарный экссудат с примесью единичных макрофагов. Некротизация ни клеток экссудата, ни ткани легкого, связанная с воздействием этих бактерий, не определяется.
В очагах, существующих более длительный срок, преобладают макрофаги. Может возникнуть метапневмоническая эмпиема плевры. Очень редко происходит абсцедирование.
Пневмония, вызванной протеем.На самых ранних стадиях развития такой пневмонии в дистальных отделах дыхательных путей и в альвеолах выявляется серозно-геморрагичсский экссудат с примесью постепенно накапливающихся лейкоцитов и макрофагов. В этом экссудате содержится значительное количество бактерии, часть которых фагоцитирована. Верхние доли легких поражаются чаще нижних. Одни очаги представлены преимущественно серозно-геморрагическим экссудатом в альвеолах с полнокровными сосудами и кровоизлияниями в окружности, в других — альвеолы содержат лейкоциты, макрофаги, иногда фибрин. Типичным является то, что в участках, в которых скапливаются возбудители, развивается некроз, причём подвергаются некрозу по типу лизиса как клетки экссудата, так и сама легочная ткань. В некоторых случаях пневмония осложняется развитием абсцесса легкого и эмпиемы плевры.
Пневмонии с затяжным течением. При затяжном течении пневмонии воспалительный процесс не исчезает в сроки 6 нед – 8 мес от начала заболевания, характеризуются ослаблением острых явлений, появлением черт пролиферативного воспаления с тенденцией к развитию участков карнификации и интерстициального фиброза, уменьшением числа и размеров очагов поражения. В части случаев наблюдается абсцедирование. Для затяжных пневмоний закономерен распространенный катаральный или катарально-гнойный бронхит, который обычно не сопровождается деформацией бронхов, но тем не менее тормозит разрешение пневмонии и нормализацию вентиляции в легких. Характерна также неоднородность изменений в разных участках легкого (воспаление, ателектаз, эмфизема) и неодинаковая давность этих изменений.
Макроскопически собственно интерстициальные изменения обычно не выявляются. Микроскопически отмечаются в основном пролиферативные изменения с инфильтрацией межальвеолярных перегородок мононуклеарными элементами (лимфоцитами, плазматическими клетками, макрофагами), вследствие чего перегородки утолщаются (продуктивный альвеолит). Различают лимфоцитарную, гигантоклеточную и дескваматив-ную формы интерстициальной пневмонии; последняя сочетается с накоплением альвеолярных макрофагов в просвете альвеол. Следует, однако, отметить, что многие так называемые интерстициальные пневмонии отличаются хроническим течением и могут быть морфологическим выражением иммунного ответа легких при различных инфекционных заболеваниях.
Пневмонии, обусловленные разными причинами.Интерстициальная плазмоклеточная пневмония. Эпидемиология. Пнсвмоцисты, повсеместно распространенные простейшие. обнаруживают лишь в периферических дыхательных путях человека и некоторых животных, в том числе грызунов. Человек поражается в том случае, если у него подавлен иммунитет, он страдает хроническими болезнями, снижающими сопротивляемость организма: эту инфекцию приобретают недоношенные дети тяжело больные новорожденные
Патология. Инфильтрат в легком характеризуется подострым гранулематозным воспалением со скоплением плазматических клеток, лимфоцитов, эгтителиоидных и гигантских клеток типа Лангханса. При продолжающемся контакте с антигеном на месте воспаления развивается фиброз.
Аспергиллез легких.Многочисленные штаммы аспергилл потенциально патогенны для человека. Спектр изменении в легких очень широк и зависит от .вида контакта и состояния организма хозяина. Чаще встречается аллергическая реакция с бронхоспазмом. В большинстве случаев аллергический бронхолегочный аспергнлл е з встречается у детей с хроническими легочными заболеваниями. У некоторых больных иммунологическая реакция, обусловившая его развитие, оказалась генетически детерминированной. Аспергилломы, как правило, появляются в расширенных 'бронхах или застаревшей ту5еркулезной каверне. Обычно они ничем не проявляют себя. Однако есть сообщения об отдельных случаях проникновения аспергнлл в паренхиматозные органы здоровых детей, но инвазивный а с пер г.н л лез обычно развивается у больных, леченных иммунодепрессантами. При этом в процесс может быть вовлечен любой орган.
Наиболее тяжелые поражения в этом случае ^ а иваются в ЦНС, где развивается продуктивно-некротический лептоменингит и энцефалит с васкулитом и формированием кист на месте некрозов. Возможен также продуктивно-некротический фтальмит с отслойкой сетчатки.
Дата добавления: 2015-08-26 | Просмотры: 703 | Нарушение авторских прав
Стафилококковая пневмония, как правило, является бронхопневмонией, при ней макроскопически видны фокусы кровоизлияний, сероватые участки некрозов неправильного очертания и абсцессы. Микроскопически в респираторной части и в бронхах определяют серозно-гнойно-геморрагический экссудат со скоплением большого числа лейкоцитов, фагоцитированных и нефагоцитированных стафилококков, встречаются очаги некрозов и абсцессов,. При этом стенки полостей абсцессов представлены лейкоцитарными скоплениями и фибрином, наблюдаются септические тромбы в венах При затяжном течении возможно образование деструктивных бронхоэктазов, сетчатого и очагового пневмосклероза.
При стрептококковой пневмонии макроскопически имеет место спектр различных изменений от очаговой до лобарной пневмонии, при этом очаги, как правило, серо-пурпурного цвета на разрезе, в бронхиолах определяется бесцветный экссудат. Для гистологической картины характерно наличие некрозов ткани со стрептококками по периферии. Дистальнее центра некроза фибрин, нейтрофилы, фрагменты их ядер в альвеолах сменяются серозным экссудатом без стрептококков. Характерно наличие гиалиновых мембран. Довольно часто некрозы в бронхах и бронхиолах преобладают над некрозами в респираторной части легких.
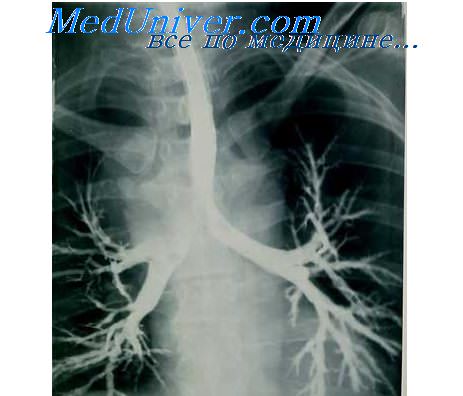
Клебсиеллезная пневмония носит лобарный характер, располагается, главным образом, в задних отделах легких, при этом легочная ткань уплотнена, серо-розового или серого цвета, выявляются обширные очаги безвоздушной ткани, нередко видны кровоизлияния, поверхность разреза слегка зернистая или гладкая, с нее отделяется тягучая слизистая розовая жидкость, от ткани исходит запах, напоминающий запах пригорелого мяса. При гистологическом исследовании в бронхиолах и альвеолярных ходах обнаруживают рыхлый экссудат с преобладанием неитрофилов с умеренной примесью серозной жидкости и фибрина, встречается множество клебсиелл, большая часть из которых фагоцитирована нейтрофилами, по периферии в альвеолах - густой серозный экссудат с клебсиеллами, часто встречаются лимфангиты и лимфадениты, а также инфаркты легкого, ограниченные лейкоцитарным валом
Для пневмонии, вызванной гемофильной палочкой, характерно сочетание ее с выраженным трахеобронхитом. Макроскопически напоминает очаговую пневмококковую пневмонию, на разрезе ткани легких очаги поражения серовато-красного цвета, с гладкой влажной поверхностью, могут поражаться все доли легких, но чаще нижние отделы (47%). Гистологически в бронхах и бронхиолах определяется слизисто-гнойный экссудат, стенки их инфильтрированы преимущественно лимфоцитами с примесью нейтрофилов, макрофагов, очаги некроза эпителия, в окружающих альвеолах - отек и интерстициальные кровоизлияния. Встречаются тромбы в мелких сосудах, чаще в острой фазе воспаления.
Легионеллезная пневмония макроскопически может быть очаговой и лобарной, на разрезе легкие имеют серовато-красный или сероватый вид с ржавым оттенком, встречаются мелкие полости абсцессов, довольно часто развивается серозный или серозно-фибринозный плеврит. Возможно распространение возбудителей по лимфатическим и кровеносным сосудам с поражением лимфоузлов, почек, сердца, кожи. Микроскопически в альвеолах экссудат состоит из нейтрофилов, макрофагов, отдельных эритроцитов, фибрина и серозной жидкости, встречаются гиалиновые мембраны, типичным считается значительный распад нейтрофилов с кариорексисом, обнаруживают тромбоз мелких вен, в зонах поражения можно встретить легионеллы, лежащие свободно, в цитоплазме лейкоцитов и макрофагов, иногда в просветах сосудов. Васкулиты встречаются в 30% наблюдений.
При микоплазменной пневмонии макроскопически, как правило, определяется поражение одной нижней доли, преимущественно перибронхиально, возможны субсегментарные ателектазы. На разрезе - легкие темно-красного цвета, слизистые оболочки бронхов умеренно полнокровны, в просвете их - вязкая сероватая, розоватая или красная слизь в умеренном количестве. Микроскопически в цитоплазме альвеолярного эпителия обнаруживаются мелкие тельца, окруженные просветленной цитоплазмой, сами альвеолоциты и их ядра увеличены в размерах, большинство клеток десквамируется в просвет, такие же изменения наблюдают в реснитчатых клетках бронхов. В просветах бронхов и альвеол - серозная жидкость с единичными или многочисленными эритроцитами, макрофагами, возможно - с небольшим числом нейтрофилов. Межальвеолярные перегородки полнокровны, местами утолщены, с ограниченными периваскулярными лимфоцитарными инфильтратами. Встречаются мелкие очаги дистелектазов.
При макроскопическом исследовании хламидийной пневмонии выявляют, что поражение чаще носит очаговый характер, реже - долевой, очаги поражения хорошо отграничены от неизмененной легочной ткани. Микроскопически в альвеолах обнаруживают серозный и фибринозный экссудат с примесью моноцитов, макрофагов и десквамированных альвеолоцитов, инфильтрацию межальвеолярных и междолевых перегородок моноцитами и нейтрофилами.
Читайте также:


