Стафилококковая диарея у детей
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Стафилококки это классические представители микрофлоры кожи и слизистых оболочек в изобилие населяющей наш организм. Подсчитано, что в среднем масса микрофлоры (то есть всех микробов населяющих организм человека) взрослого человека равняется примерно 3 кг. Конечно, основная масса бактерий микрофлоры организма сконцентрирована в кишечнике, однако на коже и слизистых рта и носа также проживает значительное количество бактерий.
Изучение микрофлоры организма полезно не только выяснением ее положительных качеств (в действительности популяции некоторых микробов, входящих в состав микрофлоры организма выполняют ряд исключительно важных и полезных для организма функций, например, синтез витаминов), но и тем, что это позволяет нам предупредить некоторые болезни, которые возникают в случае перехода микрофлоры в агрессивное состояние.
В действительности между организмом человека и населяющей его микрофлорой постоянно протекает борьба: микробы пытаются атаковать органы и ткани организма, который в свою очередь защищается при помощи собственных механизмов защиты. При этом, под действием описанных ниже механизмов защиты, численность микробов практически не увеличивается, а только уменьшается, а сами микробы являются неспособными проявить всю свою агрессивность. Основными механизмами защиты человеческого организма являются в первую очередь иммунная система, во-вторых, нормальный обмен веществ и нормальное функционирование жизненно-важных органов, а в-третьих, целостность слизистых оболочек и кожных покровов организма.
Основные формы болезней, вызываемых стафилококками
Для того, чтобы предотвратить возникновение пищевого отравления нужно, во-первых, соблюдать правила приготовления и хранения пищи (пищу нужно хранить на холоде), а во-вторых, не употреблять в пищу продукты питания сомнительно происхождения или продукты в качестве которых вы сомневаетесь.
Как лечить пищевые отравления, вызванные стафилококками?
Как и лечение любого другого пищевого отравления лечение пищевого отравления, вызванного стафилококками нужно начать с промывания желудка. Взрослые и дети постарше могут промыть желудок самостоятельно, детям младшего возраста нужно помочь, надавив на корень языка ложкой.
Для промывания желудка можно использовать просто теплую кипяченную воду, но лучше чай или бледно-розовый раствор марганцовки в кипяченной воде. Взрослым нужно выпить до литра такого раствора, а затем спровоцировать рвоту. Детям раствор для питья дают в количествах, в которых они способны его выпить. Лучше всего повторить промывание два или три раза пока в рвоте не будет содержаться частичек испорченной пищи, в которой еще содержатся токсины.
Для того чтобы предотвратить обезвоживание организма на весь период болезни нужно сохранить обильно питье – это особенно важно для детей. От пищи можно на некоторое время воздержаться или питаться печеными фруктами и сухарями.
Использовать средства от поноса типа Лоперамид можно, но с большой осторожностью и очень короткое время. Если у взрослого понос не прошел после приема 1-2 капсул, следует обратиться к врачу, так как вполне возможно, что понос вызван другой инфекцией.
Прием антибиотиков или других антибактериальных препаратов во время стафилококкового отравления не назначается, так как сами микробы, попавшие в кишечник для человека не опасны, а на активность токсинов антибиотики не влияют.
Отметим, что симптомы пищевого отравления вызванного стафилококками длятся не более 2 дней (если приняты все описанные выше меры). В случае если понос (диарея) продолжается более чем два дня или на фоне продолжающегося поноса поднялась температура или в каловых массах появились следы крови нужно срочно обратиться к врачу.
Лучшим средством профилактики стафилококкового отравления является соблюдение гигиенических правил по приготовлению и хранению пищи.
При появлении ангины лучше всего показаться врачу и получить курс лечения соответствующий серьезности болезни. В некоторых случаях в лечении ангины назначают антибиотики.
Стафилодермия
Это вид рассеянного микробного поражения кожи. Основными симптомами (проявлениями) стафилодермии являются: наличие воспаленных гнойничков расположенных на различных участках кожи рассеянно и сгруппировано, фурункул, ячмень и пр. Причин возникновения стафилодермии может быть множество: несоблюдение правил личной гигиены, гормональные изменения в организме подростков, нарушение работы эндокринной системы. Во всех случаях кожных стафилококковых инфекций нельзя предпринимать каких-либо мер лечения дома – это чревато серьезными последствиями. Нельзя выдавливать фурункулы (особенно те, что расположены на лице), а также нельзя самостоятельно принимать антибиотики. С другой стороны своевременное обращение к врачу (дерматолог, хирург, семейный врач) способствует скорейшему разрешению проблемы и предупреждает многие нежелательные последствия.
Панариций
Это воспаление кожной складки вокруг ногтя. Такое воспаление также часто вызывается Золотистым стафилококком. Обычно возникновению панариция способствует незначительное повреждение кожи (например, при нанесении маникюра) вокруг ногтя. Симптомы панариция известны всем – это покраснение и воспаление кожи вокруг ногтя, резкая болезненность воспаленного пальца, возможно небольшое повышение температуры. Панариций может протекать и с воспалением ногтевого ложа (паронихия), а также с глубоким проникновением инфекции (может развиться даже омертвение кости фаланги пальца). Сам по себе панариций не опасен – опасны его осложнения, связанные с распространением инфекции. Наиболее опасен панариций на большом и среднем пальцах, а также на мизинце. Анатомическое строение сухожилий этих пальцев предрасполагает к распространению инфекции, поэтому панариций на этих пальцах может привести к образованию флегмоны предплечья и кисти.
Панариций нельзя выдавливать или самостоятельно вскрывать. При несложном панариции больному могут помочь полоскание пальца в концентрированном солевом растворе, а также локальное наложение противомикробных мазей: левомиколь, мазь Вишневского и пр.
Стафилококковые инфекции с поражением внутренних органов
Как правило, являются следствием распространения инфекции из первичного очага или при первичном проникновении стафилококков с определенный орган. Чаще всего наблюдается стафилококковый пиелонефрит, стафилококковый цистит или уретрит. У детей малого возраста возможны стафилококковые энтериты. В некоторых случаях может наблюдаться стафилококковый эндокардит.
Стафилококковые инфекции внутренних органов проявляются специфическими признаками поражения того или иного органа (например, боли в пояснице при пиелонефрите, боли в низу живота при цистите), а также неспецифическими признаками инфекции: повышение температуры тела, разбитость, слабость.
Диагностика и лечение стафилококковых инфекций внутренних органов это дело специалистов. Чаще всего в лечении таких болезней применяют курс антибиотиков. Доза антибиотика и длительность лечения определяется лечащим врачом.
Септические формы стафилококковой инфекции
Всегда приводят к крайне тяжелому состоянию больному. Такое состояние еще называется заражением крови. Заражение крови может возникнуть из-за проникновения в кровь большого числа микробов и их токсинов. Такое может произойти из-за попыток самостоятельно лечить фурункул или другое гнойное заболевание вызванное Золотистым стафилококком. У женщин тяжелый токсико-септический шок может развиться из-за использования во время менструации вагинальных тампонов.
В случае заражения крови состояние больного резко ухудшается, резко повышается температура, уменьшается количество выделяемой мочи, пульс учащается, а на коже может появиться сыпь. В таких случаях больного нужно срочно госпитализировать, ведь заражение крови или токсико-септический шок это смертельно опасные состояния. Лечение этих болезней проводится под строгим контролем врачей.
Библиография:
- Кузнецова Е.А. Микробная флора полости рта и ее роль в развитии патологических процессов, М., 1996
- Медицинская микробиология, Воен.-мед.акад.,Санкт-Петербург, 1999
- Диагностика и лечение основных инфекционных заболеваний в современных условиях , Минск, 1990
Заболевание чаще вызывают золотистый и белый стафилококк, вырабатывающие энтеротоксин. Энтеротоксин является экзотоксином. Оказывает специфическое антигенное и иммуногенное действие.
Стафилококковая кишечная инфекция протекает по типу пищевой токсикоинфекции и стафилококковых энтероколитов.
Микробы и их токсины вызывают острый гастроэнтерит с явлениями нарушения кровообращения (полнокровие, стазы, кровоизлияния), некрозом слизистой оболочки, проникающим на разную глубину, инфильтрацией слизистой оболочки и подслизистой основы преимущественно лейкоцитами. В лимфатическом аппарате кишечника отмечается гиперплазия с интенсивным распадом лимфоцитов и гистиоцитарных элементов.
Начало заболевания энтероколитом постепенное, течение - длительное. Различают первичный стафилококковый энтероколит и вторичный. Первичный энтероколит развивается на фоне полного здоровья после контакта с больным или как пищевая токсикоинфекция. Вторичный энтероколит развивается значительно чаще: во-первых, на фоне различных заболеваний (респираторная инфекция, пневмония, сальмонеллезы, дизентерия; во-вторых, как результат дисбактериоза при длительном течении основного заболевания и применения антибиотиков, а также при других формах стафилококковой инфекции (сепсис, пиодермия, стафилококковая пневмония). В этих случаях стафилококк попадает в кишечник гематогенным путем.
Патологоанатомические изменения при энтероколитах могут быть распространенными или ограниченными. Воспаление может носить характер катарально-десквамативного, катарально-гнойного, фибринозно-гнойного, некротически-язвенного или геморрагически-некротического с массивной лейкоцитарной инфильтрацией. Некроз стенки кишки может распространяться до серозного покрова, при этом образуются глубокие язвы с гнойной инфильтрацией дна и краев, с большим количеством колоний микробов. В сосудах брыжейки на фоне нарушенного кровообращения могут обнаруживаться тромбы.
При стафилококковом энтероколите возможны осложнения в виде перфорации язв, гнойно-калового перитонита, стафилококкового сепсиса. Смерть наступает от осложнений или от токсикоза.
Кишечная коли-инфекция
Эшерихиозы — группа инфекционных болезней, вызываемых патогенными серотипами кишечной палочки, протекающих с интоксикацией, лихорадкой, преимущественным поражением ЖКТ, реже — мочевыводящих, желчевыводящих путей, других органов или с развитием сепсиса.
Этиология и патогенез. Большинство инфекций вызывает Escherichia coli. Кишечная палочка — типичный представитель нормальной аэробной микрофлоры толстой кишки. Патогенные свойства контролируются плазмидами и связаны со способностью Escherichia coli выделять токсины, их способностью к адгезии и инвазии в клетки слизистой оболочки кишечника. По структуре О- и Н-антигенов выделяют пять основных групп диареегенных эшерихий:
1.Энтеропатогенная группа. Патогенез поражений обусловлен адгезией бактерии на эпителии кишечника и повреждением микроворсинок, но не инвазией в клетки. Вызывают развитие воспалительного процесса преимущественно в тонкой кишке с развитием симптоматики острой диареи у детей первого года жизни, в т.ч. у новорождённых. Эшерихии ответственны за развитие вспышек диарейных заболеваний в родовспомогательных учреждениях. Поражения характеризуются выраженными болями в животе, рвотой, водянистым стулом без примеси крови.
2.Энтероинвазивная группа. Обладают инвазивными свойствами и вызывают развитие воспалительных изменений в слизистой оболочке толстой кишки. По морфологическим и культуральным свойствам сходны с шигеллами и вызывают диарею, напоминающую шигеллёзы. Поражения (преимущественно дистальный колит) характеризуются выраженными болями в животе, профузной диареей с примесью крови. На инвазивность микроорганизмов указывает большое количество полиморфноклеточных нейрофилов в испражнениях.
3.Энтеротоксигенная группа. Основные возбудители диарей путешественников и детских диарей в развивающихся странах. Факторы патогенности — ворсинки или фимбриальные факторы, облегчающие адгезию на эпителии, способствующие колонизации нижних отделов тонкой кишки и определяющие способность к образованию термолабильного и/или термостабильного энтеротоксинов. Вызывают развитие холероподобных форм кишечных инфекций у взрослых и детей.
4.Энтерогеморрагическая группа представлена сероварами О26, О111, О157:Н7. Вызывают диарею с примесью крови (геморрагический колит) при полном отсутствии лейкоцитов в испражнениях и признаков лихорадки, гемолитико-уремический синдром и тромбоцитопеническую пурпуру.
5.Энтероадгезивные (энтероаггрегативные) кишечные палочки не образуют цитотоксины, не инвазируют в клетки эпителия и не имеют плазмидный фактор адгезии, присутствующий у энтеропатогенных эшерихий. Согласно имеющимся единичным описаниям, клиника поражений аналогична симптомокомплексу сравнительно умеренных шигеллёзов.
Патологоанатомические изменения имеют очаговый или распространенный характер. В части случаев возникают только дистрофические изменения энтероцитов на фоне циркуляторных нарушений (отека, полнокровия, кровоизлияний). В других случаях развивается катарально - десквамативный и геморрагический энтерит или энтероколит с нерезкой инфильтрацией слизистой оболочки и подслизистой основы лимфогистиоцитарными клеточными элементами, плазматическими клетками и небольшим количеством лейкоцитов. Отмечается поверхностный некроз, десквамация эпителия, кровоизлияния с накоплением катарального и геморрагического экссудата в просвете кишок.
При затянувшемся течении болезни развиваются трофические язвы в тонком, реже в толстом кишечнике, а также атрофия лимфоидного аппарата. Язвы неглубокие, локализуются преимущественно по линии прикрепления брыжейки. В длительно существующих язвах отмечают явления склероза. Выделяют продуктивно-атрофическую форму энтерита и колита с разрастанием склерозирующейся грануляционной ткани в атрофированной слизистой оболочке. При кишечной коли-инфекции в паренхиматозных органах, в ЦНС возникают дистрофические изменения, характерна выраженная жировая дистрофия печени.
Коли-инфекция может осложняться пневматозом слизистой оболочки, подслизистого слоя и иногда серозного покрова. Часто наблюдается наслоение вирусно-бактериальной инфекции. У детей первого полугодия жизни возможно развитие коли-сепсиса. Причиной смерти является токсикоз, эксикоз, нарушение обмена веществ с резким истощением, сепсис, пневмония.
Бактерии, относящиеся к роду стафилококков, всегда живут вокруг нас. Иногда они не причиняют никакого вреда человеческому организму, но в ряде случаев могут вызвать инфекционные заболевания, при которых в воспалительный процесс вовлекаются различные органы и ткани. В этой статье мы поговорим о стафилококковой кишечной инфекции в детском возрасте.
Роль стафилококка в возникновении кишечных инфекций у детей
Стафилококк, попадающий в желудочно-кишечный тракт ребенка, может вызывать инфекционный процесс, клиническая картина которого довольно-таки разнообразна. Всего различается три вида стафилококков, каждый из них может стать причиной болезни у ребенка: золотистый, эпидермальный и сапрофитный стафилококк.
Отличительными особенностями данных бактерий является то, что они располагаются гроздьями в мазке, имеют форму шара, не обладают подвижностью, не могут образовывать споры, не имеют жгутиков.
Патогенность стафилококков обусловлена тем, что они выделяют несколько токсинов и ферментов, которые поражают ткани человека. Кроме того, эти бактерии очень устойчивы к влиянию на них средовых факторов, поэтому они долго остаются жизнеспособными на предметах, в продуктах питания и во внешней среде. Однако банальное кипячение и воздействие дезинфицирующих средств на них губительно.
Иногда кишечной инфекцией, ассоциированной с заражением стафилококком, болеют целыми семьями или группами (в организованных коллективах), но единичные случаи болезни тоже встречаются. Попадают опасные бактерии к ребенку через рот. То, насколько выраженными будут симптомы, зависит от возраста детей и наличия у них выраженных проблем со здоровьем.
Как можно заразиться стафилококковой инфекцией?
Заразиться стафилококковой кишечной инфекцией можно от человека, который уже ею болен или является носителем бактерии (то есть, явных симптомов болезни у него нет, но он опасен для окружающих). Описана роль и домашних животных в распространении и передаче инфекции среди людей, но этот источник инфекции признан второстепенным.
Заразиться стафилококковой инфекцией можно по-разному: и в быту, и при контактах, и при разговоре, и с продуктами питания и др. Самыми опасными продуктами питания для детей и взрослых в отношении стафилококковой инфекции являются следующие: молоко и молочные продукты, кондитерские изделия, торты и пирожные с кремом.
Диарея, лихорадка и другие симптомы стафилококковой инфекции
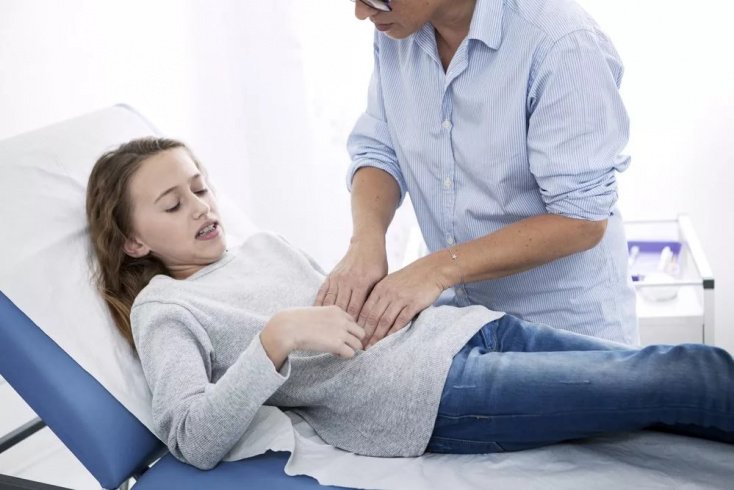
Стафилококковая кишечная инфекция у детей протекает в разных формах: пищевая токсикоинфекция, энтерит, энтероколит. Скрытый период болезни продолжается от 8 часов до 3-5 дней.
- Пищевая токсикоинфекция (гастрит, гастроэнтероколит)
Такой формой болезни обычно заболевают дети старшего возраста. Уже в первые сутки болезни ребенка беспокоит интоксикация и диарея. Стул жидкий и частый, в нем могут обнаруживаться примеси слизи и крови. В ряде случаев появляется геморрагическая сыпь (по типу мелких кожных кровоизлияний), она проходит у детей бесследно.
Если ребенок будет вовремя осмотрен врачом, и он будет получать полноценное лечение, то уже через пару дней у него не останется и следа от интоксикации, а концу недели можно будет уже говорить о выздоровлении. Осложнения для данной формы болезни не характерны.
- Энтерит (воспаление тонкого кишечника) и энтероколит (воспаление и тонкого и толстого кишечника)
Эта форма инфекции может быть первичной (при непосредственном попаданий бактерий в пищеварительный тракт) и вторичной (то есть, развиться при попадании возбудителя из других воспалительных очагов). Чаще болеют дети раннего возраста.
Первичный энтерит и энтероколит чаще встречается у детей, которым уже исполнилось полгода. Причем многие дети находятся на искусственном или смешанном вскармливании. Попадают стафилококки в детский организм преимущественно с пищей. Но некоторые родители отмечают в самом начале болезни наличие катаральных явлений у ребенка. Это может свидетельствовать о том, что возбудитель попал в кишечник из носоглотки.
Обычно дети болеют этой формой инфекции нетяжело, без осложнений. Главными симптомами являются диарея и боли в животе (беспокойство малыша). Выздоровление длится долго. В это время может периодически отмечаться неустойчивый стул малыша.
Свои особенности стафилококковой инфекции отмечаются у новорожденных. Они обычно заражаются опасными бактериями еще в роддоме, причем часто стафилококк они получают от матери. Симптомы разворачиваются к концу первого месяца жизни. На первый план выходит диарея, в стуле обнаруживаются примеси зелени, слизи, иногда крови. Болезненность живота, ложные позывы на дефекацию не характерны. Еще стоит обратить внимание на постоянную субфебрильную температуру у новорожденных, хотя для ее повышения нет явных оснований.
Вторичный энтероколит и энтерит у малышей развивается тогда, когда стафилококк попадает в кишечник с током крови из других очагов. Эта форма болезни тяжелая, ребенок испытывает сильную интоксикацию. Симптомы со стороны кишечника (диарея, рвота и срыгивания) переплетаются с симптоматикой со стороны других органов.
Диагностика и лечение стафилококковой инфекции у детей

В диагностике стафилококковой инфекции у детей применяются следующие методы:
- Бактериологическое исследование (посев фекалий, промывных вод желудка, остатков пищи и др.);
- Серологический метод (исследование антител к возбудителю).
Как лечится стафилококковая кишечная инфекция у детей?
В последнее время в отечественной и зарубежной литературе имеются сообщения о значении патогенного стафилококка как этиологического фактора в развитии желудочно-кишечных заболеваний у детей. Встречаются также сообщения, указывающие на их возрастающую роль.
Поражение пищеварительного тракта стафилококковой этиологии может быть первичным, когда происходит пероральное инфицирование, и вторичным, в этом случае наблюдается эндогенное инфицирование, которое присоединяется на каком-то этапе к основному заболеванию. Кишечному расстройству в этих случаях предшествуют острое респираторное заболевание, пневмония, отит. Заболевание развивается как результат аутоинфекции на фоне длительного применения антибиотиков, из-за развившегося дисбактериоза, а также как проявление стафилококковой инфекции, при токсико-септических состояниях новорожденных, стафилококковых пневмониях, отитах, стафилодермиях и других заболеваниях (например, стрептодермии и т.д.).
Описаны случаи тяжелых стафилококковых энтероколитов, пищевые токсикоинфекции при массивном попадании патогенного стафилококка с пищей. Удельный вес кишечных заболеваний стафилококковой этиологии в сумме острых желудочно-кишечных заболеваний у детей первого года жизни, поступающих в диагностические отделения, колебался по годам и по данным разных авторов от 3,4 до 12,0 - 16,0%-39,1%. Выявлены различные ассоциации микробов с патогенным стафилококком: при кишечных колиинфекциях у 9,6 - 12,0% больных, при дизентерии - у 4,8- 8,1% больных. По нашим данным, ассоциации патогенного стафилококка с ЭПКП отмечались у 6,3% больных.
При изучении этиологии желудочно-кишечных расстройств у детей, находящихся в детских больницах, на патогенный стафилококк нами было обследовано 666 детей раннего возраста, из них с диагнозом пневмонии и парентеральной диспепсии - 184 ребенка, с диагнозом пневмонии - 306, с различными желудочно-кишечными заболеваниями - 130 и 46 здоровых детей, посещавших ясли. Всего было сделано 1406 исследований (работа проводилась совместно с микробиологом Ф. А. Повышевым). Патогенность стафилококка определялась на основании выраженных гемолитических и плазмокоагулирующих свойств микробов, ферментирования ими маннита, в некоторых случаях производилась дерматонекротическая проба на кроликах. Патогенный стафилококк из фекалий был выделен у 10,7% обследованных детей. У детей, больных пневмонией и парентеральной диспепсией, патогенный стафилококк был выделен в 13,6±2,5% случаев, у детей с желудочно-кишечными заболеваниями - в 10,0 ±2,6%, У больных пневмонией без дисфункции кишечника - в 9,8±1,7% и у 6,5±2,5% здоровых детей. Таким образом, выделение патогенного стафилококка еще не говорит о нем как о возбудителе данного заболевания.
В патогенезе стафилококковых диарей большое значение имеют состояние макроорганизма, снижение его реактивности, развитие аллергических реакций к стафилококковым антигенам и нарушение нормальной флоры кишечника. Вопрос о причине приобретения стафилококком патогенных свойств объясняется главным образом широким внедрением антибиотикотерапии, длительным их применением, в результате чего развивается дисбактериоз, а также влиянием антибиотиков на сам стафилококк. Особенно уязвимым является организм новорожденных и детей первого года
жизни.
Нами при изучении общей бактерицидности сыворотки крови при желудочно-кишечных и других заболеваниях, в том числе и при стафилококковой диарее (всего было сделано 230 исследований у 198 детей в возрасте от 2 недель до 2 лет), установлена низкая бактерицидность сыворотки крови по отношению патогенного стафилококка. Полное отсутствие бактерицидности было в 65,2±3,9%; случаев, и у остальных больных индекс бактерицидности был чрезвычайно низким.
Патогенные штаммы стафилококка, заселяя кишечник, размножаясь и выделяя токсин, вызывают кишечные расстройства. В ряде случаев при этом возникают разнообразные морфологические изменения в виде язвенного поражения кишечника - язвенный колит, энтероколит или язвенный стафилококковый энтерит. По данным В. М. Афанасьевой, при стафилококковых поражениях желудочно-кишечного тракта на секции наблюдался серозно-десквамативный, фибринозно-гнойный и катарально-некротический воспалительные процессы в тонком кишечнике, в некоторых случаях во всех отделах желудочно-кишечного тракта. В ряде случаев наблюдались перфорации язв и развитие фибринозно-гнойного перитонита. По данным Г. А. Тимофеевой и др., воспалительный процесс в кишечнике при стафилококковых диареях чаше носит серозно-десквамативный характер, реже - фибринозно-гнойный или некротический. Решающим патогенетическим фактором в возникновении язв кишечника у детей первого года жизни, по мнению патологоанатома И. Н. Мирончика, является не энтеральная или парентеральная микрофлора, а крайняя неполноценность иммунной реактивности и циркуляторный некроз.
Диарея - обильный или водянистый стул и/или учащенные позывы к опорожнению кишечника. К факторам риска относится несоблюдение правил личной гигиены при приеме пищи; возраст, пол, генетика значения не имеют.
Несмотря на то что диарея сама по себе не является заболеванием, ее появление может служить симптомом наличия скрытого расстройства.
В некоторых случаях приступы диареи сопровождаются болью в области живота, его вздутием, потерей аппетита и рвотой. В тяжелых случаях диарея в состоянии привести к обезвоживанию организма, что может угрожать жизни пациента, особенно если больной - маленький ребенок или пожилой человек.
Приступы диареи чаще всего говорят о наличии гастроэнтерита или же пищевого отравления.
Причиной возникновения диареи, которая внезапно проявляется у здорового в других отношениях человека, чаще всего является испорченная еда или загрязненная вода. В таких случаях диарея может длиться от нескольких часов до 10 суток. Эта разновидность диареи чаще всего поражает людей, путешествующих по развивающимся странам, где при приготовлении пищи могут не соблюдаться должным образом правила гигиены и санитарные нормы. Также диарея может вызываться вирусной инфекцией, передающейся при близком контакте с больным. Инфекционный гастроэнтерит - самая распространенная причина возникновения диареи у детей младенческого и младшего возраста.
Люди с пониженным иммунитетом, например, пациенты, страдающие СПИДом, оказываются более восприимчивыми к вирусному гастроэнтериту. Кроме того, течение заболевания у таких больных оказывается более тяжелым.
Причиной затяжной формы диареи может быть хроническое воспаление кишечника, возникающее при таких заболеваниях, как болезнь Крона, язвенный колит, или при некоторых других расстройствах, характеризующихся невозможностью всасывания питательных веществ тонким кишечником. Лактозная непереносимость, расстройство, при котором организм не может расщеплять и поглощать лактозу (натуральный сахар, содержащийся в молоке), также может провоцировать развитие диареи.
Хроническая диарея может быть следствием таких инфекционных заболеваний, вызываемых простейшими паразитами, как лямблиоз и амебиаз. При синдроме раздраженного кишечника нарушается нормальное сокращение кишечника, что приводит к сменяющим друг друга приступам диареи и запора.
В большинстве случаев диарея проходит в течение одного или двух дней. Другие симптомы, которыми может сопровождаться диарея, например головная боль, слабость и сонливость, скорее всего, вызываются обезвоживанием. Если диарея длится более 3-4 дней, вам следует обратиться к врачу. Врачу, возможно, понадобиться взять на анализ образец каловых масс, чтобы определить, является ли причиной диареи инфекция или же нарушение всасывания питательных веществ. Если диарея не проходит в течение 3-4 недель или же если в кале есть кровь, врач, возможно, направит вас на дополнительные диагностические процедуры, в число, которых могут входить: контрастная рентгенография кишечника, сигмоидоскопия и колоноскопия.
Выбор специального лечения при диарее зависит от причины расстройства. Если пациенту необходимо быстро снять приступ диареи, врач может выписать противодиарейные препараты, например, лоперамид. Применения противодиарейных препаратов следует избегать, если диарея вызвана бактериальной инфекцией, так как подобные лекарства могут продлевать течение инфекции. Антибиотики оказываются необходимыми только для лечения длительной диареи с установленной бактериальной природой.
Предотвратить возникновение обезвоживания или компенсировать потери жидкости можно с помощью следующих простых методов:
- следует пить много жидкости, например минеральную воду без газа, слабый сладкий чай или готовый раствор против обезвоживания, продающийся в аптеке;
- пока симтоматика расстройства сохраняется, обязательно выпивать минимум 500 мл жидкости каждые 1-2 часа;
- не давать детям молока, т.к. оно может усугублять диарею. Тем не менеее, если диареей страдает грудной ребенок, следует продолжить грудное кормление, а также давать ребенку воду дополнительно;
- не следует находиться на солнце; необходимо оставаться в прохладном месте, чтобы не допустить дополнительную потерю жидкости с потом.
Рвота и диарея у детей - рвота и жидкий стул, вызванные аллергией, инфекцией, в т.ч. пищеварительного тракта. Более типичны для детей до 5 лет. Факторы риска зависят от причины расстройств. Генетика, пол значения не имеют.
Приступы рвоты и диарея часто сопровождают ребенка в раннем детстве, но более характерны для детей до 5 лет. Рвота и тошнота, как правило, проходят в течение суток, диарею же придется лечить несколько дней. Необходимо начать лечение как можно быстрее, потому что у ребенка может наступить обезвоживание.
Большинство случаев рвоты и диареи вызваны вирусной или бактериальной инфекцией пищеварительного тракта. У маленьких детей рвота может быть вызвана не только желудочной, но и любой другой инфекцией, например воспалением среднего уха или, в редких случаях, воспалением мозговых оболочек. Если причиной рвоты является инфекция, будут заметны и другие симптомы, такие как высокая температура, апатичность и отсутствие аппетита или жажды. У больного ребенка может возникнуть боль в животе, он начнет плакать и топать ногами.
Хроническая рвота с диареей обычно вызваны не инфекцией, а являются симптомами других расстройств, например аллергии на протеин из коровьего молока и гиперчувствительности к глютену.
Если ребенка рвет в течение нескольких часов, у него наступит обезвоживание. Для обезвоживания в детском возрасте характерны следующие симптомы:
- необычная сонливость и раздражительность;
- выделение маленьких количеств концентрированной мочи;
- впалые глаза (у новорожденных - втягивание родничка).
Если у ребенка с диареей и рвотой начинается процесс обезвоживания следует незамедлительно обратиться к врачу.
В большинстве случаев рвота и диарея не требуют специального лечения. Необходимо создать все условия, чтобы ребенок пил много жидкости, однако не давать ему фруктовые соки и слишком много молока. На первых порах обезвоживание можно предотвратить средствами, восстанавливающими водный баланс, которые отпускаются без рецепта врача: они содержат оптимальный баланс минералов и солей. Если симптомы у ребенка не исчезли в течение 24 часов (или ухудшились), следует обратиться к врачу. Он проверит уровень воды и наличие инфекции. При наличии у ребенка сильного обезвоживания его госпитализируют и проведут лечение препаратами для парентерального введения. Если расстройства вызваны гиперчувствительностью к пище, может быть рекомендована диета. Как правило, лечение оказывается успешным.
Полный медицинский справочник/Пер. с англ. Е. Махияновой и И. Древаль.- М.: АСТ , Астрель, 2006.- 1104 с
Читайте также:


