Собаки не болеют брюшным тифом по причине

Информация о возбудителе, эпидемиология
Болеют не только многие виды животных, но и человек. У людей болезнь известна под названием брюшной тиф. Считается, что во время Гражданской войны инфекция эта унесла не менее миллиона жизней.
В последние годы исследователи окончательно доказали, что трансмиссивный тип передачи (через укус кровососущих насекомых) – основной, но далеко не единственный. В частности, фиксировались случаи заражения посредством фекалий и прочих выделений инфицированных носителей.

Аэрозолизация патогенного материала встречается редко, но такое бывает. Отметим, что аэрозольный способ заражения, скорее всего, для кошек и собак нехарактерен. Сегодня тиф у животных считается природноочаговым заболеванием и чаще встречается в степных местностях, где сравнительно мягкие зимы и много грызунов.
Клинические признаки и диагностирование
Клиническая картина заболевания, вызванного заражением R. typhi и R. felis, не слишком характерна, а потому уверенно диагноз можно поставить только при наличии антириккетсиозных антител в крови у заболевшего животного. Болезнь начинается внезапно, у кошки или собаки резко повышается общая температура тела, питомец поскуливает от боли в мышцах.
Лихорадка постоянного или перемежающего типа может наблюдаться в течение 3-12 дней, причем в последние дни температура тела постепенно начинает выравниваться. Одним из важнейших признаков описываемой нами инфекции является появление темного, как бы обожженного, пятна в области укуса инфицированного возбудителем клеща. Но у животных, в отличие от человека, сыпного тифа, сопровождаемого многочисленными высыпаниями на коже, практически не бывает.

Как мы и говорили, для точной диагностики используют серологические реакции (чаще всего ИФА). Но! Существует определенная степень перекрестной реактивности антител с антителами от других риккетсиозных инфекций, включая R. rickettsii, а потому возможно получение недостоверных результатов анализов.
Именно по этой причине ветеринары стараются в дополнение к иммуноферментному анализу использовать ПЦР, помогающий точно выявить тиф у кошки или собаки. К сожалению, не сегодняшний день каких-то научных работ, посвященных достоверности получаемых таким путем результатов, пока что нет, а потому официально этот способ диагностики не рекомендуется.
Терапия
Если клинических признаков после укуса клеща не возникает, беспричинно начинать лечение не нужно. В противном случае, когда появляются вышеописанные симптомы, вызванные заражением R. typhi или R. felis, назначается доксициклин (мощный антибиотик из группы тетрациклинов). Применяется он в дозировке 5-10 мг/кг раз в сутки, продолжительность лечения составляет от 10 до 21 дня.

Применяется также поддерживающая терапия (внутривенные вливания), направленная на снятие интоксикации, снижение температуры и облегчение страданий больного животного. Если состояние последнего не вызывает особых опасений, кормят его как обычно, даже несколько повышая калорийность получаемого им корма.
В это же время нужно тщательно обработать квартиру или дом, а также непосредственное место содержания вашего питомца, уничтожая блох и их личинок. Дело в том, что существует далеко не призрачная вероятность заражения людей.Примерно через две недели обработку следует повторить. Чтобы предотвратить тиф у собаки или другого вашего питомца, необходимо обрабатывать его репеллентами во время высокой активности насекомых. После переболевания формируется устойчивый иммунитет.
Это заболевание чаще всего бывает у собак. Другое его название — лептоспироз. Основные симптомы — кратковременное повышение температуры, язвенный стоматит и нервное расстройство. Отличаются вышеперечисленные признаки по продолжительности. Нередко они бывают незаметными, так что хозяину животного надо обратиться к специалисту, если у собаки замечены отклонения в поведении.
Возбудители этого заболевания — лептоспиры, которые относятся к серологическим вариантам. Впервые специалисты описали его в пятидесятых годах прошлого тысячелетия. В 1990 году лептоспироз распространился в Германии, а несколько лет спустя — в Австро-Венгрии, Италии и Бельгии.
Сегодня это заболевание зарегистрировано в большинстве стран. Оно может проявляться энзоотически, то есть быть привязанным к определенной местности или спорадически. Иногда возможны эпизоотии, когда количество заболеваний превышает обычное.
К этой болезни предрасположены собаки почти всех пород. Чаще всего заболевают им те особи, которые живут в питомниках. Склонны к лептоспирозу и молодые собаки. Самки болеют им реже, чем самцы. Помимо собак, эта болезнь встречается у песцов, лисиц, кошек и волков. Нередко лептоспирозом заболевают козы, ослы и свиньи. Восприимчивы к нему и люди.
Основным источником бактерий, возбуждающих это заболевание, являются животные, которые переболели энтеритом. У них выделяются лептоспиры в течение длительного времени. Вот только если у собаки есть эти бактерии, это не значит, что у нее проявится лептоспироз.
Обычно собаки заражаются, если съедят сырое мясо животных-носителей инфекции. Нередко страдают лептоспирозом собаки, которые живут около предприятий. Часто заражение происходит и через корм, загрязненный мочой, выделяемой больными грызунами, например, мышами. Встречается это заболевание и у тех зверей, которые поедают крыс.
Еще один источник инфекции — вода из застойного водоема. Тогда возбудители проникают в тело через пищеварительную систему. Может собака заразиться лептоспирозом, пройдя по заболоченным местам. По статистике пик заболеваемости приходится на конец весны и продолжается до середины осени. Однако в течение года возможны единичные случаи заражения.
Стоит отметить, что большинство животных, заразившихся лептоспирозом, редко болеют его тяжелой формой. После перенесенного заболевания появляется иммунитет к нему. На состояние больных зверей и распространение болезни влияет то, как хозяева ухаживают за питомцем и кормят его.
Известно две основных формы лептоспироза у собак — желтушная и геморрагическая. Последняя встречается у взрослых животных. Для этой формы характерно внезапное начало. Так, вечером четвероногий друг может быть здоровым, а вечером впадает в депрессию и отказывается от корма.
У больной лептоспирозом собаки бывает температура примерно сорок градусов. Иногда болезнь сопровождается гиперемией конъюнктивы. Далее температура снижается до тридцати семи градусов. Тем не менее у четвероногого друга все равно бывает одышка, и животное остается апатичным. Также ему постоянно хочется пить, а аппетит пропадает. Нередко возникает тошнота. На слизистой можно заметить гиперемированные участки. Они кровоточат. Часто это заболевание сопровождается фарингитом, поэтому животному бывает больно глотать. На поздних стадиях лептоспироза возможно кровотечение из носа и дрожь мышцах. Нередко наблюдается некроз языка.
У молодых псов или щенков возможна желтушная форма этого заболевания. Она может развиваться неожиданно или оставаться незамеченным до того, как появится желтуха. Сначала температура повышается до сорока градусов. После того, как появляется желтушность, температура падает до тридцати шести градусов.
Желтушная форма заболевания не сопровождается депрессией, которая бывает при геморрагическом лептоспирозе. Заболевшее животное может выглядеть бодро, но позже впадает в апатию. Иногда бывает кровотечение из носа. Слизистая чистая, но может быть желтоватой. Нередко собаку рвет кровью. Моча у животного, страдающего этим заболеванием, бывает темно-желтой. В ней содержится много белка. Сопровождается эта форма лептоспироза зудом.
Иногда у собак температура повышается незначительно, а расстройства желудка бывают временными. Через несколько дней четвероногий любимец выздоравливает. Чаще всего это бывает у взрослых животных. После выздоровления возможен конъюнктивит.
Статья написана сотрудниками компании "Ветпомощь на дому" вет-айб.ру
Все это названия заболевания, преимущественно острого, клинически проявляющегося кратковременной лихорадкой (повышение температуры), геморрагическим гастроэнтеритом, язвенным стоматитом, иногда желтухой и нервным расстройством.
Все вышеперечисленные признаки лептоспироза различны по силе и продолжительности. Иногда они бывают стертыми - поэтому, как и при любом другом заболевании, хозяевам следует обращаться к специалисту при первом же недомогании, отклонении от нормы в поведении и жизнедеятельности собаки.
Возбудителями этого заболевания, как следует из названия, являются лептоспиры, относящиеся к различным серологическим вариантам.
Впервые лептоспироз был описан под названием "тиф собак" в 1850 году. В 1898-1900 годах болезнь приняла особенно сильное распространение в Германии, а в 1903-1905-м уже была зарегистрирована в Италии, Швейцарии, Франции, Бельгии, Австро-Венгрии и некоторых других странах.
В настоящее время лептоспироз регистрируют в большинстве стран мира. Чаще всего он появляется спорадически, реже отмечают энзоотические (привязанные к определенной местности) вспышки, в отдельных случаях он может протекать в виде эпизоотий (уровень заболеваний, значительно превышающий обычный).
Лептоспирозом болеют собаки всех пород. Наибольшие потери собак от этого заболевания наблюдаются в питомниках, причем в большинстве случаев поражаются молодые особи. Самцы болеют чаще, чем самки.
В естественных условиях, кроме собак, лептоспирозом болеют кошки, а также лисицы, песцы, волки, крупный рогатый скот, буйволы, верблюды, овцы, козы, лошади, ослы, свиньи, куры и другие животные. К лептоспирозу животных восприимчив и человек.
Основным источником патогенных лептоспир в природе являются животные, переболевшие геморрагическим энтеритом, которые могут являться длительными выделителями лептоспир. Однако наличие лептоспир в организме собаки еще не обязательно влечет к его клиническому проявлению.
Как известно, заражение собак лептоспирозом происходит преимущественно через пищеварительный тракт при поедании ими сырого мяса больных сельскохозяйственных животных или носителей инфекции. Особенно часто болеют лептоспирозом собаки, живущие на территориях предприятий пищевой промышленности.
Заражение собак возможно как вследствие поедания ими кормов, загрязненных мочой, выделяемой больными животными и носителями, особенно грызунами (крысами, мышами), так и при непосредственном поедании крыс, мышей и других грызунов-лептоспироносителей.
Источником заражения может быть также вода, особенно из застойных, заболоченных водоемов, зараженных этой инфекцией. Возбудитель в таких случаях может проникать в организм животного не только через пищеварительный тракт, но и через поврежденные слизистые оболочки и кожу при купании или прохождении собак по заболоченным местам. Статистика показывает, что в основном массовые заболевания собак лептоспирозом регистрируются с мая до ноября. Единичные случаи заболевания возможны в течение всего года.
Лептоспироз регистрируется повсеместно. Однако появление и распространение болезни во многом зависит от наличия животных-лептоспироносителей, характера почвы, температурных условий, а также санитарного состояния питомника и местности в целом. Заболевание большей частью наблюдается в низменных, заболоченных, лесистых местностях, где почва и вода имеют щелочную или нейтральную реакцию. Здесь возбудитель находит оптимальные условия для своего существования. При этом имеются все условия для массового заражения.
Следует отметить, что значительная часть животных, подвергшихся естественному заражению лептоспирозом, болеют им в легкой форме и приобретает иммунитет к данной инфекции. Состояние болеющего животного, а также дальнейшее распространение заболевания зависит во многом от того, как кормят, содержат и ухаживают за своим питомцем.
Лептоспироз собак протекает в двух основных формах: геморрагической и желтушной. Геморрагическая форма регистрируется преимущественно у собак старшего возраста. Заболевание начинается внезапно. С вечера собака может быть совершенно здоровой, утром же отмечается ослабление задних конечностей, отказ от корма и общая депрессия. Температура повышается до 40,5-41,5 градуса. В некоторых случаях отмечается гиперемия конъюнктивы. На второй день в большинстве случаев температура заметно падает (до 37-38,2 градуса), но собака становится совершенно апатичной, страдает одышкой, теряет аппетит, у нее возникает сильная жажда. В отдельных случаях наблюдается постоянная рвота. На второй и третий день на слизистой оболочке рта образуются гиперемированные участки неправильной формы, которые позднее становятся кровоточащими или сухими, некротическими. Изо рта исходит зловонный запах. Иногда отмечается фарингит, вследствие чего затрудняется глотание. В более поздней стадии болезни, кроме полной депрессии, наблюдается мышечная дрожь, носовое кровотечение, кровоточивость десен, в отдельных случаях даже некроз языка.

Брюшной тиф – это острое антропонозное инфекционное заболевание, вызываемое сальмонеллой typhi. Заболевание широко распространено во всем мире, однако наиболее часто брюшнотифозные вспышки отмечаются в странах с жарким климатом и плохими санитарными условиями (отсутствие или низкое качество централизованного водоснабжения и канализации).
На данный момент, в мире каждый год отмечается около 16-ти миллионов случаев брюшного тифа. Из них более 600 тысяч случаев болезни заканчивается летальным исходом.
В странах с развитой экономикой и высоким уровнем жизни заболевание встречается редко и, как правило, в виде единичных вспышек. На территории Российской федерации брюшнотифозные сальмонеллы чаще всего встречаются в Дагестане и Чечне.
Брюшной тиф – что это
Брюшной тиф – это антропонозная болезнь, проявляющаяся развитием выраженного лихорадочного синдрома, общеинтоксикационной симптоматики, гепатолиенального синдрома, а также специфических розеолезных высыпаний и изменений в кишечнике (язвенных поражений лимфоидных структур в тонком кишечнике).
По этиологии, эпидемиологическим особенностям, патогенезу развития и клинической симптоматике болезнь весьма схожа с группой паратифов. Брюшной тиф и паратифы типов А, В и С образуют класс тифопаратифозных патологий. Долгое время паратифы даже описывались как легкие формы брюшного тифа со стертой клинической картиной.
Согласно классификации МКБ10 тифы и паратифы классифицируются как А01. Код брюшного тифа по МКБ10 – А01.0.
Причиной развития брюшного тифа является тифозная сальмонелла, относящаяся к роду сальмонелл и входящая в семейство кишечных энтеробактерий.
Тифозные сальмонеллы способны сохранять жизнедеятельность при низких температурах, однако они отличаются высокой чувствительностью к нагреванию. Температура 60 градусов убивает сальмонеллу за полчаса, а при кипячении брюшнотифозные сальмонеллы погибают за несколько секунд.

Брюшной тиф является типичной кишечной и антропонозной инфекций (то есть, источником и естественным резервуаром возбудителя брюшного тифа может выступать только человек).
Эпидемиологическую опасность представляют, как пациенты с брюшным тифом, так и здоровые бактерионосители.
Для заболевания характерна выраженная летне-осення сезонность. Наиболее часто брюшной тиф регистрируется у пациентов от пятнадцати до сорока пяти лет.
Основной путь передачи брюшного тифа – это фекально-оральный. В детских коллективах могут также реализовываться контактно-бытовые механизмы передачи сальмонелл (общие игрушки).
Больные или носители выделяют сальмонелл с каловыми массами и с мочой (в малом количестве). Бактерии начинают активно выделяться в окружающую среду уже с седьмых суток болезни.
Человек отличается высоким уровнем восприимчивости к брюшнотифозным сальмонеллам.
После перенесенной инфекции происходит формирование стойкого иммунитета. В единичных случаях регистрируют повторный брюшной тиф.
Формы заболевания
По характеру клинической картины болезнь разделяют на протекающую:
- типично;
- атипично (стерто, абортивно, амбулаторно, также сюда входят редкие формы – пневмотифы, менинготифы, нефротифы, колотифы, тифозные гастроэнтериты).
Патология может быть острой и протекающей с обострениями и периодами рецидивов.
Тяжесть инфекции может быть легкой, среднетяжелой или тяжелой. В зависимости от наличия осложнений, болезнь может протекать неосложненно или осложненно. Осложнения инфекции могут быть:
- специфическими (возникновение кишечной перфорации с профузным кровотечением, шоков и т.д.);
- неспецифическими (возникновение пневмоний, паротитов, холециститов, тромбофлебитов, орхитов и т.д.)
Патогенез развития брюшного тифа

Брюшной тиф – это инфекция со специфической цикличностью и развитием специфических патофизиологических изменений. Поскольку сальмонелла попадает в организм через рот – входными воротами инфекции служат слизистые пищеварительного тракта. Однако за счет бактерицидного воздействия желудочного сока, при попадании сальмонелл в малом количестве возбудитель может погибнуть, не приводя к развитию заболевания.
В случае, если сальмонелла попадает в тонкий кишечник, она начинает активно размножаться и фиксироваться в лимфоидных структурах тонкого кишечника и накапливаться в лимфоузлах брюшной полости. Попадание сальмонелл в лимфоидные образования кишечника сопровождается развитием лимфангитов, мезаденитов, воспаления в тонкой и, иногда в толстой кишке.
За счет фагоцитарной активности лейкоцитарных клеток, часть возбудителя гибнет, выделяя при этом эндотоксины и вызывая сильную интоксикацию. На данном этапе развивается яркая клиническая симптоматика брюшного тифа: появляется лихорадка, адинамия, сонливость, заторможенность, бледность и цианоз кожи, брадикардия, запоры, вследствие пареза кишечной мускулатуры и т.д.
На фоне продолжающейся бактериемии поражаются внутренние органы (ткани печени, почек, селезенки, костного мозга). Этот процесс характеризуется возникновением в них специфических воспалительных гранулем, а также развитием нейротоксикозов и гепатоспленомегалии (увеличение печени и селезенки).
Также в организме начинают активно синтезироваться антитела к сальмонеллам и развивается сенсибилизация больного, проявляющаяся появлением специфической сыпи. Высыпания при брюшном тифе являются очагами гиперергических воспалений в местах наибольшего скопления возбудителей в кожных сосудах.
При повторных проникновениях бактерий в кишечник, происходит развитие анафилактической реакции с некрозом лимфатической ткани.
Выраженность бактериемии снижается только на 3-й недели заболевания. При этом воспаление в органах сохраняется, и начинается процесс отторжения участков некроза в кишечнике, с формированием глубоких язв. На данном этапе болезни отмечается высочайший риск развития тяжелых осложнений: прободений кишечных язв, кровотечений и перитонита.
К концу четвертой недели, интенсивность циркулирования бактерий в крови достигает минимума, нормализируется температура тела и уменьшается выраженность интоксикационного синдрома.
Однако, в некоторых случаях, брюшнотифозные сальмонеллы могут сохраняться в моноцитах, приводя к возникновению отдаленных рецидивов или обострения болезни. Также возможно возникновение вторичных бактериальных очагов (пиелитов, холециститов и т.д.) за счет проникновения бактерий в желчевыводящую и мочевыводящую системы.
Симптомы брюшного тифа

Период инкубации для брюшнотифозной сальмонеллы составляет от трех суток до двадцати одного дня (в большинстве случаев от девяти до четырнадцати суток). В периоде начальных проявлений у пациента отмечаются общеинтоксикационные симптомы: тошнота, снижение аппетита, слабость, раздражительность, головные боли. В некоторых случаях, заболевание может начинаться остро, с резкого повышения температуры и тяжелой интоксикации.
При постепенном начале, лихорадка прогрессирует медленно. Максимальное повышение температуры (до сорока градусов) наблюдается к пятому-седьмому дню заболевания. У пациентов с острым началом, тяжелая интоксикация и высокая лихорадка может отмечаться уже на вторые сутки заболевания.
Поражение сердечно-сосудистой системы сопровождается снижением артериального давления и замедлением частоты сердечных сокращений (брадиаритмия).
Больных часто беспокоит появление кашля, заложенности носа. При аускультации легких можно выслушать массу рассеянных сухих хрипов.

Язык при брюшном тифе
Характерно утолщение языка, появление на нем четких отпечатков зубов и сероватого налета. При этом на кончике и краях языка налет отсутствует и обращает на себя внимание их ярко-красный цвет.
В зеве умеренная гиперемия, миндалины увеличены.
При пальпации живота отмечается го сильная вздутость, появление грубого звучного урчания в подвздошной области. Пальпация живота резко болезненна.
Пациентов беспокоят сильные боли в животе (проявление илеита и мезаденита), запоры, тошнота, рвота, резко выраженная слабость. Постепенно развивается олигурия (снижение объема мочеиспускания).
В некоторых случаях, возможно появление мелких язвочек на небных дужках (признаки ангины Дюге). К десятому дню болезни у большинства больных появляются красновато-розоватые высыпания розеолезного характера, покрывающие живот, нижнюю часть грудной клетки и, иногда, конечности.
Сыпь держится от трех до пяти дней, после ее исчезновения остается слабая пигментация кожи. В дальнейшем, возможно подсыпание новых элементов. У большинства больных кожа стоп и ладоней приобретает выраженное желтоватое окрашивание (желтуха, связанная с эндогенной каротиновой гиперхромией кожи, за счет нарушения превращения каротина в витамин А).
Брюшной тиф — относится к острым тяжелым инфекционным заболеваниям. Главным звеном поражения является лимфатический аппарат тонкого кишечника. Болезнь эпидемиологи называют убиквитарной. Это означает, что она распространяется в любых природных зонах и территориях.
Несмотря на достаточную изученность возбудителя и методов борьбы с ним, остаются невыясненные проблемы. Они продиктованы необходимостью контроля за окружающей средой, водоснабжением и канализацией. Несвоевременное удаление нечистот способствует распространению возбудителя тифа.
Распространенность и современные проблемы
В XIX и начале XX века заболеваемость брюшным тифом носила характер эпидемий. Особенно высокой она была в городах, где скученность населения высока, а проводимых санитарных мер всегда недостаточно.
Однако, регистрируются одиночные случаи тифа или вспышки инфекции во всех странах. Выявляется 0,5–0,6 на 100 тыс. населения преимущественно в южных странах Европы и в России, 30–70 случаев в странах Азии и Африки.
Дополнительные проблемы вызваны:
- увеличением доли пациентов со стертыми и атипичными формами тифа, что затрудняет диагностику и способствует запаздыванию противоэпидемических мер в очагах;
- изменением главного источника возбудителя, теперь брюшной тиф распространяют не больные, а хроники-бактерионосители, лечение которых недостаточно эффективно.
Что известно из истории?
В отдельное заболевание, как инфекционная болезнь, тиф выделен только в середине XIX века после описания французким врачом Bretonneau (Пьер Фидель Бретонью) характерных патолого-анатомических изменений в кишечнике.
Затем продолжившееся изучение тифа позволило А.И. Вильчуру через 2 года выделить гемокультуру, а G.Gaffky и Е.И.Баженову в 1884–1885 годах представить возбудитель в чистом виде. Паратифами были названы очень похожие микроорганизмы, выделенные из мочи и гноя, описанные французами Ашаром и Бонсодом через 10 лет.
Российские ученые медики С.П. Боткин, Г.Н. Минх, О.О. Мочутковский выявили различия брюшного тифа с сыпным и возвратным. Основоположниками лабораторной диагностики считают Грубера и Видаля, которые в 1896 году предложили методику реакции агглютинации.
Возбудитель и его свойства
Возбудители тифопаратифозных заболеваний относятся к энтеробактериям рода сальмонелл. Латинское название — Salmonella typhi. Паратифы А и В (Б в русском правописании клиницистами не применяется) соответственно названы сальмонеллами или бактериями паратифа А и В.
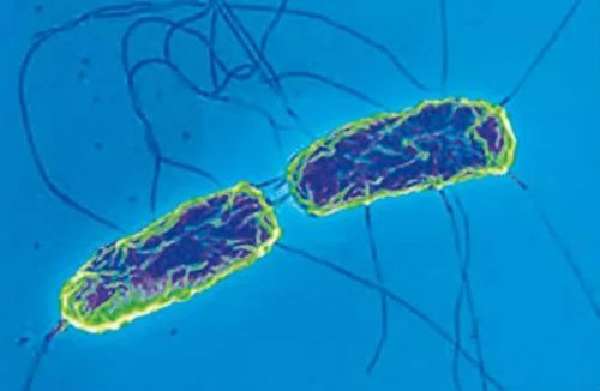
Мазок хорошо окрашивается анилиновыми красителями, палочки грамм-отрицательны, имеют округлые концы
Снабжены жгутиками, поэтому подвижны. Не образуют спор и капсул. Для жизнедеятельности нужен кислород (аэробы). Хорошо выращиваются в лаборатории на питательных средах с желчью при температуре тела (37 градусов) и в слабощелочной среде.
Микробиологическим способом в бактериях тифа выделены 3 типа антигенных структур:
- соматический антиген-О — отличается устойчивостью к высоким температурам, выдерживает кипячение в течение 5 часов;
- жгутиковый антиген-Н — относится к термолабильным.
- поверхностный соматический антиген-Vi — термолабильный.
Бактерии образуют эндотоксин. Имеют высокую устойчивость во внешней среде, сохраняются:
- в стоячих водоемах — 30 и более дней;
- в помойках — свыше 30 дней;
- во льду — 60 дней.
Особое значение придается свойствам сохранять активность в пищевых продуктах:
- в хлебе — до двух месяцев;
- в мясе, масле, сыре — до трех месяцев;
- на овощах и фруктах — до 10 дней.
Брюшнотифозные бактерии гибнут за 2–3 минуты при кипячении, под влиянием растворов сулемы, лизола, фенола, хлорамина.
Каким путем поступает инфекция к человеку?
Брюшным тифом и паратифом А болеют только люди, а паратиф В распространен среди некоторых птиц и животных. Наиболее важным источником заражения является больной человек и бактерионоситель.
У больного патогенные микроорганизмы выделяются с мочой, калом, слюной. Он становится заразным в конце периода инкубации, максимальный период заразности — клинический разгар симптоматики. Для распространения инфекции моча представляет большую опасность, чем кал.

Бактерии живут в проточных водах до 10 дней
Бактерионосители
Носительство возбудителя формируется у переболевших, но недолеченных пациентов (реконвалесцентов) или у практически здоровых контактных лиц. Оно по длительности может сохраняться три месяца (острое), свыше этого срока считается хроническим. Среди контактных людей бактерионосительство бывает временным. Они представляют собой транзиторные причины брюшного тифа.
Степень опасности бактерионосителей определяется:
- их работой, общением с окружающими;
- жилищно-бытовыми условиями;
- соблюдением требований личной гигиены.
Пути заражения
Основной — фекально-оральный, микробы сначала выделяются с испражнениями, потом через грязные руки попадают в рот. Сальмонелла тифа поступает человеку:
- с питьем загрязненной воды, или из немытой посуды;
- с едой грязными руками или зараженной пищей;
- при соприкосновении с больным в быту (при дотрагивании до больного во время ухода, через посуду, белье, дверные ручки в помещении и туалете).
Переносчиком возбудителя тифа могут стать мухи. Вспышки болезни чаще всего бывают летом и ранней осенью, когда обостряется нарушение предосторожности, а температура воздуха в средних широтах еще довольно теплая. У лиц, перенесших брюшной тиф, формируется пожизненный иммунитет. Случаи повторного заболевания не описаны.
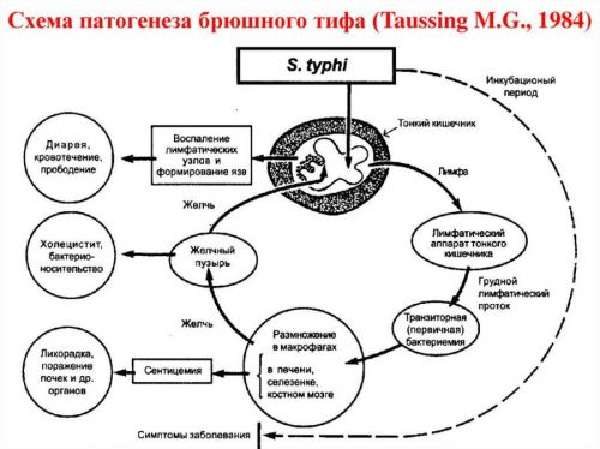
По току лимфы бактерии достигают мезентериальных лимфатических узлов, затем внедряются в забрюшинные узлы с последующими нарушениями
Как ведут себя тифозные бактерии после внедрения в организм?
После поступления тифозного возбудителя в рот, преодоления им кислотности желудочного сока и воздействия пепсина (физиологических барьеров) сальмонелла доходит до тонкого кишечника. Дальнейшие изменения делят на фазы.

Высокая температура и боль в животе
С первой до третьей недели — внедрение и лимфатический занос. Она соответствует началу инкубационного периода.
Из кишечника часть бактерий тифа выводится с калом (бактериовыделение инкубационного периода), другая — проникает в лимфатические структуры стенки тонкого кишечника.
Конец инкубационного периода характеризуется развитием воспаления лимфатических протоков и сосудов. Это связано с особой избирательной чувствительностью лимфоидной ткани к брюшнотифозным антигенам. В узлах происходит усиленное размножение и накопление возбудителя тифа.
С первой недели болезни наступает фаза бактериемии. Она означает окончание инкубации и выход бактерий в кровь, что сопровождается первыми симптомами брюшного тифа. Нарушается барьерная функция лимфоузлов и бактерии сначала поступают в грудной лимфатический проток, затем переходят в кровоток.
Фаза интоксикации связана с противодействием иммунных клеток крови, разрушением части микроорганизмов и высвобождением эндотоксина. Проявляется классическим тифозным состоянием с нарушением центральной и вегетативной нервной системы, сердечно-сосудистыми изменениями.
Фаза паренхиматозной диссеминации микроорганизмов приходится на стадию разгара болезни (2–3 недели). Тифозные сальмонеллы оседают в различных органах, особенно в лимфоузлах, селезенке, костном мозге, печени. Образуются брюшнотифозные гранулемы. Характерно появление изменений в сосудах кожи в виде экзантемы (розеолезной сыпи).
Фаза выделения бактерий тифа из организма обеспечивается способностью печени сбрасывать микроорганизмы в желчь, затем в кишечник. 25% выводится с мочой. Небольшая часть удаляется с потом, слюной пациента. У кормящих матерей — с грудным молоком.
Фаза аллергических реакций — в просвете кишечника появляется множество тифозных сальмонелл, поступивших с желчью, из трубчатых углублений между эпителиальными клетками (либеркюновые железы). Невыделившиеся бактерии повторно внедряются в бляшки и фолликулы, которые уже сенсибилизированы, поэтому встречают новое поступление выраженной аллергической реакцией с язвами и некрозом кишечной стенки.
Формирование иммунитета против тифа наступает с возрастанием выработки антител, повышением активности макрофагов. Происходит очищение язв от некротических тканей, восстановление нарушенных функций.
Какие анатомические повреждения вызывает брюшной тиф?
При брюшном тифе главные анатомические изменения расположены в лимфатической системе подвздошной кишки, в зоне соединения со слепой. Все патологические нарушения делят на 5 стадий:
Кроме подвздошной кишки, тифозные гранулемы развиваются в лимфатических узлах брыжейки, забрюшинного пространства. 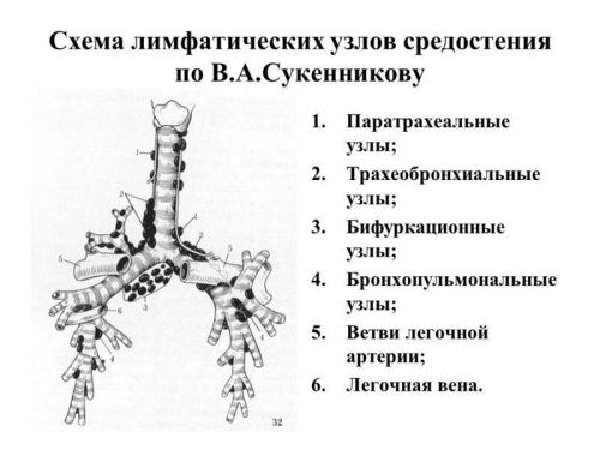
Возможно распространение на трахеобронхиальные, околотрахеальные и медиастинальные лимфатические узлы
В селезенке и костном мозгу обнаруживают кровоизлияния, мелкие участки некроза, специфические гранулемы. В ткани печени появляется белковая и жировая дистрофия. Вещество головного мозга набухает за счет отека, сосуды расширены, в мелких артериях образуются узелки.
Возможны дегенеративные изменения вегетативной нервной системы, симпатических узлов, солнечного сплетения. Сердце и сосуды поражает эндотоксин тифа в связи с его способностью нарушать процесс регуляции в ядрах головного мозга. Миокард подвергается дегенеративным изменениям.
Классификация
Среди инфекционистов принята классификация форм брюшного тифа, автором которой является Б.Я.Падалка. Она предлагает выделять клинические формы брюшного тифа:
Как протекает классическая форма тифа?
Симптомы брюшного тифа проявляются после инкубационного периода от 7 до 14 дней, редко до 23. Это зависит от количества заразного материала, доставшегося пациенту, от индивидуального иммунитета.
Тиф имеет выраженную цикличность и делится на периоды:
- начальный (нарастающих явлений);
- полного развития заболевания;
- наивысшего напряжения патологических процессов;
- ослабления проявлений;
- выздоровления (реконвалесценции).
Заболевание начинается постепенно (в редких случаях остро) с недомогания, познабливания, головной боли, потери аппетита. Затем добавляется бессонница, усиливается головная боль, повышается температура (к четвертому дню до 39–40 градусов).
У пациента с тифом обложен язык, вздут живот, пальпируется край увеличенной селезенки, отмечается урежение пульса (брадикардия). В анализе крови лейкоцитоз переходит в лейкопению с относительным лимфоцитозом, потерей эозинофилов.
Тифозный статус наступает на 5–7 день. Больные не двигаются, психическое состояние представлено бредом, галлюцинациями, нарушенным сознанием. На этом фоне держится высокая температура. Возможно судорожное подергивание мышц лица, движения пальцев рук, непроизвольное мочеиспускание, дефекация.

У пациентов мучительная головная боль, бессонница
По лицу заметна бледность, одутловатость, трещины на пересохших губах, потеря мимики. На кончике и краях языка налет исчезает, они имеют ярко-красный цвет. Чем тяжелее состояние, тем выраженней сухость языка, налет становится коричневым, видны отпечатки зубов, утолщение языка, дрожание.
Зев красный, увеличены миндалины (тифозная ангина). Дефекация задерживается. Интоксикация миокарда проявляется гипотонией, редким пульсом. Тяжелое состояние длится 3 недели. Затем постепенно падает температура, очищается язык, появляется аппетит, уменьшаются размеры печени и селезенки.
Сознание становится ясным, восстанавливается сон. Длительное время остается слабость и раздражительность. В этот период вместо выздоровления возможен рецидив болезни (у 3–10% больных), проявляются осложнения.
Какие осложнения вызывает брюшной тиф?
- на специфические, зависящие от воздействия возбудителя и токсина тифа;
- неспецифические, вызываемые сопутствующей микрофлорой.
К первым относятся:
- кишечные кровотечения;
- прободение стенки кишечника;
- инфекционно-токсический шок.
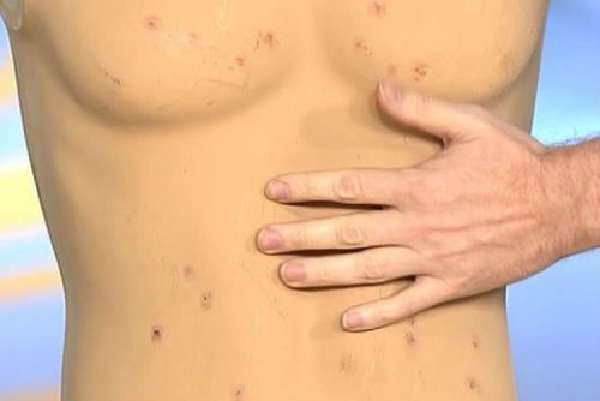
К восьмому дню на животе, грудной клетке появляется розеолезная сыпь в виде мелких розовых пятнышек, исчезающих при надавливании, количество элементов невелико
Ко второму виду принадлежат различные воспалительные болезни на фоне резкого угнетения иммунитета (пневмония, пиелонефрит, менингит, паротит, стоматит). Наибольшего внимания заслуживают специфические осложнения. Они могут возникнуть со второй недели болезни и позже.
Кишечное кровотечение — вызывается поражением сосудов при изъязвлении и отторжении некротических масс. Пациент бледнеет, пульт учащается, снижается артериальное давление, дегтеобразный жидкий стул появляется на второй день.
Признаки брюшного тифа не исключают напряжение мышц живота. Следует определять локальную чувствительность, усиление мышечной защиты, прослушать кишечные шумы, следить за участием стенки живота в дыхании. Неотложная помощь при кровотечении и прободении стенки кишечника состоит в срочной операции по жизненным показаниям.
Шоковое состояние вызывается выходом в кровь эндотоксина у ослабленных пациентов. Признаки не отличаются от любого шока.
Как проводится диагностика?
Лабораторные методы обеспечивают раннюю и достоверную диагностику тифа. Анализ крови на гемокультуру проводится при любом сроке болезни на фоне повышенной температуры. Посев 10 мл венозной крови делают на желчный бульон, среду Раппопорта.
Обычно внутривенную систему, откуда берут кровь, ставят сразу при поступлении пациента. Засевают чашки прямо у постели больного. Важен начальный анализ до применения антибиотиков. Если первый анализ показал отрицательный результат, то удобнее пользоваться реакцией нарастания титра фага и методом иммунофлюоресценции.
Серологические исследования включают реакцию непрямой гемагглютинации (РНГА), пришедшую на смену методу Видаля. Если способ Видаля выявляет накопленные в крови пациента специфические агглютинины на О- и Н-антигены, то РНГА с эритроцитарными диагностикумами позволяет обнаружить и Vi-антигенные структуры.
Кроме того, реакция Видаля дает положительный результат при других сальмонеллезах. В диагностике тифа важно нарастание титра антител при повторном исследовании. Иногда назначают реакцию пассивной агглютинации для выявления антител известными антигенами.
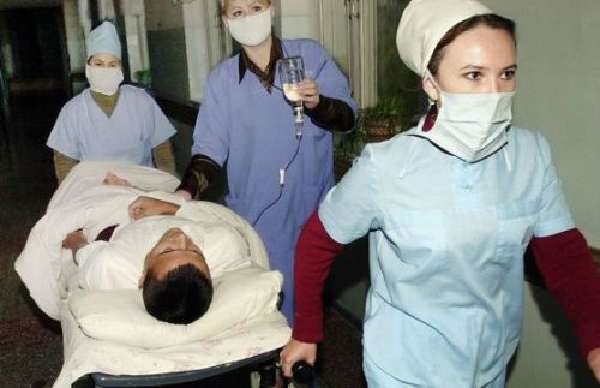
Пациента с подозрением на брюшной тиф необходимо госпитализировать и лечить в отдельном боксе инфекционного отделения, персонал обучен защитным мерам и использует их при уходе за больным, лечебных процедурах
Серологические пробы дают положительный результат на 4–5 день болезни. Важно учитывать, сколько делается анализ. Бактериологические посевы кала, содержимого кишечника из зонда, мочи бывают готовы в окончательном варианте спустя 4 дня (предварительный ответ лаборатория даст через 2 дня).
Реакция иммунофлуоресценции с мечеными сыворотками позволяет узнать предварительный результат в течение часа, окончательный — через 5–20 часов. При проведении РНГА ответ получают спустя 18–20 часов.
Лечение тифа
Больные тифом нуждаются в постельном режиме на весь период повышенной температуры и еще неделю после нормализации. Важное значение придается организации ухода, с ежедневным туалетом полости рта, протиранием кожи камфорным спиртом.
Клинические рекомендации по терапии брюшного тифа начинаются с организации питания больного. Диета должна возмещать потери энергетических запасов пациента при высокой температуре, содержать достаточное количество питательных веществ, белка для восстановления кишечной стенки, не менее 3500 ккал в сутки для взрослых больных.
Питание при тифе осуществляется малыми порциями, но часто. Блюда полужидкие, проваренные. Исключаются продукты, негативно влияющие на печень, требующие длительного переваривания, вызывающие повышенное газообразование. Готовятся специальные кисели из ягод и фруктов. Необходимо много пить.
С целью дезинтоксикации в вену вводится раствор глюкозы, Гемодез.
Лечение брюшного тифа проводится антибиотиками и противовоспалительными препаратами, к которым чувствительна тифопаратифозная флора. Принятые схемы учитывают переносимость таблеток, устойчивость к антибиотикам. С успехом используется Левомицетин, сочетание Левомицетина и Тетрациклина, Ампициллин внутримышечно.
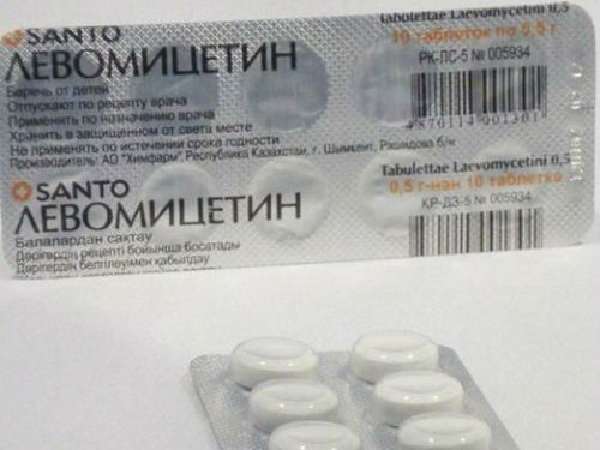
Препарат назначают курсом до десятого дня нормальной температуры
Если возникают осложнения, вызванные другой флорой, используют антибиотики широкого спектра действия последнего поколения. В комбинацию включают Фуразолидон, Бисептол. Для повышения иммунной защиты от возбудителя тифа одновременно с антибиотиками проводят вакцинацию брюшнотифозной вакциной с Vi-антигеном. При тяжелом течении назначают стероидные гормоны.
Больного выписывают из стационара после подтверждения клинического выздоровления, не ранее, чем на 21 день от нормализации температуры. В восстановительном периоде пациенты нуждаются в поливитаминах, расширении диеты, общеукрепляющем массаже.
Срок наблюдения за переболевшим устанавливается индивидуально. Для подтверждения отсутствия носительства он трижды сдает кал и мочу на бак. анализ (с промежутками в 5 дней). Решение проблемы выявления и своевременного лечения бактерионосителей поможет уничтожить природные очаги тифа.
Читайте также:


