Симптом падалки при брюшном тифе
Падалки симптом (Б.Я. Падалка, 1883—1964, советский инфекционист) — укорочение перкуторного звука в подвздошной области справа (при брюшном тифе) или слева (при дизентерии), обусловленное воспалением регионарных лимфатических узлов.
- Падалки симптом Падалки симптом (Б.Я. Падалка, 1883—1964, советский инфекционист) — укорочение перкуторного звука в подвздошной области справа (при брюшном тифе) или слева (при дизентерии), обусловленное воспалением регионарных лимфатических узлов.
- Сцинтиграмма брюшной аорты и подвздошных артерий в норме Сцинтиграмма брюшной аорты и подвздошных артерий в норме: 1 — брюшная аорта; 2 — правая общая подвздошная артерия;.
- Балленса симптомСимптом трезубцаГольтца симптом
- Иракские дети умирают от дизентерии, холеры и брюшного тифа За последний год в Ираке значительно выросла заболеваемость детей диареей и другими заболеваниями кишечника, в том числе инфекционными, сообщает BBC News. По сравнению с маем прошлого года, в настоящее время регистрируется в 2,5 раза больше случаев холеры дизентерии и брюшного тифа.
- Синдром Мюнхгаузена или Воспаление хитрости Кто не помнит, как в детстве "обостряются" мнимые болезни, особенно накануне контрольных по нелюбимым предметам? Один из популярных персонажей Марка Твена - небезызвестный Том Сойер даже сочинил себе гангрену, хотя с трудом представлял себе, что это такое.
- Инфекционно-токсический шок в практике врача инфекциониста
- СРОЧНО! Воздух в брюшной полости?? Ответье, пожалуйста! У меня такая проблема, несколько дней назад появились странные боли в верхней части живота - такое ощущение, что гда-то за желудком "сжатый кулак", что- то вроде тянущей боли, отдающей то в левую, то в правую половину грудной клетки, то в левую, то в правую часть спины. Я челове
- Здравствуйте! Ребенку 10 лет. Беспокоили боли в боку. Сделали УЗИ брюшной . Здравствуйте! Ребенку 10 лет. Беспокоили боли в боку. Сделали УЗИ брюшной полости и помимо всех патологий обнаружили лимфатические узлы увеличенные: в воротах печени размером 8* 5мм 12* 5мм. По ходу правой подвздошной обл. выпячивается цепочка л/ узлов количеством 7 средний размер 11* 6мм. и цепочк
- Пневмония (воспаление легких) Пневмония (воспаление легких)
- НИИ Неотложной детской хирургии и травматологии Работа Научно-исследовательского института неотложной детской хирургии и травматологии направлена на решение двух задач: круглосуточная экстренная хирургическая и травматологическая помощь детям; повышение качества и эффективности лечения детей с острыми хирургическими заболеваниями и различными пов
- Многопрофильная клиника Центр Эндохирургии и Литотрипсии За годы работы нашими клиентами стали более 400 тысяч жителей Москвы, России и зарубежья
- Медицинский центр "Авиценна"Институт аллергологии и клинической иммунологии
Медицинская библиотека
Медицинская литература
15:20 Онкологические заболеван.
14:39 Новости о здоровье и кра.
14:37 Новости о здоровье и кра.
14:34 Новости о здоровье и кра.
14:32 Новости о здоровье и кра.
14:32 Новости о здоровье и кра.
14:30 Новости о здоровье и кра.
14:29 Новости о здоровье и кра.
14:06 Дамский клуб.
Девственность и куриное яйцо. Какая между ними связь? А такая, что жители племени куаньяма, что живет на границе с Намибией, в древности лишали девочек девственности при помощи куриного яйца. Ненамно
Температура тела - комплексный показатель теплового состояния организма человека, отражающий сложные отношения между теплопродукцией (выработкой тепла) различных органов и тканей и теплообменом между
Небольшие изменения в питании и образе жизни помогут изменить ваш вес. Хотите сбросить лишние килограммы? Не переживайте, вам не придется морить себя голодом или делать изнурительные упражнения. Иссл
(Б.Я. Падалка, 1883—1964, советский инфекционист)
укорочение перкуторного звука в подвздошной области справа (при брюшном тифе) или слева (при дизентерии), обусловленное воспалением регионарных лимфатических узлов.
Симптом — м. греч. явленье, оказательство, внешний признак; в болезнях, припадок, знак, признак. атическое леченье, по одним внешним признакам, явленьям, противопол. рациональное.
Толковый словарь Даля
Симптом — симптома, м. (греч. symptoma - совпадение) (книжн.). Проявление, Внешний признак болезни. Жар и ломота являются симптомами многих инфекционных болезней. || перен. Внешний признак.
Толковый словарь Ушакова
Симптом М. — 1. Характерное проявление или признак какого-л. заболевания. 2. перен. Внешний признак чего-л., какого-л. явления.
Толковый словарь Ефремовой
Симптом — -а; м. [от греч. symptōma - совпадение, признак]
1. Характерное проявление или внешний признак какой-л. болезни. Симптомы гриппа, ангины. Симптомы отравления. Озноб, температура.
Толковый словарь Кузнецова
Аарона Симптом — (Ch. D. Aaron, 1866-1951, амер. врач) боль в надчревной или левой подреберной области при надавливании в точке Мак-Бернея; признак аппендицита.
Большой медицинский словарь
Абади Симптом — (J. A. Abadie, 1873-1932, франц. невропатолог) отсутствие болезненности при сдавливании пяточного (ахиллова) сухожилия; наблюдается при tabes dorsalis.
Большой медицинский словарь
Авситидийского-игуменакиса Симптом — (истор.; И. Т. Авситидийский, отеч. дерматовенеролог конца 19 начала 20 в.; Higoumenakis, греч. врач) - утолщение грудинного конца правой ключицы; вероятный признак позднего врожденного сифилиса.
Большой медицинский словарь
Адамюка-рельмана-гвиста Симптом — (Е. В. Адамюк, 1839-1906, отеч. офтальмолог; G. Guist, род. в 1892 г., австрийский офтальмолог) см. Г виста симптом.
Большой медицинский словарь
Адесмана Симптом — (И. Адесман; син. симптом шейно-корешковый) резкая болезненность при надавливании в области выхода шейных корешков спинномозговых нервов при тяжелых формах сыпного тифа.
Большой медицинский словарь
Акопджаняна Симптом — (А. Т. Акопджанян, совр. сов. невропатолог) разгибание ранее согнутой руки в локтевом суставе при форсированном пассивном выдвижении вперед нижней челюсти; наблюдается.
Большой медицинский словарь
Алажуанина-тюреля Симптом — (Т. Alajouanine, род. в 1890 г., франц. невропатолог; R. Thurel, род. в 1899 г., франц. невропатолог) невозможность ходить на пятках и свисание стопы при поражении пятого поясничного корешка.
Большой медицинский словарь
Александрова Симптом — (Л. П. Александров, 1857-1929, отеч. хирург) утолщение и медленное расправление захватываемой пальцами кожной складки в области сустава при туберкулезном артрите; ранний диагностический признак.
Большой медицинский словарь
Алексеева-шрамма Симптом — (С. М. Алексеев, 1886-1936, сов. уролог; С. Schramm, нем. уролог начала 20 в.) зияние шейки мочевого пузыря и задней уретры, видимое при цистоскопии; наблюдается при ослаблении тонуса.
Большой медицинский словарь
Амиджина Симптом — (С. Амиджин, совр. болгарский невропатолог) постепенное уменьшение отведения первого и разгибания остальных пальцев при попеременном сжимании в кулак и разгибании.
Большой медицинский словарь
Амосса Симптом — (Н. L. Amoss, 1886-1957, амер. врач) неспособность больного перейти из положения лежа в положение сидя без опоры руками сзади; наблюдается при миопатии и полиомиелите вследствие.
Большой медицинский словарь
Ангелеску Симптом — (С. Anghelescu, 1869-1948, румынский хирург) невозможность для больного лежа на спине согнуться или прогнуться, опираясь на затылок и пятки; признак туберкулезного спондилита.
Большой медицинский словарь
Антона Симптом — (G. Anton, 1858-1933, нем. психоневролог) см. Анозогнозия.
Большой медицинский словарь
Арди-горчакова Симптом — (L. Ph. A. Hardy, 1811-1893, франц. дерматолог; И. А. Горчаков, сов. дерматолог) импетигинозные или эктиматозные высыпания, покрытые точечными корочками, на коже разгибательной поверхности.
Большой медицинский словарь
Ароновича Симптом — (Г. Д. Аронович, совр. сов. невропатолог) см. Симптом кукольных глаз.
Большой медицинский словарь
Аррегера Симптом — (Arreger) уменьшение расстояния между симфизом и большим вертелом на стороне перелома вертлужной впадины, сочетающегося с центральным вывихом бедра.
Большой медицинский словарь
Асбо-хансена Симптом — (G. Asboe-Hansen, род. в 1917 г., амер. дерматолог) признак истинной пузырчатки: увеличение пузыря по периферии при надавливании сверху.
Большой медицинский словарь
Атанассио Симптом — (A. Athanassio; син. глаз меланхолика) положительная реакция зрачков на свет при отрицательной реакции на аккомодацию; симптом выраженной депрессии.
Большой медицинский словарь
Ауспитца Симптом — (Н. Auspitz, 1835-1886, нем. врач) см. Феномен точечного кровотечения.
Большой медицинский словарь
Ашаффенбурга Симптом — (G. Aschaffenburg, род. в 1866 г., нем. психиатр) разновидность слуховых галлюцинаций: "разговор" больного через предмет, похожий на телефонную трубку, или по не включенному в сеть.
Большой медицинский словарь
Бабеша Симптом — (Babes) ригидность брюшной стенки с болезненностью при пальпации в области проекции селезеночной артерии; может наблюдаться при аневризме брюшной аорты.
Большой медицинский словарь
Бабинского Лучевой Симптом — (J. F. F. Babinski) сгибание руки и пальцев без одновременной пронации предплечья при ударе молоточком по лучевой кости; наблюдается при поражении V шейного сегмента спинного мозга.
Большой медицинский словарь
Бабинского Сгибательный Симптом — (J. F. F. Babinski) сгибание парализованной ноги с отрывом пятки от постели при попытке лежащего больного сесть без помощи рук; наблюдается при гемипарезах.
Большой медицинский словарь
Бабинского Симптом Автоматической Пронации — (J. F. F. Babinski) пронация парализованной руки при вытягивании обеих рук вперед в положении супинации; наблюдается при гемипарезах.
Большой медицинский словарь
Байера Симптом — (Н. Ваеуег, род. в 1875 г., нем. врач) неспособность больного определить с закрытыми глазами направление смещения врачом кожной складки на ногах или животе; наблюдается при tabes dorsalis.
Большой медицинский словарь
Байкова Симптом — (Н. И. Байков, сов. хирург) прощупывание края мениска в суставной щели при пассивном разгибании коленного сустава в виде эластичного валика, исчезающего в момент сгибания.
Большой медицинский словарь
Это острое антропонозное инфекционное заболевание, характеризирующееся лихорадкой, симптомами общей интоксикации и поражением лимфатического аппарата тонкого кишечника.
Эпидемиология. Единственный источник инфекции — человек: больной, бактерионоситель, реконвалесцент.
Механизм передачи фекально-оральный. Распространяется заболевание водным, пищевым и контактно-бытовым путями. Пищевой путь осуществляется чаще через молочные продукты. В этих продуктах возбудитель не только сохраняется, но может и размножаться. Наибольшая заболеваемость приходится на летне-осенний период. Восприимчивость к брюшному тифу всеобщая. После перенесенного заболевания возникает продолжительный иммунитет.
Этиология. Возбудитель Salmonella typhi abdominalis, грамотрицательная палочка, относится к роду сальмонелл. Местом обитания палочки является организм человека. С выделениями больных или бактерионосителей возбудитель сальмонеллы попадает на объекты внешней среды и может долго сохраняться в воде, сточных водах; во фруктах, овощах, молочных продуктах сальмонеллы размножаются.
Губительно действуют на сальмонеллу брюшного тифа высокие температуры, высушивание, прямой солнечный свет, дезинфекционные средства (хлорсодержащие, фенол, лизол).
Патогенез. Возбудитель проникает через рот и находит благоприятную среду обитания в тонком кишечнике. По лимфатическим путям сальмонелла проникает в мезенте-риальные и забрюшинные лимфатические узлы. Затем из
лимфоузлов проникает в кровь, вызывает бактериемию, и с этого момента начинается клиническое проявление болезни. Возбудитель с током крови заносится в печень, селезенку, лимфатические узлы, костный мозг и другие органы. Лимфатические образования кишечника (Пейеровы бляшки и солитарные фолликулы) набухают, затем не-кротизируются, некротические массы отторгаются, и образуются язвы, затем язвы заживают. Этот процесс может длиться 2-4 недели. При гибели бактерий в организме накапливается эндотоксин, который оказывает токсическое воздействие на центральную нервную, сердечно-сосудистую системы. Эндотоксин угнетает лейкопоэз, в результате в крови возникают лейкопения, нейтропения, анэо-зинофилия, относительный лимфоцитоз.
У некоторых больных возможны рецидивы, острое или хроническое бактерионосительство. Это связано с индивидуальным несовершенством иммунитета.
Клиническая картина. Инкубационный период при брюшном тифе длится от 1 до 3 недель. Обычно заболевание начинается постепенно: появляется слабость, утомляемость, умеренная головная боль, повышается температура тела, в начале субфебрильная, к 5—7-му дню достигает максимума. Состояние пациента ухудшается, он становится вялым, заторможенным. Выражение лица спокойное, лицо бледное или слегка гиперемировано. Кожа сухая, горячая. Периферические лимфоузлы, как правило, не увеличены, хотя иногда возможно увеличение заднешейных и подмышечных лимфоузлов. В начальный период болезни отмечается относительная брадикардия, снижение АД, глухость сердечных тонов.
К 7-14-му дню заболевание достигает максимальной выраженности. У больных заторможенность усиливается, возможно помрачение сознания, бред, так проявляется тифозный статус.
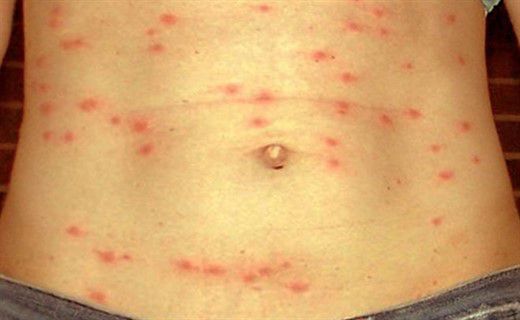
На 7-9-е сутки появляется розеолезная или розеолез-но-папулезная сыпь на коже груди, живота, боковых поверхностях туловища; характерно подсыпание новых элементов в течение недели; в крови отмечается лейкопения, СОЭ нормальна или несколько повышена (до 15—20 мм/ час).
Отмечается лихорадочная альбуминурия. К 4-й неделе болезни состояние пациента постепенно улучшается, снижается температура, уменьшается головная боль, улучшается сон и аппетит.
Период реконвалесценции длится 2—3 недели. При брюшном тифе возможны тяжелые осложнения: перфорация кишечника и кишечные кровотечения. Перфорация кишечника чаще наступает на 2—3-й неделе болезни и связана с образованием в кишечнике язв.
Перфорации способствует выраженный метеоризм, нарушение режима больным. Проявляется перфорация появлением сильнейшей боли в животе, в нижних отделах, при пальпации живота отмечается напряжение мышц брюшной стенки.
Кишечное кровотечение возможно в те же сроки, что и перфорация.
У больного возможно падение температуры тела, он бледнеет, на лбу выступает холодный пот, учащается пульс, падает АД, при массивном кровотечении может развиться коллапс.
В кале обнаруживается примесь крови: через 8—12 часов при небольшом кровотечении, при массивном кровотечении — через полтора-два часа.
Возможны такие осложнения, как психоз, тромбофлебит, холецистохолангиты, паротиты, плевриты, пиелонефриты и др.
Особенности течения современного брюшного тифа:
1.Участились легкие формы брюшного тифа, лихорадка может длиться 2-3 дня.
2.Характерно острое начало заболевания в 60—80% случаев.
3.Атипичное течение спризнаками гастроэнтероколита.
4.Возможно отсутствие сыпи.
5.Не всегда отмечается увеличение печени и селезенки.
6.Серологические реакции могут быть отрицательными
Диагностика.Брюшной тиф необходимо дифференци
ровать от гриппа, пневмонии, лептоспироза, бруцеллеза,
Ку — лихорадки, сыпного тифа. Диагноз основывается на
клинических и эпидемиологических данных. Клинический
диагноз необходимо подтвердить бактериологическими и
серологическими исследованиями.
Для бактериологической диагностики у пациента берем кровь, мочу, испражнения, желчь. Кровь берем на гемо-культуру (можно брать на протяжении всего лихорадочного периода) из вены на среду Раппопорта в соотношении к среде 1:10. Наряду с исследованиями крови проводят посевы мочи, кала, желчи. Желчь берут перед выпиской пациента. Для серологической диагностики берется кровь из вены с 8-9-го дня болезни; применяют следующие серологические реакции — реакция Видала, РНГА, ИФА, ИРА, Vi-агглютинация.
v Следует учитывать, что положительные серологические реакции могут быть у привитых людей.
Лечение.Все больные подлежат обязательной госпитализации в инфекционный стационар. Назначается строгий постельный режим минимум до 7-10-го дня нормальной температуры. Рекомендуется диета (стол № 4-а) — лег-
коусвояемая и щадящая пища. Больных необходимо кормить 4—5 раз в сутки. Для питья можно давать настой шиповника, чай, щелочные минеральные воды, соки. За 5—7 дней до выписки пациента переводят на общий стол (диета № 15). Антибактериальная терапия назначается до 10-12-го дня нормальной температуры. Основным антибактериальным препаратом является левомицетин (по 0,5 г 4 раза в сутки), бисептол (2-3 г 2—3 раза в день).
Для профилактики рецидивов сочетают антибиотики с применением вакцины.
Для устранения интоксикации применяют 5% -ный раствор глюкозы, изотонический раствор хлорида натрия, гемодез, в тяжелых случаях вводят кортикостероидные препараты. Обязательно назначают антигистаминные препараты: супрастин, димедрол, тавегил.
При необходимости назначают сердечно-сосудистые препараты. При кишечном кровотечении пациенту нужен покой, холод на живот, внутривенно вводим 10%-ный раствор хлорида натрия, аминокапроновую кислоту, викасол (1%) 1 мл. Можно переливать свежецитратную одногруп-пную кровь по 75—100 мл. При перфорации кишечника необходима срочная операция.
Уход за пациентом является важной составляющей в лечении брюшного тифа.
Так как пациенту назначают строгий постельный режим, то все гигиенические манипуляции проводятся только в постели. При умывании, кормлении, обработке кожи, перестилании постели нельзя допускать резких движений в целях профилактики осложнений.
С целью профилактики стоматита необходима обработка слизистой полости рта раствором фурацилина или 2% -ным раствором борной кислоты, с последующей обработкой стерильным вазелином. Обязательно проводится контроль температуры тела, АД, пульса, стула. Нельзя давать слабительные средства при запорах. Очистительные клизмы ставят под небольшим давлением. Пальпация должна проводиться очень осторожно.
В течение всего периода болезни должна проводиться текущая дезинфекция 0,5—1% -ными растворами хлорной извести, хлорамина объектов внешней среды, окружающей пациента. Дезинфекции сухой хлорной известью под-вер- гаются выделения больного (соотношение — 1:5, экспозиция — 1 час).
Профилактика. Санитарный надзор за водоснабжением, пищевыми предприятиями, за канализационными сооружениями. Имеет профилактическое значение борьба с мухами.
Реконвалесценты выписываются не ранее 21-го дня с момента нормализации температуры тела, при наличии отрицательных результатов 3—5-кратного исследования кала, мочи и 1-кратного исследования желчи. Обследование назначается не ранее 5-го дня после отмены антибиотиков.
Активное выявление источника брюшного тифа проводится при плановом бактериологическом обследовании декретированных лиц.
Лихорадящие больные с неустановленным диагнозом, если температура держится более 5 дней, обследуются на брюшной тиф, у них берут кровь на гемокультуру.
Переболевшие брюшным тифом подлежат диспансерному наблюдению в течение 2 лет; декретированные лица наблюдаются на протяжении всей трудовой деятельности. Вакцинация проводится по эпидемиологическим показаниям: на территориях с высоким уровнем заболевания брюшным тифом, при хронических водных эпидемиях брюшного тифа. Вакцинации подвергают лиц, занятых обслуживанием канализационных сооружений, контактных в очагах, лиц, работающих с живыми культурами возбудителей брюшного тифа.
Вакцинацию проводят с 3-летнего возраста, ревакцинация — через 3 года.
Противоэпидемические мероприятия в очаге. Обязательно посылают экстренное сообщение (ф. № 58) в ЦГСЭН. После госпитализации пациента проводится заключительная дезинфекция. Контактных лиц наблюдают 25 дней, с обязательным 1-кратным бактериологическим исследованием кала. Декретированных лиц отстраняют от работы до получения отрицательного результата исследования кала.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Инкубационный период брюшного тифа колеблется от 3 до 30 дней, в редких случаях продолжается до 50 дней (в среднем 10-14 дней). В клиническом течении болезни условно можно выделить период нарастания клинических симптомов (5-7 дней), период разгара (8-14 дней), угасания (14-21 день) и период реконвалесценции (после 21-28-го дня болезни).
Динамика симптомов брюшного тифа существенно зависит от возраста детей.
В типичных случаях у детей старшего возраста (7-14 лет), как и у взрослых, брюшной тиф начинается с постепенного повышения температуры тела. С первых дней болезни отмечают общую слабость, апатию, адинамию, головную боль, бессонницу, анорексию. Развивается специфическая тифозная интоксикация - тифозный статус (оглушённость, сонливость, заторможенность, нередко галлюцинации и бред, а в тяжёлых случаях - и потеря сознания). Изменения сердечно-сосудистой системы проявляются приглушением или глухостью сердечных тонов, снижением артериального давления и брадикардией. В редких случаях могут развиться явления миокардита.
На высоте заболевания (8-10-й день болезни) на коже появляется типичная розеолёзная сыпь. Это отдельные круглые пятнышки розового цвета, диаметром около 3 мм, на бледном фоне на коже живота, реже - на коже груди и плеч. Патогномоничным для брюшного тифа считают желтушное окрашивание кожи ладоней и стоп (симптом Филипповича) вследствие развития эндогенной каротинемии.
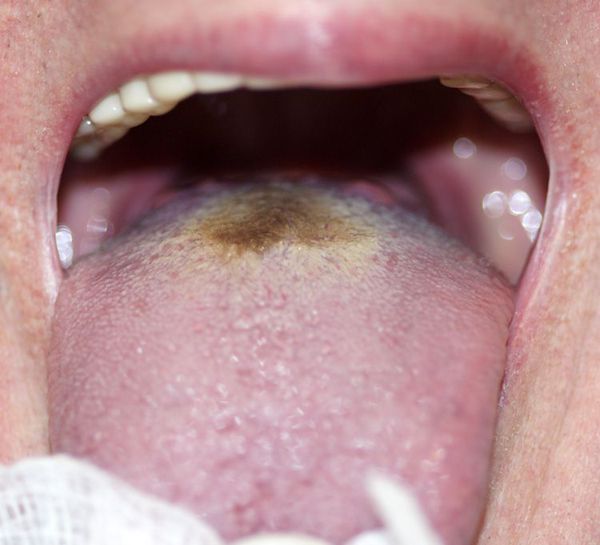
На высоте заболевания язык сухой, в центре обложен густым грязно-серым (или коричневым) налётом, кончик языка и его края остаются чистыми, красного цвета, нередко язык отёчен и имеет по краям отпечатки зубов. У большинства больных живот умеренно вздут, болезнен в правой подвздошной области, там же часто определяют урчание и укорочение перкуторного звука в результате гиперплазии лимфатических узлов брыжейки (симптом Падалки). На высоте заболевания, начиная с 4-5-го дня болезни, увеличиваются печень и селезёнка.
При брюшном тифе есть изменения периферической крови. В первые 2-3 дня болезни количество лейкоцитов может быть нормальным или слегка повышенным. На высоте заболевания развиваются лейкопения и нейтропения со сдвигом лейкоцитарной формулы крови влево до юных и даже до миелоцитов. Анэозинофилия, лимфоцитоз, повышение СОЭ связаны с поражением костного мозга. Лейкопения выражена тем больше, чем тяжелее заболевание.
У детей раннего возраста (до 3-5 лет) брюшной тиф в большинстве случаев (до 80%) начинается остро, с подъёма температуры тела до 39-40 °С. С первых часов заболевания ярко выражены симптомы интоксикации. Дети становятся раздражительными, вялыми, бледными, отказываются от груди, вскрикивают, плачут. Отмечают беспокойство, сонливость, адинамию, инверсию сна (сонливость днём и бессонница ночью). В тяжёлых случаях с первых дней возникают повторная рвота, судороги, нарушение сознания. Наблюдают сухость слизистых оболочек полости рта, губ, в большинстве случаев уже с первых дней болезни диарейный синдром (энтерит). Стул становится жидким, обильным, непереваренным, с примесью прозрачной слизи и зелени, частотой до 10-15 раз в сутки и более. Реже бывают запор и парез кишечника. Вследствие выраженных желудочно-кишечных расстройств (рвота и жидкий стул) легко развивается обезвоживание организма с токсикозом с эксикозом, что утяжеляет состояние больного.
У детей раннего возраста (особенно первого года жизни) наблюдают тахикардию, падение артериального давления, приглушение тонов сердца. В отличие от детей старшего возраста гепатоспленомегалия у них более выражена. Розеолёзная сыпь бывает редко и более скудная. У большинства больных отмечают нейтропению с ядерным сдвигом лейкоцитов, гипоэозинофилию и повышение СОЭ. Лейкопению наблюдают редко, чаще бывает лейкоцитоз.
Что такое брюшной тиф? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Брюшной тиф (Typhys abdominalis typhoid fever) — инфекционная патология острого характера, вызываемая бактерией Salmonella typhy, которая поражает эндотелиальную выстилку сосудов и лимфоидные формирования тонкого кишечника. Клинически характеризуется специфическим синдромом общей инфекционной интоксикации, синдромом поражения желудочно-кишечного тракта (энтерит), розеолёзной экзантемой (сыпью), увеличением печени, селезёнки и внутрибрюшных лимфоузлов, а также бронхитом.
Данные бактерии являются грамм-отрицательными палочками, не образующими спор. В своей структуре содержат от 8 до 14 жгутиков, мобильны, произрастают на простых питательных средах с примесью желчи.
Их антигенная структура весьма непростая. Она состоит из:
- О-антигена (лежит на поверхности микроорганизма, представляет липидно-полисахаридный комплекс, термолабильный, кипячение около двух часов не приводит к деструкции; отвечает за видовую специфичность — серогруппы);
- Н-антигена (жгутиковый, термолабильный);
- Vi-антигена (включен в О-антиген, термолабилен, является антигеном вирулентности, который способствует к заражению организма);
- К-антигена (белково-полисахаридные комплексы, отвечающие за способность бактерий к внедрению в макрофаги и дальнейшему размножению в них).
Способны к L-трансформации — частичному или полному исчезновения клеточной стенки, в результате чего бактерия обретает способность переносить неблагоприятные для себя условия.
Устойчивы во внешней среде, на белье сохраняются до 80 суток, в испражнениях — до 30 суток, в туалетах — до 50 суток, в воде водопроводов (без достаточного хлорирования) — до 4 месяцев, в почве — до 9 месяцев, в молоке — до 3 месяцев, в овощах — до 10 суток. В воде при нагревании до 50°С живут 1 час, до 60°С — 30 минут, в кипячённой воде погибают мгновенно. При замораживании живут до 60 суток, в 0,4% хлорной извести и современных дезинфектантах сохраняют жизнеспособность до 10 минут. [1] [2] [5]
Антропоноз. Убиквитарная (повсеместная) инфекция, но преимущественно распространённая в тёплых странах. Ежегодная заболеваемость брюшным тифом составляет более 20 млн человек, из которых погибает до 200 тысяч заболевших.
Первоисточник инфекции — люди (больные и носители). Ненамеренным источником брюшнотифозной бактерии иногда становятся улитки, устрицы, инфицирующиеся в контаминированной (загрязнённой вирусом) воде.
Механизм передачи — фекально-оральный (водный, пищевой, контактно-бытовой пути).
Индекс восприимчивости организма (его способность реагировать на внедрение возбудителя развитием заболевания или носительства) составляет 40-50%.
Сезонность летне-осенняя (в жарких странах круглогодично).
Иммунитет типоспецифичный, продолжительный, однако не исключается вторичное заболевание через длительное время. [2] [4]
Симптомы брюшного тифа
Инкубационный период длится от 7 до 25 дней. Заболевание начинается постепенно, при этом лихорадка имеет постоянный характер.
- специфической общей инфекционной интоксикации;
- розеолёзной экзантемы — ведущий синдром;
- синдром поражения желудочно-кишечного тракта (воспаления тонкой кишки (энтерита) или запора — парез кишечника);
- увеличения печени и селезёнки (гепатолиенальный синдром);
- воспаления лимфоузлов брыжейки кишечника (мезаденита);
- брюшнотифозного бронхита.
Преимущественно заболевание начинается с медленно нарастающей квёлости, малоподвижности, головной боли нечёткой локализации, появляется озноб, скачок температуры тела до 39-40°С, снижение аппетита, инверсия сна (бессонница ночью и сонливость днём). Через пару дней присоединяется кашель, метеоризм, урчание в животе, диарея (впоследствии сменяющаяся запором), появляются кошмарные сновидения.
Объективные данные выявляют оглушенность, больные мало двигаются, лежат в прострации с закрытыми глазами, на вопросы дают малоинформативные ответы после некоторого раздумья. Лицо больного бледное, покровные ткани суховатые и горячие на ощупь. На 7-8 день от начала заболевания появляется розеолёзная сыпь в виде единичных элементов, отграниченных от здоровых покровов и несколько выступающих над ней, исчезают при нажатии, после себя оставляет пигментацию, иногда происходит пропитывание кровью, редко возникают новые подсыпания. Локализация сыпи — на животе, внизу груди.
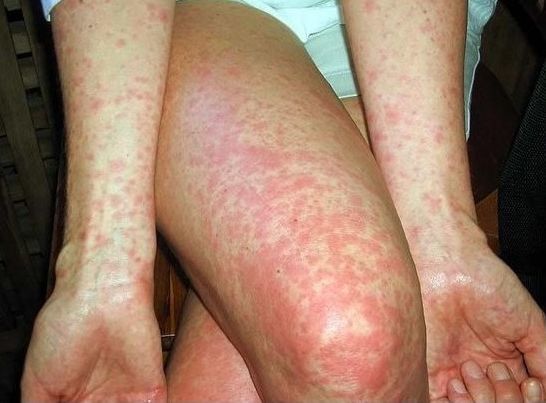
Достаточно редким является окрашивание ладоней и стоп в желтый цвет — эндогенная каротиновая гиперхромия (симптом Филипповича).
Иногда увеличиваются и делаются болезненными заднешейные и подмышечные лимфоузлы.
Со стороны сердечно-сосудистых органов намечается брадикардия, снижение артериального давления, общее аускультативное ослабление сердечных тонов.
При аускультации лёгких выслушиваются суховатые хрипы рассеянной локализации, при переходе в пневмонию хрипы становятся влажными.
Во время осмотра живота отмечается его вздутие, глубокое урчание, и восприимчивость к пальпации слепой кишки, возможно возникновение симптома Падалки — укорочение перкуторного звука в правой подвздошной зоне, обусловленное воспалением внутрибрюшных лимфоузлов. С 3-5 дня отмечается увеличение селезёнки, а к концу первой недели — и печени. Появляется симптом Штернберга — лёгкая болезненность при надавливании живота по оси брыжейки в результате воспаления в брыжеечных лимфоузлах. Наблюдается отсутствие стула (обстипация) или умеренный энтерит.
При фарингоскопии виден язык с трещинами, без влаги, со следами зубов, закрытый толстым бурым или грязно-коричневым налётом (фулигинозный язык), но с чистыми краями и кончиком. Ротоглотка умеренно красная.
В последнее десятилетие приобретают значение достаточно видоизмененные формы заболевания, зачастую включающие лишь значительное повышение температуры тела без явных кишечных расстройств и сыпи, с отсутствием выраженной интоксикации, что нередко ставит в тупик даже опытных докторов.
Необходимо дифференцировать брюшной тиф, отличительным симптомом которого является длительная высокая лихорадка при отсутствии органных поражений, с другими заболеваниями:
- гнойно-воспалительные заболевания почек (дискомфорт и боли в поясничной области, положительный симптом Пастернацкого, нарушения мочеиспускания, изменения в общих анализах мочи);
- острые респираторные заболевания (при брюшном тифе нет синдрома поражения верхних дыхательных путей, а при ОРЗ нет мезаденита);
- пневмония;
- малярия (пароксизмы (резкое увеличение) температуры, повышенное потоотделение, колебания температуры более 1°С);
- ку-лихорадка (острое начало, гиперемия лица (приток крови), острая потливость);
- лептоспироз (внезапное начало, боли в мышцах икр, лицо и шея красные, желтуха, нейтрофильный лейкоцитоз);
- бруцеллёз (неплохое самочувствие при высокой температуре, резкая потливость, нет вздутия живота, специфические симптомы). [1]
Патогенез брюшного тифа
Заражающая доза — от 10 млн до 1 млрд микробов (находится только лишь в 0,001-0,01 г фекалий больного). Входные ворота — рот. Далее микроорганизмы переходят в желудок (часть их гибнет), затем в тонкий кишечник и его слизистую оболочку, где захватываются макрофагами, в которых тифозные бациллы не только не погибают, но живут и даже множатся.
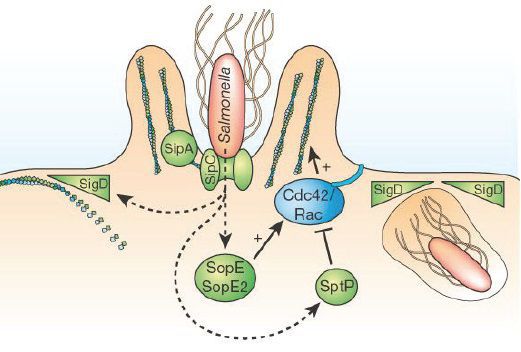
После этого сальмонеллы мигрируют в лимфоидные органы тонкого кишечника (одиночные лимфатические узлы и бляшки Пейера), а оттуда в умеренном количестве попадают в кровь.
Начинается развитие бактерий в брыжеечных и забрюшинных лимфоузлах, а после посредством грудного протока происходит высвобождение их в системный кровоток — начинается бактериемия (часть их гибнет с высвобождением эндотоксина), вызывая интоксикацию: происходит токсинный удар по нервным центрам с преобладжанием процессов торможения (status typhosus).
Угнетение диэнцефальных структур ведёт к инверсии сна, нарушению аппетита, нарушению вегетативной функции. Эндотоксин воздействует и на чувствительные нервные волокна, что ведёт к питательным нарушениям кожи, нарушению кровоснабжения в слизистой оболочке и лимфоидных структур — механизм возникновения язв тонкого кишечника. Наблюдается токсическое поражение миокарда, возможно возникновение инфекционно-токсического шока. Нарушается тонус периферических сосудов, выход части плазмы в экстравазальное пространство, что ведёт к развитию гиповолемии и циркуляторному коллапсу. В процессе заболевания возбудитель повторно попадает в кишечник с желчью. Происходит патологический процесс в красном костном мозге (нарушение кроветворения).
Значительная роль в патогенезе болезни принадлежит и самостоятельной роли микроорганизма: при бактериемии паренхиматозные органы нашпиговываются болезнетворными агентами, где попадают в захват элементами мононуклеарно-фагоцитарной системы и из-за несостоятельности работы последних образуют гнойные очаговые поражения (менингиты, остеомиелиты, пневмонии и другое). Также при жизни бактерии выделяют энтеротоксин, приводящий к диарее.
В дальнейшем при борьбе организма и микроба начинается освобождение человеческого тела от сальмонелл посредством органов выделения (преимущественно в печени): большая часть их погибает, а некоторые поступают с желчью в просвет кишечника и выделяются в окружающую среду, а оставшиеся снова проникают в лимфоидные образования кишечника. Отдача брюшнотифозной бактерии идёт различными путями с различными секретами организма (кал, моча, пот, материнским молоком).
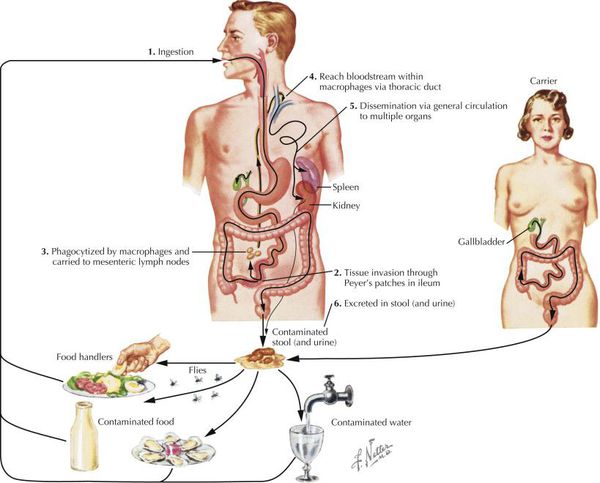
Приблизительно на пятый день заболевания появляются антитела IgM к возбудителю, а к концу второй недели специфические антитела Ig G. Под влиянием иммунных факторов может происходит L-трансформация бактерий, приводящая к длительному неинфекционному процессу (для иммунитета) и возникновению рецидивов.
Периоды патологических изменений в тонком кишечнике:
- первая неделя — набухание групповых лимфатических фолликулов;
- вторая неделя — их некроз;
- третья неделя — отторжение некротических масс и образование язв;
- третья-четвёртая неделя — период чистых язв;
- пятая-шестая неделя — заживление язв.
В любой период может развиться кровотечение и перфорация язв. [2] [3] [6]
Классификация и стадии развития брюшного тифа
По клинической форме заболевание делится на:
— атипичная форма — подразделяется на абортивную (быстрое обратное развитие) и стёртую (все признаки выражены слабо);
— первичное (при длительной персистенции возбудителя в гранулёмах);
— вторичное (возникает при проникновении возбудителя в патологически измененные органы — желчный пузырь, костный мозг — на любом этапе инфекционного процесса). [5]
Осложнения брюшного тифа
Факторами риска развития осложнений являются:
- тяжёлое течение при отсутствии улучшения в течении 3-4 суток;
- поздняя госпитализация;
- микст-инфекция;
- комбинированные поражения;
- появление лейкоцитоза.
К осложнениям заболевания относятся:
- перфорация кишечника — сопросвождается болями в животе, симптомами раздражения брюшины, например симптом Щёткина-Блюмберга, повышением частоты дыхательных движений, напряжением мышц брюшной стенки и способно привести к перитониту;
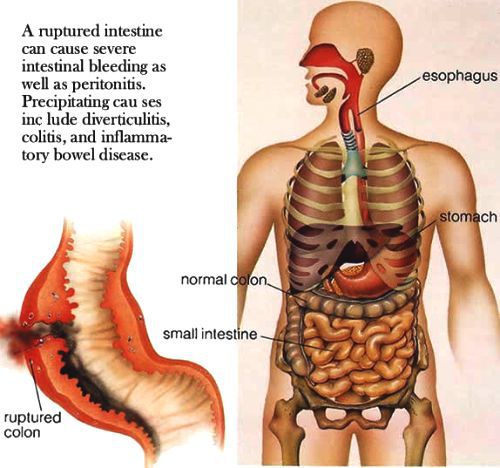
Важно: при брюшном тифе исключаются любые явные болевые ощущения в животе, поэтому их появление у больного тифопаратифозными заболеваниями расценивается как риск осложнения и требует внимания и возможного перевода в профильное отделение.
- кишечное кровотечение — происходит снижение температуры тела, прояснение сознания, временное улучшение самочувствия, затем больной бледнеет, заостряются черты лица, он покрывается холодным липким потом, снижается артериальное давление, увеличивается пульс;
- инфекционно-токсический шок — снижается температура тела и артериальное давление, возникает состояние прострации, бледность с сероватым оттенком;
- пневмония, миокардит, холецистохолангит, тромбофлебит, менингит, паротит, артриты, пиелонефрит;
- инфекционный психоз. [3][5]
Диагностика брюшного тифа
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, так как поражается красный костный мозг, анэозинофилия, нейтропения, относительная лимфопения, тромбоцитопения, анемия, СОЭ в норме);
- общеклинический анализ мочи (показатели острой токсической почки);
- биохимический анализ крови (повышение АЛТ, АСТ, нарушения электролитного баланса);
- копрограмма (нарушение переваривания, жир, крахмал);
- серологическая диагностика (РНГА, в том числе с Унитиолом, РПГА, ИФА различных классов);
- бактериологический метод (посев крови, кала на среды с желчью — желчный бульон или среда Раппопорта, на стерильную дистиллированную воду — метод Клодницкого, на стерильную водопроводную воду — метод Самсонова: предварительные результаты через 4-5 суток, окончательный — через 10 дней). [1][4]
Лечение брюшного тифа
Место лечения — инфекционное отделение больницы.
Режим — бокс, строго постельный до 10 дня нормальной температуры тела. В этот период недопустимо натуживание.
Показана диета № 4 по Певзнеру (калорийная, с повышенным содержанием белка, механически и химически щадящая).
Этиотропная терапия проводится до 10 дня нормальной температуры тела при любой степени тяжести (перекрывается естественный цикл возбудителя). Назначаются препараты выбора — фторхинолоны, цефалоспорины.
Патогенетически осуществляется комплекс мероприятий по восполнению ОЦК, энтеросорбции, повышения регенеративных процессов в кишечнике, а также показана антиоксидантная терапия, насыщение витаминами, восстановление нормальной микрофлоры кишечника.
Проводится постоянный мониторинг больных для исключения осложнений, появление которых требует перевода пациентов в реанимационное отделение.
Выписка осуществляется при нормализации клинического состояния и лабораторных показателей, трёхкратного отрицательного посева кала и мочи, но не ранее 21 дня нормальной температуры тела.
За переболевшими устанавливается диспансерное наблюдение сроком на три месяца с обязательным посевом крови и мочи в конце периода наблюдения. [1] [2]
Прогноз. Профилактика
К методам неспецифической профилактики относятся:
- поддержание на достаточном уровне санитарного состояния источников водоснабжения, очистных сооружений;
- борьба с источниками загрязнения окружающей среды, очистка и обеззараживание сточных вод, выгребных ям;
- соблюдение санитарных норм и правил при сборе, обработке, хранении и приготовлении пищевых продуктов;
- соблюдение людьми правил санитарно-гигиенической культуры;
- своевременное выявление бактерионосителей (особенно среди лиц декретированного контингента, в частности работников сферы питания и обслуживания населения).
В течение трёх месяцев переболевшие из лиц декретированного контингента не допускаются на объекты общепита и водоснабжения.
Специфической профилактикой является вакцинация (полисахаридные вакцины, основанные на очищенном Vi-антигене для лиц с двухлетнего возраста — инъекционно и живая аттенуированная вакцина с 5 лет — орально). [6]
Читайте также:


