Серозный менингит при полиомиелите
Паротитный менингит в части случаев развивается первично без других основных клинических проявлений эпидемического паротита (воспаление околоушной слюнной железы, орхит, орхиэпидидимит). У большинства больных менингит сопутствует паротиту. Тяжесть течения МС варьирует от легких до тяжелых проявлений, сопровождающихся высокой температурой, головной болью, сонливостью или возбуждением, повторной рвотой, светобоязнью.
СМЖ вытекает под давлением, прозрачная, цитоз небольшой, иногда до сотен клеток, белка мало, уровень хлоридов снижен, содержание сахара в норме. У части больных длительно сохраняются остаточные явления, могут быть психические нарушения. Встречаются формы паротитного менингита без выраженного МС, и диагноз возможен лишь при анализе СМЖ.
Менингит, вызванный вирусом полиомиелита, встречался в период эпидемических вспышек этого заболевания, когда количество таких форм достигало 60-80%. Вне эпидемии полиомиелита доминируют параполиомиелитные серозные менингиты энтеровирусной этиологии. МС при этой форме полиомиелита обычно умеренно выражен. СМЖ прозрачная, в раннем периоде болезни в осадке преобладают полинуклеары, в позднем - лимфоциты.
Уровень белка слегка повышен, содержание хлоридов и сахара нормальное. Некоторые случаи менингита этой этиологии переходят в тяжелый истинный полиомиелит с развитием параличей и менингоэнцефалита. Обычно такой трансформации болезни способствуют физическое перенапряжение, пребывание на солнце или сильной жаре, травмы и др.
Возникновение менингита при гриппе связано с активацией латентных энтеровирусов и других нейротропных вирусов, так как вирус гриппа (как считает большинство исследователей) не размножается в мозговых оболочках, а создает лишь патогенетический фон для других возбудителей. При тяжелых формах гриппа типичен менингизм, связанный с увеличением проницаемости капилляров и мелких кровеносных сосудов.
Герпес-менингиты при простом рецидивирующем герпесе редки и составляют по некоторым данным 1-5% всех серозных менингитов. Иногда они протекают по типу менингоэнцефалита. Диагноз возможен при выделении из СМЖ вируса герпеса. Поражение мозговых оболочек при опоясывающем лишае встречается чаще, чем при простом герпесе. Нередко герпетический менингит, обусловленный вирусом herpes zoster, протекает латентно, но иногда очень тяжело в форме менингоэнцефалита с развитием парезов, полирадикулоневрита.
Прогноз, как правило, благоприятный. Регресс клинических проявлений медленный, в течение 1,5-2 мес. В некоторых случаях менингоэнцефалита, вызванного вирусом опоясывающего герпеса, развивается длительная энцефалопатия с головной болью, астенией, снижением памяти, но с полным выздоровлением и восстановлением трудоспособности через 2,5-3 мес.
Серозный менингит возможен при целом ряде других инфекционных болезней, в том числе при арбовирусных инфекциях, передаваемых членистоногими (клещевой энцефалит, лихорадка Западного Нила и др.). При бешенстве в начальном периоде болезни, когда проводится клиническая дифференциация бульбарных нарушений, при люмбальной пункции обнаруживают явления серозного менингита, чаще с умеренной клеточной реакцией, реже с повышенным плеоцитозом.
В части случаев серозные менингиты и менингоэнцефалиты развиваются у больных корью, краснухой, ветряной оспой, инфекционным мононуклеозом и инфекционным лимфоцитозом. Диагноз их возможен только с учетом общеклинических проявлений конкретной нозоформы. В основе генеза серозных менингитов, возникающих при этих инфекционных болезнях, лежат процессы аутосенсибилизации. Близко к ним примыкают поствакцинальные серозные менингиты, менингоэнцефалиты и полирадикулоневриты, развивающиеся после введения вакцин и лечебных сывороток, включая случаи применения последних с профилактической целью.
Например, при подкожном введении противостолбнячной сыворотки иногда наблюдаются очаговые рецидивирующие поражения ЦНС и некоторых внутренних органов (сердца, ЖКТ и др.).
Возможны редко встречающиеся протозойные менингиты и менингоэнцефалиты при малярии, токсоплазмозе; грибковые (криптококкоз), менингиты при мозговом цистицеркозе. Описаны менингиты микоплазменной этиологии.
Детский паралич полиомиелит и менингит - прививка и вакцинация от вируса
Полиомиелит представляет протекающее крайне остро, инфекционное заболевание, поражающее нервную систему человека. Полиомиелит и менингит чаще встречаются у детей, чем у взрослых. Вирус полиомиелита приводит к поражению нервной системы ребенка и спинномозговому параличу, обусловленным первичным поражением серого вещества спинного мозга.

Полиомиелит поражает только детей, которые не были привиты от этой вирусной болезни.
Передается полиомиелит от инфицированного возбудителем болезни - полиовирусом, организма больного, выделяющего активный вирус со слюноотделением, с выделениями в моче и кале. К сожалению, благодаря такому способу передачи заразиться зачастую можно через еду немытыми руками или даже воздушно-капельным путем через вдыхаемый воздух с парами инфицированными вирусом. Начальная стадия заражения вирусом полиомиелита происходит путем первичного инфицирования носоглотки, а затем кишечника. Далее вирус с кровью без задержек распространяется по организму, проникая в мозг ребенка. Если ребенок иммунно ослабленный, то вирус чрезвычайно быстро полиомиелита вторгается и поражает нервную систему, сначала нанося удар по шейному и поясничному утолщениям спинного мозга, затем могут быть вовлечены в процесс, поражены и страдают от вируса моторные клетки и кора головного мозга больного.
К сожалению вирус полиомиелита хорошо маскируется и его легко перепутать с обычным гриппом, желудочным гриппом или банальной простудой. Первичные симптомы, характеризующие начало полиомиелита мало отличаются от перечисленных заболеваний это: повышенная, иногда незначительно, температура, насморк, напоминающий синусит, боль в горле, как при ангине, понос, возможно с явлениями диспепсии.

Полиомиелит, как специфическое вирусное заболевание имеет две стабильные формы: паралитическую форму и не паралитическую форму - менингит. При паралитической форме полиомиелита, кроме описанных выше симптомов у заболевшего ребенка специфически проявляется поражение серого вещества спинного мозга вирусом, а именно: происходят перемежающиеся спазмы, появляется утомляемость, болезненная сонливость и вялость, болезнь сопровождают боли в спине.
При не паралитической менингеальной форме полиомиелита, вызванной менингококковой инфекцией, у ребенка возникает повышение температуры, рвота и проявления мозговых поражений и нарушений деятельности центральной нервной системы, выраженные, например, в глухоте, раздражениях на действие света, доходящих до светобоязни, реакция на громкие звуки, обостренное нервное состояние и специфические проявления рефлексов во время прикосновений.
Профилактика полиомиелита заключается в вакцинации детей и поддержания чистоплотности с соблюдением необходимых санитарных норм. Учитывая опасность полиомиелита прививка вакциной от него обязательна в детском возрасте, если нет медицинских противопоказаний. Не привитые дети находятся в зоне риска и родители ответственны за болезнь в случае отказа от вакцинации. В среднем инкубационный период развития полиомиелита протекает от 5 дней до 2-х недель, а иногда до 50 дней. В борьбе с вирусом от момента первичного инфицирования, до полноценного заражения, важное значение имеет состояние иммунитета ребенка. Если с иммунитетом все в порядке, и он имеет ярко выраженную защитную реакцию, то ребенок может излечиться от опасного злого вируса всего за 5 дней, но чаще требуется длинное, квалифицированное лечение. С полиомиелитом не шутят и при малейшем подозрении обращаются к врачам с госпитализацией в инфекционное отделение стационаров, госпиталей и больниц. Лечение в основном заключается в применении иммунных препаратов, обезболивающих средств и успокоительных препаратах. Госпитализация больного любой из форм полиомиелита необходима для принятия в случае необходимости срочных реанимационных мер. Самолечение опасно и недопустимо.
О виде витнеса для похудения - танцевальном фитнесе здесь. Похудение с танцевальным фитнесом происходит веселее и легче.
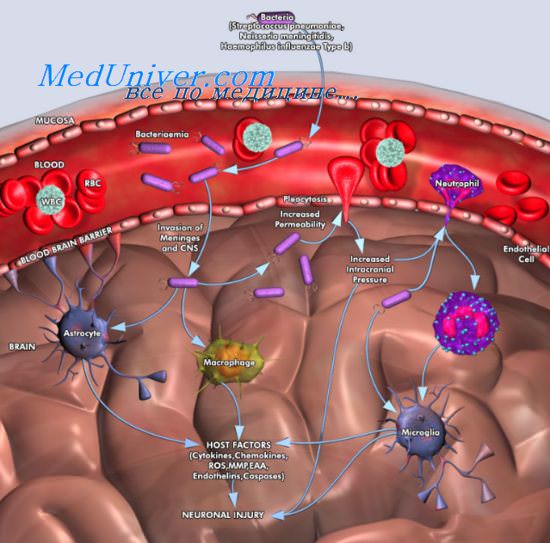
Серозный менингит – поражение оболочек головного мозга, которое характеризуется серозным воспалительным процессом. Серозный менингит у детей и взрослых развивается при проникновении в организм вирусов, бактерий или грибков. В 80% клинических случаев причиной серозного воспаления оболочек головного и спинного мозга являются вирусы. Вирусному менингиту подвержены дети дошкольного возраста, школьники и взрослые. В Юсуповской больнице природу менингита выясняют с помощью современных лабораторных методов исследования спинномозговой жидкости, крови и других биологических материалов.
Для диагностики изменений головного мозга применяют инновационные методы исследования с помощью новейшей аппаратуры европейских и американских производителей. Врачи индивидуально подходят к лечению каждого пациента, страдающего серозным менингитом, используют современные противовирусные и антибактериальные препараты, зарегистрированные в РФ. Неврологи учитывают чувствительность вирусов к лекарственному средству, реакцию организма пациента на противомикробную терапию. Редко серозный вирусный менингит регистрируется у взрослых.
Причины
Серозный вирусный менингит – инфекционное заболевание. В 75-80% случаев вирусный менингит обусловлен энтеровирусной инфекцией (вирусами Коксаки и ЕСНО). Реже причиной серозного менингита становится вирус эпидемического паротита, аденовирусы, вирус Эпштейна-Барр (возбудитель инфекционного мононуклеоза), цитомегаловирус, вирусы герпеса и кори. ВИЧ-инфекция также может приводить к развитию вирусного менингита.
Вирусный менингит имеет сезонную заболеваемость, которая зависит от вида возбудителя. Большинство случаев серозного менингита приходится на летнее время. Для вируса эпидемического паротита характерен пик заболеваемости весной и зимой. Серозный менингит может быть не только вирусным, но и бактериальным (при сифилисе, туберкулезе), а иногда и грибковым.
Пути передачи
Симптомы
Для серозного менингита, как и для воспаления мозговых оболочек бактериального происхождения, характерны общие менингеальные признаки:
- тошнота;
- сильная головная боль;
- повышение температуры;
- многократная рвота.
При серозном воспалении развивается отек головного мозга. Нарушается отток спинномозговой жидкости. Отек мозга провоцирует повышение внутричерепного давления. В отличие от бактериального гнойного менингита, серозная форма воспаления не приводит к массивной экссудации нейтрофилов и клетки мозга не отмирают.
Со второго или третьего дня заболевания серозный менингит проявляется выраженным менингеальным синдромом. Обязательным признаком серозного вирусного менингита является лихорадка. У пациентов повышается температура до 40 градусов, затем через 3-4 дня снижается и через некоторое время вновь поднимается. Регистрируются 2 волны высокой температуры. При легком течении вирусного менингита это бывает не всегда.
Мучительная головная боль постоянно сопровождает пациента, страдающего вирусным менингитом. Она начинается с висков, усиливается при движении глаз, от яркого света и резкого шума. Такая головная боль тяжело купируется болеутоляющими препаратами.
Часто у детей кроме менингеальных симптомов проявляются признаки острой респираторной вирусной инфекции:
- слизистые выделения из носа;
- боль в горле;
- кашель.
У грудных детей происходит напряжение и выбухание родничка, появляется симптом Лесажа – если малыша поднять вверх, держа под мышками, он подтягивает ноги к животу и сгибает их. При вирусном серозном менингите могут быть незначительные нарушения сознания (оглушенность или сонливость). Иногда развиваются признаки поражения черепно-мозговых нервов, появляются трудности с глотанием, двоение в глазах, косоглазие. Расстройства двигательной активности проявляются частичными или полными параличами.
У пациентов с серозным вирусным менингитом определяют следующие менингеальные признаки:
- симптом Кернига – невозможность разогнуть согнутую под прямым углом ногу;
- симптом Брудзинского: нижний (при попытке разогнуть одну согнутую ногу, происходит рефлекторное сгибание второй ноги), и верхний – при сгибании головы происходит непроизвольное сгибание нижней конечности.
- симптом Бабинского – при штриховом раздражении подошвенной поверхности стопы наблюдается тыльное сгибание первого пальца.
Диагностика
Подтвердить или исключить диагноз серозного вирусного менингита можно только на основании результатов исследования спинномозговой жидкости. Ликвор получают с помощью люмбальной пункции. Ее выполняют при малейшем подозрении на вирусный менингит.
Противопоказаниями для спинномозговой пункции при серозном вирусном менингите являются:
- инфекционно-токсический шок.
- признаки вклинения головного мозга (сочетание артериальной гипертензии и брадикардии, нарастающая очаговая симптоматика, угнетение сознания, нарушение зрачковых реакций);
- инфекционное поражение кожи и мягких тканей в области проведения спинномозговой пункции;
- судорожный статус.
Содержание белка может быть нормальным или сниженным, уровень сахара и хлоридов не изменяется. При медленном выпускании 3-6 мл спинномозговой жидкости во время первой пункции снижается внутричерепное давление, поэтому у пациентов уменьшается интенсивность головной боли и значительно улучшается самочувствие. В периферической крови наблюдается уменьшенное количество лейкоцитов, небольшое увеличение содержания нейтрофилов без существенного сдвига лейкоцитарной формулы влево, умеренное повышение скорости оседания эритроцитов. К началу второй недели заболевания в периферической крови увеличивается количество эозинофилов.
Андрей Игоревич Волков
Врач-невролог, кандидат медицинских наук
На долю вирусной природы воспаления мозговых оболочек приходится 80 % случаев. Серозный менингит чаще вызывается энтеровирусами. Болезнь наиболее характерна для детей, но в некоторых случаях вирусный менингит поражает и взрослых. Симптоматика серозной патологии не имеет отличительных особенностей по сравнению с другими формами.
Без назначения этиотропной терапии в более чем половине случаев менингит заканчивается летальным исходом. Инфекционная болезнь быстро приобретает тяжелое и осложненное течение. В 10% случаев смерть наступает на 1–2 день, даже при начатом лечении.
В Юсуповской больнице неврологи используют весь диагностический арсенал для выявления инфекционного заболевания. Основным методом обнаружения вирусного менингита у взрослых является анализ спинномозговой жидкости. С его помощью определяется возбудитель. Высокой информативностью обладают КТ и МРТ. Их результаты позволяют определить локализацию патологического очага в области мозга. На основании полученных данных подбирается этиотропная терапия. В зависимости от сопутствующих признаков подбирается симптоматическое лечение.
Лечение
Лечение серозных менингитов направлено на предупреждение или ограничение формирования необратимых повреждений головного мозга. Антибактериальные препараты в лечении серозных менингитов вирусного происхождения врачи не используют. К средствам, направленным на уничтожение возбудителей инфекции, относятся:
- рекомбинантный α-интерферон (Виферон в свечах);
- индукторы эндогенного интерферона (циклоферон, неовир);
- РНКаза;
- внутривенные иммуноглобулины (интраглобин f в дозе 3 мл/кг в сутки), которые назначают со второго по пятый день заболевания или при тяжёлом состоянии пациента.
Для снижения внутричерепного давления назначают диуретики – фуросемид, лазикс, ацетазоламид. При выраженном отеке головного мозга стартовым препаратом является маннитол. С целью уменьшения проявлений интоксикации проводят инфузионную терапию. Объем вводимой внутривенно жидкости составляет 2/3 от физиологической потребности ребенка в воде. Он должен строго соответствовать количеству выводимой жидкости. Используют 10% раствор глюкозы, реополиглюкин, альбумин, плазму. Вводят коллоидные и кристаллоидные растворы.
При температуре более 38 C применяют жаропонижающие средства – ибупрофен, парацетамол. Из противосудорожных препаратов вводят седуксен (реланиум), ГОМК (оксибутират натрия 20%). При стойком расстройстве сознания, некупируемых повторных судорогах, центральной гипертермии (повышении температуры) и артериальной гипертензии внутривенно вводят тиопентал натрия.
Применение барбитуратов требует перевода пациента на искусственную вентиляцию легких. Ее в Юсуповской больнице проводят с помощью аппаратов ИВЛ экспертного класса. Всем больным серозным менингитом показано раннее назначение препаратов, улучшающих метаболизм клеток центральной нервной системы. Неврологи применяют пирацетам, ноотропил, пикамилон. Ноотропы сначала вводят внутривенно, а затем пациенты принимают их через рот.
Уменьшению энергодефицита мозга и улучшению тканевого обмена при менингите способствуют аскорбиновая кислота, рибоксин. В тяжелых случаях заболевания назначают антиоксиданты (цитохром, цитомол). Средства, которые улучшают мозговое кровообращение, назначают всем пациентам с первого дня лечения. Препаратами выбора являются кавинтон (винпоцетин) и дипиридамол (курантил). Наиболее эффективно сочетанное применение вазоактивных и нейрометаболических препаратов (инстенона и актовегина).

Последствия
Серозный менингит может иметь различные последствия. При появлении первых симптомов этого заболевания важно своевременно обратиться за медицинской помощью. Лучше всего – вызвать карету скорой помощи.
Лечение серозного менингита в обязательном порядке должно проходить в условиях стационара. Самолечение недопустимо. Чем скорее будет оказана адекватная медицинская помощь, тем больше шансов на то, что последствия заболевания никогда не проявятся, либо будут минимальными.
В случаях, когда больной слишком долго оттягивал лечение, могут возникать следующие осложнения:
- слепота;
- глухота;
- нарушения работы головного мозга;
- нарушение функций речевого аппарата;
- задержка в психомоторном развитии.
Даже при благоприятном лечении и прогнозе у пациента могут долго не проходить головные боли. Если после курса терапии боли сохраняются более 2 месяцев, то следует обязательно проконсультироваться с врачом. В случае необходимости возможно повторное обследование.
Профилактика
В период вспышек серозного менингита подросткам и маленьким детям нежелательно купаться в открытых водоемах. Всегда следует пить специально очищенную или кипяченую воду, соблюдать правила личной гигиены, тщательно мыть руки с мылом после туалета и перед приемом пищи. Также необходимо мыть овощи и фрукты перед употреблением, по возможности обдавать их кипятком.
Стоит внимательно относиться к любому вирусному заболеванию детей: острой респираторно-вирусной инфекции, гриппу, ветрянке, кори, эпидемическому паротиту. Следует максимально сократить контакт ребенка с грызунами и клещами, поскольку они считаются разносчиками вирусов. Для профилактики заболевания корью, эпидемическим паротитом, краснухой инфекционисты рекомендуют делать детям плановые прививки. Предупреждает менингит, вызванный вирусом гриппа, сезонная специфическая вакцинация.

Бесплатная горячая линия юридической помощи

- Главная
- "ЭНТЕРОВИРУСНЫЕ ЗАБОЛЕВАНИЯ: КЛИНИКА, ЛАБОРАТОРНАЯ ДИАГНОСТИКА, ЭПИДЕМИОЛОГИЯ, ПРОФИЛАКТИКА. МЕТОДИЧЕСКИЕ УКАЗАНИЯ. МУ 3.1.1.2130-06" (утв. Роспотребнадзором 09.09.2006)

2.1. Серозный (асептический) менингит и другие формы энтеровирусных заболеваний центральной нервной системы
Подобно вирусу полиомиелита, неполиомиелитные энтеровирусы могут поражать центральную нервную систему (ЦНС). Наиболее частым проявлением энтеровирусного поражения ЦНС является серозный (асептический) менингит. Термин "серозный менингит" подразумевает клинический синдром воспаления менингеальных оболочек, связанный с вирусными инфекциями. Вирус-возбудитель может быть выделен из спинно-мозговой жидкости (СМЖ) пациентов. В отличие от гнойного менингита, при заболевании асептическим серозным менингитом бактериальные агенты в СМЖ больных обычно не обнаруживаются. В общей структуре инфекционных менингитов подавляющее число случаев составляют менингиты вирусного происхождения. Применение полимеразной цепной реакции (ПЦР) позволило значительно усовершенствовать диагностику вирусных менингитов. Как показали исследования последних лет, наиболее частыми возбудителями асептического менингита являются энтеровирусы. В США, где этиологическая диагностика энтеровирусных заболеваний вошла в широкую практику, ежегодно регистрируют около 75000 случаев менингита, вызываемого неполиомиелитными энтеровирусами. Энтеровирусные серозные менингиты составляют 85 - 90% от общего числа случаев менингитов вирусной этиологии. Из других вирусных патогенов к возбудителям асептического менингита относятся вирусы паротита и лимфоцитарного хориоменингита.
Серозный менингит является наиболее распространенной формой энтеровирусного поражения ЦНС. Оно часто не ограничивается воспалением менингеальных оболочек. Процесс может параллельно (или преимущественно) затрагивать и собственно вещество (паренхиму) головного мозга и спинной мозг. В этом случае, в зависимости от преобладания тех или иных симптомов, поражение ЦНС классифицируют как менингоэнцефалит, энцефалит, ромбэнцефалит, энцефаломиелит, полиомиелит, миелит, радикуломиелит.
Клинические проявления поражения ЦНС представлены в табл. 1.
КЛИНИЧЕСКИЕ СИНДРОМЫ, НАБЛЮДАЮЩИЕСЯ ПРИ ЭНТЕРОВИРУСНЫХ ИНФЕКЦИЯХ
| Вирус полиомиелита, типы 1, 2, 3 |
| Параличи (от полной атрофии до легкой слабости мышц) |
| Серозный (асептический) менингит |
| Лихорадочное заболевание (преимущественно в летний период) |
| Вирусы Коксаки A |
| Серозный менингит (типы 2, 3, 4, 6, 7, 9, 10) |
| Герпангина (типы 2, 3, 4, 5, 6, 8, 10) |
| Острый фарингит (типы 10, 21) |
| Параличи, редкие случаи (типы 1, 2, 5, 7, 8, 9, 21) |
| Экзантема (типы 4, 5, 6, 9, 16) |
| Экзантема полости рта и конечностей (типы 5, 16) |
| Пневмония новорожденных (типы 9, 16) |
| Контагиозный насморк (типы 21, 24) |
| Гепатит (типы 4, 9, 20) |
| Диарея новорожденных и детей младшего возраста (типы 18, 20, 21, 22, 24) |
| Острый геморрагический конъюнктивит (вариант типа 24 вируса Коксаки A) |
| Вирусы Коксаки B |
| Плевродиния (типы 1 - 5) |
| Серозный менингит (типы 1 - 6) |
| Параличи, редкие случаи (типы 2 - 5) |
| Тяжелая системная инфекция новорожденных, менингоэнцефалит и миокардит (типы 1 - 5) |
| Перикардит, миокардит (типы 1 - 5) |
| Заболевание верхних дыхательных путей и пневмония (типы 2 - 5) |
| Сыпь (тип 5) |
| Гепатит (тип 5) |
| Лихорадка (типы 1 - 6) |
| Вирусы ЕСНО |
| Серозный менингит (все серотипы за исключением 12, 24, 26, 29, 33, 34) |
| Параличи (типы 2, 4, 6, 9, 11, 30, возможно также 1, 7, 13, 14 16, 18, 31) |
| Энцефалит, атаксия, синдром Гильена-Барре (типы 2, 6, 9, 19, возможно также 3, 4, 7, 11, 14, 18, 22) |
| Экзантема (типы 2, 4, 6, 9, 11, 16, 18, возможно также 1, 2, 3, 5, 7, 12, 14, 19, 20) |
| Респираторное заболевание (типы 4, 9, 11, 20, 25, возможно также 1, 2, 3, 6, 7, 8, 16, 19, 22) |
| Диарея (от больных выделяли вирусы многих типов, однако их этиологическая роль достоверно не подтверждена) |
| Эпидемическая миалгия (типы 1, 6, 9) |
| Перикардит и миокардит (типы 1, 6, 9, 19) |
| Тяжелое системное заболевание новорожденных с некрозом печени (преимущественно тип 11) |
| Гепатит (типы 4, 9) |
| Острый увеит (типы 11, 19) |
| Энтеровирусы типов 68 - 71 и 73 |
| Пневмония (тип 68) |
| Острый геморрагический конъюнктивит (тип 70) |
| Параличи (типы 70 и 71) |
| Асептический менингит и менингоэнцефалит (типы 70 и 71) |
| Экзантема полости рта и конечностей (тип 71) |
| Лихорадка с конвульсиями (тип 73) |
| Летальный отек легких (тип 71) |
Инкубационный период при энтеровирусных серозных менингитах составляет в среднем около 1 недели. Чаще болеют городские жители, преимущественно дети до 7 лет, посещающие детские дошкольные учреждения. Менингеальный синдром протекает обычно доброкачественно, с улучшением в течение нескольких дней. Смертельные исходы редки.
Серозный менингит сопровождается лихорадкой, головными болями, фотофобией и менингеальными симптомами.
Клиническая картина энтеровирусного менингита в значительной степени зависит от возраста пациентов. Новорожденные дети и дети раннего возраста (до 2 - 3 месяцев) входят в особую группу риска. Энтеровирусное поражение ЦНС в указанном возрасте обычно является частью тяжелого системного заболевания. При этом серозный менингит и/или менингоэнцефалит может быть диагностирован у 27 - 62% детей с энтеровирусной инфекцией. В случае прогрессирующего развития системных проявлений инфекции, таких как некроз печени, миокардит, некротизирующий энтероколит, внутрисосудистая коагуляция, заболевание напоминает бактериальный сепсис. Наблюдаемый у части детей летальный исход связан при этом не с поражением ЦНС, а является результатом острой печеночной недостаточности (вирусы ЕСНО) или миокардита (вирусы Коксаки).
Неврологические симптомы, связанные с воспалением менингеальных оболочек у детей раннего возраста, включают ригидность затылочных мышц и выбухание родничка. Симптомы могут носить стертый характер. Развитию серозного менингита часто сопутствуют такие признаки болезни, как повышение температуры, беспокойство, плохой сон, высыпания на кожных покровах, ринит, диарея. В случае легкого течения энтеровирусной инфекции менингеальный синдром у детей протекает доброкачественно и, как правило, быстро, в течение 7 - 10 дней, заканчивается полным выздоровлением без остаточных явлений. Благотворное воздействие на течение серозного менингита оказывает спинальная пункция, ведущая к снижению внутримозгового давления и способствующая быстрому улучшению состояния ребенка.
При спинальной пункции больных серозным менингитом спинно-мозговая жидкость (СМЖ) прозрачная, вытекает струей или частыми каплями и содержит увеличенное количество клеток - от 6 до 200 и более в 1 мкл. В первые 1 - 2 дня болезни СМЖ может быть нормальной, т.к. последствия воспалительных изменений в ней отстают от клиники. В дальнейшем число клеток в СМЖ быстро нарастает, причем, вначале могут обнаруживаться нейтрофильные лейкоциты (5 - 6-й день болезни), а позднее преобладают лимфоциты. Наличие нейтрофилов в начале болезни может привести к ошибочному диагнозу "гнойный менингит". Белок в СМЖ остается нормальным или слегка повышается. Нормализация СМЖ происходит через 2 - 3 недели. У детей более старшего возраста и у взрослых лиц заболевание энтеровирусным менингитом начинается остро, с внезапного повышения температуры до 38 - 40 °C. Вслед за этим наблюдается развитие ригидности затылочных мышц, головные боли, светобоязнь. У части пациентов отмечены рвота, потеря аппетита, диарея, сыпь, фарингит, миалгии. Болезнь длится обычно менее одной недели. Многие пациенты чувствуют себя значительно лучше вскоре после люмбальной пункции. Прогноз у детей и взрослых, перенесших энтеровирусный менингит, как правило, благоприятный. Есть, однако, указания, что отдельные дети, переболевшие энтеровирусным менингитом, страдают нарушениями речи и имеют трудности в школьном обучении. У взрослых лиц в течение нескольких недель после перенесенной инфекции могут сохраняться головные боли.
Выделение энтеровирусов из СМЖ считается важным доказательством энтеровирусной этиологии заболевания. В некоторых случаях энтеровирус из СМЖ выделить не удается. Это может быть связано с тем, что возбудитель плохо размножается в культуре клеток или на новорожденных мышах, или с присутствием антител в СМЖ. При использовании для лабораторной диагностики метода обратной транскрипции - полимеразной цепной реакции (ОТ-ПЦР) последовательности генома энтеровируса можно обнаружить в значительном числе тех проб СМЖ от больных асептическим менингитом, из которых вирус не мог быть выделен в культуре клеток, или на животных (в одной из эпидемий, вызванных вирусом ЕСНО 30, последовательности генома вируса были обнаружены в 42 из 50 проб СМЖ, из которых вирус не удалось выделить в культурах клеток).
Выписку из больницы лиц, переболевших серозным менингитом или другими формами поражения нервной системы, следует проводить не ранее истечения двух недель от начала болезни (при условии нормализации показателей СМЖ) с последующим щадящим режимом на такой же срок.
При менингоэнцефалите и энцефалите энтеровирусной этиологии в процесс вовлекаются не только менингеальные оболочки, но и вещество головного мозга. Энтеровирусный энцефалит чаще всего носит распространенный характер (воспаление затрагивает всю паренхиму мозга), отличается тяжелым течением и высокой летальностью. Заболевание обычно начинается, как серозный менингит, с повышения температуры, назофарингита, миалгий. Далее у больных наблюдают слабость, сонливость и/или возбудимость. Появляются симптомы повышения внутримозгового давления, в ряде случаев отмечены помутнение диска зрительного нерва, многоочаговая энцефаломиелопатия, расстройства координации движений, нарушение функций черепно-мозговых нервов, остановка дыхания. Часто поражаются ядра, расположенные на дне IV желудочка (ромбэнцефалит). Развивается тяжелый бульбарный синдром с нарушением глотания, фонации и поражением центра дыхания. Болезнь может прогрессировать до стадии комы, потери сознания и/или генерализованных припадков. В случае распространения воспалительных явлений на спинной мозг инфекция ЦНС характеризуется как энцефаломиелит; у больных развиваются симптомы полиомиелитоподобного заболевания, парезы и параличи.
Поперечный миелит - тяжелое поражение спинного мозга - также может быть следствием энтеровирусной инфекции. Заболевание проявляется в виде спастических парезов и параличей верхних (реже) и нижних (чаще) конечностей с дисфункцией тазовых органов (задержкой или недержанием мочи и стула).
Этиологической причиной энтеровирусных нейроинфекций могут быть многие из известных серотипов энтеровирусов человека (табл. 1).
Возбудителями энтеровирусного менингита в России, странах Европы, США и Японии в последние 10 - 20 лет наиболее часто были вирусы ЕСНО 30, ЕСНО 11.
На протяжении 70 - 90-х годов большое внимание привлекал энтеровирус 71 - новый серотип рода энтеровирусов. Энтеровирус 71 вызвал вспышки нейроинфекций в США, Австралии, Швеции, Японии (1969 - 1973), Болгарии (1975), Венгрии (1976), Малайзии (1997), Тайване (1998), Сингапуре (1999). Заболевания ЦНС во всех указанных странах, за исключением Болгарии, происходили на фоне вспышек (иногда достигавших размеров "национальных" эпидемий) ящуроподобного заболевания (высыпания на кожных покровах рук, ног и слизистой рта) и герпангины. Преобладающим симптомом поражения ЦНС был серозный менингит, который, как правило, имел доброкачественное течение. В Болгарии параллельно с серозным менингитом (545 случаев) было выявлено 149 случаев паралитического заболевания (полиомиелит, менингоэнцефалит, менингоэнцефаломиелит) с летальным исходом у 44 детей. В Венгрии зарегистрировано 826 случаев асептического менингита и 724 случая энцефалита (47 летальных случаев).
Вспышки заболеваний, вызванные энтеровирусом 71 в странах Юго-Восточной Азии (Малайзия, Тайвань) в конце 90-х годов, имели некоторые особенности. Наряду с известными для энтеровирусов проявлениями заболевания ЦНС, такими как серозный менингит, энцефалит, острые вялые параличи, у значительной части детей наблюдали поражение ядер IV желудочка (ромбэнцефалит) и поражение ствола мозга. Кроме того, во время азиатских вспышек впервые был отмечен тяжелый синдром острого отека легких в сочетании с геморрагиями. В целом, стволовой энцефалит и острый отек легких были двумя главными причинами летальных исходов заболевания у детей.
Вирус Коксаки A7 был первым из числа неполномиелитных энтеровирусов, который уже в 50-е годы стал известен как возбудитель полиомиелитоподобного паралитического заболевания. В 1952 - 1968 гг. вирус Коксаки A7 вызвал вспышки полиомиелитоподобной инфекции среди детского населения в Казахстане, Шотландии, Швеции, Швейцарии. Заболевание могло проявляться в виде любой клинической формы полиомиелита, включая спинальную, бульбоспинальную, понтинную формы (с восстановлением, остаточными явлениями или летальным исходом). В последнее время в литературе нет указаний о роли вируса Коксаки A7 в этиологии нейровирусных заболеваний.
Энтеровирус типа 70 - новый серотип рода энтеровирусов - в 70 - 80-х годах послужил причиной двухволновой пандемии острого геморрагического конъюнктивита (ОГК). Заболевание поразило миллионы людей, проживавших в приморских тропических и субтропических регионах Африки, Юго-Восточной Азии и Центральной Америки. В течение 1 - 2 недель ОГК заканчивался самоизлечением. У части пациентов (приблизительно у одного из тысячи), перенесших ОГК, наблюдали развитие тяжелого поражения ЦНС, которое клинически классифицировали как острый радикуломиелит. Неврологические проявления выражались в виде корешковых болей и острых вялых парезов и параличей конечностей (чаще нижних). Симптомы атрофии мышц, нередко приводившие к инвалидности, могли сохраняться месяцы и годы. Радикуломиелит было возможно дифференцировать от классического полиомиелита по следующим критериям:
- развитие радикуломиелита наблюдали у пациентов, имевших в анамнезе ОГК;
- в отличие от полиомиелита, поражавшего в обследованных регионах детей дошкольного возраста, радикуломиелит возникал у молодых взрослых людей (20 - 40 лет);
- при полиомиелите парезы и параличи затрагивают в основном дистальные мышцы конечностей, а при радикуломиелите - проксимальные мышцы;
- из материалов от больных полиомиелитом можно выделить полиовирус 1, 2 или 3 типов; у больных радикуломиелитом полиовирус обнаружить не удавалось, у отдельных пациентов с радикуломиелитом изолирован энтеровирус 70;
- у лиц, перенесших радикуломиелит, выявлено повышение уровня нейтрализующих антител к энтеровирусу 70 в сыворотке крови и в СМЖ.
Остается неясным, какие факторы - эпидемиологические, генетические хозяина, генетические вируса, определяют патогенетические особенности определенного штамма вируса. Редко встречающиеся типы энтеровирусов могут вызывать внезапные эпидемии энтеровирусных инфекций, поскольку население оказывается неиммунным к этим типам вируса.
Читайте также:


