План сестринских вмешательств при брюшном тифе
Все больные брюшным тифом и паратифами, а так же вновь выявленные здоровые носители, подлежат обязательной госпитализации. В больнице они размещаются в специальных отделениях или боксированных палатах инфекционного отделения. В виду возможности перекрёстного заражения нельзя помещать в одной палате больных брюшным тифом, паратифами А и Б. Всех больных с неясной лихорадкой, длящейся больные более трех дней, необходимо проконсультировать у враче – инфекциониста.
Лабораторная диагностика брюшного тифа и паратифов
ОАК
Лейкопения, с относительным лимфомоноцитозом и эозинопенией.
Прямые методы.
Бактериологическое исследование.
На первой и второй неделе болезни возбудителя легче всего выделить из крови, с 3 – 4 недели – из испражнений и мочи, и в течение всего периода болезни – из дуоденального содержимого. Сальмонелл также можно выделить из костного мозга, гноя, экссудата, мокроты. Абсолютным показателем болезни является нахождение возбудителя в крови. Посев крови производят с первого дня болезни в количестве 10 мл в 100 мл 10-20% желчного бульона или среду Рапоппорта. Предварительный диагноз через 2 дня, окончательный – через 4 дня. Тщательное, правильно проведённое технически бактериологическое исследование позволяет обнаружить возбудителей у 80-90% больных.
Косвенные методы.
А. Серологическое исследование.
Особенности ухода и противоэпидемический режим при брюшном тифе и паратифах
I Мотивация
II Цель ухода:
1.Обеспечение функционирования жизненно важных органов и систем;
2. Профилактика осложнений;
3. Своевременное решение проблем пациента;
4. Контроль соблюдения инфекционной безопасности:
3. Обеспечение контроля базисной терапией;
3. Обеспечение контроля базисной терапией;
III Прогнозируемые проблемы пациента:
Настоящие проблемы:
1. Головная боль;
Потенциальные проблемы:
1. Опасность развития осложнений;
2. Летальный исход:
Независимые, взаимозависимые и зависимые сестринские вмешательства при брюшном тифе и паратифах должны быть направлены на все звенья патогенеза болезни и проводиться с учетом всех стадий болезни, побочных эффектов фармакотерапии, возможных осложнений с целью их предупреждения.
IV Независимые вмешательства:
5. Четкое и своевременное выполнение назначений врача;
6. Своевременный прием больными лекарственных препаратов;
7. Контроль побочных эффектов лекарственной терапии;
8. Контроль АД, ЧДД, пульса, массы тела и величины диуреза;
9. Подготовку к дополнительным исследованиям;
10. Оказание доврачебной помощи при осложнениях;
11. По показаниям проведение кислородотерапии;
12. Инфекционной безопасности:
Медсестра проводит беседы с больным и родственниками:
1. О значении соблюдения строгого постельного режима;
2. О значении диеты с ограничением жиров для профилактики осложнений.
Важнейшим при уходе и лечении больных является организация правильного ухода. В течение всего периода болезни обеспечивается строгий постельный режим и покой. Ежедневный туалет и физиологические оправления проводят только в постели.
Тщательного ухода требуют кожа и слизистые оболочки полости рта, т.к. у тяжелобольных могут образовываться пролежни и стоматиты. Несколько раз в день проводят туалет слизистой рта. Слизистые протирают ватным тампоном, смоченным антисептиком (2% раствором борной кислоты) и 2 раза в день чистят зубы. Сухие, потрескавшиеся губы и язык несколько раз в сутки смазывают несолёным сливочным маслом или вазелином. Кожу обтирают водой с добавлением спирта или одеколона (для дезинфекции и расширения сосудов кожи и улучшения кровоснабжения). Постель должна быть хорошо заправленной, бельё нужно менять как можно чаще.
Для предупреждения пролежней и застойных пневмоний необходимо периодически менять положение больного в постели, приподнимать его на подушках и следить за тем, чтобы пациент периодически делал дыхательную гимнастику. Сеанс – 8-10 дыхательных движений, проводят 6-8 сеансов в сутки. У тяжелобольных проводят массаж наиболее сдавливаемых мест и располагают их на паралоновых подушечках.
При выраженной головной боли на голову, для уменьшения отёка-набухания головного мозга, кладут холодный компресс или пузырь со льдом, которые меняют 2-3 раза в час.
Нужно тщательно следить за регулярным опорожнением кишечника и мочевого пузыря – в случаях задержки стула больному ежедневно или через день ставят очистительную клизму под небольшим давлением (слабительные противопоказаны из-за угрозы развития прободной язвы), при вздутии кишечника 2-3 раза в сутки вводят газоотводную трубку на 20-30 минут.
В процессе обслуживания больного нужно постоянно контролировать его состояние из-за угрозы развития опасных осложнений, которые потребуют изменения режима ухода и перевода больного в палату интенсивной терапии.
Развивается в результате массовой гибели бактерий в сосудистом русле, что приводит к высвобождению большого количества эндотоксина.
Шок начинается с сильной лихорадки с резким ознобом, психическим возбуждением, двигательным беспокойством, тахикардией и увеличением артериального давления. Кожные покровы становятся бледными. Затем по мере углубления шока, в течение нескольких часов возбуждение сменяется торможением, больной становится безучастным к окружающим, тахикардия нарастает, падает давление, появляется одышка, акроцианоз, дыхание становится поверхностным, пульс нитевидным, развивается олигоурия или анурия, может появиться понос и рвота. При тяжёлой форме течения шока может развиться ДВС-синдром, в виде кровотечений и кровоизлияний, что говорит об угрожающем для жизни состоянии. При первых признаках шока требуется смена режима ухода и нужна интенсивная терапия.
Кишечное кровотечение
Кровотечение развивается в результате язвенного процесса в тощей кишке и способствует этому нарушение строгого постельного режима, погрешность в диете и раннее усиление физической нагрузки. При кровотечении у больного появляется бледность кожных покровов и слизистых оболочек, снижается температура, усиливается пульс, падает давление, появляется головокружение и резкая слабость. Благодаря падению температуры и уменьшению отравления больному становится легче, что часто приводит в заблуждение медицинский персонал.
Перфорация кишечника
Самым тяжёлым и грозным осложнением является перфорация кишечника, влекущая за собой развитие перитонита. Единственным методом лечения этой формы осложнения является оперативное вмешательство, причём оно наиболее благоприятно, если больного прооперируют не позднее 2-4 часов от момента возникновения перфорации, поэтому роль медицинской сестры в диагностике перфорации кишечника имеет исключительное значение. Причины возникновения перфорации те же, что и приводящие к кровотечению. Сигналом перфорации является усиление или появление боли в животе. Если больные находятся в бессознательном состоянии, то перфорацию можно заподозрить на основании двигательного возбуждения, вздутия живота и рвоты (нужно помнить, что боли могут вообще отсутствовать).
Обычно ориентируются по следующим признакам:
· щажение мышц живота при вдохе;
· напряжение мышц брюшной стенки при пальпации;
· исчезновение печёночной тупости;
· отсутствие перистальтики кишечника:
При появлении хотя бы одного признака, больной должен быть немедленно проконсультирован хирургом, т.к. промедление оперативного вмешательства приводит к развитию перитонита и прогноз для больного становится очень неблагоприятным.
Инфекционный психоз
Острый инфекционный психоз развивается, как правило, у тяжелобольных в разгар болезни и связан с наличием большого количества токсина в крови. Одним из ранних признаков психоза является появление чувства тревоги, бессонница, двигательное и речевое возбуждение и субъективное чувство страха. У больных чаще развивается синдром делирия с угрожающими галлюцинациями, страхом за свою жизнь и двигательным возбуждением. Во время психоза больные могут вскакивать с постели, бежать от мнимых преследователей, выбрасываться из окна, прятаться. Поэтому желательно, чтобы больные брюшным тифом располагались в боксированных палатах, находящихся на первом этаже больницы. При первых признаках психоза больной должен быть фиксирован к койке и немедленно проконсультирован психиатром. До прихода психиатра, можно ввести успокаивающие смеси (Аминазин 2 мл + 1 мл Димедрол или Магнезии сульфат 10 мл в/м).
Ухаживающие за больным медицинские работники должны строго соблюдать режим инфекционной безопасности. Работать в халатах, тапочках, шапочках и резиновых перчатках. Желательно при себе иметь респиратор и защитный экран для глаз Текущая и заключительная дезинфекция проводится, как и при других кишечных инфекциях. Медицинская сестра после каждой манипуляции должна дезинфицировать руки, используя гигиенический уровень обработки.
Брюшной тиф – это острое инфекционное антропонозное заболевание, протекающее с симптомами лихорадки, общей интоксикации и поражением лимфатического аппарата тонкого кишечника.
Этиология:
Возбудитель s. Typhi. Это грамотрицательная подвижная палочка с жгутиками, спор и капсул не образует, хорошо растет на обычных питательных средах. При гибели выделяет эндотоксин.
S. typhi умеренно устойчивы во внешней среде - в почве, воде могут сохраняться до 1-5 мес, в испражнениях - до 25 дней, на белье - до 2 нед, на пищевых продуктах - от нескольких дней до недель, особенно продолжительно - в молоке, мясном фарше, овощных салатах, где при температуре выше 18оС они способны размножаться. При нагревании быстро погибают. Дезинфицирующие средства (лизол, хлорамин, фенол, сулема) в обычных концентрациях убивают возбудителя в течение нескольких минут.
Эпидемиология:
Источник инфекции – человек: больной, бактерионоситель, реконвалесцент.
Механизм передачи: фекально-оральный.
Пути передачи: водный, пищевой (молоко и молочные изделия, кремы, салаты, мясные продукты), контактно-бытовой. Фактор передачи: мухи.
Наибольшая заболеваемость: лето-осень. Восприимчивость всеобщая. После заболевания иммунитет продолжительный.
Клиника:
Классификация:
по клиническим формам - типичная, атипичная (абортивная, стертая);
по степени тяжести - легкая, среднетяжелая, тяжелая;
по характеру течения - циклическое, рецидивирующее;
по наличию осложнений - неосложненный, осложненный
Инкубационный период – 1-3 нед. Начало постепенное: слабость, утомляемость, головная боль, температура 37-37,5. К 5-7 дню – 39-40 и выше. Состояние ухудшается : нарастает интоксикация, усиливаются головная боль и адинамия, понижается или исчезает аппетит, нарушается сон (сонливость днем, бессонница ночью). Стул обычно задержан, появляется метеоризм. Лицо больного спокойное, бледное. Кожа сухая, горячая. Характерна относительная брадикардия, у некоторых больных наблюдаются дикротия пульса, приглушение тонов сердца (или только I тона на верхушке). Артериальное давление понижается.
Над легкими выслушивают рассеянные сухие хрипы (брюшнотифозный бронхит). Язык сухой, обложен серовато-бурым налетом, утолщен (имеются отпечатки зубов по краям), кончик и края языка свободны от налета. Иногда отмечается укорочение перкуторного звука в правой подвздошной области (симптом Падалки). При пальпации здесь определяются грубое урчание слепой кишки и повышение болевой чувствительности. С 3-5-го дня болезни увеличивается селезенка, а к концу 1-й недели можно выявить увеличение печени. Иногда брюшной тиф начинается в виде острого гастроэнтерита или энтерита без выраженной общей интоксикации, когда в первые дни беспокоят тошнота, рвота, жидкий стул без патологических примесей, разлитые боли в животе, а в последующем появляются характерные симптомы болезни. Стул кашицеобразный (в виде горохового пюре).
К 7-14 дню – заторможенность, бред, нарушение сознания, галлюцинации – тифозный статус.
На 7-9 сутки – розеолезная или розеолезно-папулезная сыпь на коже груди, живота, боковых поверхностях туловища. В течении недели подсыпание новых элементов.
К 4-ой неделе состояние улучшается: уменьшается температура, головная боль, улучшаются сон и аппетит (выздоровление).
Выздоровевших выписывают из стационара при трехкратном отрицательном бактериологическом исследовании фекалий, мочи и однократном отрицательном результате посева дуоденального содержимого
Осложнения: перфорация кишечника и кишечные кровотечения.
Перфорация кишечника: на 2-3 неделе болезни из-за образования язв. Способствуют метеоризм и нарушение режима.
Симптомы: сильные боли в животе, в нижних отделах, при пальпации напряжение мышц. Необходима срочная операция.
Падает температура, бледнеет, холодный пот, учащение пульса, падает АД, м.б. коллапс. В кале примесь крови: через 8-12 часов при небольшом кровотечении, при массивном через 1,5-2 часа.
Психоз, тромбофлебит, паротит, плеврит и тд.
Диагностика:
Бактериологический посев: Материал для исследования: кровь, испражнения, моча, желчь (дуоденальное содержимое), розеол, костного мозга, грудного молока.
Кровь берут на гемокультуру из вены на среду Раппопорт в соотношении к среде 1:100.
Серологический метод: кровь на парные сыворотки с 8-9 дня. Реакция Видаля, РНГА, ИФА и др.
Лечение:
Строгий постельный режим (до 7-10 дня нормальной температуры).
Диета – стол № 4а (кормить 4-5 р. в сут, пища легкая, пить настой шиповника, чай, щелочные минеральные воды, соки. За 5-7 дней до выписки общий стол (№15).
Антибиотики: до 10-12 дня нормальной температуры – левомицетин, бисептол.
Дезинтоксикация – 5% - р0р глюкозы, изотонический р-р хлорида натрия, гемодез.
ГКС (тяжелые случаи).
А\гистаминные – супрастин, димедрол, тавегил.
При кишечном кровотечении – покой, холод на живот, в\в 10% р-р хлорида, аминокапроновая к-та, викасол.
Сестринское обслуживание больных брюшным тифом:
Зависимые вмешательства: выполнение назначений врача.
-измерение температуры тела, АД, осмотр стула, мочи, обеспечения строгого постельного режима, обеспечение диеты, питьевого режима, контроль за самочувствием, обеспечение текущей дезинфекции. При запоре нельзя давать слабительное. Очистительную клизму назначает врач, делают под небольшим давлением.
Профилактика:
1.Улучшение санитарного надзора за удалением сточных вод, водоснабжением, пищевыми предприятиями, борьба с мухами.
2.Реконвалесценты выписываются не ранее 21 дня с момента нормализации температуры, при наличии 3-5 кратного отрицательного результат баканализов кала, мочи и однократного исследования желчи.
3. Выявление и лечению бактерионосителей.
4. Лихорадящие больные более 5 дней обследуются на брюшной тиф.(кровь на гемокультуру)
5. Диспансеризация 2 года, декретирование на протяжении всей трудовой деятельности.
6.Вакцинация по эпидпоказаниям брюшнотифозной вакциной (Тифи ВИ)
Противоэпидемические мероприятия:
Экстренное извещение в СЭС.
Наблюдение за контактными 25 дней с однократным бак исследованием кала.
Паратифы [paratyphus, ед. ч.; греч. para около + (брюшной) тиф] — группа кишечных инфекций, вызываемых микроорганизмами рода сальмонелла.
Инфекционные болезни, сопровождающиеся бактериемией, лихорадкой, интоксикацией, язвенным поражением лимфатического аппарата тонкой кишки, увеличением печени и селезенки, сыпью.
Регистрируются повсеместно, особенно в странах с низким уровнем коммунального благоустройства.
Паратиф А чаще встречается на Дальнем и Среднем Востоке, реже в Европе. Паратиф В распространен во всех странах мира.
Этиология:Возбудителем паратифа А является Salmonella paratyphi А, паратифа В — Salmonella paratyphi В (S. schottmueliri). Представляют собой грамотрицательные короткие подвижные палочки, не образующие спор и капсул; относятся к семейству кишечных бактерий, роду сальмонелл. Бактерии отличаются друг от друга разной антигенной структурой. Обладают высокой устойчивостью в окружающей среде: длительно сохраняются в воде, пищевых продуктах (в частности, молоке), в почве, на различных предметах. Дезинфицирующие средства в обычных концентрациях убивают их в течение нескольких минут.
Эпидемиология:Источник инфекции — больные и бактерионосители; для паратифа В, помимо человека, источником возбудителя инфекции являются рогатый скот, свиньи, грызуны, птицы. Механизм передачи возбудителя фекально-оральный, возбудители П. выделяются больными (бактерионосителями) с фекалиями и мочой. Факторами передачи могут быть мясные и молочные продукты, а также пищевые продукты, не подвергающиеся термической обработке, вода, мухи, инфицированные предметы.
Клиника: Инкубационный период паратифа В от 3 до 21 дня, чаще 12 дней. Клиническая картина болезни разнообразная, обычно мало отличается от брюшного тифа, но возможно острое начало болезни с явлений гастроэнтерита (боли в животе, понос, рвота), повышения температуры тела, озноба, головной боли. Стул обильный, с примесью слизи, продолжительность болезни в этих случаях до 5 дней. При паратифе В часто наблюдаются легкие абортивные формы, однако возможно септическое течение болезни. Лихорадка может быть неправильного типа, продолжительность лихорадочного периода колеблется от нескольких дней до нескольких недель. Сыпь иногда отсутствует, но может быть обильной; появляется на 3—5-й день болезни, носит розеолезный или розеолезно-папулезный характер. Увеличиваются печень и селезенка. Отмечается тахикардия, реже брадикардия. Картина крови — без специфических изменений. Рецидивы наблюдаются реже, чем при брюшном тифе и паратифе А.
У детей П. протекают легче, чем у взрослых, возможно дизентериеподобное течение болезни.
Осложненияпри П. наблюдаются реже, чем при брюшном тифе. Возможны кишечное кровотечение, перфорация тонкой кишки с развитием перитонита, пневмония, миокардит.
Паратиф C в отличие от паратифа A или B протекает в следующих формах:
- в гастроэнтеритической форме, которая возникает при пищевом пути инфицирования, характеризуется коротким инкубационным периодом, который при массивной инвазии может продолжаться всего в течение нескольких часов. Для начала заболевания характерны многократная рвота, боли в животе и диарейный синдром. Испражнения жидкие, обильные, имеют резкий запах, нередко может отмечаться наличие мутной слизи, зелени, напоминающих болотную тину;
- в тифоподобной форме, не отличающейся клиническими проявлениями от таковых при брюшном тифе;
- в септической форме, которая характеризуется ремитирующей лихорадкой (източные колебания температуры тела в приделах 1,5–2 °С, но при этом температура не снижается до нормальных значений), тяжелым общим состоянием, а также высыпаниями на кожных покровах и наличием гнойных очагов во внутренних органах с частым развитием паренхиматозного гепатита, гнойного менингита, остеомиелита и др.
Диагностика:
Лабораторное исследование (выделение возбудителя в первые дни заболевания из крови, позже из мочи и жёлчи, серологическое исследование в поздние сроки) позволяет установить точный диагноз.
Диагностика паратифа заключается в бактериологическом исследовании испражнений, крови, мочи, рвотных масс и промывных вод желудка, а также выявлении антител к сальмонеллам в РИГА, реакции Vi-агглютинации с типовыми сыворотками и/или линейной РА (реакция Видаля). В качестве антигенов используют монодиагностикумы к конкретным возбудителям. Исследования рекомендуют начинать с 7-х суток (время нарастания титра антител).
Лечение паратифов А, В и С такое же, как и при брюшном тифе. Лечение паратифов проводится антибиотиками, антигистаминные препараты, витамин С, витамины группы В и иные, в том числе витамин U, в течение 2–3 недель с целью ускорения репарации слизистой оболочки кишечника. Для повышения неспецифической резистентности организма назначают пентоксил, метацил, иммуноглобулин внутривенно. При тяжелом течении болезни проводится посиндромная терапия.
С целью активации Т-системы иммунитета комплексная терапия должна включать назначение иммуностимулирующих и иммунокорригирующих средств типа левамизола, тактивина и др.
Все больные паратифом А, В или С, в том числе и дети, подлежат обязательной госпитализации. Постельный режим назначается на протяжении всего лихорадочного периода болезни, при этом необходимо проводить тщательный уход за ротовой полостью и кожными покровами. Полноценная по калорийности и качеству диета, соответствующая возрасту ребенка, также назначается с первых дней болезни. С целью исключения перегрузки желудочно-кишечного тракта полностью исключают продукты, содержащие грубую клетчатку, острые и раздражающие продукты питания, а также картофель и цельное молоко, провоцирующие синдром энтерита. Переход на обычную диету допускается на 15–20-й день после установления нормальной температуры тела. Оральная или инфекционная дегидратация показана при токсикозе с эксикозом.
Соблюдение правил личной гигиены, выполнение санитарно-гигиенических требований, особенно на пищевых предприятиях, в продуктовых магазинах, столовых, ресторанах, буфетах; контроль за источниками водоснабжения; борьба с мухами; изоляция больных, выявление бактерионосителей и отстранение их от работ на пищевых производствах.
Не нашли то, что искали? Воспользуйтесь поиском:
Дизентерия - инфекционное заболевание, характеризующееся поражением желудочно-кишечного тракта, преимущественно толстой кишки.
Заболевание вызывают бактерии рода Шигелла. При разрушении микробов выделяется токсин, который играет большую роль в развитии болезни и обусловливает ее проявления.
Возбудители дизентерии отличаются высокой выживаемостью во внешней среде. В зависимости от температурно-влажностных условий они сохраняются от 3-4 суток до 1-2 месяцев, а в ряде случаев до 3-4 месяцев и даже более. При благоприятных условиях шигеллы способны к размножению в пищевых продуктах (салатах, винегретах, вареном мясе, фарше, вареной рыбе, молоке и молочных продуктах, компотах и киселях).

БПОУ РК Калмыкий медицинский колледж им.Т.Хахлыновой
Дизентерия - инфекционное заболевание, характеризующееся поражением желудочно-кишечного тракта, преимущественно толстой кишки.
Заболевание вызывают бактерии рода Шигелла. При разрушении микробов выделяется токсин, который играет большую роль в развитии болезни и обусловливает ее проявления.
Возбудители дизентерии отличаются высокой выживаемостью во внешней среде. В зависимости от температурно-влажностных условий они сохраняются от 3-4 суток до 1-2 месяцев, а в ряде случаев до 3-4 месяцев и даже более. При благоприятных условиях шигеллы способны к размножению в пищевых продуктах (салатах, винегретах, вареном мясе, фарше, вареной рыбе, молоке и молочных продуктах, компотах и киселях).
Дизентерия передается только от человека через загрязненные фекалиями пищу, воду, а также при контакте.
Источником возбудителя инфекции являются больные, а также бактерионосители, которые выделяют шигеллы во внешнюю среду . Больные дизентерией заразны с начала болезни. Длительность выделения возбудителя больными, как правило, не превышает недели, но может затягиваться и до 2-3 недель.
В первую очередь поражается нервная, а также сердечно-сосудистая система, надпочечники и органы пищеварения.
Шигеллы могут находиться в желудке от нескольких часов до нескольких суток (в редких случаях). В тонкой кишке они прикрепляются к клеткам кишечника и выделяют токсин, который вызывает повышенную секрецию жидкости и солей в просвет кишки.
Шигеллы активно перемещаются, вызывая воспалительный процесс в тонкой кишке .Токсин шигелл, попадает в кровь и обусловливает развитие интоксикации.
Выздоровление при дизентерии обычно сопровождается освобождением организма от возбудителя. Однако при недостаточности иммунной системы очищение организма от возбудителя затягивается до 1 месяца и более. Формируется носительство, а у части переболевших болезнь приобретает хроническое течение.
После перенесенного заболевания формируется непродолжительный иммунитет.
Инкубационный период составляет 1-7 (в среднем 2-3) дней, но может сокращаться до 2-12 часов.
Легкая форма дизентерии
Лихорадка кратковременна, от нескольких часов до 1-2 суток, температура тела, как правило, повышается до 38°С. Больных беспокоят умеренные боли в животе, в основном перед актом опорожнения кишечника.
Испражнения имеют кашицеобразную или полужидкую консистенцию, частота дефекаций до 10 раз в сутки, примесь слизи и крови не видна. Интоксикация и диарея сохраняются в течение 1-3 дней. Полное выздоровление наступает через 2-3 недели.
Начало острое. Температура тела с ознобами повышается до 38
39°С и держится на этом уровне от нескольких часов до 2-4 суток.
Больных беспокоят общая слабость, головная боль, головокружение, отсутствие аппетита. Кишечные расстройства, как правило, присоединяются в ближайшие 2-3 часа от начала болезни.
У больных появляются периодические схваткообразные боли в нижней части живота, частые ложные позывы на дефекацию, ощущение незавершенности акта дефекации. Частота стула достигает 10-20 раз в сутки. Испражнения скудные, часто состоят из одной слизи с прожилками крови. Присутствует повышенная раздражительность, бледность кожи. Язык покрыт густым белым налетом, суховатый. Интоксикация и диарея продолжаются от 2 до 4-5 дней.

Характеризуется очень быстрым развитием заболевания, резко выраженной интоксикацией, глубокими нарушениями деятельности сердечно-сосудистой системы.
Болезнь начинается крайне быстро. Температура тела с ознобом быстро повышается до 40°С и выше, больные жалуются на сильную головную боль, резкую общую слабость, повышенную зябкость, особенно в конечностях, головокружение при вставании с постели, полное отсутствие аппетита.
Период разгара болезни продолжается 5-10 дней. Выздоровление происходит медленно, до 3-4 недель, полная нормализация слизистой оболочки кишечника происходит через 2 месяца и более.
- Среди осложнений болезни наиболее частыми являются:
- инфекционно-токсический шок,
- инфекционно-токсическое поражение нервной системы,
- перитонит,
- пневмония.
Легкие формы дизентерии лечатся амбулаторно, стационарное лечение показано лицам с тяжело протекающей инфекцией, осложненными формами. Также госпитализируют больных по эпидемиологическим показаниям, в старческом возрасте, имеющих сопутствующие хронические заболевания, и детей первого года жизни. Пациентам назначают постельный режим при лихорадке и интоксикации, диетическое питание (в острый период – диета №4, при стихании диареи – стол №13).
Этиотропная терапия острой дизентерии заключается в назначении 5-7-дневного курса антибактериальных средств (антибиотики фторхинолонового, тетрациклинового ряда, ампициллина, котримоксазола, цефалоспоринов). Антибиотики назначают при тяжелых и среднетяжелых формах. С учетом способности антибактериальных препаратов усугублять дисбактериоз, в комплексе применяют эубиотики курсом в течение 3-4 недель.
При необходимости производится дезинтоксикационная терапия (в зависимости от тяжести дезинтоксикации препараты назначают орально или парентерально). Коррекцию нарушений всасывания производят с помощью ферментных препаратов (панкреатин, липаза, амилаза, протеаза). По показаниям назначают иммуномодуляторы, спазмолитики, вяжущие средства, энтеросорбенты.
Для ускорения регенеративных процессов и улучшения состояния слизистой в период реконвалесценции рекомендованы микроклизмы с настоем эвкалипта и ромашки, маслом шиповника и облепихи, винилина.

Медсестра контролирует: соблюдение диеты, контроль передач, соблюдение постельного режима в острый период, организует досуг, проведение текущей дезинфекции, а после выписки- заключительной.
Обеспечивает теплым индивидуальным судном, регистрирует кратность и характер стула.
Учитывает водный суточный баланс с фиксацией в истории болезни.
. Контроль пульса, АД, ЧДД, Т тела, объема мочи, веса массы тела, нарушения сознания.
Помощь при рвоте, уход за анальными складками.
Проводит санпросвет работу.
Готовит больного к лабораторному и инструментальному обследованию.
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой. Брюшной тиф имеет алиментарный путь заражения.
Инкубационный период длится в среднем 2 недели. Клиника брюшного тифа характеризует интоксикационным синдромом, лихорадкой, высыпаниями мелких красных пятен (экзантемой), гепатоспленомегалией, в тяжелых случаях - галлюцинациями, заторможенностью.
Брюшной тиф диагностируют при выявлении возбудителя в крови, кале или моче. Серологические реакции Видаля имеют лишь вспомагательное значение.
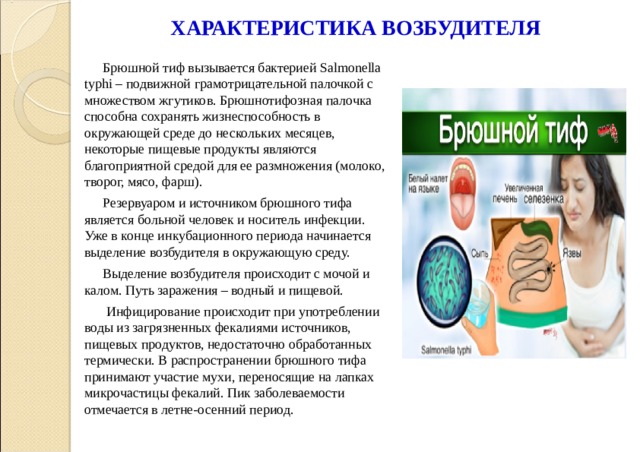
Брюшной тиф вызывается бактерией Salmonella typhi – подвижной грамотрицательной палочкой с множеством жгутиков. Брюшнотифозная палочка способна сохранять жизнеспособность в окружающей среде до нескольких месяцев, некоторые пищевые продукты являются благоприятной средой для ее размножения (молоко, творог, мясо, фарш).
Резервуаром и источником брюшного тифа является больной человек и носитель инфекции. Уже в конце инкубационного периода начинается выделение возбудителя в окружающую среду.
Выделение возбудителя происходит с мочой и калом. Путь заражения – водный и пищевой.
Инфицирование происходит при употреблении воды из загрязненных фекалиями источников, пищевых продуктов, недостаточно обработанных термически. В распространении брюшного тифа принимают участие мухи, переносящие на лапках микрочастицы фекалий. Пик заболеваемости отмечается в летне-осенний период.

СИМПТОМЫ БРЮШНОГО ТИФА
Инкубационный период брюшного тифа в среднем составляет 10-14 дней, но может колебаться в пределах 3-25 дней. Начало заболевания чаще постепенное, но может быть и острым. Постепенно развивающийся брюшной тиф проявляется медленным подъемом температуры тела, достигающей высоких значений к 4-6 дню. Лихорадка сопровождается нарастающей интоксикацией.
Лихорадочный период составляет 2-3 недели, при этом отмечаются значительные колебания температуры тела в суточной динамике. Одним из первых симптомов, развивающихся в первые дни, является побледнение и сухость кожи.
Высыпания появляются, начиная с 8-9 дня болезни, и представляют собой небольшие красные пятна до 3 мм в диаметре, при надавливании кратковременно бледнеющие. Высыпания сохраняются в течение 3-5 дней, в случае тяжелого течения приобретают геморрагический характер. На протяжении всего периода лихорадки и даже при ее отсутствии возможно появление новых элементов сыпи.
СИМПТОМЫ БРЮШНОГО ТИФА
При физикальном обследовании отмечается утолщение языка, на котором четко отпечатываются внутренние поверхности зубов. Язык в центре и у корня покрыт белым налетом. При пальпации живота отмечается вздутие вследствие пареза кишечника, урчание в правом подвздошье. Больные отмечают склонность к затруднению дефекации. С 5-7 дня заболевания может отмечаться увеличение размеров печени и селезенки.
Начало заболевания может сопровождаться кашлем, при аускультации легких отмечаются сухие (в некоторых случаях влажные) хрипы. На пике заболевания наблюдается относительная брадикардия при выраженной лихорадке – несоответствие частоты пульса температуре тела. Может фиксироваться двухволновой пульс (дикротия). Отмечается приглушение сердечных тонов, гипотония.
Разгар заболевания характеризуется интенсивным нарастанием симптоматики, выраженной интоксикацией, токсическими поражением ЦНС (заторможенность, бред, галлюцинации). При снижении температуры тела больные отмечают общее улучшение состояния. В некоторых случаях вскоре после начала регресса клинической симптоматики вновь возникает лихорадка и интоксикация, появляется розеолезная экзантема. Это так называемое обострение брюшного тифа.

ОСЛОЖНЕНИЯ БРЮШНОГО ТИФА
Брюшной тиф может осложняться кишечным кровотечением (проявляется в виде прогрессирующей симптоматики острой геморрагической анемии, кал приобретает дегтеобразный характер (мелена)). Грозным осложнением брюшного тифа может стать перфорация кишечной стенки и последующий перитонит.
Помимо этого, брюшной тиф может способствовать развитию пневмонии, тромбофлебитов, холецистита, миокардита, а также паротита и отита. Длительный постельный режим может способствовать возникновению пролежней.
ЛЕЧЕНИЕ И ПРОГНОЗ БРЮШНОГО ТИФА
Все больные брюшным тифом подлежат обязательной госпитализации, поскольку значимым фактором успешного выздоровления является качественный уход. Постельный режим прописан на весь лихорадочный период и последующие за нормализацией температуры тела 6-7 дней. После этого больным разрешается сидеть и только на 10-12 день нормальной температуры – вставать.
Этиотропная терапия - назначение курса антибиотиков (хлорамфеникол, ампициллина). Совместно с антибиотикотерапией с целью профилактики рецидивирования заболевания и формирования бактерионосительства нередко проводят вакцинацию. При тяжелой интоксикации дезинтоксикационные смеси (коллоидные и кристаллоидные растворы) назначают внутривенно инфузионно. Терапию при необходимости дополняют симптоматическими средствами: сердечно-сосудистыми, седативными препаратами, витаминными комплексами. Выписка больных производится после полного клинического выздоровления и отрицательных бактериологических пробах, но не ранее 23 дня с момента нормализации температуры тела.
Прогноз при брюшном тифе благополучный, заболевание заканчивается полным выздоровлением. Ухудшение прогноза отмечается при опасных для жизни осложнений: прободения кишечной стенки и массированного кровотечения.
1.Обеспечение строгого постельного режима и покоя в течение всего периода заболевания. Расширение режима проводят постепенно. Больному разрешается садиться на 9— 10-й день установления нормальной температуры и ходить с 14—15-го дня. Быстрое расширение режима, диеты может привести к кровотечению или перфорации кишечника и рецидиву заболевания.
2. Обеспечение тщательного ухода за кожей и слизистыми оболочками полости рта, так как у тяжелых больных нередко образуются пролежни и стоматит. Несколько раз в день проводится туалет полости рта: слизистые оболочки щек, зубы и язык протираются ватными тампонами, смоченными 2 % раствором борной кислоты или другим слабым антисептическим средством.
3.Контроль за кормлением больного теплой пищей 4—б раз в день небольшими порциями. Тяжелобольных кормит обязательно палатная сестра.
4.Проведение профилактики обезвоживания: чаще поить — за сутки вводится 1,5—2 л жидкости в виде чая, настоя шиповника, клюквенного морса.
5.Вызов врача при признаках инфекционно – токсического шока: резкий озноб, высокая лихорадка, психическое возбуждение, двигательное беспокойство больного, тенденция к понижению артериального давления, тахикардия, бледность кожных покровов.
6. Применение пузыря со льдом над областью живота и вызов врача при признаках кишечного кровотечения: бледность кожных покровов и слизистых оболочек, снижение температуры, учащение пульса, головокружение, резкая слабость, падение кровяного давления. В кале у больного часто обнаруживается примесь темной крови, или появляется дегтеобразный стул.
7. Ежедневное сестринское обследование, выявление проблем пациента и решение их путём выполнения независимых сестринских вмешательств .
д) Усиленное размножение инфекта в желчных путях.
е) Попадание бактерий с желчью в кишечник и развитие здесь гиперергической реакции с формированием некрозов.
6.Назовите локализацию местных воспалительных изменений при брюшном тифе.
а) Слизистая оболочка тонкого и толстого кишечника (катаральное воспаление).
б) Лимфатический аппарат тонкого и толстого кишечника – пейеровые бляшки, солитарные фолликулы, регионарные лимфоузлы (гранулематозное воспаление с исходом в некроз).
7.Перечислите общие изменения при брюшном тифе.
б) Образование брюшнотифозных гранулем в разных органах.
в) Гиперпластические процессы в лимфатической системе.
г) Дистрофические изменения в паренхиматозных органах.
8.Назовите кишечные осложнения при брюшном тифе.
а) Внутрикишечное кровотечение.
б) Прободение язв с развитием перитонита.
9.Назовите внекишечные осложнения брюшного тифа.
б) Гнойный перихондрит гортани.
в) Восковидные некрозы прямых мышц живота.
д) Внутримышечные абсцессы.
10.Укажите наиболее частые причины смерти при брюшном тифе.
а) Внутрикишечное кровотечение.
1.Дайте определение брюшного тифа.
2.Назовите возбудителя брюшного тифа.
3.Кто является источником заражения?
а) больной человек.
4. Путь заражения.
5.Перечислите основные патогенетические моменты в развитии брюшного тифа.
а) Попадание бактерий в нижний отдел тонкого кишечника и размножение их с развитием воспаления.
б) Поступление бактерий лимфогенным путем в лимфатический аппарат тонкого и толстого кишечника с развитием воспаления.
в) Гематогенная генерализация инфекции.
г) Элиминация возбудителя с мочой, калом, желчью.

- Острое инфекционное кишечное заболевание, вызываемое брюшнотифозной палочкой, типичный антропоноз.
- Брюшнотифозная палочка ( salmonella typhi).
- Б
- Г
- Е
- Б
- Г
- Б
- Е
- г

Читайте также:


