Микроскопия мазка при трихомонадах у мужчин
Урогенитальный трихомониаз – вид инфекционного заболевания, поражающего мочевыводящие и половые пути. Существенно отличается от прочих аналогичных недугов типом возбудителя, высокой устойчивостью к терапии, склонностью к рецидивированию и отдалёнными серьёзными осложнениями.

Трихомониаз занимает одно из первых мест в списке венерических заболеваний
Повышенная опасность этого заболевания связана с тем, что оно все чаще проявляется уже в запущенной стадии, иногда спустя несколько лет после заражения, тогда как обычно первым симптомокомплексом всегда был уретрит. Поэтому человек может жить и вступать в сексуальные контакты, не зная о личном носительстве и подвергая риску здоровье своих половых партнёров.
Коротко о возбудителе
Влагалищная трихомонада (Trichomonas vaginalis), вопреки обывательскому представлению, не относится к бактериям. Это одноклеточный паразит, микроорганизм из домена эукариотов – простейших и характеризуется наличием клеточного ядра, тогда как бактерии ядра не имеют. Отличительной особенностью трихомонад является наличие у них мембраны и жгутиков, посредством которых они перемещаются и активно внедряются в стенки мочеполовых путей человека. Типичная и определяющая название характеристика – это среда обитания, а именно — урогенитальные слизистые оболочки.

Трихомонада — одноклеточный паразит класса жгутиковых
Симптомы заболевания
Клинические проявления трихомонадного поражения уретры весьма схожи с таковыми прочих аналогичных инфекций у мужчин. Учитывая большее сродство возбудителя к слизистой оболочке, течение трихомонадного уретрита может быть не таким бурным, как, например, гонорейного и имеет следующие признаки:
-
выделения из мочеиспускательного канала слизистые, негнойные, часто скудные;

Симптомы трихомонадного поражения сходны с проявлениями других инфекций мочеполовых органов
В 10-50 % случаев у страдающих этой патологией никаких симптомов не наблюдается. Выделения могут быть редкими, провоцирующимися приёмом алкоголя, переохлаждением, длительным половым воздержанием. Иногда трихомониаз вообще может дебютировать воспалением с лёгким зудом, покраснением головки пениса у мужчин, временным снижением эректильной функции, ошибочно принимаемыми самими больными за проявления хронического простатита.
Трихомоназный баланит, баланопостит – инфицирование головки полового члена и крайней плоти, часто с последующим изъязвлением (наблюдается у больных со сниженным иммунитетом или при присоединении вторичной инфекции).
Осложнения
Характерные осложнения у мужчин:
Без лечения заболевание относительно быстро принимает хроническое течение и становится всё более резистентным к терапии. Это вызвано высокой способностью паразита инкапсулироваться в межклеточном пространстве стенки уретры и пребывать в таком состоянии продолжительное время.

Трихомониаз опасен возможными осложнениями
Дополнительно следует отметить канцерогенное влияние влагалищной трихомонады относительно предстательной железы при длительной её персистенции (переживании) в мочеполовых путях. Риск рака простаты повышается при этом на 40 %. Бесплодие также является отдалённым следствием описываемой инфекции.
Диагностика трихомониаза
Методика лабораторных исследований при заболевании у мужчин мало отличается от таковой при других половых инфекциях. Как правило, анализы и биологические тесты проводятся, исходя из следующих показаний:

Для исследований берется мазок из уретры, проводится забор мочи и секрета простаты
- проявления воспалительного процесса мочеполовой сферы, выявленные клинически или/и лабораторно;
- обследование партнёров перед запланированной беременностью;
- догоспитальное обследование накануне операций на органах малого таза;
- половой контакт с заведомо больным инфекцией урогенитального тракта.
Биологический материал для диагностики:
- мазок или выделения (если они обильны) из уретры;
- первая порция мочи при свободном мочеиспускании;
- секрет предстательной железы (в случае клинических признаков простатита).

ПЦР — наиболее точный метод диагностики поражения трихомонадой
Иммуноферментный анализ и прямая иммунофлюоресценция не отличаются высокой чувствительностью, по этой причине они не используются в диагностике трихомониаза. Достоверность же микроскопии окрашенных препаратов часто сомнительна из-за повсеместной субъективной интерпретации результатов.
Принципы лечения
Влагалищная трихомонада не относится к прокариотам – безъядерным микроорганизмам. Именно по этой причине она абсолютно не поддаётся антибиотикотерапии. Базовым методом лечения здесь является применение антипротозойных средств класса нитроимидазолов. Наиболее эффективными из них являются тинидазол и орнидазол, ранее широко применялся метронидазол (трихопол). Как правило, при трихомоназном уретрите у мужчин препараты принимаются внутрь, но наличие особых показаний позволяет парентеральное введение (внутривенно капельно).

При лечении поражения трихомонадой применяются антипротозойные препараты
Параллельно со специфической терапией назначаются иммуностимуляторы, промывание уретры антисептиками, физиопроцедуры (с противовоспалительной целью и для предупреждения спаечного процесса). Пищевые ограничения: исключение пряностей, острой пищи, ограничение употребления соли, отказ от алкоголя. Запрет половых контактов действует в течение всего курса лечения.
Критерии излеченности – отрицательные показатели специфической ПЦР через месяц после лечения вместе с полным регрессом симптоматики.
Следует помнить, что в современных условиях трихомонада подверглась мутации, участились хронически-рецидивирующие формы, отличающиеся подострым либо наоборот, бессимптомным течением и феноменальной невосприимчивостью к лечению, которое иногда может продолжаться годами. Учитывая этот фактор, не стоит откладывать визит к врачу даже при периодическом лёгком дискомфорте в мочеполовой сфере.
Трихомониаз — самое распространенное заболевание, предающееся половым путем [1] . Он встречается чаще, чем сифилис и гонорея, вместе взятые [2] . Это заболевание часто протекает бессимптомно и приводит к серьезным осложнениям. Поэтому так важно знать, как вовремя выявить трихомониаз и какие анализы нужно сдать, чтобы его обнаружить.
Трихомониаз — это заболевание мочеполовой системы, которое вызывает небольшое одноклеточное простейшее трихомонада.
Трихомонада — крайне нестойкий организм. Она не переносит высушивания, на влажном белье может сохраняться всего 2–3 часа, и даже водопроводная вода убивает ее всего за несколько минут [3] . То есть заразиться трихомониазом бытовым путем практически невозможно. Для этого обязательно нужен половой контакт.
По данным исследователей, в разных странах трихомонаду выявляют у 2–85% мужчин и 12–65% женщин, которые обратились по поводу уретритов и других воспалительных заболеваний мочеполовой системы. Ученые объясняют такую разницу в показателях точностью лабораторной диагностики трихомониаза [6] .
Если брать российские данные, то трихомонадная инфекция составляет около 34,8% случаев негонококкового уретрита у мужчин и 20–40% обращений среди пациенток гинекологических клиник [7] .
Трихомониаз не всегда вызывает клинически выраженное заболевание. У женщин до половины случаев заражения могут протекать бессимптомно. И выявляется это заболевание уже при обследовании по поводу осложнений — бесплодия, невынашивания беременности, сальпингоофорита, эндометрита [8] . Трихомонады увеличивают риск заражения ВИЧ-инфекцией и риск развития рака шейки матки [9] .
Из-за трихомониаза в половых путях и в уретре развивается воспалительная реакция, появляются микроскопические кровоизлияния. Это нарушает естественный защитный барьер и делает организм более восприимчивым к любым другим инфекциям. Лейкоциты и другие иммунные клетки мигрируют в очаг поражения, где создается их большая концентрация. А именно эти клетки в первую очередь поражает ВИЧ-инфекция. И от того, насколько высока их концентрация в месте соприкосновения с вирусом, зависит вероятность заражения [10] .
Симптомы трихомониаза у женщин — болезненность и дискомфорт внизу живота, которые усиливаются при половых контактах или при мочеиспускании. Появляются выделения желтоватого цвета из половых путей. Часто эти выделения имеют пенистый вид и неприятный запах.
У мужчин появляются слизистые выделения из уретры, боль во время мочеиспускания и половых контактов. Основными осложнениями этой инфекции для мужчин являются простатит и везикулит [11] . В одном из исследований было доказано, что именно трихомонада стала причиной хронического простатита у 29% пациентов [12] .
Российское общество дерматовенерологов и косметологов советует проводить диагностику трихомониаза [13] :
- при воспалительных урологических и гинекологических заболеваниях;
- при обследовании партнеров во время планирования беременности;
- во время самой беременности;
- перед урологическими и гинекологическими операциями;
- при бесплодии;
- после незащищенного полового контакта.
Для выявления трихомонады используют четыре типа методов: микроскопический, культуральный, молекулярно-генетический и серологический. Для того чтобы установить диагноз, достаточно обнаружить этот микроорганизм хотя бы одним из первых трех методов [14] .
Микроскопия — это выявление трихомонады в мазках. Биологический материал наносят на предметное стекло и исследуют его под микроскопом.
Кроме исследования влажного мазка материал могут обрабатывать различными красителями. В этом случае врач ищет под микроскопом клетки определенного размера со специфической окраской и формой.
Этот метод применяют, когда заболевание не сопровождается ярко выраженными симптомами [17] . Его также используют как второй этап диагностики, если микроскопический метод не дал результата. Чувствительность этого метода достигает 95% [18] . Из минусов можно отметить длительность исследования.
Молекулярно-генетические методы — это различные виды ПЦР, NASBA и других реакций, которые выявляют участки ДНК или РНК в биоматериале. ПЦР обладает меньшей чувствительностью, чем культуральный метод, порядка 88–97% [19] . А по некоторым данным — от 55 до 95% [20] .
ПЦР желательно применять вместе с культуральным исследованием. Это значительно повышает вероятность выявления болезнетворного микроорганизма.
Серологическое исследование , то есть определение в крови антител к трихомонаде, используется как дополнение к первым трем методам. Если коротко, то сдать анализ крови на трихомониаз можно, но его результаты нужно оценивать только комплексно с учетом других исследований.
Его недостатком является возможность ложных положительных и ложноотрицательных реакций. Из положительных моментов — антитела сохраняются длительное время, около 1 года после заражения [21] . То есть даже спустя год можно определить, что человек перенес трихомониаз.
Для определения уровня антител понадобится кровь, для проведения всех остальных исследований чаще всего берут соскоб из уретры. У женщин также могут брать материал из влагалища или из цервикального канала — здесь концентрация трихомонад будет самая высокая.
Мужчинам перед взятием анализа на трихомониаз нужно не мочиться около двух–трех часов. Для женщин правил несколько больше. Обследование не проводится во время месячных или накануне, после кольпоскопии или вагинального УЗИ. За 1–2 дня до обследования желательно не использовать свечи, спринцевания и воздержаться от половых актов. Все эти процедуры нарушают состав микрофлоры, и исследование может получиться неточным.
Для проведения ПЦР кроме соскоба можно использовать первую порцию утренней мочи или сперму. Собрать сперму или мочу нужно в специальный стерильный контейнер.
Из всех анализов на трихомониаз самый быстрый — микроскопия нативного мазка. В идеале она должна проводиться через 10 минут после взятия материала. За это время трихомонады не успевают потерять свою подвижность и сохраняют типичную форму [22] . То есть уже примерно через час врач может дать предварительный результат.
В реальности такое возможно в гинекологических или урологических клиниках, при которых есть своя лаборатория с возможностью проводить микроскопическое исследование.
Окрашенные мазки не требуют такой срочности анализа. Поэтому результат будет готов на следующий день или через день.
Результаты ПЦР-исследования обычно можно получить через 1–2 рабочих дня. При обнаружении трихомонад результат могут задержать для постановки подтверждающих проб. Положительный результат выдают при обнаружении этих микроорганизмов, отрицательный — при их отсутствии.
Диагностика трихомониаза культуральным методом — самая долгая. Она может занимать более недели. За это время исследуемый материал помещают на питательную среду, следят за ростом микроорганизмов на ней, проводят повторное определение возбудителя. Идеальный вариант — отсутствие роста. Это означает, что в собранном материале не было живых трихомонад. Если, конечно, были точно соблюдены все требования по забору биоматериала, его хранению и транспортировке. Положительный результат анализа на трихомониаз говорит о заражении.
Анализ крови на трихомониаз проводится в течение 1–2 рабочих дней. Положительный результат говорит о том, что в крови есть антитела, то есть пациент или болеет трихомониазом, или перенес его в прошлом. Отрицательный результат — отсутствие заболевания или низкий уровень антител. Сомнительный — это пограничный результат, который сложно интерпретировать. В таком случае обычно рекомендуют повторить исследование через 1–1,5 недели.
Стоимость анализа на трихомониаз зависит от метода исследования и метода забора материала. Например, в Москве стоимость забора мазка из уретры или из влагалища — около 400 рублей. За взятие крови возьмут 150–200 рублей. А при сдаче мочи или спермы доплачивать не придется, стоимость контейнера обычно уже включена в цену исследования.
Микроскопия мазка будет стоить от 450 до 600 рублей в зависимости от лаборатории. ПЦР-исследование — 300–450 рублей вне зависимости от вида материала. Анализ на трихомониаз культуральным методом выполняется не во всех клиниках и стоит от 800 до 1300 рублей [24] . А серологическая диагностика трихомониаза по крови обойдется примерно в 600–800 рублей.
Трихомониаз — это венерическое заболевание, которое часто протекает бессимптомно и является причиной серьезных осложнений. Лабораторная диагностика трихомониаза позволяет выявить это заболевание даже в стертой форме и вовремя начать лечение. А лучшей профилактикой любых половых инфекций остается использование барьерных методов контрацепции.

Отказ от случайных половых связей и защищенный секс — вот лучшие методы профилактики трихомониаза и других ИППП. Но если заражение все же произошло, стоит точно соблюдать схему лечения и по окончании терапии пройти контрольный анализ. Кстати, сейчас во многих частных клиниках комплексную диагностику ИППП можно пройти анонимно.

Трихомонады – типичные простейшие, часть из которых способна вызывать поражения урогенитального тракта у людей обоего пола.
Трихомонас вагиналис обычно проживает и размножается у женщин, для которых более типично хроническое течение инфекции.
Женщины являются и резервуаром-носителем, от которого чаще заражаются мужчины.
Актуальны все виды половых контактов, кроме орального.
Трихомонада – единственный возбудитель половых инфекций, которым нельзя заразиться при оральном сексе.
Особенности возбудителя — наличие множества ферментов-протеаз.
Это позволяет ему закрепляться на клетках эпителия половых органов, внедряться в них и ускользать от защитных механизмов иммунитета человека.
В ответ на вагинальную трихомонаду слизистая отвечает воспалением, эрозированием, метаплазией, а в подслизистом слое образуются инфильтраты.
Помимо яркой клинической картины при вульвовагините или цервиците у женщин и уретрите у мужчин нередки и случаи носительства простейших, без явной клинической картины.
Проблема диагностики инфекции актуальна не только при заболеваниях урогенитального тракта, но и при носительстве.
Трихомонада не только ослабляет местную иммунную защиту и меняет общую реактивность организм своего хозяина.
Но и открывает ворота для сопутствующих венерических инфекций (гонококков, хламидий).

Нередко можно обнаружить у носителя трихомонад или больного трихомониазом ассоциации с другими возбудителями инфекций, передаваемых половым путем.
- Классическая диагностика трихомониаза
- Как делают микроскопию мазка на трихомониаз
- Сравнительные характеристики микроскопий на трихомониаз
- Другие варианты исследования мазков на трихомониаз
- Диагностика микробных содружеств при трихомониазе
- Как подготовиться к мазку на трихомониаз
- Когда после заражения сдают мазок трихомониаз
- Серологическая диагностика трихомониаза
- Результаты мазка на трихомониаз
Классическая диагностика трихомониаза
Традиционно постановка диагноза трихомониаза связывается с микроскопией мазков.
Подобный диагностический поиск более полувека велся урологами, венерологами и гинекологами.
Ранее он был актуален для лиц обоего пола.
И сегодня взятие мазков на гонорею и трихомониаз – обязательная часть рутинного гинекологического обследования.
Однако, актуальность метода сегодня ставится под сомнение.
У женщин образцы для микроскопического анализа забираются при гинекологическом осмотре.
Источниками служат слизистая влагалища, мочеиспускательного и шеечного каналов.
Для здоровой женщины методики остаются безболезненными.
При наличии воспалительных изменений или эрозирования слизистых возможны небольшой дискомфорт и незначительные контактные кровотечения.
Они не требуют никаких мероприятий и проходят самостоятельно за несколько часов или суток.
Как делают микроскопию мазка на трихомониаз
Для забора материала соблюдается определенная последовательность: из мочеиспускательного канала, вагины, шейки матки.
- Цервикальный материал забирается тампоном-щеточкой (для иммунофлюоресцентных микроскопий) или стандартным ватным тампоном, с которого пробу переносят на предметное стекло.
- Из уретры забор предусмотрен тампоном или бактериологической петлей из пластика. Они вводятся на пару сантиметра и вынимаются с легким нажимом на стенки уретры. Полученный образец перемещают на предметное стекло, перекатывая по нему тампон, а петлю передвигают, слегка прижимая.
- Когда подозревается трихомониаз, мазок из влагалища берется с использованием стерильного ватного тампона. При выборе участков забора мазка предпочтение отдается измененной слизистой или заднему своду влагалища. Для микроскопии пробу переносят с тампона на предметное стекло. С этой целью по стеклу тампон равномерно перекатывают. Затем мазок сушат и фиксируют, используя этиловый спирт. Стекло маркируется и направляется в лабораторию для микроскопии.
Мазок на трихомониаз у мужчин берется из мочеиспускательного канала с помощью урологического зонда, вводимого на 3-4 сантиметра.

При обратном движении зонд прижимается к стенкам уретры с целью собрать материал для микроскопии.
Для микроскопии используются обезжиренные предметные стекла, маркируемые по месту забора исследуемого материала.
Их после нанесения материала высушивают на воздухе и фиксируют с помощью 96% этилового спирта (1-2 капли на мазок).
В дальнейшем чаще всего применяется окраска по Грамму.
Позволяет отделять грамположительные микробы, окрашивающиеся в темно-фиолетовый цвет от грамотрицательных, принимающих малиновый цвет.
Микроскопию проводят в световом микроскопе.
Применяют метод иммерсии (вводя между объективом и предметным стеклом масляный раствор).
Это позволяет расширять видимую область и увеличивать яркость объекта.
- При окраске по Грамму трихомонады окрашиваются неоднородно. Ядро их приобретает фиолетовую, а протоплазма — оранжевую окраску.
- В случае использования в качестве красителя метиленового-синего прокрашивает ядра в синий цвет.
- Сочетание метиленового синего и эозина дает синие ядра и голубую цитоплазму.
- Окраска по Папаниколау – более дорогой тест, который привычно используется для обнаружения новообразований цервикального канала. Для трихомонад методика обладает примерно 60% чувствительностью и 95% специфичностью.
Сравнительные характеристики микроскопий на трихомониаз
Желательно микроскопировать свежие неокрашенные мазки.
Так как трихомонады быстро теряют подвижность, через полчаса от забора материала достоверность микроскопического поиска снижается на треть.
Недостатком микроскопии становится погрешность визуального восприятия.

За трихомонады нередко принимаются клетки эпителия в состоянии вакуольной дегенерации.
Лучше поддаются верификации живые трихомонады.
Поэтому чем ранее материал попадает под микроскоп, тем выше процент удачных диагностических поисков.
Порядка 90% микроскопий материала в течение первых двух часов от его забора верны.
Чем позже от момента выполнения мазка проведено микроскопирование, тем ниже вероятность застать возбудителя в живых.
И достоверно сказать, имеет ли место инфицированность трихомонадой.
Играет роль и количество простейших в образце.
Поэтому у мужчин ПЦР всегда предпочтительнее микроскопии.
Так как в их уретре концентрация трихомонад обычно значительно меньше, чем в половых путях женщины.
Окрашивание мазков позволяет более детально изучить строение возбудителя, однако снижает чувствительность методики.
После применения анилиновых красителей успешное обнаружение трихомонады возможно лишь в 30-60 процентах случаев.

Нередко это связано с тем, что красители меняют привычную грушевидную форму инфекционного агента и затрудняют верификацию.
Предпочтительнее применение метиленового синего.
Это простая окраска, которая достаточно ярко прокрашивает ядра возбудителей и создает достаточную наглядность.
Другие варианты исследования мазков на трихомониаз
- Фазово-контрастное микроскопирование даже без подкрашивания образцов позволяет выявить присутствие трихомонад.
- Люминисцентная микроскопия основана на способности ультрафиолетовых лучей вызывать свечение предварительно обработанный люминофором (акридиновым оранжевым) клеток. Для обнаружения трихомониаза используется редко, так как методика трудозатратная и дорогая.
- Сегодня появилась возможность более детально проводить анализ генетического материала возбудителя, с высокой точностью верифицируя именно данный вид инфекционного агента. Среди методик амплификации нуклеиновых кислот чаще всего пользуются полимеразной цепной реакцией. Материал для данного вида исследования забирают аналогично тому, как это делается для микроскопии. Но тканевые образцы помещаются не на предметные стекла, а в пробирки с жидкой средой, предназначенной для транспортировки. Методика позволяет выявлять целые цепочки или их обломки генома трихомонад, верифицировать их. И для мужчин, и для женщин, анализ показывает максимальную, стопроцентную специфичность и чувствительность.
- Культуральные методики показывают высокую специфичность (100%) и чувствительность. Они предполагают транспортировку забранных образцов в пробирках со средами, перенос их на питательные среды и помещение в термостаты на период роста колоний. Для трихомонад актуальны агаровые среды. Разброс чувствительности методики довольно большой: от 40 до 96%. Играют роль качество транспортных и питательных сред, сроки и условия транспортировки образцов. Иногда требуется пересадка культуры микробов с одной среды на другую в связи с возможной задержкой роста трихомонад на сутки или более. В целом методика дорога, даже после внедрения систем типа пластикового конверта или InPouch TV.
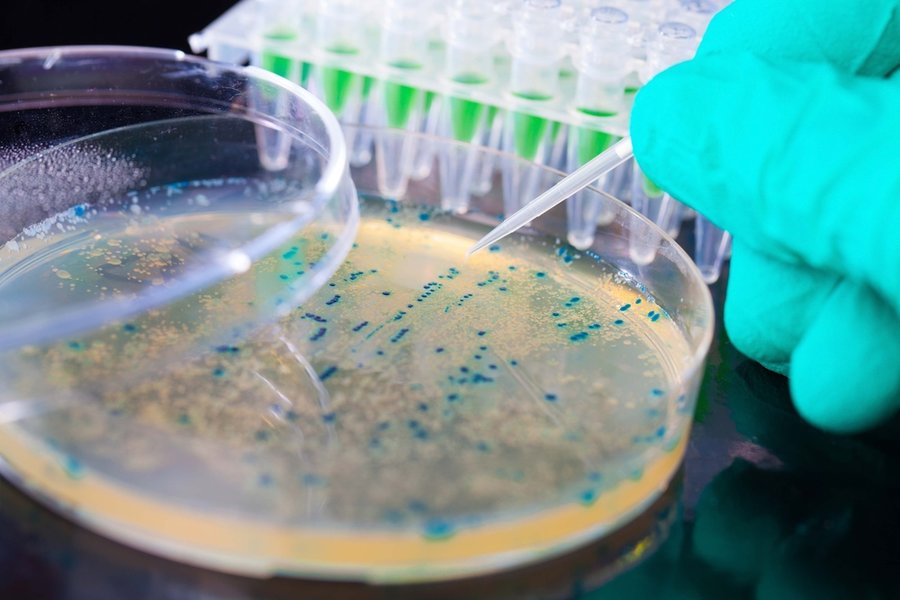
Таким образом, посев мазка трихомониаз выявляют хуже, чем ПЦР и более информативны у женщин, чем у мужчин.
Диагностика микробных содружеств при трихомониазе
Довольно редко трихомонады становятся изолированной половой инфекцией.
Эти микроорганизмы способны захватывать и фагоцитировать клетки других возбудителей половых инфекций.
Способствуя развитию смешанного поражения урогенитального тракта.
Гибель лактобацилл в результате их растворения трихомонадами обеспечивает падение местной иммунной защиты в половых путях у женщин.
Нередко наряду с трихомонас вагиналис в мазках обнаруживаются гонококки, хламидии.
Они могут вызывать инфекционно-воспалительные процессы, устойчивые к антибактериальной терапии одним препаратом.
Удлиняют и усложняют диагностический поиск и лечение, а также делают их более дорогостоящими.
Мазок на гонорею и трихомониаз берется одновременно.
При этом методики амплификации нуклеиновых кислот (РНК и ДНК) забранных образцов предпочтительнее микроскопии.
Это связано также с тем, что входящие в бактериальное содружество спутники трихомонады могут не выявляться при микроскопическом исследовании.
Сегодня существуют методики определения чувствительности трихомонад к различным противопротозойным препаратам.
Так как возбудитель – факультативный анаэроб, то лекарственные средства тестируются как в присутствии воздуха, так и без него.
Такие диагностические пробы дороги и практического применения в обычных клиниках не имеют.
Как подготовиться к мазку на трихомониаз
Не так уж важно, какой врач назначает мазок.
Трихомониаз может быть успешно диагностирован по направлению уролога, венеролога или гинеколога.
Главное, не ошибиться с выбором диагностической методики и не допустить ошибок в подготовке к исследованию.
Можно обратиться в частную лабораторию, где делают большой спектр исследований на половые инфекции.
Можно обратиться и в клинику в системе ОМС, где сделать бесплатно можно мазки и цитологию.
Однако, посев мазка на трихомониаз – это не всегда стопроцентно достоверный анализ.
Нередко сомнительные результаты приходится перепроверять с помощью полимеразной цепной реакции.
Сроки ее выполнения занимают не более трех суток и могут быть сокращены до нескольких часов.
Цена избавления от трихомониаза в сжатые сроки, разумеется, перекрывает риски неточной диагностики бесплатными методиками.
Когда после заражения сдают мазок трихомониаз
Так как микроскопия выявляет живые подвижные клетки простейших, необходимо, чтобы они успели внедриться в клетки урогенитального эндотелия, в соскобе которых их и ищут.
Чаще всего положительные ответы микроскопии могут быть получены уже спустя семь-десять дней от заражения.
Подготовка, которую требует мазок на трихомониаз, предполагает:
- Отказ от противомикробных средств на десять дней.
- Отказ от местных антисептиков на двое суток.
- Воздержание от мочеиспускания в течение двух часов до забора материал из уретры.
![]()
Серологическая диагностика трихомониаза
Сравнение мазка и крови на трихомониаз конечно перевешивает чашу весов на сторону серологических вариантов поиска.
Почему, например, нет симптомов, а в мазке обнаружено большое число трихомонад?
Не всегда дело в носительстве инфекции.
Нередко за трихомонады при визуальной оценке принимаются клетки эпителия.
Поиск же иммуноглобулинов в венозной крови, определение их титров в парных сыворотках дает количественное представление об иммунном ответе организма на присутствие трихомонад.
Это дает преимущество в установлении давности инфекционного процесса, предполагаемых сроках заражения.
Кровь для анализа забирается натощак из вены в лаборатории или процедурном кабинете.
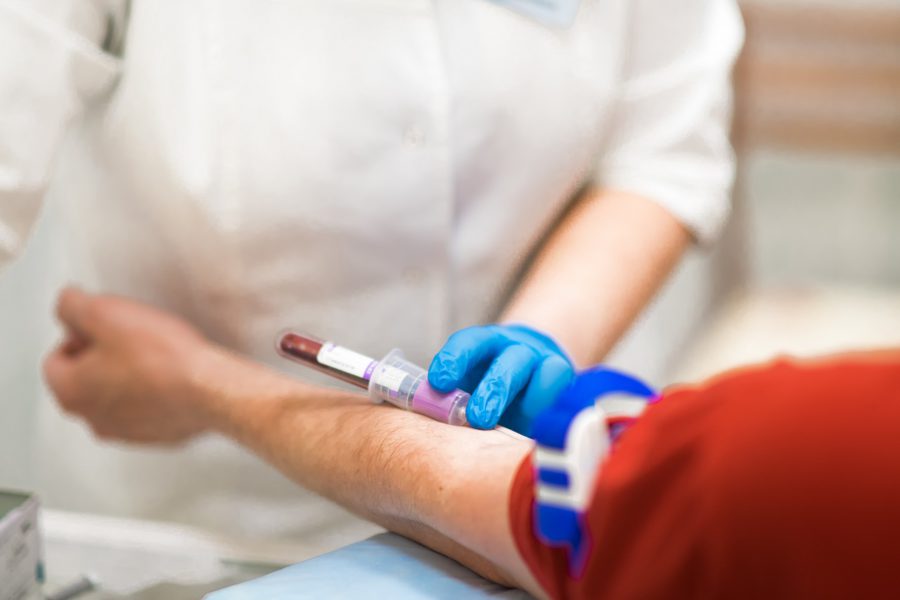
Однако серология не является ведущей методикой в верификации диагноза трихомониаза.
Результаты мазка на трихомониаз
Когда проводится расшифровка, мазок трихомониаз описывается следующим образом: обнаружено или нет.
В случае, когда мазок показал трихомониаз, результат желательно перепроверить посредством ПЦР.
Что делать, если обнаружено инфицирование или имеется клиника трихомониаза, определяет врач.
Обычно ведется терапия с применением противопротозойных препаратов (метронидазола или тинидазола).
Мазок трихомониаз контрольный после лечения также целесообразно заменять ПЦР.
На сегодня выбор противотрихомонадных препаратов для системного и местного лечения не так уж широк.
Простейшее часто проявляет достаточную лекарственную устойчивость и способно выживать после курса терапии.
Связано это в первую очередь с нарушением проницаемости мембраны простейшего и его способностью захватывать из соседних клеток нитрогруппы, мешающие работе метронидазола.
Поэтому, проявляя устойчивость к лекарствам, микроорганизм может модифицироваться внешне, ограничивая удачную микроскопию.
Однако генетический материал (ДНК и РНК) возбудителя остаются прежним.
Это позволяет удачно верифицировать недолеченную инфекцию методами амплификации нуклеиновых кислот.
И назначать повторное или альтернативное лечение до полной стабилизации микрофлоры урогенитального тракта.

В целом, в задачи человека, заподозрившего у себя трихомониаз или другую половую инфекцию, входит незамедлительное обращение к профильному врачу.
Такая тактика позволит своевременно установить природу и характер патологических изменений мочевыводящих или половых путей.
И начать адекватное лечение инфекции.
Ни в коем случае недопустимо самолечение или использование народных методов.
Ценой несвоевременного или неадекватного лечения может стать не только хронизация инфекции, но и осложнения, включая бесплодие и половую несостоятельность.
Если вам необходимо сделать мазок на трихомониаз, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Читайте также:



