Код клещевой сыпной тиф
Риккетсиоз клещевой североазиатский
Син.: клещевой риккетсиоз, клещевая сыпнотифозная лихорадка, клещевой тиф Востока, восточный сыпной тиф, клещевой сыпной тиф Сибири, североазиатский клещевой риккетсиоз
Риккетсиоз клещевой североазиатский (ixodorickettsiosis) – острая природно‑очаговая инфекция, протекающая с лихорадочной реакцией, макулопапулезной сыпью, наличием первичного аффекта и регионарного лимфаденита.
Исторические сведения
В 1938–1940 гг. изучением болезни занимались научные экспедиции Наркомздрава СССР под руководством М.К.Кронтовской и позднее Е.Н.Павловского, при этом был выделен возбудитель из воспалительного очага на коже в месте укуса клеща и из крови больного, установлены эпидемиологические закономерности и клинические особенности инфекции.
Этиология
Возбудитель – rickettsia sibirica – имеет сходство с другими риккетсиями рода Rickettsiae, обладает выраженной оболочкой, размножается в цитоплазме и ядре пораженных клеток.
Эпидемиология
Североазиатский клещевой риккетсиоз – природно‑очаговая трансмиссивная инфекция.
Источник инфекции. В природных очагах болезни возбудитель циркулирует между дикими млекопитающими (сусликами, хомяками, лесными мышами, полевками и др.) и иксодовыми клещами (Dermacentor, Haemaphysalis, Ixodes) – естественными и основными резервуарами R. sibirica. У клещей наблюдается трансовариальная и трансфазовая передача риккетсий.
Mеханизм заражения . Заражение человека клещевым сыпным тифом Северной Азии происходит в природных очагах через укус инфицированных клещей, в слюне которых содержатся риккетсий.
Североазиатский клещевой риккетсиоз – сезонная инфекция , максимальная заболеваемость наблюдается весной и в начале лета, что обусловлено периодом наибольшей активности клещей. Осенью возможен второй подъем заболеваемости, определяемый второй генерацией членистоногих. Спорадические заболевания встречаются преимущественно у работников сельского хозяйства.
Ареал инфекции простирается от Урала до берегов Тихого океана, включая Дальний Восток, Забайкалье, Сибирь, Алтайский край, Казахстан, Киргизию, а также восточную часть Монголии.
Патогенез и патологоанатомическая картина
В месте входных ворот инфекции возникает первичный аффект – воспалительная реакция кожных покровов с регионарным лимфаденитом, откуда риккетсий проникают в кровь, размножаются в эндотелии капилляров и после этого повторно выходят в кровь, обусловливая массивную риккетсиемию и эндотоксинемию, определяющие развитие клинической манифестации болезни. Проникновение возбудителей во внутренние органы вызывает воспалительные изменения в микрососудах, при этом пролиферативные процессы преобладают над деструктивными, что объясняет более легкое течение заболевания по сравнению с эпидемическим сыпным тифом. В периоде реконвалесценции формируется стойкий иммунитет.
Клиническая картина (Симптомы)
Североазиатский клещевой риккетсиоз – острая циклическая болезнь, в развитии которой выделяют периоды инкубационный, начальный (до появления экзантемы), разгара (от момента высыпания до окончания лихорадки) и реконвалесценции.
В зависимости от выраженности интоксикационного синдрома различают стертые, легкие, средней тяжести и тяжелые формы болезни.
Инкубационный период длится 4–7 дней.
Заболевание начинается остро; появляется озноб, быстро повышается температура тела (до 39–40 °С). Реже наблюдается продромальный период в виде недомогания, головной и мышечной болей, потери аппетита. Лихорадка ремиттирующего, реже постоянного типа заканчивается литически в среднем через 8–10 дней.
В месте укуса клеща на открытых частях тела (волосистая часть головы, шея, плечевой пояс) обнаруживается возникающий еще в конце инкубации первичный аффект, который представляет собой плотный инфильтрат, слегка болезненный при пальпации; в центре его располагается некротическая корочка темно‑коричневого цвета, по периферии – красный ободок гиперемии. Инфильтрат может быть диаметром 1–2 см. Характерен регионарный лимфаденит, лимфатические узлы умеренно болезненны, сохраняются увеличенными в течение 2–3 нед (до 3 мес).
Период разгара . Ведущими в клинической картине болезни являются симптомы поражения нервной системы – упорная, иногда мучительная головная боль, боли в мышцах, пояснице, но в отличие от эпидемического сыпного тифа status typhosus не развивается. Лихорадка длится 8–10 дней, температура может достигать 39–40 °С. Обнаруживаются брадикардия и артериальная гипотензия, обычно отмечаются конъюнктивит и склерит.
Постоянный симптом – сыпь, которая появляется в период разгара болезни на 2–5‑й день заболевания. У большинства больных сыпь возникает вначале на туловище, а затем распространяется на конечности, где локализуется преимущественно на разгибательной поверхности и в окружности суставов. При обильном высыпании элементы сыпи могут быть на лице, ладонях, подошвах. Сыпь отличается полиморфизмом и имеет преимущественно розеолезно‑папулезный характер. Более тяжелое течение болезни сопровождается геморрагическими высыпаниями. Спустя несколько дней сыпь постепенно угасает, сохраняясь дольше всего (до 12–14‑го дня болезни) в области нижних конечностей и ягодиц; у реконвалесцентов на месте отдельных элементов сыпи может длительно сохраняться буроватая пигментация.
Специфические изменения органов дыхания, желудочно‑кишечного тракта, паренхиматозных органов, мочевыделительной системы нехарактерны. В анализе крови наблюдаются умеренный нейтрофильный лейкоцитоз, лимфопения, увеличение СОЭ.
Прогноз
Заболевание доброкачественное, рецидивы не наблюдаются.
Диагностика
При распознавании североазиатского клещевого риккетсиоза, как и других риккетсиозов, учитывают данные клинической картины, эпидемиологии и лабораторных исследований.
Специфическая диагностика предполагает выделение чистой культуры R. sibirica из крови больного с использованием морских свинок (скротальная реакция). Серологическая диагностика осуществляется при помощи РСК с применением цельного антигена из R. sibirica (диагностические титры 1:40–1:160) и РНГА (с высоким уровнем гемагглютининов – 1:800–1:13200). Дополнительным методом диагностики является реакция Вейля – Феликса с антигеном Proteus OX19 , положительная у 80 % больных.
Дифференциальная диагностика
Проводится с эпидемическим сыпным тифом, болезнью Брилла, эндемическим блошиным тифом и другими риккетсиозами из группы клещевой пятнистой лихорадки.
Лечение
Успешно применяются антибиотики тетрациклинового ряда по 1,2–1,6 г в сутки или левомицетин по 2 г в сутки в 4 приема до 2–3‑го дня апирексического периода. Наряду с антибиотиками применяются симптоматические средства.
Относятся к бактериозам.
Риккетсиозы — группа острых трансмиссивных инфекционных болезней, вызываемых риккетсиями и характеризующихся развитием генерализованного васкулита, интоксикации, поражением ЦНС, специфическими высыпаниями на коже.
В эту группу не включены бартонеллёзы (доброкачественный лимфоретикулёз, болезнь Карриона, бациллярный ангиоматоз, бациллярный пурпурный гепатит) и эрлихиозы (лихорадка сеннетсу, моноцитарный и гранулоцитарный эрлихиозы).
Коды по МКБ -10
А75. Сыпной тиф.
А79.0. Другие риккетсиозы.
Этиология (причины) риккетсиозов
Представители родов Rickettsia и Coxiella cемейства Rickettsiaceae — грамотрицательные бактерии, облигатные внутриклеточные паразиты, не растущие на питательных средах. Для их культивирования используют куриные эмбрионы и их фибробласты, культуры клеток млекопитающих. Обладают выраженным плеоморфизмом: в зависимости от фазы инфекционного процесса могут иметь кокковидную или короткую палочковидную форму. Ядро отсутствует; ядерная структура представлена зёрнышками, содержащими ДНК и РНК. Риккетсии плохо воспринимают основные анилиновые красители, поэтому обычно для их окраски используют метод Романовского–Гимзе. Бактерии содержат термолабильные белковые токсины и ЛПС — группоспецифический антиген со свойствами эндотоксина, сходный с антигеном штаммов Proteus vulgaris. Риккетсии обладают гемолитической активностью, малоустойчивы в окружающей среде, чувствительны к нагреванию и воздействию дезинфицирующих средств (за исключением коксиелл Бернета), но в высушенном состоянии и при низких температурах сохраняются длительное время. Чувствительны к антибиотикам группы тетрациклинов, фторхинолонов.
Эпидемиология риккетсиозов
Все риккетсиозные заболевания подразделяются на антропонозы (сыпной тиф, рецидивирующий сыпной тиф) и природно-очаговые зоонозы (остальные инфекции, вызванные риккетсиями). В последнем случае источник инфекции — мелкие грызуны, рогатый скот и другие животные, а переносчик — кровососущие членистоногие (клещи, блохи и вши).
Риккетсиозы — широко распространённые заболевания, регистрируемые на всех континентах. В развивающихся странах они составляют 15–25% всех лихорадочных заболеваний неясной этиологии, в России — не более 0,01% всех инфекционных заболеваний.
Патогенез риккетсиозов
Проникая через кожные покровы, риккетсии размножаются в месте внедрения. При некоторых риккетсиозах возникает местная воспалительная реакция с формированием первичного аффекта. Затем происходит гематогенная диссеминация возбудителя, вследствие чего развивается генерализованный бородавчатый васкулит (высыпания на коже, поражение сердца, оболочек и вещества головного мозга с формированием инфекционно-токсического синдрома).
Клиническая картина (симптомы) риккетсиозов
В большинстве современных классификаций выделяют три группы риккетсиозов.
• Группа сыпного тифа:
- эпидемический сыпной тиф и его рецидивирующая форма — болезнь Брилла (антропоноз, возбудитель — Rickettsia prowazekii Rocha–Lima, переносчики — вши);
- эпидемический (крысиный) сыпной тиф (возбудитель Rickettsia mooseri, резервуар возбудителя — крысы и мыши, переносчики — блохи);
- лихорадка цуцугамуши, или японская речная лихорадка (возбудитель — Rickettsia tsutsugamuchi, резервуар — грызуны и клещи, переносчики — клещи).
• Группа пятнистых лихорадок:
- пятнистая лихорадка Скалистых гор (возбудитель — Rickettsia rickettsii, резервуар — животные и птицы, переносчики — клещи);
- марсельская, или средиземноморская, лихорадка (возбудитель — Rickettsia conori, резервуар — клещи и собаки, переносчики — клещи);
- австралийский клещевой риккетсиоз, или североавстралийский клещевой сыпной тиф (возбудитель — Rickettsia australis, резервуар — мелкие зверьки, переносчики — клещи);
- клещевой сыпной тиф Северной Азии (возбудитель — Rickettsia sibirica, резервуар — грызуны и клещи, переносчики — клещи);
- везикулёзный, или осповидный, риккетсиоз (возбудитель — Rickettsia acari, резервуар — мыши, переносчики — клещи).
• Прочие риккетсиозы: ку-лихорадка (возбудитель — Coxiella burneti, резервуар — многие виды диких и домашних животных, клещи, переносчики — клещи).
Острый антропонозный риккетсиоз с трансмиссивным механизмом передачи возбудителя, способный к массовому распространению. Для этого заболевания характерны тяжёлое циклическое течение, развитие генерализованного васкулита, розеолёзно-петехиальной сыпи и преимущественное поражение нервной и сердечно-сосудистой системы.
Различают и отдельно регистрируют две формы сыпного тифа:
· эпидемический (вшиный) сыпной тиф;
· рецидивирующий сыпной тиф (болезнь Брилла).
Эпидемический сыпной тиф
Синонимы: исторический, головной, вшиный сыпной тиф, военный, голодный тиф, тюремная лихорадка, лагерная лихорадка; typhus exanthematicus (лат.); epidemic typhus fever.
Код по МКБ -10
А75.0. Эпидемический сыпной тиф.
Рецидивирующий сыпной тиф (Болезнь Брилла)
Болезнь Брилла (Брилла–Цинссера) — острая циклическая инфекционная болезнь, которая представляет собой эндогенный рецидив сыпного тифа, проявляющийся через многие годы у лиц, переболевших эпидемическим сыпным тифом. Для этого заболевания характерны спорадичность, отсутствие педикулёза, типичная клиническая симптоматика, более лёгкое течение, чем при эпидемическом сыпном тифе.
Синонимы: повторный сыпной тиф, лат. Brilli morbus.
Эндемический сыпной тиф — спорадический острый доброкачественный зоонозный риккетсиоз, передаваемый через эктопаразитов мышей и крыс, c характерным циклическим течением, лихорадкой, умеренно выраженной интоксикацией и распространённой розеолёзно-папулёзной сыпью.
Синонимы: крысиный сыпной тиф, крысиный риккетсиоз, блошиный сыпной тиф, блошиный риккетсиоз, средиземноморский крысиный риккетсиоз, маньчжурский эпидемический тиф.
Марсельская лихорадка (Marseilles febris, ixodorickettsiosis, марсельский риккетсиоз, папулёзная лихорадка, болезнь Кардуччи–Ольмера, лихорадка клещевая, средиземноморская и др.) — острый зоонозный риккетсиоз с трансмиссивным механизмом передачи возбудителя, характеризующийся доброкачественным течением, наличием первичного аффекта и распространённой макулопапулёзной сыпью.
АРЛ (синонимы: астраханская пятнистая лихорадка, астраханская лихорадка, астраханская клещевая пятнистая лихорадка) — риккетсиоз из группы пятнистых лихорадок, передающийся клещом Rhipicephalus pumilio и характеризующийся доброкачественным течением, наличием первичного аффекта, лихорадкой, пятнисто-папулёзной сыпью.
Ку-лихорадка (лат. Q-febris, ricketsiosis Q; ку-риккетсиоз, коксиеллёз, пневмориккетсиоз, лихорадка скотобоен, лёгочный тиф, болезнь Деррика–Бернета, балканский грипп, среднеазиатская лихорадка) — острый природно-очаговый зоонозный риккетсиоз с разнообразными механизмами передачи возбудителя, характеризующийся развитием распространённого ретикулоэндотелиоза. Заболеванию свойственны лихорадка, интоксикация, полиморфная симптоматика, поражение органов дыхания, в отдельных случаях — склонность к затяжному и хроническому течению.
Эрлихиозы (Ehrlichiosis) — группа острых зоонозных, главным образом трансмиссивных, инфекционных болезней, характеризующихся разнообразием симптомов. Родовое название Ehrlichia было предложено в 1945 г. Ш.Д. Мошковским в честь Пауля Эрлиха.
Код по МКБ 10
А79.8. Другие уточнённые риккетсиозы.
Доброкачественный лимфоретикулёз, фелиноз, болезнь кошачьих царапин, cat scratch disease — это названия одного заболевания, это острая зоонозная инфекционная болезнь с контактным и трансмиссивным механизмом передачи возбудителя, характеризующаяся лимфаденитом, первичным аффектом в виде нагнаивающейся папулы, в части случаев — конъюнктивитом, ангиоматозом и поражением печени.
Клещевой сыпной тиф – инфекционное заболевание, провоцируемое бактериями группы риккетсий, спирохетоз, боррелий. Выделяют эпидемический, эндемический тиф. Первый распространяют платяные, головные вши, второй – иксодовые клещи. Еще одной разновидностью болезни является клещевой возвратный тиф. Заболевания встречаются в некоторых регионах Дальнего Востока, Сибири.
Отличия сыпного, возвратного, брюшного тифа
Отечественные медики выделяют сыпной, возвратный, брюшной тиф. Возбудителями инфекции являются риккетсии, боррелии, сальмонеллы, спирохетозы. Симптоматика отличается несущественно. Разница в длительности течения болезни.
Провокаторами являются риккетсии. Болезнетворные бактерии попадают в организм человека во время укуса клеща вместе со слюной, фекалиями. Основными носителями являются крысы, мыши, в социально неразвитых странах – больные люди. Упоминания о болезни встречаются в период Гиппократа. От бактерий погибало больше людей, чем от врагов. В современном мире болезнь встречается редко, хорошо поддается терапии на любой стадии.
Возбудитель сыпного тифа устойчив к условиям внешней среды, но заражение происходит в большинстве случаев через укусы клещей.
К данной группе относят заболевания, провоцируемые спирохетами, боррелиями. Патологические бактерии находятся в слюне клеща. Носителями инфекции являются крысы, мыши, больные люди. Возбудитель клещевого возвратного тифа долго сохраняется в организме человека. Острые приступы без квалифицированного лечения повторяются 4 раза. Болезнь поражает нервную систему, мышцы, внутренние органы. При своевременном диагностировании хорошо поддается терапии. Иммунитет сохраняется ненадолго.
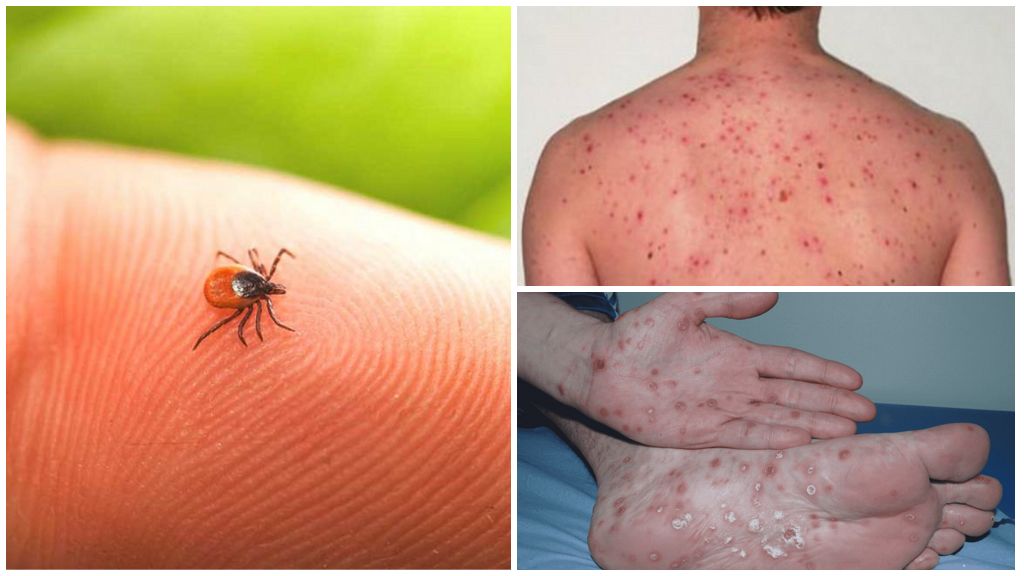
Сыпной и возвратный клещевые тифы
Провокаторами являются сальмонеллы тифи. Симптомы несколько отличаются от предыдущих видов тифа. Заражение происходит через воду, немытые продукты, грязные руки. Малая часть инфицированных начинает болеть после укуса иксодового клеща. Частный случай сальмонеллеза хорошо поддается лечению при своевременном обращении к специалистам.
Сибирский клещевой тиф ежегодно диагностируется у жителей Сибири, Дальнего Востока. В 2017 году официально зарегистрировано 700 случаев заражения. Летального исхода нет. А вот от клещевого сыпного тифа в Северной Азии, Африке люди продолжают умирать.
Этиология, патогенез
Возбудители инфекции – риккетсии, спирохеты, боррелии проникают в организм человека в процессе присасывания клеща, через ранку. Изначально локализуются на месте укуса. Появляется воспаление, припухлость, редко нагноение.
Постепенно болезнетворные бактерии попадают в общий кровоток, лимфатические узлы, начинают активно размножаться. Процесс в среднем длится 14 суток. Затем микроорганизмы погибают, выделяют токсическое вещество. Появляются первые яркие симптомы болезни. Возвратный, сыпной тиф развивается одинаково. Клиническая картина схожа. Определить вид возбудителя инфекции можно лабораторным путем, но только через 4-7 суток после ярких признаков заболевания.
Клиническая картина
Отличается многообразием симптомов, проявлений. Сыпной, возвратный тиф поражает нервную систему, кровеносную, сосуды, мышцы, затем внутренние органы – легкие, печень, селезенку, желчный пузырь, сердце, др.
Появляются спустя 7-14 суток после присасывания клеща. Начинаются остро с повышения температуры тела до 40 градусов Цельсия. Затем появляется:
- боль в мышцах, суставах;
- лихорадка;
- высыпания на коже до 1 см в диаметре, потемнение живота, лица, ног, других участков тела;
- тошнота;
- головная боль;
- рвота;
- заторможенное сознание;
- дезориентация во времени;
- бессвязная, торопливая речь;
- слабость.

Симптомы клещевого сыпного тифа
Лихорадка с высокой температурой продолжается 2 недели. Увеличивается печень, в сосудах образуются тромбы. Повышается риск развития геморрагического инфаркта. Лабораторные анализы покажут достоверный результат через 2 недели, при отсутствии терапии человек может умереть. Диагностику усложняет схожая клиническая картина со многими другими болезнями – клещевой энцефалит, боррелиоз. Лечение сыпного тифа несколько отличается.
После длительной болезни в течение 2 недель вырабатывается стойкий иммунитет, который защищает от повторного заболевания до 5 лет. Однако соблюдать осторожность при массовом размножении клещей необходимо.
Инкубационный период продолжается 10-14 суток. Болезнь начинается с лихорадки, которая быстро сменяется жаром, высокой температурой до 40 градусов. К концу дня появляются иные симптомы тифа:
- боль в мышцах;
- тошнота;
- рвота;
- горечь во рту;
- смятение сознания;
- сыпь на теле;
- бронхит;
- ринит.
Часто развивается пневмония, реже – желтуха. Наблюдаются проблемы с сердцем, легкими, меняется артериальное давление.
Острые приступы длятся 2-6 дней, наступает улучшение. Однако через неделю болезнь возвращается с более яркими симптомами. Протекает тяжелее, дольше.
Для клещевого возвратного тифа характерны 4 острых приступа, после чего наступает выздоровление. Иммунитет вырабатывается нестойкий, уже на следующий год человек может заболеть повторно. Лабораторное исследование крови покажет достоверный результат через 6 дней острых проявлений.
Лечение
Основными препаратами для терапии сыпного тифа, возвратного являются антибиотики тетрациклиновой группы. При индивидуальной непереносимости активных компонентов, ярких симптомах поражения ЦНС назначают Левомицетин.
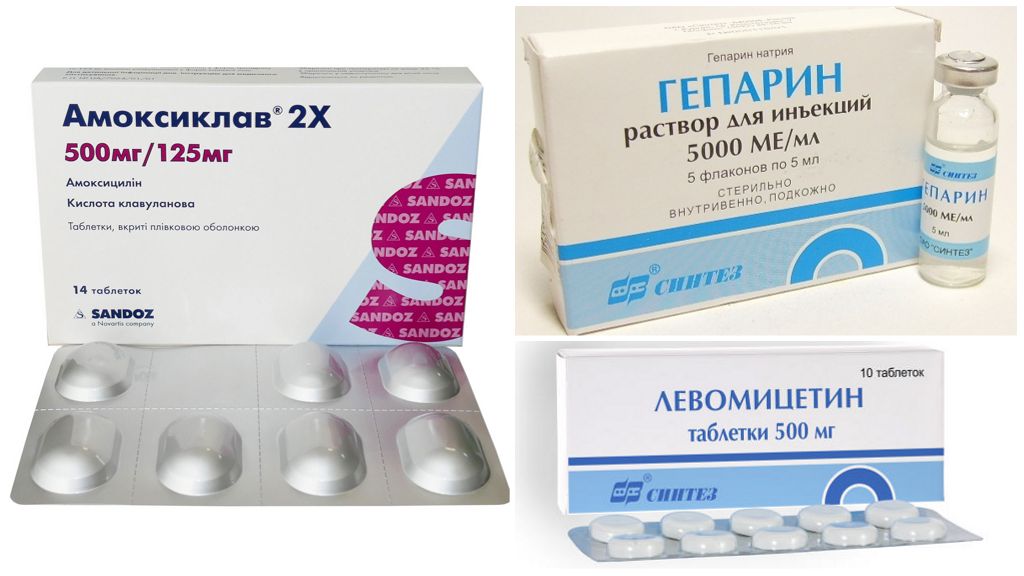
Лечение клещевого сыпного тифа
При лечении сыпного тифа длительность антибиотикотерапии 5-7 дней. Дозировка подбирается индивидуально в зависимости от возраста, наличия хронических заболеваний, веса. Принимают таблетки 4 раза за сутки. Для предупреждения образования тромбов назначают антикоагулянты, чаще всего Гепарин.
Лечение сыпного тифа уже с первых дней дает положительный результат – снижается температура тела, улучшается психоэмоциональное состояние, больной начинает ориентироваться во времени, пространстве.
Для терапии возвратного тифа назначают Пенициллин, Левомицетин, Хлортетрациклин, Амоксиклав. При наличии осложнений мышьяковистые препараты – Новарсенол.
Лечение осуществляется под строгим контролем специалистов. При своевременной терапии желаемый результат наступает за 7 суток.
Прогнозы, осложнения
Тяжелые формы заболевания с 80% летального исхода встречаются в странах Африки с низким социально-экономическим развитием. При осуществлении антибиотикотерапии сыпной, возвратный тиф вылечивается без осложнений. В противном случае возникает:
- пневмония;
- миокардит;
- воспаление глаз;
- дерматит;
- абсцесс селезенки;
- инфаркт;
- парезы;
- паралич;
- психические расстройства.
Если один антибиотик не дает желаемого результата, назначают другой с иным действующим веществом. Лечение должно осуществляться под контролем специалистов. При первых проявлениях сыпи на коже нужно вызывать врача.
Человек заразный в первых 3-4 суток острых симптомов. Затем становится безопасным для окружения, даже если не просматривается стойкая тенденция к выздоровлению.
Профилактика
От клещевого сыпного, возвратного типа имеется вакцина. В прошлом веке препарат остановил эпидемию, помог побороть болезнь. В современном мире прививки делают редко, больше внимания уделяют использованию инсектицидных препаратов, с помощью которых уничтожают грызунов, клещей.

Предотвращение укусов клеща
Основные профилактические мероприятия по предупреждению вспышки тифа возложены на государство, местные власти. В эпидемиологически опасных зонах ежегодно дважды за сезон проводится дезинсекция зеленых зон, дератизация свалок, подвальных помещений, др. Помнить об опасности, придерживаться некоторых правил нужно всем гражданам страны.
- Не посещать природу в пик активности клещей.
- Пользоваться репеллентами – спреи, аэрозоли, концентраты, народные средства.
- В лес надевать кофту с длинным рукавом, манжетами, брюки вправлять в носки. Обязательно должен быть головной убор.
- Осматривать тело каждые 2 часа, контрольный осмотр дома. Затем нужно принять душ, постирать одежду.
Клещи чувствуют приближение человека по запаху. Прячутся в высокой траве, на нижних ветках кустарников, молодых деревьев. Цепляются за одежду, пробираются на открытые участки тела. В течение 30-120 минут отыскивают благоприятное место для присасывания – подмышки, пах, грудь, шея со стороны роста волос.
Клещ способен находиться на теле человека до 14 суток. Вероятность заражения увеличивается при длительном пребывании паразита. При обнаружении клеща рекомендуется обратиться за помощью к специалистам – любой санпропускник, травмпункт. Неправильное извлечение приводит к отрыву головы, повышает риск заражения. Через кровь передается еще одно опасное заболевание – клещевой энцефалит. Рекомендуется сразу обследовать клеща в лаборатории. При наличии вируса назначают противовирусные препараты, вводят иммуноглобулин, бактерий – антибиотики.
Патогенез. Воротами инфекции является кожа в месте укуса клеща (редко заражение происходит при втирании риккетсий в кожу или конъюнктиву). На месте внедрения образуется первичный аффект, далее риккетсии продвигаются по лимфатическим путям, обусловливая развитие лимфангоитов и регионарного лимфаденита. Лимфогенно риккетсии проникают в кровь и затем в эндотелий сосудов, вызывая изменения такого же характера, как при эпидемическом сыпном тифе, хотя они значительно менее выражены. В частности, отсутствует некроз сосудистой стенки, редко возникают тромбозы и тромбогеморрагический синдром. Эндопериваскулит и специфические гранулемы наиболее выражены в коже и значительно в меньшей степени в головном мозге. Аллергическая перестройка более выражена, чем при эпидемическом сыпном тифе. Перенесенное заболевание оставляет стойкий иммунитет, повторных заболеваний не наблюдается.
Симптомы и течение. Инкубационный период колеблется от 3 до 7 дней, редко - до 10 дней. Продромальные явления отсутствуют (за исключением первичного аффекта, который развивается вскоре после укуса клеща). Как правило, заболевание начинается остро, с ознобом повышается температура тела, появляется общая слабость, сильная головная боль, боли в мышцах и суставах, нарушается сон и аппетит. Температура тела в первые 2 дня болезни достигает максимума (39-40°С) и далее сохраняется как лихорадка постоянного типа (редко ремиттирующего). Длительность лихорадки (без лечения антибиотиками) чаще бывает от 7 до 12 дней, хотя у отдельных больных она затягивается до 2-3 нед.
При осмотре больного отмечается не резко выраженная гиперемия и одутловатость лица. У части больных наблюдается гиперемия слизистой оболочки мягкого неба, язычка, миндалин. Наиболее типичными проявлениями является первичный аффект и экзантема. При укусе незараженных клещей первичный аффект никогда не развивается, наличие его указывает на начало инфекционного процесса. Первичный аффект представляет собой участок инфильтрированной умеренно уплотненной кожи, в центре которого виден некроз или небольшая язвочка, покрытая темно-коричневой корочкой. Первичный аффект возвышается над уровнем кожи, зона гиперемии вокруг некротизированного участка или язвочки достигает до 2-3 см в диаметре, но бывают изменения всего 2-3 мм в диаметре и обнаружить их довольно трудно. Далеко не все больные отмечают сам факт укуса клеща. Заживление первичного аффекта происходит через 10-20 дней. На месте его может быть пигментация или шелушение кожи.
Характерным проявлением болезни является экзантема, которая наблюдается почти у всех больных. Появляется она обычно на 3-5-й день, редко на 2-й или 6-й день болезни. Вначале она появляется на конечностях, затем на туловище, лице, шее, ягодицах. На стопах и ладонях сыпь наблюдается редко. Сыпь обильная, полиморфная, состоит из розеол, папул и пятен (до 10 мм в диаметре). Геморрагическое превращение элементов сыпи и появление петехий наблюдается редко. Иногда имеется "подсыпание" новых элементов. Сыпь постепенно исчезает к 12-14-му дню от начала болезни. На месте пятен может быть шелушение кожи. При наличии первичного аффекта обычно удается обнаружить и регионарный лимфаденит. Лимфатические узлы увеличены до 2-2,5 см в диаметре, болезненны при пальпации, не спаяны с кожей и окружающими тканями, нагноения лимфатических узлов не отмечается.
Со стороны сердечно-сосудистой системы отмечается брадикардия, снижение АД, аритмии и изменения сердечной мышцы по данным ЭКГ отмечаются редко. Изменения центральной нервной системы отмечаются у многих больных, но не достигают такой степени, как это бывает при эпидемическом сыпном тифе. Больных беспокоит сильная головная боль, бессонница, больные заторможены, возбуждение отмечается редко и лишь в начальный период болезни. Очень редко выявляются нерезко выраженные менингеальные симптомы (у 3-5% больных), при исследовании цереброспинальной жидкости цитоз обычно не превышает 30-50 клеток в 1 мкл. Со стороны органов дыхания выраженных изменений нет. Увеличение печени наблюдается у половины больных, селезенка увеличивается реже (у 25% больных), увеличение выражено умеренно.
Течение болезни доброкачественное. После снижения температуры до нормы состояние больных быстро улучшается, выздоровление наступает быстро. Осложнений, как правило, не наблюдается.
Диагностика. Клещевой риккетсиоз распознается по эпидемиологическим данным (пребывание в эндемической местности, укус клеща), клиническим признакам (наличие первичного аффекта, характер высыпания) и результатам лабораторных исследований.
В лабораторной диагностике наибольшее применение получила реакция связывания комплемента со специфическим антигеном. Реакция Вейля-Феликса, которая раньше широко использовалась в диагностике, в настоящее время с получением специфических антигенов утратила свое значение. В последнее время при клещевом риккетсиозе применяют реакцию гемагглютинации и торможения гемагглютинации.
Дифференциальная диагностика проводится с рядом других болезней. В начальном периоде развития клещевой сыпной тиф следует дифференцировать с гриппом, сыпным тифом, водной лихорадкой. От гриппа клещевой риккетсиоз отличается наличием первичного аффекта, отсутствием катаральных явлений и картиной крови.
Важным клиническим отличием клещевого сыпного тифа от эпидемического является наличие при первом первичного аффекта.
Серологические реакции подтверждают диагноз.
Лечение. Эффективными лечебными препаратами являются антибиотики тетрациклинового ряда.
Профилактика. Мероприятия по борьбе с заболеванием включают уничтожение клещей во внешней среде и применение средств индивидуальной защиты от нападения и укусов клещей.
Читайте также:


