Холера на дальнем востоке
Анализируя полученные результаты, вполне правомерно предположить, что выделение возбудителя холеры из канализационных стоков при отсутствии зарегистрированных случаев заболевания холерой или вибриононосительства является следствием их невыявления, а не фактического отсутствия на данной территории. Подтверждением объективности такого предположения могут служить результаты исследований сточных вод в городах Украинской ССР, Поволжья и др., свидетельствующие о зависимости результатов таких исследований от интенсивности эпидемического процесса.
В связи с этим относительно высокие показатели интенсивности выделения вибрионов Эль-Тор из сточных вод в Красноярском крае в 1979 г. (4,17%), в Кемеровской области в 1977 г. (4,75%), а также в Читинской области на протяжении ряда лет вряд ли могли быть при отсутствии среди населения больных холерой или вибриононосителей.
Еще одним подтверждением этому могут служить результаты многолетних наблюдений, проведенных на Украине с 1970 по 1988 г. Здесь эпидемические осложнения по холере были зарегистрированы на территории 18 областей. На других территориях республики не было выявлено ни одного больного холерой или вибриононосителя и не выделено ни одного штамма вибриона Эль-Тор из объектов окружающей среды.
Что касается упомянутых 18 областей, то в них достаточно четко прослеживается зависимость интенсивности выделения вибриона Эль-Тор из объектов окружающей среды от интенсивности эпидемического процесса.
Так, в Волынской, Житомирской, Львовской, Полтавской, Сумской и Черниговской областях, где были единичные случаи заболевания холерой и вибриононосительства, ни одного штамма вибриона Эль-Тор как из сточных вод, так и из воды поверхностных водоемов выделено не было, в отличие от других областей, где эпидемическая обстановка по холере была, как правило, более напряженной.
Зависимость интенсивности и сезонности выделения вибрионов Эль-Тор от эпидемической обстановки по холере отмечена и при исследовании воды поверхностных водоемов Сибири и Дальнего Востока с 1972 по 1988 г. Их сравнение с результатами исследования сточных вод в Сибири и на Дальнем Востоке свидетельствует о том, что на некоторых территориях, в том числе и на таких, где не были выявлены случаи инфицирования людей, вибрионы Эль-Тор выделяли из воды поверхностных водоемов на протяжении большего количества лет и интенсивность выделения была большей, чем при исследовании сточных вод на тех же территориях.
Это особенно наглядно показано на примерах Приморского и Красноярского краев, Читинской, Иркутской, Новосибирской и Кемеровской областей. Вместе с тем ни на одной из административных территорий данного региона при выделении вибрионов Эль-Тор из сточных вод не удалось выделить эти микроорганизмы из воды поверхностных водоемов. Сам по себе этот факт может свидетельствовать о зависимости контаминации вибрионами Эль-Тор воды поверхностных водоемов от сбрасываемых в них стоков, содержащих эти вибрионы. Что касается более длительного (по годам и сезонам) выделения вибрионов Эль-Тор из воды поверхностных водоемов в сравнении с соответствующими показателями по сточным водам, то это, надо полагать, объясняется несколькими причинами. Прежде всего сточные воды исследовали значительно реже, чем воду поверхностных водоемов (только при наличии соответствующих эпидемиологических или санитарно-гигиенических показаний).
Естественно, чем большее количество проб исследуется, тем больше вероятность получения положительных результатов. Например, в Приморском крае с 1976 по 1988 г. исследовали в общей сложности 35 571 пробу воды из поверхностных водоемов. За этот же период было исследовано 2210 проб сточных вод, т.е. в 16 раз меньше, чем проб воды из поверхностных водоемов. В результате из воды поверхностных водоемов вибрионы Эль-Тор выделяли на протяжении 13 лет и средний показатель интенсивности выделения составил 1,81, а из сточных вод — всего 3 года и средний показатель интенсивности выделения вибрионов Эль-Тор составил 0,13.
У каждой медали есть две стороны. Мы воспринимаем пандемию коронавируса, как бедствие. И это действительно так. Но по иронии судьбы именно великие эпидемии изменили мир к лучшему и создали современную цивилизацию такой, какой мы ее знаем.
Чума: да здравствует мыло душистое!
Юстинианова чума (551 - 558) выкосила в Европе почти 100 миллионов человек. В России жертвами жертвами эпидемии (1654-1655) годов стали около 700 тысяч человек. Великая Лондонская чума, приключившаяся примерно в это же время унесла жизни почти четверти жителей города. Чуму разносили блохи, а практически каждый человек в Средние века представлял собой ходячий зоопарк, где были представлены самые разнообразные насекомые. Причем порядочными свинтусами были представители всех сословий - блохоловки являлись обязательным аксессуаром аристократок, а в роскошном дворцовом комплексе Версаль первые 100 лет отсутствовали туалеты. Они были оборудованы во дворце по распоряжению Людовика XV лишь в 1768 году.
Несколько столетий понадобилось чуме и другим инфекционным заболеваниям, чтобы приучить людей к чистоплотности. В России мода на нее в дворянских кругах пришла вместе с распространением агломанства. Русские денди - а среди пионеров этого движения на Руси был Александр Пушкин , пропагандировали новую модель телесных привычек. Среди них ежедневная смена белья, утренняя ванна, чистая кожа и подмышки без запаха. Для продвинутых аристократов дендизм являлся способом противопоставить себя дурно пахнущему в массе своей высшему обществу.

Несколько столетий понадобилось чуме и другим инфекционным заболеваниям, чтобы приучить людей к чистоплотности. Фото: EAST NEWS
О том, как в среде дворянства укоренялись новые привычки, сохранилось не так много письменных свидетельств, ну разве что знаменитая пушкинская фраза из Евгения Онегина “Быть можно дельным человеком и думать о красе ногтей”. Однако, существует бесценный источник - циркуляры закрытых женских институтов, наиболее известным из которых было Воспитательное общество благородных девиц или Смольный институт. Это были передовые для своего времени заведения по части санитарии и гигиены. Институтский устав предписывал немыслимое - не реже одного раза в 2 недели водить воспитанниц в баню. Попечительница этих учреждений императрица Мария Федоровна вдова Павла I утвердила нормы: два раза в неделю воспитанницам меняли нательное белье, постельное - два раза в месяц. На чистюль смотрели косо. Когда в 1840-х годах Главный совет Ведомства императрицы Марии выступил с инициативой оборудовать в корпусах душевые и ванные комнаты Николай I наложил резолюцию “Эта статья Мне кажется лишней и прихотливой”. Ванны в Смольном институте появились лишь в 1898 году. Надо сказать, что даже к концу XIX века привычка мыться не стала повсеместной. В конце XIX века петербургский врач-гигиенист Александр Вирениус , инспектируя закрытые учебные учреждения писал: “. в общем 47,5%, то есть менее половины учащихся пользуются баней, а остальные или годами в нее не ходят, или ходят в редкие сроки”.
Лишь к середине ХХ века современные нормы личной гигиены получили массовое распространение.
Холера “создала” современные города
Великие мегаполисы прошлого представляли собой жалкое зрелище: скученность, антисанитария - идеальные условия для распространения холеры. Власти боролись с заболеванием, опустошающим города, с помощью карантинов. А крестьяне, которые потеряли возможность выезжать на заработки, устраивали холерные бунты (так это было в России в 1830-31 годах). В Нью- Йорке в 1832 году результате эпидемии погибло 3515 человек из 250 000. Для сегодняшнего 8-миллионного города это эквивалентно гибели 100 000 человек.
Холера беспрепятственно собирала свою дань до тех пор пока во время лондонской эпидемии 1854 года лондонский врач Джон Сноу установил, что причиной болезни является зараженная питьевая вода. Он обратил внимания, что работники пивоваренного завода, которым разрешали пробовать продукт на рабочем месте (поэтому они почти не пили воду) оказались не подвержены болезни. Тогда он нанес все случаи заболевания на карту и обнаружил, что большинство жертв брали воду из общественного насоса в районе Сохо. Выяснилось, что колодец соседствовал с уличным сортиром, в который мама больного холерой ребенка выбросила грязный подгузник. Этот эпизод положил начало великой санитарно-гигиенической революции. Холера подтолкнула власти к идее современных мегаполисов - городов с централизованной системой городского водоснабжения и канализации, вывозом мусора и отсутствием трущоб.

Похороны жертв холеры в Санкт-Петербурге, 1908 г. Фото: EAST NEWS
Кстати, именно холера и подобные ей болезни в определенной степени помогли преодолеть социальное расслоение и кастовую структуру общества. Долгое время при первых признаках эпидемии представители аристократии и состоятельные слои населения бежали из города в свои имения, рассчитывая там пересидеть тяжелые времена. Представителям низов предоставлялось право вымирать в загрязненных и перенаселенных городах - именно плебеи считались виновниками эпидемий, потому что болезни вспыхивали в бедных кварталах. Но с началом промышленной революции и ростом трудовой мобильности населения выяснилось, что социальные барьеры вовсе не являются преградой для вирусов и бактерий. А длительный карантин разорителен и приводит торговлю в упадок. Куда дешевле правильная организация городов и выравнивание уровня жизни горожан, чтобы даже бедняки имели возможность соблюдать элементарные санитарно-гигиенические правила.
Урок холеры в том, чтобы не смотреть на социальную группу людей, среди которых свирепствует болезнь, как на виновников. В ХХ веке мы повторили этот опыт с ВИЧ -инфекцией, - говорит профессор Дэвид Хо, основатель и главный исполнительный директор Центра исследования СПИДа имени Аарона Даймонда. - Точно так же причина заболевания была неизвестна, первыми жертвами были представители специфической касты - белые мужчины-геи и с ними обращались, как с изгоями. Первая реакция общества - клеймить жертв и обвинять в болезни их образ жизни. Но ученые понимали, что болезнь не ограничится гомосексуалистами и станет угрозой для всех.
Эффективные меры медиков, которые помогли оценить масштаб угрозы и ограничить распространение ВИЧ - это в какой-то мере результат общественного прозрения более чем полуторавековой давности. Нынешние сверхмеры по по борьбе с коронавирусом (хотя в основном он опасен пожилым людям) - тоже отчасти родом из прошлого опыта, когда стало окончательно ясно, что для болезни нет привилегированных сословий.
Туберкулез и “Чисто, как в трамвае”
В конце 19 века в мире от туберкулеза умирал каждый седьмой человек. Открытие немецкого врача Роберта Коха , который обнаружил, что виновники болезни - бактерии, привело к отмиранию множества привычек, способных передавать чахотку. Например, хлебать щи из одной посуды, что в крестьянской среде было обычным делом. Или пить из одного стакана. Один из вариантов брудершафта, который был популярен в студенческой среде, заключался в том, чтобы пустить по кругу суповую чашу, наполненную алкоголем. Таким образом все участники возлияния становились между собой на “ты”. Такой обычай описан у Льва Толстого в повести “Юность”.
Под флагом антитуберкулезной компании в начале ХХ века развернулась борьба с привычкой плевать на улицах и в общественным местах. Помните знаменитую фразу Шарикова из “Собачьего сердца” брошенную профессору Преображенскому: “Да что вы всё: то не плевать, то не кури, туда не ходи. Чисто, как в трамвае. Чего вы мне жить не даёте?” Трамвай не нравился Шарикову потому что там повесили таблички “Плевать запрещено”. Для его современников такие ограничения были в диковинку и вызывали законное раздражение. Но со временем, плевать не только в общественных местах, но даже на улицах - стало дурным тоном.
Чему нас научит коронавирус?
Уже сейчас принято считать, что отомрет такой обычай, как здороваться за руку или мода целовать друг-друга при встрече, распространенная среди девушек. Возможно, привычка носить маски переживет коронавирус и возродится дворянский обычай надевать перчатки на улице. Не исключено, что функции автоматического открывания дверей и голосового управления лифтом (чтобы не трогать дверные ручки и кнопки) станут обязательными. Но одно, на мой взгляд очевидно: эта пандемия должна вернуть высокий статус профессии врача. Выяснилось, что от коронавируса не могут защитить не ядерные боеголовки, ни самая передовая в мире экономика, ни всесильные чиновники. Наверное, у нас в обществе почему-то возникли неверные представления о том, что в жизни главное, а что второстепенное. Коронавирус все расставит по своим местам.







480 руб. | 150 грн. | 7,5 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Диссертация, - 480 руб., доставка 1-3 часа, с 10-19 (Московское время), кроме воскресенья
Автореферат - бесплатно , доставка 10 минут , круглосуточно, без выходных и праздников
Куликалова, Елена Станиславовна. Экологические и микробиологические аспекты эпидемиологического надзора за холерой (по материалам Сибири и Дальнего Востока) : диссертация . кандидата медицинских наук : 14.02.02 / Куликалова Елена Станиславовна; [Место защиты: ГУ "Научный центр медицинской экологии Восточно-Сибирского научного центра Сибирского отделения РАМН"].- Иркутск, 2010.- 165 с.: ил.
Введение к работе
Актуальность проблемы. Холера является особо опасной инфекционной болезнью с диарейным синдромом, даже единичные случаи которой в свете Международных медико-санитарных правил (ММСП, 2005 г.) могут рассматриваться как чрезвычайная, нередко имеющая международное значение, ситуация.
Чрезмерная продолжительность седьмой пандемии (вызванной Vibrio cholerae eltor O1), по сравнению с шестью предыдущими (этиологическим агентом которых явился V. cholerae cholerae O1), объясняется как изменением биологических свойств возбудителя (возможность длительного существования в водной среде, изменение вирулентности), так и формированием обильного вибриононосительства, по-видимому, обеспечивающего беспрепятственное прохождение носителей и больных стертыми формами через пункты пропуска на Государственной границе. В конце 1992 г. в Индии, а затем в Бангладеш и Таиланде зарегистрированы вспышки клинически сходного с холерой тяжелого диарейного заболевания, вызванного ранее неизвестным эпидемическим холерным вибрионом О139 (Бенгал), продуцирующим типичный холерный энтеротоксин. С 1996 г. холерный вибрион О139 существует вместе с вибрионом эльтор и в ряде районов Индии и Бангладеш занимает доминирующее положение (Sinha S. et al, 2002).
Анализ эпидемиологической обстановки по холере в мире, странах СНГ и России вместе с информацией о действующей вспышке холеры на Гаити с высокими показателями летальности свидетельствуют о том, что прогноз по этой инфекции на ближайшие годы остается неблагоприятным и существует реальная возможность завоза из эндемичных стран.
В регионе Сибири и ДВ последнее эпидосложнение по холере (обусловленное заносом инфекции из Китая в гг. Уссурийск и Южно-Сахалинск с последующим накоплением возбудителя в водоемах и развитием вспышек в гг. Владивостоке и Южно-Сахалинске) зарегистрировано в 1999 г.
В отношении холеры общая эпидобстановка обычно характеризуется ежегодным (в летне-осенний сезон) выделением холерного вибриона из поверхностных водоемов. И хотя в регионе подавляющее число изолируемых штаммов является нетоксигенным, видимо, существование интенсивного антропогенного воздействия на водоемы (загрязнение недостаточно очищенными и необеззараженными сточными водами) способствует превращению их в резервуары для размножения вибрионов с опасностью реализации водного пути передачи инфекции при попадании микроба в водоем во время заноса.
Поэтому представляется приоритетным изучение способствующих адаптации, существованию и накоплению холерного вибриона в водной окружающей среде экологических факторов. Все это требует постоянного эпидемиологического надзора за холерой, включая наблюдение за циркуляцией микроорганизмов рода Vibrio в поверхностных водоемах. При этом разработка способа сигнальной детекции холерного вибриона, направленного на оперативное выявление одновременно генетических детерминант возбудителей О1 и О139 серогрупп также актуальна.
Заслуживает внимания тот факт, что холерный вибрион в водоёмах подвержен многообразной изменчивости, степень которой адекватна условиям среды. Вибрион в окружающей среде может пребывать в разных формах, обладает значительной гетерогенностью, а потому его способность к адаптации в разнородной и изменчивой во времени среде обитания требует специального изучения.
Цель исследования. Комплексная оценка эпидемиологической ситуации по холере в Сибири и на Дальнем Востоке по данным эпидемиологического, микробиологического, молекулярно-генетического, санитарно-гигиенического и экологического мониторинга.
Задачи исследования.
Дать оценку динамики развития эпидемиологической ситуации по холере в Сибирском и Дальневосточном Федеральных округах РФ в последнее десятилетие текущей пандемии.
Провести анализ абиотических и биотических факторов, влияющих на выживаемость холерного вибриона в поверхностных водоемах.
Разработать метод мультиплексной ПЦР для одновременной детекции генов холерного вибриона wbО1, wbО139 и регуляторного гена toxR, апробировать данный метод для ускоренного выявления антигенов холерного вибриона в сочетании с методом иммунофлуоресценции.
Охарактеризовать биоразнообразие V. cholerae на основе комплекса микробиологических и молекулярно-генетических методов в условиях эпидемиологического благополучия.
Изучить способность V. cholerae разных серогрупп к образованию биопленки в условиях эксперимента.
Научная новизна и теоретическая значимость работы
Установлена закономерность обнаружения атоксигенных холерных вибрионов О1 и О139 серогрупп в мелких полузамкнутых малопроточных водоемах, а также в местах сброса ливневой канализации с неблагоустроенных участков селитебной территории.
Показана роль и значение усовершенствованных методов лабораторной диагностики (комплекса методов – разработанной М-ПЦР на обнаружение генов холерного вибриона О1 и О139 и реакции иммунофлуоресценции на определение специфических антигенов О1 и О139) для изучения экологии холерного вибриона и микробиологического мониторинга за поверхностными водоемами.
Показано преимущественное значение применения комплекса методов – мультиплексной ПЦР и РИФ для детекции V. cholerae O1/О139 серогрупп перед бактериологическим методом, что позволяет вести целенаправленный поиск указанного микроорганизма.
Представлена эпидемиологическая оценка изолированных в регионе штаммов холерного вибриона по комплексу фенотипических и молекулярно-генетических методов.
Показана более выраженная адаптационная способность токсигенных штаммов холерного вибриона из поверхностного водоема во время вспышки холеры к формированию биопленки в сравнении со штаммами от больных.
Теоретическая значимость исследования состоит: в установлении существования скрытого периода накопления токсигенного возбудителя в благоприятных участках поверхностных водоемов в случае заноса, что обусловливает в ряде случаев внезапное возникновение эпидосложнений по холере и подтверждает роль мелких полузамкнутых малопроточных водоемов как возможного резервуара инфекции; в получении новых данных о способности вибрионов разных серогрупп образовывать биопленку и описании морфологических признаков её формирования.
Сформированная коллекция штаммов позволяет изучать их фенотипические свойства и структуру генома с применением современных методов и технологий и получать новые данные для понимания механизмов эволюции эпидемического процесса при холере. Материалы настоящей работы используются в учебном процессе на курсах специализации врачей по особо опасным инфекциям в ФГУЗ ИркутскНИПЧИ Сибири и Дальнего Востока.
Положения, выносимые на защиту:
Ситуация по холере в регионе определяется регистрацией заносов с накоплением в ряде случаев возбудителя в поверхностных водоемах, развитием в последующем острых вспышек инфекции (1999 г.) и длительной ежегодной циркуляцией нетоксигенного холерного вибриона в водной окружающей среде;
Длительному пребыванию нетоксигенного холерного вибриона в поверхностных водоемах способствует сброс в них неочищенных хозяйственно-бытовых сточных вод и наличие благоприятных биотических и абиотических факторов водной окружающей среды. Обнаружение нетоксигенного холерного вибриона эльтор главным образом в мелких малопроточных водоемах (места неорганизованного отдыха населения) и чрезвычайно редкие находки его в санитарных поясах водозаборов и в гарантированных зонах рекреации в условиях региона обусловливают выбор стационарных точек забора проб также в местах несанкционированного использования водоемов (для купания, рыболовства и летних видов спорта).
Предлагаемый вариант мультиплексной ПЦР для одновременной детекции генов Vibrio cholerae О1, О139 серогрупп (wbO1, wbO139) и toxR позволяет оперативно обнаружить ДНК холерного вибриона соответствующей серогруппы и в комплексе с реакцией иммунофлуоресценции повышает эффективность индикации холерного вибриона и своевременного установления границ контаминации поверхностного водоема.
Холерные вибрионы, выделенные из поверхностных водоемов в благополучный по холере период, характеризуются вариабельностью культурально-морфологических, агглютинабельных и фаголизабельных свойств; их чувствительность к некоторым антибактериальным препаратам изменяется в динамике. Штаммы не содержат в своем геноме основных генов вирулентности, входящих в состав профагов СТХ (ctxAB, zot), RS1 (rstC), острова патогенности VPI-1 (tcpA). Холерные вибрионы эльтор и О139 серогруппы различаются по наличию в их геноме детерминант персистенции и генов, отвечающих за формирование структуры биопленки.
Штаммы Vibrio cholerae eltor О1 обладают широким диапазоном формирования биопленки в отличие от Vibrio cholerae О139 серогруппы. Порошкообразный и коллоидный хитин, а также микрокристаллическая целлюлоза усиливают образование вибрионом биопленки. Токсигенный вибрион эльтор, выделенный из поверхностного водоема во время вспышки холеры, в сравнении с таковым от больных холерой, обладает выраженной способностью к образованию биопленки.
Личный вклад автора. Сбор данных в ходе эпидемиологического надзора за холерой, отбор и исследование проб из объектов водной окружающей среды, исследование биологических свойств штаммов холерного вибриона, в т.ч. с применением молекулярно-генетического метода, постановка экспериментов, анализ результатов и подготовка публикаций проведены при непосредственном участии автора.
Публикации по теме исследования. Материалы исследования изложены в 36 опубликованных научных работах, из них 6 в изданиях, рекомендованных ВАК Министерства образования и науки РФ для публикации материалов диссертационных работ, 1 – в зарубежной печати и в одном заключительном отчете.
Структура и объем диссертации. Диссертация изложена на 189 страницах текста, состоит из введения, обзора литературы, четырех глав собственных исследований, обсуждения, выводов, списка литературы, включающего 197 ссылок, из них 106 отечественных и 91 зарубежных авторов и приложения. Работа содержит 20 таблиц и 42 рисунка.
Благодарность. Выражаю глубокую признательность моему Учителю, выдающемуся эпидемиологу и замечательному человеку д.м.н. профессору Александру Семеновичу Марамовичу.
На Камчатке и Сахалине показатели сейсмической активности будут превышены в несколько раз. Из-за землетрясений могут возникать цунами.
Дальневосточный ФО назван территорией с наибольшим риском обрушения зданий и сооружений в 2016 году. Соответствующие чрезвычайные ситуации могут возникать в Камчатском крае, Магаданской и Амурской областях, а также в Республике Саха (Якутия). Как отметили авторы прогноза, причинами обрушения строений могут стать некачественное выполнение строительно-монтажных работ, ошибки при проектировании, снеговые нагрузки на крыши, ветхость зданий, ремонтные работы и демонтаж, физическая усталость конструкций, внешние воздействия (аварии, взрывы и проведение строительных работ вблизи объекта).
В особый список по рискам ЧС попала Камчатка. Предполагается, что в крае в этом году возрастет вероятность сильного (магнитудой 7.0) землетрясения, многолетнее среднее значение по этому показателю, как ожидается, будет превышено в 5−7 раз. По комплексу сейсмологических данных вероятность возникновения землетрясения с магнитудой 7.0 в районе юга Камчатки и Авачинского залива превышает многолетнее среднее значение в 8−11 раз.
Землетрясения возможны и на Сахалине: в районе Северных Курильских островов и южной части полуострова Камчатка их магнитуда может превысить 7,7. На Южных Курильских островах до 1 июля 2016 года вообще существует риск землетрясения с магнитудой около 8.0. В южной части острова Сахалин (севернее очаговой области Невельского землетрясения 2007 года) действует среднесрочный прогноз землетрясения с магнитудой магнитудой более 6.0 по 14 марта 2016 года. Сильные сейсмические события в этом районе могут вызвать волны цунами у берегов Сахалина и Приморского края интенсивностью до 5 по шкале Имамури-Ииды-Соловьёва с возможными ЧС регионального уровня.
Кроме того, в регионах Дальнего Востока сохранится наибольший риск возникновения ЧС, связанных с сильным ветром (шквалами, ураганами). Прогноз угроз по этому природному фактору касается Хабаровского, Камчатского, Приморского краев, Амурской, Сахалинской и Еврейской автономной области. Чрезвычайные ситуации, связанные с сильным дождем, могут быть в Приморье и на Сахалине, с сильным снегом — в Приморье и на Камчатке, с налипанием снега на провода — на Сахалине.
Количество ЧС, вызываемых селевыми, оползневыми и обвально-осыпными процессами прогнозируется в пределах среднемноголетних значений, в группе риска — Камчатка и Сахалин. Высокая активность экзогенно-геологических процессов ожидается на территории Якутии, Приморья и Сахалина. Сход снежных лавин и снежных масс также возможен в Сахалинской, Магаданской области и на Камчатке.
Количество техногенных пожаров и погибших на них прогнозируется на 2−4% ниже 2015 года. Наибольший риск чрезвычайных ситуаций, связанных с пожарами на социальных объектах с круглосуточным пребыванием людей, — на территории Якутии, Приморского и Хабаровского краев.
Как полагают в МЧС, сохранится негативная динамика превышения среднемноголетних показателей по количеству взрывов и возгораний бытового газа в жилом секторе (выше или на уровне 2015 года). Основные причины — износ домового газового оборудования, не соответствие нормативно-правовой базы и регламентов обслуживания домового газового оборудования, нарушение правил эксплуатации и хранения газового оборудования. Наибольший риск взрывов — в Хабаровском крае.
Максимальный риск ЧС, связанных с авариями на коммунальных системах жизнеобеспечения будет в 2016 году на Сахалине и в Амурской области. Вероятность сбоев на системах электроэнергетики также самая высокая в регионах Дальнего Востока, а именно в Якутии, Приамурье и на Сахалине.
Обрушение автомобильных мостов наиболее вероятно в Магаданской области и Приморском крае, затруднение движения на автодорогах зимой возможно на Чукотке, Камчатке, в Хабаровском и Приморском краях, в Магаданской и Сахалинской области, а также на юге Якутии. Летом проблемы на дорогах из-за селей, оползней, подмыва дорожного полотна и туманов могут быть в Амурской и Сахалинской областях, Приморье, на юге Хабаровского края и в Еврейской АО.
Аварийность грузовых и пассажирских поездов прогнозируется на уровне среднемноголетних значений, в группе риска — юг Хабаровского края, Амурская и Сахалинская области, Приморский край). Наибольший риск аварий на водном транспорте также прогнозируется в Дальневосточном ФО, а именно на Камчатке и Сахалине, в Приморском и Хабаровском краях.
Экологические ЧС могут произойти в Магаданской области и Хабаровском крае. Природные пожары возможны в Приамурье. В Якутии могут возникнуть чрезвычайные ситуации из-за весеннего паводка на реке Лена.
Чрезвычайные ситуации, обусловленные вспышками острых кишечных инфекций, прогнозируются с июня по октябрь преимущественно на территории Дальневосточного, Сибирского и Уральского ФО. Как полагают в МЧС, на Дальнем Востоке также возможно возникновение холеры. Кроме того, в макрорегионе сохранится тенденция роста заболеваемости корью. Зато дальневосточные регионы в 2016 году не попали в группу риска по заболеваемости лихорадкой западного Нила, бешенством, сибирской язвой, африканской чумой свиней, катаральной лихорадкой овец и болезнью Шмалленберга.

Иллюстрация 1866 года. Источник
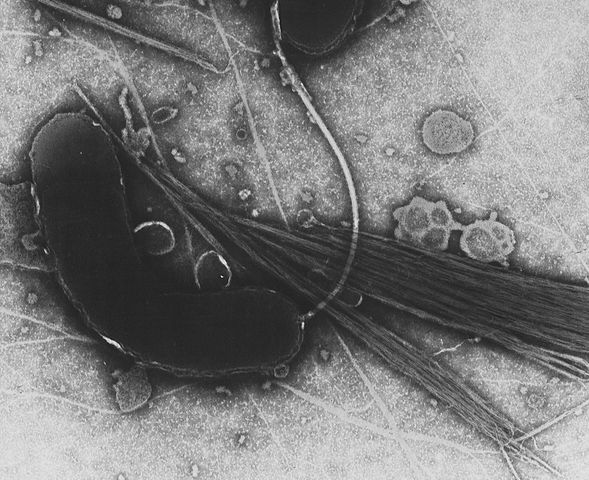
Холера вызывается подвижными бактериями — холерным вибрионом, Vibrio cholerae. Вибрионы размножаются в планктоне в солёной и пресной воде. Механизм заражения холерой — фекально-оральный. Возбудитель выводится из организма с фекалиями, мочой или рвотой, а проникает в новый организм через рот — с грязной водой или через не немытые руки. К эпидемиям приводит смешение сточных вод с питьевой водой и отсутствие обеззараживания.
Бактерии выделяют экзотоксин, который в организме человека приводит к выходу ионов и воды из кишечника, что приводит к диарее и обезвоживанию. Некоторые разновидности бактерии вызывают холеру, другие — холероподобную дизентерию.
Болезнь приводит к гиповолемическому шоку — это состояние, обусловленное быстрым уменьшением объёма крови из-за потери воды, и к смерти.
Учёные выделяют семь пандемий холеры:
- Первая пандемия, 1816—1824 гг.
- Вторая пандемия, 1829—1851 гг.
- Третья пандемия, 1852—1860 гг.
- Четвертая пандемия, 1863—1875 гг.
- Пятая пандемия, 1881—1896 гг.
- Шестая пандемия, 1899—1923 гг.
- Седьмая пандемия, 1961—1975 гг.
Возможной причиной первой эпидемии холеры была аномальная погода, вызвавшая мутацию холерного вибриона. В апреле 1815 года произошло извержение вулкана Тамбора на территории нынешней Индонезии, катастрофа в 7 баллов унесла жизни десяти тысяч жителей острова. Затем погибли до 50 000 человек от последствия, включая голод.
Остановить пандемию смог тот же фактор, что послужил её началом: аномальный холод 1823-1824 года. Всего первая пандемия продлилась восемь лет, с 1816 по 1824 года.
Спокойствие было недолгим. Всего через пять лет, в 1829 году, на берегах Ганга вспыхнула вторая пандемия. Она продлилась уже 20 лет — до 1851 года. Колониальная торговля, усовершенствованная транспортная инфраструктура, передвижения армий помогали болезни распространяться по миру. Холера дошла до Европы, США и Японии. И, конечно, она пришла в Россию. Пик в нашей стране пришёлся 1830-1831 годы. По России прокатились холерные бунты. Крестьяне, рабочие и солдаты отказывались терпеть карантин и высокие цены на продукты и потому убивали офицеров, купцов и врачей.
В России в период второй эпидемии холеры заболели 466 457 человек, из которых умерли 197 069 человек. Распространению способствовало возвращение из Азии русской армии после войн с персами и турками.

Император Николай I своим присутствием усмиряет холерный бунт в Санкт-Петербурге в 1831 году. Литография из французского периодического издания Album Cosmopolite. Датирована 1839 годом. Источник
Третью пандемию относят к периоду с 1852 по 1860 год. На этот раз только в России умерли более миллиона человек.
Лондонский врач Джон Сноу в 1854 году установил, что болезнь передаётся через загрязнённую воду. Общество на эту новость не обратило особого внимания. Сноу пришлось доказывать свою точку зрения властям. Сначала он убедил снять ручку водозаборной колонки на Брод-Стрит, где был очаг эпидемии. Затем он составил карту случаев холеры, которая показала связь между местами заболевания и его источниками. Наибольшее число умерших было зафиксировано на окрестности именно этой водозаборной колонки. Было одно исключение: никто не умер в монастыре. Ответ был прост — монахи пили исключительно пиво собственного производства. Через пять лет была принята новая схема канализационной системы.

Объявление в Лондоне, распространяемое в 1854 году, предписывало употреблять только кипячёную воду
Седьмая, последняя на сегодня пандемия холеры, началась в 1961 году. Она была вызвана более стойким в окружающей среде холерным вибрионом, получившим название Эль-Тор — по названию карантинной станции, на которой мутировавший вибрион обнаружил в 1905 году.
К 1970 году холера Эль-Тор охватила 39 стран. К 1975 она наблюдалась в 30 странах мира. На данный момент опасность завоза холеры из некоторых стран не ушла.
Высочайшую скорость распространения инфекции показывает тот факт, что в 1977 году вспышка холеры на Ближнем Востоке всего за месяц распространилась на одиннадцать сопредельных стран, включая Сирию, Иордан, Ливан и Иран.

Обложка журнала начала XX века
В 2016 году холера не так страшна, как сто и двести лет назад. Гораздо большему количеству людей доступна чистая вода, канализация редко выводится в те же водоёмы, из которых люди пьют. Очистные сооружения и водопровод находятся на абсолютно другом уровне, с несколькими степенями очистки.
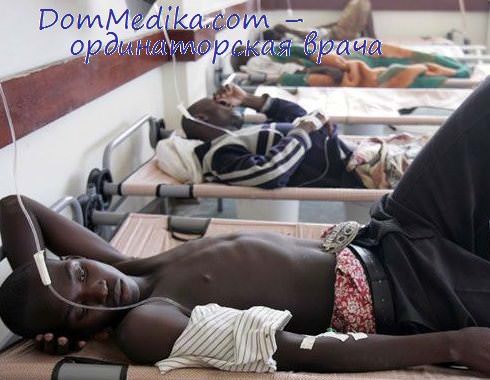
Хотя в некоторых странах вспышки холеры происходят до сих пор. Один из последних на данный момент случаев эпидемии холеры начался (и продолжается) на Гаити в 2010 году. Всего были заражены более 800 000 человек. В пиковые периоды за день заболевали до 200 человек. В стране живут 9,8 миллиона человек, то есть холера затронула почти 10% населения. Считают, что начало эпидемии положили непальские миротворцы, которые занесли холеру в одну из главных рек страны.
8 ноября 2016 года в стране объявили о массовой вакцинации. В течение нескольких недель планируют вакцинировать 800 000 человек.
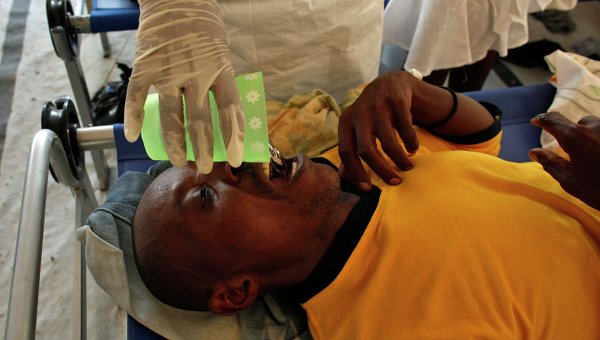
Холера на Гаити. Фото: РИА Новости
В октябре 2016 года сообщалось, что в Адене, втором по величине городе Йемена, зафиксировали двести случаев заболевания холерой, при этом девять человек умерли. Болезнь распространилась через питьевую воду. Проблема усугубляется голодом и войной. По последним данным, во всём Йемене холеру подозревают у 4 116 человек.
В США эта лихорадка распространена и сейчас, ежегодно регистрируется до 650 случаев болезни. О распространении говорит тот факт что в период с 1981 по 1996 годы лихорадка встречалась в каждом штате США, кроме Гавайи, Вермонт, Мэн и Аляска. Даже сегодня, когда медицина находится на гораздо более высоком уровне, смертность составляет 5-8%. До изобретения антибиотиков количество летальных исходов доходило до 30%.
Бактерии проникают в организм через начёсы или другие повреждения кожи.
После того, как вошь укусила человека, болезнь может не наступить. Но как только человек начинает чесаться, он втирает выделения кишечника вши, в которых содержатся риккетсии. Через 10-14 дней, после инкубационного периода, начинается озноб, лихорадка, головная боль. Через несколько дней появляется розовая сыпь. У больных наблюдается дезориентация, нарушения речи, температура до 40 °C. Смертность во время эпидемии может составить до 50%.
В 1942 году Алексей Васильевич Пшеничнов, советский учёный в области микробиологии и эпидемиологии, внёс огромный вклад методологию профилактики и лечения сыпного тифа и разработал вакцину против него. Сложность в создании вакцины была в том, что риккетсии нельзя культивировать обычными методами — бактериям необходимы живые клетки животного или человека. Советский учёный разработал оригинальный метод заражения кровососущих насекомых. Благодаря быстрому запуску в нескольких институтах производства этой вакцины во время Великой Отечественной войны СССР удалось избежать эпидемии.
Тиф иногда поражал армии эффективнее, чем живой противник. Вторая крупная эпидемия этой болезни датируется 1505-1530 годами. Итальянский врач Фракастор наблюдал за ней во французских войсках, осаждавших Неаполь. Тогда отмечали высокую смертность и заболеваемость до 50%.
В Отечественной войне 1812 года Наполеон потерял треть войска от сыпного тифа. Армия Кутузова потеряла от этой болезни до 50% солдат. Следующая эпидемия в России была в 1917-1921 годах, на этот раз погибли около трёх миллионов человек.
Сейчас для лечения сыпного тифа используют антибиотики тетрациклиновой группы и левомицетин. Для профилактики заболевания используются две вакцины: Vi-полисахаридная вакцина и вакцина Ту21а, разработанная в 1970-х.
Брюшной тиф характеризуется лихорадкой, интоксикацией, высыпаниями на коже и поражением лимфатической системы нижнего отдела тонкой кишки. Его вызывает бактерия Salmonella typhi. Бактерии передаются так же, как и в случае сыпного тифа — алиментарным, или фекально-оральным, способом. За 2000 год брюшным тифом во всём мире переболели 21,6 миллиона человек. Смертность составила 1%. Один из эффективных способов профилактики брюшного тифа — мытьё рук и посуды. А также внимательное отношение к питьевой воде.
У больных наблюдается сыпь — розеолы, брахикардия и гипотония, запор, увеличение объёмов печени и селезёнки и, что характерно для всех видов тифа, заторможенность, бред и галлюцинации. Больных госпитализируют, дают левомицетин и бисептол. В самых тяжёлых случаях используют ампициллин и гентамицин. При этом необходимо обильное питьё, возможно добавление глюкозно-солевых растворов. Все больные принимают стимуляторы выработки лейкоцитов и ангиопротекторы.
После укуса клеща или вши, переносчика бактерии, у человека начинается первый приступ, который характеризуется ознобом, сменяемым жаром и головной болью с тошнотой. У больного поднимается температура, кожа высыхает, пульс учащается. Увеличивается печень и селезёнка, может развиться желтуха. Также отмечают признаки поражения сердца, бронхит и пневмонию.
От двух до шести дней продолжается приступ, который повторяется через 4-8 суток. Если для болезни после укуса вши характерны один-два приступа, то клещевой возвратный тиф вызывает четыре и более приступов, хотя они легче по клиническим проявлениям. Осложнения после болезни — миокардит, поражения глаз, абсцессы селезёнка, инфаркты, пневмония, временные параличи.
Для лечения используют антибиотики — пенициллин, левомицетин, хлортетрациклин, а также мышьяковистые препараты — новарсенол.
Летальный исход при возвратном тифе случается редко, за исключением случае в Центральной Африке. Как и остальные виды тифа, заболевание зависит от социально-экономических факторов — в частности, от питания. Эпидемии среди групп населения, которым недоступна квалифицированная медицинская помощь, могут приводить к смертности до 80%.
Во время Первой мировой в Судане от возвратного тифа погибли 100 000 человек, это 10% населения страны.
Чуму и оспу человечество сумело загнать в пробирку благодаря высокому уровню современной медицины, но даже эти болезни иногда прорываются к людям. А угроза холеры и тифа существует даже в развитых странах, что уж говорить о развивающихся, в которых в любой момент может вспыхнуть очередная эпидемия.
Причиной заражения в Махачкале была водопроводная вода. Директор местного водоканала арестован, ещё двадцать три человека — под следствием. Сейчас того же опасаются жители Ростова.
Читайте также:


