Что такое крысиный сыпной тиф
Сыпной тиф представляет собой инфекционное заболевание. Причем передача инфекции базируется на распространении от грызунов. Грызунами являются крысы. Ведет к распространению инфекции — риккетсия.

Промежуточными переносчиками инфекционного процесса являются насекомые. Чаще всего особо опасные насекомые. Среди насекомых выделяют блох. Блохи обитают в организме животных, передают инфекцию человеку.
Известно, что данные насекомые не обитают в организме человека. Но при малейшем их распространении на поверхности кожи инфекционный процесс начинает передаваться. Крысиный сыпной тиф распространен на определенной территории.
Чаще всего крысиный сыпной тиф диагностируется в теплых районах. Данными районами являются Черноморское и Каспийское побережье. Это связано с особыми климатическими условиями. Данные условия располагают к распространению инфекции.
Что это такое?
Крысиный сыпной тиф – заболевание преимущественно инфекционного поражения возбудителем, которого является особый микроорганизм – риккетсия. Кроме территориальной особенности заболевания прослеживается сезонность.

Наиболее располагаемые к крысиному сыпному тифу сезоны, начиная от осени, заканчивая зимой. Здоровые крысы и мыши заражаются при смене места обитания блох. Блохи сменяют место обитания и передают риккетсий.
Риккетсии обитают в стенках кишечника. Значит, наиболее заразны их каловые массы. Испражнения животных является средой заражения. То есть имеет значимость путь передачи фекально-оральный.
Фекально-оральный путь передачи инфекции представляет собой заражение через рот с преимущественным попаданием инфекции из кишечника животных. Если человек не помыл руки после контакта с животными, происходит заражение.
Причины
Этиология крысиного сыпного тифа базируется на передачи микроорганизмов через фекалии. Фекалии крыс и мышей могут находиться на продуктах питания. Или же находиться на обеденном столе.
Любое нарушение правил личной гигиены способствует заражению. К тому же доказаны следующие способы передачи заболевания. К данным способам передачи относят следующие:
- распространенность блох;
- испражнения блох;
- наличие повреждений кожи;
- мелкие травмы, расчесы кожи;
- уничтожение насекомых на кожном покрове человека.
По сути, сам человек способствует заражению своего организма. Ведь блохи, ползающие на поверхности кожи человека, представляют особую опасность. То есть любое соприкосновение с ними ведет к заражению. Если человек считает благоприятным уничтожение блох на поверхности своей кожи, то он глубоко ошибается.
Блохи имеют в данном случае особую опасность. Поэтому любые малейшие травмы и царапины кожи ведут к инфицированию. Лучше прибегнуть к другому способу уничтожения блох. Уничтожение блох лучше проводить без определенных втираний насекомых в кожные покровы.
Симптомы
Заражение может происходить в определенный промежуток времени. При этом имеет значение стадия инкубации. Чаще всего период инкубации от недели до двух недель. Может продолжаться меньше в зависимости от периода и сезонности заражения.
Высыпания образуются не сразу. Это значительно влияет на диагностирование крысиного сыпного тифа. Обычно в среднем через неделю начинают выступать высыпания. Причем высыпания имеют различный характер.
Среди видовой принадлежности сыпи выделяют следующие ее симптоматические комплексы:
Последний вид высыпаний может быть комбинированным. То есть в комплексе с розеолой может прослеживаться петехия. Высыпания имеют обширную территорию распространения. Больной замечает высыпания на различных частях тела.
Чаще всего высыпания касаются всего туловища. В патологический процесс задействованы также высыпания на лице и ладонях. Что представляет наибольшую опасность для косметического эффекта.
Клинические признаки становятся наиболее выраженными. Ведь высыпания на коже играют значительную роль в распространении выраженного клинического признака. Кроме высыпаний у больного наблюдаются следующие симптомы:
- увеличение внутренних органов;
- чаще всего увеличивается печень;
- также возможно увеличение селезенки.
Симптоматика крысиного сыпного тифа напоминает продромальные признаки. То есть прежде чем образуются высыпания, у больного прослеживаются следующие состояния:
- изменения температуры тела в сторону ее повышения;
- болевые ощущения в мышцах;
- астенический синдром.
Изменения со стороны других органов и систем незначительные. То есть если это касается сердечной системы, то прослеживается нарушение ритма. Благодаря чему можно охарактеризовать болезнь как проявление легких нарушений со стороны органов и систем.
Данный сайт используется в информативных целях!
Диагностика
Для установления диагноза при крысином сыпном тифе имеют значение сведения о заболевании. Данные сведения собираются на основе наличия зараженности, на определенной территории. Причем уместны климатические и сезонные данные.

При осмотре больного учитываются симптомы. Причем симптоматика чаще всего связана с поражением кожных покровов. Диагностирования инструментальных методов не имеет значение. Диагноз устанавливается на основе внешних признаков.
В ряде случаев играет значительную роль в диагностике крысиного сыпного тифа реакция Вейля-Феликса. Но данная реакция считается положительной при определенных условиях. Чаще всего начиная с недельного срока развития болезни.
В более ранний период данная реакция не имеет значение. Так как на начальном временном отрезке диагностика крысиного сыпного тифа основывается на симптоматических комплексах. Имеют также значимость в постановке диагноза при данном инфекционном заболевании следующие исследования:
- ультразвуковое исследование;
- лабораторные клинические исследования.
Ультразвуковое исследование проводится с целью подтверждения изменений со стороны внутренних органов. Чаще всего обнаруживается увеличение их. В данном случае увеличиваются печень и селезенка. То есть органы, участвовавшие в процессе пищеварения и переработки продуктов.
При лабораторном исследовании также обнаруживаются изменения. Чаще всего изменения касаются следующей картины заболевания:
- уменьшение количества лейкоцитов;
- нейтропения.
Уменьшение количества лейкоцитов сопряжено с воспалительным процессом. Однако чаще воспалительный процесс сопровождается наоборот увеличением лейкоцитов. Их уменьшение говорит о патологическом течении и патологических изменениях в организме. А также о снижении реактивности и сопротивляемости организма.
Профилактика
Для предупреждения крысиного сыпного тифа имеет значение изоляция больного с места распространения эпидемии. Причем данная изоляция направлена на исключение заражения. Широко распространено в профилактике крысиного сыпного тифа уничтожение грызунов.
Грызуны являются источниками инфекции. Поэтому их уничтожение способствует исключению заражения. Также необходимо уничтожать насекомых – главных переносчиков риккетсий. Данными переносчиками являются блохи.
Известно, что для уничтожения насекомых применяются методы дезинсекции. Дезинсекция направлена на уничтожение насекомых с помощью определенных химических препаратов. Если насекомые распространяются на теле человека, то необходимо обеззараживание:
- белье зараженного человека;
- верхняя одежда;
- обработка камерой дезинсекции.
Весьма эффективно применение химических препаратов. Чаще всего для этой цели используют дусты. Это позволяет не только уничтожить очаг заражение, но и предотвратить массовое заражение. Для этого используют следующие группы препаратов:
- дуст ДДТ;
- дуст гексахлорциклогексана.
Так как заражение может быть связано с алиментарным путем передачи, то следует следить за санитарной обработкой не только обеденных столов, но и чистотой пищи. Пища должна соответствовать не только качеству, но и хранению в определенных условиях. Поэтому пищу следует хранить в защищенном от грызунов месте.
При обнаружении на теле блох не следует втирать их в кожу! Так как это способствует заражению. Следует применять правила личной гигиены. В том числе следить за чистотой кожных покровов. Следует избегать повреждений кожи особенно в зоне эпидемического риска.
Профилактика крысиного сыпного тифа может быть направлена на повышение иммунных свойств организма. Иммунитет повышают с помощью различных мероприятий. Мероприятия по повышению иммунитета включают полноценное качественное питание с обязательным применением витаминов.
Также предупредить болезнь можно с помощью методов дезинсекции и санитарной обработки помещения. Это позволяет достичь предупреждения не только личного заражения, но и заражение членов семьи. В том числе детей.
Лечение
Крысиный сыпной тиф лечится с помощью помещения больного в больницу. То есть стационарное лечение при крысином сыпном тифе наиболее необходимо. Чаще всего больного помещают в инфекционное отделение. Эффективно медикаментозная терапия.

Медикаментозная терапия включает применение антибиотиков. Наиболее предпочтительны препараты биомицина. Но их следует применять курсами. То есть курс лечения рассчитывается в соответствии с симптомами. А также в соответствии с состоянием больного.
Лечебный процесс также как и профилактика заболевания включает применение мер по уничтожению источников заболевания. При этом может быть назначен местный курс лечения. Местный курс лечения включает применение мазей.
Если высыпания сопровождаются неприятными ощущениями в области высыпаний, то показана гормональная терапия. Гормональная терапия включает применение наружных средств борьбы с инфекцией. Лечебный процесс при крысином сыпном тифе предполагает следующие мероприятия:
- укрепление иммунитета;
- определенная диета;
- стимулирование защитных свойств организма.
Лечебные мероприятия при данном инфекционном заболевании должны включать контроль врача. То есть не рекомендуется самостоятельное назначение медикаментозных средств. А также не рекомендуется лечение в домашних условиях.
У взрослых
Крысиный сыпной тиф у взрослых имеет различное течение. Многое зависит от нахождения взрослого человека на территории эпидемии. Возрастная категория взрослых людей при данном инфекционном заболевании различная.

Чаще всего поражаются люди трудоспособного возраста. А также люди пожилые. У людей трудоспособного возраста болезнь приводит к различным изменениям. Данные изменения касаются в основном внешней характеристики симптоматических комплексов.
Не редко крысиный сыпной тиф ведет к снижению работоспособности среди взрослых людей. Взрослый человек страдает от тяжелой симптоматики при наличии хронических патологий. В особенности при частых респираторных заболеваниях.
У пожилых людей с наличием патологий суставов болезнь осложняется различными изменениями. Может наблюдаться инфекционное поражение суставов. Поэтому требуется оказание своевременной помощи.
Взрослым людям свойственны нарушения со стороны нервной системы. Однако только в случае тяжелого течения болезни. Симптоматика крысиного сыпного тифа следующая:
- болевые ощущения в суставах;
- лихорадка;
- головная боль;
- сыпь различного характера;
- нарушение сна;
- нарушение трудоспособности.
У детей
Крысиный сыпной тиф у детей сопровождается обычно легким течением болезни. То есть тяжелые осложнения обычно не свойственны ребенку. Болезни предшествуют следующие признаки:
- слабость;
- незначительное повышение температуры тела;
- болевые ощущения в суставах;
- потеря активности;
- высыпания.
Причинами крысиного сыпного тифа у детей является передача его через продукты питания. Особенно продукты питания, загрязненные мышиным пометом. Поэтому не соблюдение санитарных правил и правил хранения продуктов ведет к заражению.

Для лечения заболевания у детей используют различные препараты. Однако препараты рассчитаны на применение инъекционного вливания. Инъекции способствуют быстрому выздоровлению организма. Но кроме данных препаратов показано также местное лечение.
Но антибиотики могут быть противопоказаны детям. Так как при применении антибиотиков у детей раннего возраста возникают осложнения. Чаще всего нарушается не только микрофлора кишечника, но и реактивность организма.
Поэтому при лечении ребенка стоит выбрать наиболее благоприятные по течению препараты. Это могут средства тетрациклина. Однако лечение подбирается индивидуально. В том числе лечение подбирается в зависимости от возраста ребенка.
Чем младше ребенок, тем ниже дозировка. Пероральный прием медикаментозных средств для лечения крысиного сыпного тифа также используется у детей. Дозировка подбирается с учетом многих факторов.
Прогноз
При крысином сыпном тифе прогноз зависит от многих обстоятельств. Но чаще всего является благоприятным. Это связано с отсутствием фактора повреждения внутренних органов.
Прогноз меняется в зависимости от наличия выраженных симптомов. Наиболее опасно скрытое течение болезни. Хотя чаще всего болезнь проявляется в острой выраженной форме.
На прогноз оказывает влияние состояние иммунитета. А также санитарные условия проживания человека. Наличие возбудителей на определенной территории.
Исход
Смертельных исходов при крысином сыпном тифе обычно не наблюдается. В некоторых случаях возможны осложнения. Но данные осложнения касаются чаще органов дыхания.
Выздоровление наступает при комплексном лечении. Особую роль отводят противомикробным препаратам. Их использование базируется на назначении конкретной дозировки с учетом чувствительности возбудителя.
Исход определяется клиническими признаками. А также течением болезни. При тяжелом течении болезни исход неблагоприятный. Хотя тяжелое течение наблюдается редко.
Продолжительность жизни
При крысином сыпном тифе длительность жизни не нарушается. То есть нарушить и уменьшить продолжительность жизни могут последствия заболевания. Хотя последствия заболевания незначительные.
Чем больше соблюдает больной лечебный режим, тем лучше течение болезни. Если больной игнорирует назначения врача, то ухудшается течение болезни. Соответственно сокращается продолжительность жизни.
Наличие высыпаний на теле при крысином сыпном тифе снижает качество жизни. А качество жизни определяется течением болезни. Только комплексное лечение сглаживает острую симптоматику инфекции. А значит, повышается общая продолжительность жизни.
Эндемический сыпной тиф — спорадический острый доброкачественный зоонозный риккетсиоз, передаваемый через эктопаразитов мышей и крыс, c характерным циклическим течением, лихорадкой, умеренно выраженной интоксикацией и распространённой розеолёзно-папулёзной сыпью.
Синонимы: крысиный сыпной тиф, крысиный риккетсиоз, блошиный сыпной тиф, блошиный риккетсиоз, средиземноморский крысиный риккетсиоз, маньчжурский эпидемический тиф.
Коды по МКБ -10
A79. Другие риккетсиозы.
A79.8. Другие уточнённые риккетсиозы.
Этиология (причины) эндемического сыпного тифа
Возбудитель эндемического сыпного тифа — риккетсия Музера (Rickettsia mooseri), размножающаяся в цитоплазме поражённых клеток. По своим морфологическим, биологическим и антигенным свойствам очень близка к риккетсиям Провачека, но обладает меньшим плеоморфизмом. Они имеют общий термостабильный антиген и дают перекрёстные реакции с сыворотками больных сыпным тифом. Серологическая дифференцировка основана на выявлении видоспецифического термолабильного антигена. Среди лабораторных животных к возбудителю чувствительны крысы, мыши, морские свинки. В окружающей среде при низких температурах риккетсии Музера в высушенном состоянии в испражнениях блох и выделениях грызунов могут сохранять жизнеспособность длительное время.
Эпидемиология
Источник и естественный резервуар возбудителей инфекции — грызуны (крысы и мыши), их эктопаразиты (блохи и гамазовые клещи).
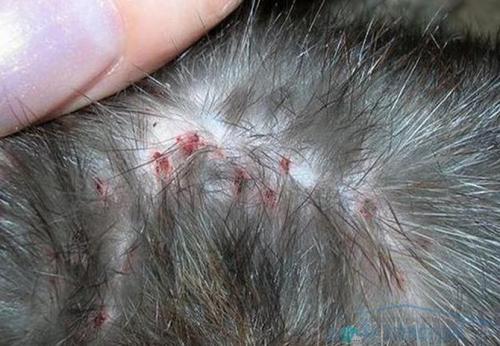
Человек от инфицированных грызунов заражается следующими путями:
· контактным — при втирании в кожу фекалий инфицированных блох или при попадании инфицированных испражнений на конъюнктиву (достаточно 0,01 мг);
· аэрогенным — при попадании высохших испражнений блох в дыхательные пути;
· алиментарным — при поедании пищи, загрязнённой мочой инфицированных животных;
· трансмиссивным — через укусы клещей, паразитирующих на грызунах и способных к трансовариальной передаче.
От человека к человеку болезнь не передаётся. Максимум заболеваемости отмечают в осенне-зимнее время, когда грызуны перемещаются в жилища людей. Заболевание регистрируют преимущественно среди лиц, живущих в домах, где есть грызуны, а также среди работников складов, продовольственных магазинов и т.п.
Восприимчивость человека высокая.
Блошиный сыпной тиф встречается в портовых городах Северной и Южной Америки, Индии, Австралии, бассейна Средиземного моря и других регионах, где обитает большое количество грызунов (крыс, мышей). Спорадические случаи регистрируют на побережьях Чёрного, Каспийского и Японского морей. В России эндемичны некоторые районы Ставропольского края и Новороссийск.
Патогенез и патологическая анатомия
В эксперименте на животных показано, что основа патогенеза и морфологический субстрат заболевания, также как при сыпном тифе, — деструктивно-пролиферативный тромбоваскулит капилляров, прекапилляров и артериол с образованием гранулём в месте паразитирования риккетсий. Однако все процессы менее выражены и продолжительны. Аллергический компонент — один из существенных факторов в патогенезе эндемического сыпного тифа, что выражается в преимущественно папулёзном характере сыпи. После перенесённого крысиного риккетсиоза развивается стойкий гомологичный иммунитет.
Клиническая картина (симптомы) эндемического сыпного тифа
Инкубационный период 5–15 дней (в среднем 8) дней. Начало, как правило, острое, с ознобом, головной болью, повышением температуры, мышечными и суставными болями. Лихорадка достигает максимума (38–40 °С) к 4–5-му дню болезни, без применения антибиотиков сохраняется до 2 нед и снижается ускоренным лизисом. Преобладает температурная кривая постоянного типа, реже ремиттирующая или неправильная.
На 4–7-й день болезни у 75% больных появляется полиморфная розеолёзная или розеолёзно-папулёзная сыпь, наиболее обильная на туловище. В отличие от эпидемического сыпного тифа элементы могут возникать на лице, ладонях и подошвах. Ещё одна особенность сыпи — превращение большинства розеолёзных элементов через 2–3 дня в папулы. Петехиальные элементы возможны только при тяжёлом течении болезни (10–13% случаев). Подсыпаний не бывает.
Изменения со стороны сердечно-сосудистой системы минимальны, могут наблюдаться брадикардия и умеренная артериальная гипотензия. Поражения нервной системы у большинства больных незначительны — в виде головокружения и общей слабости. Менингеальных знаков, психозов, симптома Говорова–Годелье, тифозного статуса не бывает. Увеличение печени и селезёнки возможно у 30–50% больных.
Течение обычно благоприятное, без рецидивов. Осложнения (тромбофлебит, отит, пневмония) очень редки.
Диагностика эндемического сыпного тифа
Провести клиническую диагностику и дифференцированный диагноз с эпидемическим сыпным тифом и другими риккетсиозами очень трудно. Следует учитывать эпидемиологическую обстановку и наличие розеолёзной и папулёзной сыпи не только на коже туловища и конечностей, но и на лице, ладонях и стопах.
Специфическая и неспецифическая лабораторная диагностика В гемограмме вначале выявляют лейкопению, затем лейкоцитоз с лимфоцитозом; возможно увеличение СОЭ.
Основные методы специфической диагностики (стандарт диагностики) — РСК и РНГА. Учитывая антигенное сходство риккетсий Музера и риккетсий Провачека, реакции ставят параллельно. Отчётливое преобладание титра антител в реакции с антигеном R. mooseri по сравнению с антигеном R. prowazekii подтверждает диагноз эндемического сыпного тифа. Редко, в основном при одинаковых титрах антител к обоим видам, используют биологическую пробу (скротальный феномен).
А79.8. Эндемический сыпной тиф средней тяжести.
Лечение
Лечение проводят по общим принципам ведения больных с риккетсиозами. Больных госпитализируют по клиническим показателям. Специальной диеты не требуется. До нормализации температуры режим постельный. Назначают доксициклин (в первый день по 0,5 г два раза в сутки, затем один раз в сутки) или тетрациклин (по 0,3 г четыре раза в сутки), а при его непереносимости — хлорамфеникол (по 0,5 г четыре раза в сутки) до второго дня нормализации температуры включительно (обычно 4–5 сут). При своевременном применении антибиотиков патогенетическое и симптоматическое лечение проводят в минимальном объёме.
Реконвалесцентов выписывают после полного клинического выздоровления.
Диспансеризация
Диспансеризацию не проводят.
Врачебная экспертиза
Профилактика и мероприятия в очаге
Больной эндемическим сыпным тифом не заразен и обязательной госпитализации не подлежит. Профилактические мероприятия в очаге в первую очередь направлены на борьбу с грызунами (дератизация). Проводят также дезинфекцию.
Зона распространения: Австралия, Южная Азия (Индия), Южная, Центральная и Северная Америка, Европа, Северная и Южная Африка
Под сыпным тифом понимают острое антропонозное заболевание, для которого характерны циклическое протекание и поражение у больного преимущественно нервной и сердечно-сосудистой систем.
Сыпной тиф – заболевание инфекционное, поэтому вероятность распространения его среди населения достаточно велика. Характерным признаком заболевания являются отличительные проявления на теле больного, вызванные изменениями в сосудах внутриклеточными паразитами. В случае прогрессирования сыпного тифа не исключается развитие таких заболеваний, как менингит, миокардит или тромбоз.
Выделяют два вида сыпного типа – эндемический и эпидемический. Они отличаются друг от друга следующими характеристиками.
Эндемический (крысиный) сыпной тиф

Эндемический сыпной тиф распространен среди диких мелких грызунов – мышей, серых и черных крыс, которые в природе являются резервуаром возбудителя Rickettsiosis murina. Инфекция передается контактным путем или при поедании пищи, которая была загрязнена мочой зараженных животных через фекалии инфицированных крысиных блох.
Чаще всего заболевание встречается в портовых городах или регионах с большим количеством крыс и мышей. В основном это прибрежные города Австралии, Индии, Южной и Северной Америки. Эндемический сыпной тиф в Европе наблюдался в единичных случаях в бассейнах Каспийского, Балтийского и Черного морей.
Человек может заразиться от инфицированных грызунов следующими путями:
- при попадании на слизистую оболочку глаза испражнений паразитов или контактно, втирая в кожу фекалии инфицированных блох;
- аэрогенно, при проникании в дыхательные пути высохших испражнений блох;
- алиментарно, в случае загрязнения мочой инфицированных грызунов пищевых продуктов;
- возможна трансмиссивная передача, посредством укуса паразитирующих на грызунах гамазовых клещей.
Теоретически эндемический сыпной тиф от человека к человеку не передается, но некоторые специалисты допускают возможность передачи заболевания через вошь в условиях завшивленности.
Эпидемический (вшивый) сыпной тиф

Возбудителями вшивого сыпного тифа являются Rickettsiosis prowazekii, распространенные повсеместно, и Rickettsiosis canada, характерные для стран Северной Америки.
Риккетсии Провачека во влажной среде быстро гибнут, но в высушенном состоянии и в фекалиях вшей сохраняются длительное время. Низкие температуры переносят хорошо, а вот при прогревании до 100°С гибнут за 30 с. (до 58°С – за 30 мин). Также погибают при воздействии обычных дезинфицирующих средств (формалин, фенол, лизол). Имеют высокую чувствительность к тетрациклинам.
Источником заражения является инфицированный человек в период от 2-3 последних дней инкубационного периода до 7-8 дня с начала нормализации температуры тела. И затем, хотя риккетсии могут еще длительное время сохраняться в организме, пострадавший для окружающих уже опасности не представляет. Эпидемический сыпной тиф передается человеку через укус вшей, в основном через платяных, редко через головных. Лобковая вошь переносчиком не является. Через 5-6 дней после питания кровью инфицированного вошь становится заразной до конца своей жизни (30-40 дней). Здоровый человек заражается через втирание в расчесы и другие повреждения кожи фекалий вшей. Иногда отмечается контактный путь передачи, когда риккетсия попадает на конъюнктиву, и респираторный путь, при вдыхании вместе с пылью высохших фекалий вшей. Также наблюдались случаи инфицирования от доноров крови при переливании в последние дни инкубационного периода. В Северной Америке риккетсия (R. canada) передается клещами.
Симптомы и течение заболевания
Продолжительность инкубационного периода сыпного тифа от 6 до 25 дней, но чаще две недели.
Заболевание протекает циклически, и выделяют начальный период, период разгара и период выздоровления.
Для начального периода характерны головная боль, повышение температуры тела до высоких значений, ломота в мышцах и симптомы интоксикации. В отдельных случаях, перед этим возможен продромальный период с тяжестью в голове, снижением работоспособности и бессонницей.
В дальнейшем состояние лихорадки закрепляется, температура тела удерживается на уровне 39-40°С. Возможно на 4-5 день кратковременное снижение температуры, но при этом общее состояние не улучшается, и лихорадка возобновляется. Нарастает интоксикация, головные боли и головокружения усиливаются, со стороны органов чувств возникают расстройства (гиперестезии), продолжается бессонница. Больного мучает рвота, его язык сухой, с белым налетом. Развивается нарушение сознания, иногда до сумеречного.
Во время осмотра наблюдается гиперемия, отечность кожи шеи, лица, и конъюнктивы, а также инъекция склер. Кожа на ощупь сухая и горячая. На 2-3-й день развиваются положительные эндотелиальные симптомы. На 3-4-й день в переходных складках конъюнктивы наблюдаются кровоизлияния (симптом Киари-Авцына). Для 4-5 дня характерно одновременное умеренное увеличение печени и селезенки (гепатоспленомегалия). Повышается хрупкость сосудов, о чем свидетельствуют точечные кровоизлияния слизистой глотки и неба (энантема Розенберга). На 5-6 день болезни, в период разгара, появляется сыпь. Ремиттирующая или постоянная лихорадка и симптомы интоксикации сохраняются и усугубляются, а головная боль становится особенно пульсирующей, интенсивней.
На конечностях и туловище одномоментно проявляется розеолезно-петехиальная экзантема. Сыпь густая, наиболее выражена по бокам и на внутренних поверхностях конечностей. Локализация для ладоней, подошв и лица не характерна.
Налет на языке становится темно-коричневым, прогрессирует увеличение печени и селезенки, часто возникают вздутие живота и запоры.
По причине патологии сосудов почек, возможна болезненность в области поясницы и при поколачивании (положительный симптом Пастернацкого), появляется прогрессирующая олигурия. Поражение органов мочеиспускания приводит к недержанию мочи, отсутствию мочеиспускательного рефлекса, моча выделяется по капле.
В период разгара заболевания активизируется бульбарная неврологическая клиника: нарушение мимики и речи, тремор языка (при высовывании язык задевает за зубы – симптом Говорова-Годелье), сглаженные носогубные складки. Возможны дисфагия, ослабление зрачковых реакций, анизокория, нистагм. Могут наблюдаться менингеальные симптомы.
При тяжелом течении сыпного тифа в 10-15% случаев характерно развитие тифозного статуса: нарушение самосознания, пробелы в памяти, говорливость, психическое расстройство с сопутствующим психомоторным возбуждением.
Происходит дальнейшее усугубление расстройства сна и сознания. Легкий (неглубокий) сон может вызвать появление пугающих видений у пациента, отмечаются забытье, бред, галлюцинации.
Заканчивается период разгара тифа снижением до нормальной температуры тела спустя 13-14 дней от начала заболевания и ослаблением симптомов интоксикации.
Для периода выздоровления характерно медленное исчезновение клинических симптомов, как правило, касающихся нервной системы. Однако ухудшение памяти, лабильность сердечно-сосудистой и нервной деятельности, апатия, слабость сохраняются еще до 2-3 недель. Крайне редко начинается ретроградная амнезия.
Для сыпного тифа ранний рецидив не свойственен.
Осложнения сыпного тифа
В период разгара сыпного тифа может возникнуть опасное осложнения, такое как инфекционно-токсический шок. Он может наступить либо на 4-5 день болезни, либо на 10-12. При этом в результате появления острой сердечно-сосудистой недостаточности, температура тела падает до нормальной.
Также сыпной тиф может вызвать тромбоэмболии, тромбоз и миокардит.
Относительно нервной системы осложнениями заболевания могут быть менингоэнцефалиты или менингиты.
Добавление вторичной инфекции может спровоцировать тромбофлебит, фурункулез, пневмонию.
Длительный срок постельного режима может стать причиной образования пролежней, что для данной патологии поражения периферических сосудов посодействует развитию гангрены.
Диагностика сыпного тифа
Обычная диагностика для определения сыпного тифа включает в себя общий анализ мочи и крови (выявление признаков бактериальной интоксикации и инфекции).
Самая быстрая методика получения сведений о возбудителе – РНГА. Также можно выявить антитела при ИФА или в РНИФ.
РНИФ – самый распространенный метод диагностики этого заболевания. Этот способ простой и относительно дешевый, при его чувствительности и специфичности. А вот бактериологический посев крови, ввидуизлишней сложности высеванияи выделения возбудителя, не производят.
Лечение сыпного тифа
В случае подозрения на сыпной тиф заболевший подлежит госпитализации. Ему назначается постоянный постельным режимом, до тех пор, пока температура тела не нормализуется и еще пять дней. На 7-8 день после затихания лихорадки можно вставать. Строгий постельный режим вызван высоким риском ортостатического коллапса. За пациентом требуется тщательно ухаживать, осуществлять гигиенические процедуры, бороться с пролежнями, стоматитами, воспалением ушных желез. Для больных сыпным тифом назначают общий стол – специальной диеты для них не предусмотрено.
Этиологическоя терапия включает в себя использование хлорамфеникола или антибиотиков группы тетрациклинов. На 2-3 й-день лечения при применении антибиотикотерапии у больных отмечается положительная динамика.
Терапевтический курс охватывает весь период лихорадки и еще два дня, как только температура тела нормализуется. Так как степень интоксикации высока, больному показано инфузионное внутривенное введение дезинтоксикационных растворов при форсировании диуреза.
Назначением пациенту комплексной эффективной терапии при возникших осложнениях сыпного тифа, занимаются кардиолог и невролог.
Если появились признаки развития сердечно-сосудистой недостаточности, больному назначаются эфедрин, никетамид.
В зависимости от ярко выраженных соответствующих симптомов, назначаются обезболивающие, успокоительные, снотворные средства.
В случае тяжелого протекания сыпного тифа при выраженной интоксикации и надпочечниковой недостаточности с угрозой инфекционно-токсического шока применяют преднизолон.
Пациента выписывают из стационара на 12-й день с момента нормализации температуры тела.
Прогноз и профилактика сыпного тифа
Использование современных антибиотиков при лечении сыпного тифа достаточно эффективно. Они подавляют инфекцию почти в 100% случаев. Случаи смертности редки и вызваны недостаточной и несвоевременной помощью, оказанной пострадавшему.
Профилактика этого заболевания включает в себя такие меры, как:
- санитарная обработка очагов обитания паразитов и грызунов;
- дезинсекция личных вещей и жилья больных;
- борьба с педикулезом.
Для лиц, проживающих в неблагополучных относительно эпидемиологической обстановки районов или вступающими в контакт с больными, производится специфическая профилактика с применением живых и убитых вакцин возбудителя.
Также при высоком риске заражения в течение 10 дней можно провести экстренную профилактику с использованием антибиотиков тетрациклинового ряда.
Читайте также:


