Что держит дома меня холера
Не все знают, что в 1970 году Советский Союз попал в ситуацию, близкую нынешней. И тем более странно, что опыт ликвидации той эпидемии игнорируется и не вспоминается.
Первые случаи заражения в СССР были выявлены в середине июля 1970 года
В начале августа зараза перекинулась в другие города – Керчь (заразилось более 150 человек), Одесса.

СССР - государство дела, а не слов.
Именно Астрахань, Керчь и Одесса стали эпицентрами борьбы с эпидемией – города были закрыты на ПОЛНЫЙ КАРАНТИН.
Под угрозой оказался весь Крым, где в разгар сезона отдыхали миллионы советских граждан.
Холера в 1970 году прошлась по многим городам Советского Союза: в Волгограде было выявлено 30 заболевших, в Умани -14, Новороссийске – 13, Махачкале - -12. Единичные случаи были выявлены и в других городах СССР: Москве, Ленинграде, Перми, Саратове, Кирове, Тирасполе, Куйбышеве, Кишинёве…
Для борьбы с эпидемией при Минздраве СССР была создана Всесоюзная чрезвычайная противоэпидемическая комиссия (ВЧПК), имевшая очень широкие полномочия.
Только решительные действия Советской власти помогли в кратчайшие сроки купировать и пресечь распространение страшнейшей заразы.
Вот как вспоминает о том кошмаре одна астраханская газета:
«Астраханцев охватила тогда настоящая паника. По домам ходили бригады медиков в защитной одежде: они выезжали на любой вызов, связанный с кишечным расстройством.
Вскоре в регионе был объявлен карантин. Никто не мог въехать в город или выехать из него. В пик эпидемии, чтобы уехать из Астрахани, нужно было неделю пробыть в обсервации. Под госпитали и изоляторы оборудовали учебные заведения, пионерлагеря, учреждения культуры.
Не менее масштабные мероприятия были развёрнуты в Керчи:
«Как только в Керчи были зафиксированы первые смертельные случаи, вызванные холерой, город и его окрестности были объявлены карантинной зоной. Теперь въехать сюда могли только те лица, которые участвовали в противоэпидемических мероприятиях и имели специальный пропуск. Выезд из города стал возможен также только по пропускам, которые выдавали после так называемой обсервации – не менее чем 5-дневного пребывания в специально созданных медицинских учреждениях (обсерваторах) под строгим контролем со стороны врачей…
Во время эпидемии 1970 года в масштабах всего СССР через обсервацию прошло около 180 тысяч человек.
Непосредственно в Керчи оказалось временно заблокировано около 130 тысяч местных жителей и 30 тысяч приезжих, по разным причинам оказавшихся здесь на момент начала эпидемии. Охрана границ карантинной зоны осуществлялась не только правоохранительными органами, но и армейскими подразделениями.
Для обеспечения карантинных мероприятий на территории Крымского полуострова было привлечено более 9,4 тысячи военнослужащих, 26 вертолетов и 22 сторожевых катера. По периметру керченской карантинной зоны сначала было создано 28 сторожевых постов, но затем их количество пришлось увеличить до 96.
В Крыму, в разгар летнего сезона (поскольку в курортной зоне заболеваний выявлено не было) была произведена массовая эвакуация отдыхающих:
«Выезжающие автотуристы обеспечивались горюче-смазочными материалами и очищенной питьевой водой.
История кошмара 50-летней давности оказалась запечатлена нашим Великим современником – Владимиром Семёновичем Высоцким:
Не покупают никакой еды —
Все экономят вынужденно деньги:
Холера косит стройные ряды,
Но люди вновь смыкаются в шеренги.
Закрыт Кавказ, "горит" Аэрофлот,
И в Астрахани лихо жгут арбузы.
Но от станка рабочий не уйдёт,
И крепнут всё равно здоровья узы.
Убытки терпит целая страна,
Но вера есть, всё зиждется на вере, —
Объявлена смертельная война
Одной несчастной, бедненькой холере.
На трудовую вахту встал народ
Для битвы с новоявленною порчей.
Но пасаран! Холера не пройдёт!
Холере — нет! И всё! И бал окончен!
Я погадал вчера на даму треф,
Назвав её для юмора холерой,
И понял я: холера — это блеф,
Она теперь мне кажется химерой.
Во мне теперь прибавилось ума,
Себя я ощущаю Гулливером,
И понял я: холера не чума —
У каждого всегда своя холера!
Уверен я: холере скоро тлеть.
А ну-ка — залп из тысячи орудий!
Вперёд. Холерой могут заболеть
Холерики — несдержанные люди.
Эта песня Высоцкого (лично для меня) только сейчас приобрела совсем другой, актуальный, смысл. Особенно – вторая часть произведения, где говорится о
психологической стороне эпидемии и опасности социальных катаклизмов в результате этого!
Но тогда до крупных народных волнений не дошло (хоть мелкие волнения наблюдались). Надеюсь, не дойдёт и сейчас. Но Великий Поэт знал, о чём писал.
К концу сентября карантин в Астрахани, Керчи и Одессе был снят.
Благодаря жёстким и решительным действиям Советской власти, курируемым из единого властного центра, страна не допустила дальнейшего распространения смертельной эпидемии. Тысячи человеческих жизней были сохранены.
Для решения задач были привлечены все имеющиеся у государства силы, включая армию. И мы видим, что данный опыт был востребован – например, соседним Китаем, который решительными действиями пресёк распространение смертоносного вируса, сведя потери (для полуторамиллиардной страны. ) к минимуму.
Но почему-то путинской России блестящий опыт собственного государства оказался не нужен…
Выскажите свои мнения…
Автор Вадим Баранов
Ps: Что держит дома меня холера… Владимир Ланцберг
Каждому - свое
Эта история, произошедшая в нашей тогда ее единой стране, стала лишним доказательством того, что только общество солидарного типа с единым централизованным государственным управлением в состоянии максимально эффективно справиться с любого рода чрезвычайными ситуациями, включая и эпидемии всякой нехорошей заразы. Даже такой опасной, как холера.
В 1970 году часть территории СССР охватила эпидемия холеры биотипа Эль-Тор. По наиболее распространенной версии, она была занесена на территорию Каспийского региона из Ирана, а затем распространилась на Черноморское побережье Кавказа, Крым и юг Украины. Впрочем, некоторые специалисты высказывали предположение о внутренних источниках эпидемии, поскольку в водоемах и сточных водах указанных регионов холерные вибрионы биотипа Эль-Тор выявлялись на протяжении нескольких предыдущих лет.
Это было первое ЧП такого рода в СССР после 40-х годов — в 1942 — 1943 годах холера поразила территории Восточной Украины, Поволжья, Кавказа и Средней Азии.

Одесса начала 1970-х. Смутно, но помню это время..
Первые заболевшие и жертвы холеры появились в середине июля 1970 года в Батуми, где страшный диагноз был поставлен 17 жителям, один из которых скончался на следующий день после госпитализации. Несколько позже сформировался крупнейший очаг эпидемии в Астраханской области, где в общей сложности заболело свыше 1270 человек. 7 августа 1970 года первый случай смерти от холеры был зафиксирован в Керчи – умер 73-летний сторож морского причала. В последующие дни в городе было выявлено еще свыше 150 заболевших, а число погибших здесь достигло 6 человек.
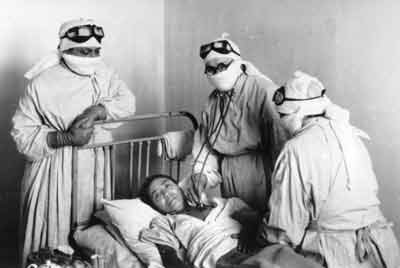
Первой жертвы холеры в Одессе стал 57-летний сторож на полях орошения, где производилась фильтрация сточных вод. Сам он полагал, что отравился копченой рыбой. В больницу доставили в тяжелом состоянии в 9 утра, а вечером он умер. Холерный вибрион выявили у покойника только на следующий день. К тому времени умер второй пациент – работник ликероводочного завода, у которого накануне обнаружены аналогичные симптомы. Немедленно были приняты беспрецедентные санитарные меры. В ночь с 3-го на 4 августа 1970 года рота внутренних войск оцепила Одесскую инфекционную больницу, развернули госпиталя для больных и изоляторы для контактных.

Когда масштабы заболевания обозначились, в Минздраве была создана Всесоюзная чрезвычайная противоэпидемическая комиссия (ВЧПК), наделенная широкими полномочиями. Астрахань, Одесса и Керчь, где ситуация оказалась наиболее угрожающей, были закрыты на полный карантин. Частично под карантин попал и Херсон. К разработке мероприятий по борьбе с эпидемией были привлечены ведущие ученые-медики. Повсеместно создавались оперативные штабы из представителей местных властей, усиленные прикомандированными специалистами из других городов. Несмотря на то что эпидемия не предавалась огласке, в борьбу с ней в той или иной степени включился весь Советский Союз.

Уже в полпервого ночи с 3 на 4 августа в Одессе заработал противоэпидемический штаб очага, вскоре в его распоряжение прибыла рота солдат внутренних войск для оцепления инфекционной больницы, штаба и других учреждений. В это же время неприятная новость была передана первым лицам – секретарю обкома П.Козырю, председателю облисполкома А.Дуднику, главному санитарному врачу республики М.Мельнику, который срочно прибыл в Одессу, а также начальникам милиции и службы безопасности. Ночью и в первую половину дня 4 августа были развернуты госпитали для больных и отдельно – для подозреваемых (провизорский), изолятор для контактных. На Пересыпь и в район Хаджибеевской дороги направилась бригада врачей-инфекционистов для подворных обходов".

За сутки в больницу с подозрением на холеру попали еще шесть человек. По четверым уже готовы результаты анализов – у всех отрицательные. О холере доложили лично главе республики – первому секретарю ЦК КПУ Петру Шелесту.
Становится понятно, что побороть проблему в зародыше вряд ли получится. Созданная в Одессе Чрезвычайная противоэпидемическая комиссия (ЧПК) решает закрыть город. 6 августа
У одного из шестерых больных, госпитализированных днем ранее, все же находят холеру. В больницу с признаками опасной болезни попадают еще трое одесситов. Именно 6 августа местная власть официально ввела в городе карантин.

Начались поквартирные обходы: врачи выявляли людей с кишечными проблемами. 6 августа в одесском морском порту поднят желтый холерный флаг: посадку на пароходы разрешить только пассажирам из других городов, затем вывести суда на рейд и поставить на шесть суток на обсервацию. Люди стали массово покидать город – они штурмовали самолеты и поезда.
Из Одессы 6 и 7 августа на поездах, автобусах и самолетах вывезли 50 тысяч человек. А на следующий день городские власти ввели уже полноценный карантин: Одессу и окрестности оцепили войсками и милицией, обсервация стала обязательной для выезжающих.

8 августа была дана команда закрыть все пионерские лагеря и устроить в них обсервационные пункты. Для людей, скопившихся на вокзалах и не имевших жилья в Одессе, подготовлены спальные места в пассажирских поездах. С 6 часов вечера город с прилегающими сельскими районами оцеплен плотным кордоном войск. Было прекращено движение пассажирских поездов, отменены вылеты самолетов, кроме спецрейсов.

Министерство здравоохранения доставило в Одессу 4,5 миллионов конвалют тетрациклина и окситетрациклина. Всего 2,3 миллиона конвалют в расчете на 950 тысяч взрослых и детей старше 4-х лет.
Карантин, наведение чистоты на улицах Одессы, а также массовая профилактика с помощью антибиотика тетрациклина к концу августа 1970 года принесли результат: эпидемия начала отступать.

А к началу сентября холера почти исчезает из актуальной повестки: КГБ в своих отчетах приводит лишь отдельные выдержки из писем и разговоров.

Бгггг. И все трое - из Львовской области. Кстати, 13 августа в Тернополе на привокзальной площади был задержан 50-летний Владимир Палыця. Будучи навеселе, он выкрикивал, что холеру в Одессу завезли "москали". Против него возбудили уголовное дело. Рагули форева..
4 сентября в одесской газете впервые выходит материал, в котором болезнь названа своим именем. Для привыкших читать между строк советских граждан это был верный сигнал: самое страшное позади. 16 сентября карантин в Одессе был официально снят.
Всего в Одессе за период с 2 августа по 9 сентября выявлены около 600 вибрионосителей, из них заболело 126 человек, из которых 14 умерло.
А что было в других городах страны? В Волгограде было выявлено 30 заболевших, в Умани – 14, Новороссийске – 13, Махачкале – 12, Тирасполе – 8, Саратове и Кирове – по 6, Куйбышеве – 5, Кишинёве – 4. Единичные случаи заболевания фиксировались в Москве, Ленинграде, Перми и десятке других городов. В таких случаях медики ограничивались полной изоляцией заболевшего и его окружения, что впоследствии сыграло свою положительную роль.
Благодаря консолидированным действиям властей, ученых и медицинских работников, потенциальная опасность не переросла в широкомасштабное бедствие. Принятые административные, санитарно-гигиенические, информационно-разъяснительные меры способствовали тому, что число жертв осталось минимальным, а распространение эпидемии удалось успешно локализовать.
В целом же, Количество смертельных случаев составило менее 1 % от общего количества зараженных. Возможно, именно поэтому для очень большого количества бывших граждан СССР старшего поколения эпидемия холеры 1970 года прошла совершенно незаметно, никак не отложившись в памяти.
После эпидемии 1970-х в одесских поликлиниках и больницах еще несколько лет висели плакаты с описанием, что такое холера - ее симптомы и какие профилактические меры нужны для ее предотвращения. Эти плакаты я помню хорошо.
Вообще же эпидемиологическая обстановка в наших краях всегда была повышенной напряженности. Порт, куда каждый день заходят суда из всяких разных Африк и Азий, степь с множеством грызунов и прочих потенциальных переносчиков заразы, другие природные резерваты. И тем не менее, СЭС была на высоте, работала весьма эффективно и проблем с эпидемиями у нас больше не было.
Что же, похоже, что пришедший спустя полвека Вирус заставит человечество вспомнить опыт прошлого. А особенно того прошлого, которое до недавнего времени альтернативно и либерально одаренные граждане называли "тоталитарным"..

Одновременно с кишечными инфекциями в последнее время стало известно о нескольких случаях заболевания холерой. В частности, заболевание зарегистрированы в Донецкой области. Свердловские санврачи даже выступили с предупреждением: уральцев, собирающимся на курорты Азовского моря, просят соблюдать правила личной гигиены.
Холера – это инфекционное заболевание, вызванное приемом пищи или питьевой воды, которая была заражена бактерией холерного вибриона.
Холера была распространена в позапрошлом веке, до изобретения современных методов очистки сточных вод. Тем не менее вспышки заболевания по-прежнему остаются серьезной проблемой в некоторых странах мира, где холерой ежегодно заражаются приблизительно 3-5 миллионов человек. Около 100 тысяч таких случаев заканчиваются смертельным исходом.
Как правило, болезнь гуляет в странах с плохой санитарией, высокой плотностью населения, в странах, недавно переживших войну или голод. На прошлой неделе вспышки холеры были зафиксированы в Украине.
Причины
Болезнь вызывает бактерия, так называемый холерный вибрион. Как правило, заражение происходит после приема пищи или воды, в которую попали выделения больного человека.
Холерный вибрион может находиться:
• В воде из-под крана и во льду, приготовленном из этой воды
• В продуктах питания и напитках, купленных у уличных торговцев
• В овощах, при поливке которых использовалась вода, содержащая отходы жизнедеятельности человека
• В сырых или плохо приготовленных морепродуктах, выловленных в загрязненной воде
Попав в организм, холерные бактерии производят отравляющие вещества в кишечнике. Как следствие – у человека начинается сильный понос. А вот заразиться от эпизодического контакта с инфицированным человеком нельзя.
Симптомы
Симптомы холеры могут проявиться в период от нескольких часов до пяти дней с момента заражения. Зачастую они незначительны, но могут оказаться и весьма серьезными. Приблизительно в одном из двадцати случаев болезнь сопровождается сильной рвотой. Если у зараженного проявляются минимальные симптомы (или же их может не быть вообще), он все равно представляет опасность для окружающих.
Признаки и симптомы обезвоживания включают в себя:
• Учащенное сердцебиение
• Потеря эластичности кожи (кожа не сразу разглаживается после щипка)
• Сухость слизистых оболочек (рот, горло, нос и глаза)
• Низкое артериальное давление
• Жажда
• Мышечные судороги
При отсутствии лечения обезвоживание может привести к обмороку и даже смерти в течение нескольких часов.
Лечение и профилактика холеры
Хотя и существует вакцина против холеры, но врачами она, как правило, не рекомендуется, потому что в половине случаев не дает эффекта, а продолжительность ее действия составляет всего несколько месяцев.
Однако вы легко можете защитить себя и свою семью, используя только кипяченую, химически дезинфицированную или бутилированную воду. Это особенно важно, когда вода вам необходима для того, чтобы пить, готовить пищу или напитки, делать лед, чистить зубы, умываться, мыть посуду, в которой вы готовите или из которой едите, мыть овощи и фрукты.
Самостоятельно дезинфицировать воду можно, прокипятив ее в течение одной минуты или пропустив через фильтр и добавив каплю йода на литр жидкости.
Кроме того, следует избегать некоторых продуктов, если в регионе существует риск заразиться холерой:
• Нечищеных фруктов и овощей
• Непастеризованного молока и молочных продуктов
• Сырого или плохо приготовленного мяса и морепродуктов
• Рыбы, пойманной возле тропических рифов
Если у вас появился сильный водянистый понос и рвота – особенно после потребления сырых моллюсков или во время путешествия в регион, где холера является эпидемической, – следует немедленно обратиться к врачу. Холера легко поддается лечению, но поскольку обезвоживание может наступить очень быстро, обращение к врачу не стоит откладывать ни на минуту.
В зависимости от тяжести поноса и рвоты лечение будет состоять из введения в организм (орально или внутривенно) растворов для возмещения потерянной жидкости. В тяжелых случаях врачи назначают антибиотики, чтобы быстрее убить бактерии, вызывающие понос.
Холера – острое инфекционное заболевание, характеризующееся эпидемическим распространением в летне-осенний период и развитием в тяжелых случаях обильного поноса с быстрой потерей жидкости и солей, ведущих к обезвоживанию организма.
Является особо опасной инфекцией.
Причина. Заболевание вызывается холерными вибрионами – изогнутыми палочками со жгутиком, который обусловливает их резко выраженную подвижность. Очень долго выживают в открытых водоемах, в которые стекают канализационные воды и когда вода прогревается более 17 о С. Устойчивы к низким температурам, могут перезимовать в замерзших водоисточниках. На пищевых продуктах вибрионы выживают 2-5 дней, на помидорах и арбузах при солнечном свете – 8 ч. Быстро погибают под воздействием различных дезинфицирующих средств, моментально гибнут при кипячении. Очень чувствительны к кислотам, что используется при обеззараживании питьевой воды.
Источником холерных вибрионов является только человек, больной или вибриононоситель, приехавший из неблагополучного по холере региона.
Передача инфекции происходит фекально-оральным путем. Большинство эпидемий связано с употреблением загрязненной воды, однако в быту распространению болезни способствует прямое загрязнение пищи инфицированным калом и рвотными массами, которые при холере не имеют запаха и окраски, в результате чего у окружающих исчезает естественная брезгливость и стремление быстро очистить загрязненные предметы. Возможно заражение через рыбу, раков, выловленных в загрязненных водоемах и не подвергшихся должной термической обработке, так как в них вибрионы способны длительное время не только сохраняться, но и размножаться.
Восприимчивость людей к холере высокая. Заражению способствует сниженная кислотность желудочного содержимого, что происходит при обильном питье.
Холера характерна для Южной и Юго-Восточной Азии (Индия, Индонезия, Таиланд и др.). В 70-е годы она вышла из этого региона и приобрела массовое распространение. В 1970 г была эпидемия холеры в Астрахани, в 1994 г в Дагестане охватила 2321 человека, в 1995 г в значительной мере поразила Украину с выносами возбудителя в другие регионы. Она распространяется с большей легкостью, чем другие кишечные инфекции.
Процесс развития болезни. Воротами инфекции является пищеварительный тракт. Попав в желудок, холерные вибрионы часто погибают вследствие наличия там соляной кислоты. Заболевание развивается лишь тогда, когда холерные вибрионы преодолевают желудок и достигают тонкой кишки. Там они интенсивно размножаются и вырабатывают токсин, который вызывает интенсивное выделение тканевой жидкости в просвет тонкой кишки, достигающее 1 л в течение часа. В результате происходит сгущение крови и обезвоживание тканей организма.
Стойкой невосприимчивости после перенесенной болезни не развивается, возможны повторные заболевания.
Признаки. Инкубационный период длится от нескольких часов до 5 сут.
Болезнь начинается остро. Первым признаком холеры является внезапно начинающийся безболезненный понос. В большинстве случаев испражнения с самого начала носят водянистый характер. Они представляют собой мутновато-белую жидкость с плавающими хлопьями, не имеют запаха и по внешнему виду напоминают рисовый отвар. В тяжелых случаях начальный объем стула может превышать 1 л. В ближайшие часы от начала заболевания потери жидкости могут составить несколько литров, что быстро ведет к тяжелому состоянию больного. Рвота появляется вслед за поносом внезапно, не сопровождается каким-либо напряжением и ощущением тошноты, очень быстро становится водянистой и также похожей по виду на рисовый отвар. Вскоре появляются сильные мышечные судороги, чаще в области икр.
Черты лица заостряются, глаза западают, кожа холодная на ощупь, легко собирается в складки и медленно расправляется. Голос становится сиплым и исчезает, появляется одышка, температура тела падает ниже нормы.
Наряду с тяжелыми случаями болезни бывают легкие, протекающие с умеренными потерями жидкости, и бессимптомные, при которых зараженный остается здоровым, но с калом выделяет холерные вибрионы.
Распознавание болезни. Диагноз первых случаев холеры в местности, где ее раньше не было, обязательно подтверждается лабораторно. Для исследования берут испражнения и рвотные массы. Материал собирают в индивидуальные, отмытые от дезинфицирующих растворов судна, на дно которых помещают меньший по размерам, обеззараженный кипячением, сосуд или листы пергаментной бумаги.
Неотложная помощь. Первостепенная задача при любом поносе – возмещение потери жидкости и солей в соответствии со степенью обезвоживания. С этой целью рекомендуется питье, но не любой жидкости, а раствора – 1 чайная ложка поваренной соли, 4 чайные ложки сахара на 1 литр питьевой воды. Раствор принимают в слегка охлажденном виде по 100-150 мл каждые 20-30 мин общим объемом в 1,5 раза превышающем потери жидкости со рвотными массами и калом.
Все больные холерой и вибриононосители подлежат обязательной госпитализации в стационары с особым режимом.
Диспансеризация. Переболевшие в течение 1 года находятся под медицинским наблюдением. Обязательно исследование кала для исключения вибриононосительства.
Предупреждение болезни. В целях предотвращения заноса возбудителя холеры из-за рубежа осуществляется санитарный досмотр прибывающих оттуда транспортных средств, проводится бактериологическое обследование граждан, заболевших острыми кишечными инфекциями в течение 5 дней после прибытия из неблагополучных по холере стран.
Проводится исследование воды поверхностных водоемов на наличие холерных вибрионов.
После госпитализации больного или вибриононосителя в квартире проводится дезинфекция.
Лица, тесно общавшиеся с больным или вибриононосителем и страдающие заболеваниями желудочно-кишечного тракта, госпитализируются. Их выписывают после 5-дневного медицинского наблюдения и обследования на холерные вибрионы.
I
Холера (греч. cholera, от cholē желчь + rheō течь, истекать)
острая инфекционная болезнь, характеризующаяся поражением желудочно-кишечного тракта, нарушением водно-солевого обмена и обезвоживанием организма; относится к карантинным инфекциям.
Холера периодически распространялась на многие страны мира и целые континенты, уносила миллионы человеческих жизней; последняя, седьмая, пандемия болезни началась в 1961 г. Эпидемическая ситуация по холере в мире остается напряженной, ежегодно заболевает до нескольких тысяч человек. В странах Южной и Юго-Восточной Азии и в ряде стран Африки (на африканском континенте регистрируется более половины случаев заболеваний) существуют эндемические очаги холеры и периодически возникают эпидемии.
Этиология. Возбудитель — холерный вибрион Vibrio cholerae — имеет вид запятой, очень подвижен, хорошо растет на питательных средах со щелочной реакцией. Имеет два биовара: классический и Эль-Тор. Повсеместно преобладает вибрион Эль-Тор. Холерные вибрионы хорошо переносят низкие температуры, могут перезимовывать в замерзших водоемах, длительно сохраняться в прибрежных водах морей. Кипячение убивает вибрионы мгновенно. Они чувствительны к высушиванию, действию солнечного света, дезинфицирующих веществ. В воде поверхностных водоемов, или в теплое время года возможно даже размножение холерных вибрионов, чему способствует загрязнение воды отходами со щелочной реакцией, особенно банно-прачечными стоками.
Классический холерный вибрион и вибрион Эль-Тор принадлежат к так называемой Ol (имеющих соматический антиген Ol) серологической группе вибрионов. Из окружающей среды и от больных с диареей различного характера течения выделяют вибрионы, не агглютинирующиеся Ol-сыворотками, но обладающие общими с холерными вибрионами Н-антигенами, их называют неагглютинирующимися вибрионами (холероподобными), или НАГ-вибрионами. В течение болезни зачастую обнаружение в фекалиях типичного холерного вибриона сменяется выделением НАГ-вибрионов. Нередко при исследовании нескольких колоний из посева фекалий больного холерой одновременно обнаруживают агглютинирующиеся О-холерной сывороткой и неагглютинирующиеся вибрионы. Перед вспышками холеры и при их угасании часто в окружающей среде (например, из воды открытых водоемов) из фекалий здоровых людей выделяют НАГ-вибрионы.
Эпидемиология. Источником возбудителя инфекции является только человек — больной или носитель холерных вибрионов. При холере Эль-Тор гораздо чаще, чем при классической холере, встречаются стертые формы болезни и вибриононосительство (см. Носительство возбудителей заразных болезней), что приводит к более широкому распространению возбудителей среди населения. Холера передается только фекально-оральным механизмом передачи возбудителя. Основной путь передачи водный — при употреблении загрязненной воды для питья, мытья посуды, овощей, фруктов, при купании и т.п., а также через загрязненную пищу и при бытовых контактах. Восприимчивость к заболеванию высокая. В эндемичных очагах заболевают преимущественно в семьях с низким жизненным уровнем. Широкому распространению холеры способствует расширение контактов между жителями различных местностей, стран и регионов.
Патогенез и патологическая анатомия. Холерные вибрионы, попавшие в организм человека с водой или пищей, размножаются в тонкой кишке, выделяя экзотоксин, который вызывает поражение в первую очередь энтероцитов. При этом происходят значительная секреция воды и электролитов (натрия, калия, хлора, бикарбонатов) в просвет кишечника, потеря их с испражнениями и рвотными массами, что ведет к изотоническому обезвоживанию (см. Обезвоживание организма). При прогрессировании обезвоживания у больных развиваются сгущение крови, метаболический ацидоз, Гипоксия, Тромбогеморрагический синдром и острая Почечная недостаточность.
В слизистой оболочке желудочно-кишечного тракта отмечается катаральное воспаление, при этом функциональная способность эпителия сохраняется.
Иммунитет. После перенесенной болезни остается относительно стойкий иммунитет к данному серологическому типу возбудителя.
Клиническая картина. Инкубационный период — от 1 до 5 дней, чаще 1—2 дня. Болезнь обычно начинается остро, в ряде случаев могут быть продромальные явления в виде недомогания, слабости, иногда повышения температуры до 37—38°. Первым клинически выраженным признаком Х. является понос. Испражнения быстро становятся водянистыми, мутновато-белыми, напоминают рисовый отвар, без калового запаха. Рвота обычно появляется внезапно вслед за поносом без предшествующей тошноты, по виду рвотные массы также похожи на рисовый отвар. У большинства больных понос и рвота не сопровождаются болью в животе. Они ощущают нарастающую слабость, сухость во рту, боли и судорожные подергивания в мышцах, особенно икроножных.
Тяжесть течения болезни определяется степенью обезвоживания организма. У больных с обезвоживанием I степени потеря жидкости не превышает 3% массы тела; испражнения часто остаются кашицеобразными, рвоты может не быть, признаки обезвоживания и нарушения гемодинамики отсутствуют или слабо выражены.
При обезвоживании II степени потеря жидкости составляет 4—6% массы тела; появляются понос с водянистыми испражнениями и рвота. Кожа и слизистые оболочки сухие, голос ослаблен, часто снижен тургор кожи на кистях рук; отмечаются тахикардия, умеренная артериальная гипотензия, олигурия.
При обезвоживании III степени потеря жидкости составляет 7—9% массы тела, понос и рвота многократные. Наблюдаются жажда, судороги, адинамия, охриплость голоса, черты лица заострены, глаза запавшие, тургор кожи снижен преимущественно на конечностях, температура тела понижена; отмечаются тахикардия, выраженная артериальная гипотензия, олигурия или анурия.
При обезвоживании IV степени потеря жидкости максимальная — 10% и более массы тела (декомпенсироваиное обезвоживание). У некоторых больных с беспрерывной дефекацией и обильной рвотой такое состояние может развиться уже в первые 2—3 ч, у большинства больных — в течение 10—12 ч после начала болезни. Наблюдается афония, тургор кожи резко снижен, она холодная, липкая на ощупь, синюшная; характерны тонические судороги, снижение темпера туры тела до 35—34° (отсюда прежнее название болезни — алгид — холодный); развиваются шок (см. Инфекционно-токсический шок), анурия.
Диагноз основывается на клинической картине и данных эпидемиологического анамнеза (пребывание в течение предшествовавших болезни 5 сут. в местностях, не благополучных по холере; контакт с больными; употребление необеззараженной воды). Окончательный диагноз устанавливают на основании исследования фекалий или рвотных масс больного и обнаружения возбудителя. С этой целью свежевыделенные фекалии или рвотные массы в количестве 1—2 мл помещают в пробирку с 1% пептонной водой. Если лаборатория находится далеко, фекалии или рвотные массы в стерильной банке с притертой пробкой, помещенной в бикс, а затем в плотно закрывающийся опломбированный ящик, отправляют со специальным нарочным. Серологические исследования имеют вспомогательное значение. В крови выявляются лейкоцитоз, нейтрофилез, повышение плотности плазмы и гематокрита, гипокалиемия, гипонатриемия, гипохлоремия, метаболический ацидоз и др.
Дифференциальный диагноз проводят с пищевыми токсикоинфекциями (см. Токсикоинфекции пищевые) и другими острыми кишечными инфекциями, реже с отравлениями ядовитыми грибами (см. Грибы), солями тяжелых металлов, мышьяка (см. Отравления).
При пищевых токсикоинфекциях выражены признаки общей интоксикации (лихорадка, головная боль, боли в мышцах), с первых часов болезни появляются тошнота и рвота; характерны боли в животе, зловонные испражнения, признаки обезвоживания обычно умеренно выражены. При отравлении ядовитыми грибами отмечаются резкие, схваткообразные боли в животе, изменения психоневрологического статуса (помрачение сознания, бред, может быть нечеткость зрения, двоение в глазах, анизокория, птоз, миоз), на фоне стихания явлений гастроэнтерита на первый план выступают явления печеночно-почечной недостаточности. При отравлениях солями тяжелых металлов и мышьяком наблюдаются описанные выше симптомы (не характерные для холеры), за исключением очаговой неврологической симптоматики, кроме этого, может быть гемолиз и гипохромная анемия, в тяжелых случаях развитие комы.
Противопоказаны применение сердечно-сосудистых средств, обладающих мочегонным действием, введение прессорных аминов, способствующих развитию почечной недостаточности, коллоидных растворов.
Прогноз при своевременном и правильном лечении, как правило, благоприятный. Летальные исходы составляют менее 1%.
Профилактика. В нашей стране проводятся мероприятия, направленные на предупреждение возможности возникновения холеры; осуществляют меры по предупреждению завоза холеры из-за рубежа (см. Санитарная охрана территории). Важное значение имеют обеспечение населения доброкачественной питьевой водой, санитарная охрана источников водоснабжения (Источники водоснабжения), санитарный надзор за хранением и продажей пищевых продуктов, работой предприятий общественного питания (см. Пищевые продукты, Санитарный надзор), за обезвреживанием нечистот сточных вод, уничтожением мух.
При угрозе появления и распространения холеры на определенной территории (в районе, области) активно выявляют больных с острыми желудочно-кишечными заболеваниями, их госпитализируют в провизорные отделения с обязательным однократным бактериологическим обследованием на холеру. Устанавливают лиц, прибывающих из районов, неблагополучных по холере; при отсутствии удостоверений о прохождении обсервации (Обсервация) они подвергаются пятидневному медицинскому наблюдению с однократным бактериологическим обследованием на холеру. Ведется постоянный лабораторный контроль за зараженностью вибрионами воды открытых водоемов, источников централизованного водоснабжения, а также сточных вод.
Усиливается контроль за санитарной охраной водоисточников и снабжением населения обеззараженной водой (см. Вода), санитарным состоянием населенных пунктов, предприятий общественного питания и пищевой промышленности, мест скопления людей (пляжей, мест отдыха, вокзалов, пристаней, аэропортов, кинозалов, гостиниц, рынков и т.п.). общественных уборных. Создаются санитарно-контрольные пункты на железнодорожном, водном и авиационном транспорте, на шоссейных дорогах для выявления и госпитализации больных с желудочно-кишечными расстройствами в целях предупреждения завоза холеры.
При возникновении холеры на эпидемический очаг (дом, село, район города, город, возможно и район) по решению органов государственной власти по представлению органов здравоохранения может быть наложен карантин. Организация противоэпидемических мероприятий в очаге осуществляется чрезвычайной противоэпидемической комиссией. Проводятся активное выявление и госпитализация больных холерой, вибриононосителей, а также больных с острыми желудочно-кишечными расстройствами. Лиц, бывших в контакте с больными (с момента развития клинических проявлений) и вибриононосителями, изолируют на 5 дней (см. Изоляция инфекционных больных), за ними устанавливается медицинское наблюдение с трехкратным (в течение первых суток) бактериологическим обследованием на холеру и профилактическим лечением антибиотиками. Выявленных больных до госпитализации изолируют в отдельную комнату; лица, ухаживающие за больным, должны носить защитный костюм, строго соблюдать санитарно-противоэпидемический режим. В очаге проводится текущая и заключительная Дезинфекция. В отдельных случаях по эпидемическим показаниям в очаге осуществляется экстренная профилактика всего населения антибиотиками.
В случае выявления больного с подозрением на холеру врач немедленно сообщает об этом в вышестоящие органы здравоохранения, оказывает больному необходимую медпомощь и приступает к организации противоэпидемических мероприятий. При этом следует строго соблюдать меры личной профилактики, проводить текущую дезинфекцию (Дезинфекция).
За лицами, перенесшими холеру и вибриононосительство, в течение 3 мес. ведется диспансерное наблюдение, в первый месяц показано бактериологическое исследование фекалий один раз в 10 дней и однократно желчи, в дальнейшем фекалии исследуются один раз в месяц.
В течение года после ликвидации вспышки холеры проводится активное выявление (подворные обходы один раз в 5—7 дней) больных с острыми желудочно-кишечными расстройствами. Больных немедленно изолируют, госпитализируют и подвергают трехкратному (в течение 3 дней) бактериологическому обследованию на вибриононосительство.
В течение года после ликвидации вспышки холеры осуществляется постоянный контроль за соблюдением санитарно-профилактических мер. Не реже одного раза в 10 дней проводится бактериологическое исследование воды из источников питьевого водоснабжения, открытых водоемов и хозяйственно-бытовых сточных вод на наличие холерных вибрионов. Систематически ведется работа по гигиеническому воспитанию населения, в частнос0ти по профилактике холеры и других желудочно-кишечных болезней.
Библиогр.: Руководство по инфекционным болезням, под ред. В.И. Покровского и К.М. Лобана, с. 42, М., 16; Тропические болезни, под ред. Е.П. Шуваловой, с. 3, М., 1989.
II
Холера (cholera; греч. от cholē желчь + rheō течь, истекать; возможно, от греч. cholera водосточный желоб или от древнееврейского chaul rah дурная болезнь; син. холера азиатская)
острая инфекционная болезнь из группы кишечных, вызываемая холерным вибрионом (Vibrio cholerae), характеризующаяся фекально-оральным механизмом передачи и протекающая в типичных случаях с обильным водянистым поносом и рвотой, приводящими к обезвоживанию организма; отнесена к карантинным инфекциям.
Холера молниеносная — см. Холера сухая.
Холера сухая (с. sicca; син. X. молниеносная) — клиническая форма X., характеризующаяся сильнейшей интоксикацией при отсутствии поноса и рвоты.
Холера Эль-Тор (с. el-tor) — этиологический вариант X., вызываемый вибрионом Эль-Тор (Vibrio cholerae биовар eltor), обладающий всеми основными клиническими и эпидемиологическими характеристиками классической X.
Читайте также:


