Ячмень при вич инфекции
Кому не знаком ячмень на глазу ? Эта вредная болячка многим попортила в свое время нервы . Казалось бы , откуда взяться ячменю в жаркое лето ? Но нет . У этой болячки нет временных ограничений . При этом , выскочить ячмень на глазу может как у ребенка , так же и у взрослого . А вот как верно бороться с бедой и какие есть народные средства против ячменя на глазу , мы с вами сейчас выясним .
Что такое ячмень на глазу
Как выглядит ячмень представляют все себе . А вот что это реально такое – мало кто . По сути , ячмень – это нагноение сальных желез или волосяных мешков ресниц . Обычно , само нагноение хороши видно . Если оно не просматривается , а есть все признаки , то может быть инфекция мейбомиевой железы , которая воспаляется и появляется сильная краснота . Тут уже диагностируется мейбомит .
Он опасен тем , что само нагноение вызревает , а потом просто вскрывается прямо в конъюнктивную пазуху и может остаться последствие – воспаление хряща железы .
Начинается ячмень со всем знакомого зуда , а потом уже начинается покраснение , боль и чувство дискомфорта . Не нужно разносить инфекцию , растирая глаз . Ячмень может увеличиться или возбудитель попадет на соседний глаз с руками . Хотя , часто ячмень возникает не из — за стафилококка или клеща демодекса .
Симптомы ячменя на глазу

Симптомы ячменя на глазу были выше перечислены .
Речь идет о :
— сильной красноте
— воспалении соседних тканей
— слезливости постоянной
— болевых ощущениях при касании
— плохом зрении при нависании ячменя прямо вдоль ресничного края на глазное яблоко
Стоит просто обобщить и сказать , что кроме боли и красноты , после вызревания ячменя , формируется гнойник .
Нужно быть с ним осторожней . Он вскроется сам , а после этого следует просто протирать осторожно ватной палочкой место с ячменем до пропадания всех симптомов .
Если ячмень на глазу повторяется очень часто , то стоит обратить внимание на состояние здоровья .
Причины ячменя на глазу

На самом деле , ячмень у глаза говорит о простой невнимательности к своему здоровью . Любой сквозняк может его спровоцировать . И тут уже открытые окна в транспорте , дома и даже ветер – это повод вспомнить о ячмене .
Сам по себе ячмень на глазу ребенка может указывать на ослаблении иммунной защиты , низком гемоглобине и минимальных опорных силах . На это тоже важно вовремя обращать внимание и активно заниматься оздоровлением организма . Нужны свежие овощи и фрукты по сезону , активность ан свежем воздухе и желание быть здоровым . Тогда ячмень на глазу у ребенка будет появляться все реже , а потом и вовсе забудет кроха что это такое .
Часто , демодекоз , эндокринные нарушения и проблемы с желудком могут выражаться вот так необычно в виде ячменя .
Так что , эти факторы риска не стоит сразу отбрасывать . Лучше сдать необходимые анализы и быть спокойным .
СПИД так же может сильно влиять на всевозможные воспалительные процессы . Ячмень на глазу при ВИЧ инфекции – обычное дело . Он может быть постоянно и лишь уменьшаться или расти заново .
Диагностика ячменя на глазу
Врач просто сам может поставить диагноз при осмотре если речь ни идет о серьезных болезнях . Когда есть предпосылки типа демодекоза или инфекционного конъюнктивита, то тут нужны уже анализы . Обязательно берется био материал для изучения .
Так же стоит задуматься при частых ячменях на глазах и наличии диабета . Это сигнал сильного снижения иммунной системы и возможных скачков сахара .
Лечение ячменя на глазу

Нужно лечить ячмень на глазу очень осторожно . Все же речь идет о зрении . Ячмень может уйти , если смазывать осторожно место воспаления :
— раствором эритромицина
— пенициллином
— эмульсией на основе гормона гидрокортизона
— дексаметазоном
— простым спиртом или настойкой календулы
Важно помнить , что примочки не допускаются . Только осторожные протирания .
Когда рассматриваются различные схемы того , как лечить ячмень глаза , врач обязательно должен сказать о том , что выдавливания , любые травмы ячменя и желание его вскрыть раньше времени – это только вред и усиление воспалительного процесса с возможными осложнениями .
Если воспаление сильное , явно нарастает температура и возможен абсцесс , то следует подключить антибактериальные препараты для приема внутрь . Их выбирает врач на свое усмотрение исходя из ситуации .
Да и в любом случае , как лечить ячмень на глазу при наличии более чем серьезных осложнений , должен решать опытный дерматолог или окулист . В Экстренных случаях показано хирургическое вмешательство при распространении инфекции и появлении отека .
Лечение ячменя на глазу народными средствами

Если появился ячмень на глазу , то не стоит спешить с химией . Вполне можно обойтись и народным средствами . Ведь , ячмень на глазу как и простые карбункулы можно убрать . Конечно , опасность именно повредить глаз есть . Но , смотря к какой методике прибегнуть .
Итак , если ячмень на глазу лечение требует немедленно , то стоит задуматься о мыле .
Простое мыло прекрасно сушит кожу . И тут ячмень будет не исключением . Просто следует осторожно намочить кусочек мыла водой и потом натереть ячмень . Важно стараться не попасть в глаз и не вызвать слезы . Иначе будет сильно печь и потом все лечение сведется к быстрому смыванию мыла под проточной водой дабы зрение восстановилось .
Еще советуют , когда ячмень в глазу появляется , начать смазывать его уриной . Такая уринотерапия очень эффективна по мнению наших бабушек и дедушек . Но я бы все же заменил урину на ромашку и крепкий чай . Они реально снимают воспалительный процесс и ускоряют вызревание ячменя .
Нужны еще шалфей и эвкалипт . Их настои очень действенны при любых воспалительных процессах на глазах . Можно просто хлорофилиптом масляным прямо смазывать ячмень вдоль роста ресниц .
Еще чем лечить ячмень глаза ?
В народе ходит мнение , что чеснок помогает .
Но этот натуральный антибактериальный продукт может быть и опасен . Важно не переборщить . Берут ватную палочку и чеснок . Из чеснока выдавливают сок осторожно . Потом ватную палочку макают в него и очень аккуратно протирают сам ячмень . Только в глаз попадать не советую . Если такое случилось , срочно нужна проточная вода .
Еще яйцо от ячменя на глазу помогает . Точнее сухое тепло от него . Правда , можно выгребание чередовать с другими методиками . Очень эффективна спиртовая настойка прополиса . Ею протирают осторожно само основание ячменя несколько раз в день до подсыпания образования . Можно сделать мазь на масле какао и прополисе . Но она будет увлажнять больше веко и способствовать вызреванию гнойника .
Если вы активно ищете , чем лечить ячмень на глазу при отсутствии любых подручных средств , то можете просто использовать серебряную воду . Любое изделие кладут на пару часов в стакан кипяченой воды , а потом этой водой осторожно протирают больной глаз . Эффект будет обеззараживания сразу .
Еще календула с капелькой настоя прополиса может помочь в беде .
Ее же спиртовую настойку используют для локального протирания и быстрого вызревания образования . вылечить ячмень на глазу .
Из простых последних рекомендаций есть еще красная нитка . Странный , но из разговора очень действенный совет . Если глаз печет и будет ячмень , то нужно найти шерстяную красную нитку и перевязать ею средний и безымянный пальцы . При этом , если ячмень на правом глазу , то вяжут пальцы уже левой руки и наоборот .
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В мире вирусом иммунодефицита (ВИЧ) инфицировано более 30 млн человек. У 70-80% этих пациентов рано или поздно развиваются ВИЧ-ассоциированные поражения глаз. В статье рассматриваются основные клинические проявления наиболее распространенных глазных проявлений ВИЧ-инфекции и подходы к их лечению.
Поражение вспомогательных органов глаза
К вспомогательным органам глаза относятся веки, конъюнктива и слезный аппарат. Наиболее часто эти структуры поражает вирус опоясывающего герпеса (herpes zoster), саркома Капоши, контагиозный моллюск; встречается также конъюнктивальная микроваскулопатия.
Herpes zoster представляет собой везикулобуллезный дерматит, вызванный вирусом опоясывающего герпеса. Инфекция поражает глазную ветвь тройничного нерва, поэтому пациенты жалуются на интенсивную боль. Данная патология встречается у 5-15% ВИЧ-инфицированных больных, чаще у лиц моложе 50 лет. Могут также развиваться кератит , склерит, увеит, ретинит и энцефалит. Лечение заключается во внутривенном введении ацикловира (10 мг/кг 3 раза в день в течение 7 дней) с переходом на поддерживающую терапию (800 мг 3-5 раз в день рer оs). Возможно также использование фамцикловира (500 мг 3 раза в день). При неэффективности указанных препаратов рекомендуется внутривенное введение фоскарнета.
Саркома Капоши - высоковаскуляризированная безболезненная мезенхимальная опухоль, поражающая кожу и слизистые оболочки примерно у 25% ВИЧ-позитивных пациентов. У 20% таких пациентов выявляется бессимптомная саркома Капоши век или конъюнктивы, которая может иметь сходство с халазионом или субконъюнктивальным кровоизлиянием соответственно.
При саркоме Капоши эффективно облучение, хирургическое иссечение (при локализации опухоли на веках часто осложняется кровотечением), локальная криотерапия и внутриопухолевое введение винбластина. При распространенной саркоме Капоши показана системная химиотерапия.
Контагиозный моллюск - высококонтагиозный дерматит, вызываемый поксвирусами. На коже и слизистых оболочках появляются множественные безболезненные элементы небольшого размера с пупковидным вдавлением. У ВИЧ-инфицированных пациентов элементы крупнее, более многочисленные и быстрорастущие. Примерно у 5% таких больных отмечается поражение век. Сопутствующие фолликулярный конъюнктивит и поверхностный кератит для ВИЧ-инфицированных лиц нехарактерны. Лечение включает криотерапию, выскабливание, иссечение.
Конъюнктивальная микроваскулопатия
У 70-80% ВИЧ-позитивных пациентов отмечаются изменения микрососудов конъюнктивы, включающие расширение и сужение сосудов, образование микроаневризм. Эти изменения, лучше всего видимые при помощи щелевой лампы, коррелируют с появлением микроангиопатии сетчатки. В качестве причин данной патологии рассматривают повышенную вязкость плазмы, отложение в эндотелии иммунных комплексов и непосредственное поражение его ВИЧ. Лечение не показано.
Поражение переднего отдела глаза
Передний отдел глаза включает роговицу, переднюю камеру и радужку. Поражение переднего отдела встречается более чем у половины ВИЧ-инфицированных пациентов. Наиболее распространены сухой кератоконъюнктивит, инфекционный кератит и иридоциклит. При этом отмечаются боль, повышение чувствительности к свету и снижение остроты зрения.
Сухой кератоконъюнктивит отмечается у 10-20 % пациентов с ВИЧ-инфекцией, обычно на поздних стадиях заболевания. Возможно, в основе этой патологии лежит ВИЧ-индуцированное воспаление и разрушение слезных желез. Симптоматическая терапия заключается в использовании искусственных слез и специальных мазей.
Инфекционный кератит
Инфекционные поражения роговицы встречаются сравнительно редко (менее чем у 5% пациентов), но они могут приводить к стойкой потере зрения. Наиболее частая причина кератита - вирусы опоясывающего и простого герпеса. Заболевание характеризуется снижением чувствительности роговицы и повышением внутриглазного давления. Поражение кожи может быть незначительным или отсутствовать. Вирусный кератит у ВИЧ-инфицированных пациентов отличается склонностью к частому рецидивированию и сравнительной резистентностью к терапии. Лечение кератита, вызванного вирусом опоясывающего герпеса, сходно с таковым при глазном зостере; при кератите, связанном с вирусом простого герпеса, обычно эффективны более низкие дозы ацикловира, принимаемого per os (по 400 мг 5 раз в день) или фамцикловира (по 125 - 500 мг 3 раза в день). Терапия обычно длительная.
Бактериальные и грибковые поражения роговицы у ВИЧ-инфицированных больных отличаются более тяжелым течением. Для подбора лечения необходимо производить окрашивание по Граму и культуральные исследования.
Микроспоридия - облигатный внутриклеточный паразит, вызывающий у ВИЧ-позитивных пациентов гастроэнтериты, синуситы и пневмониты. Глазной микроспоридиоз встречается редко, однако может стать причиной развития точечной поверхностной кератопатии, сопровождающейся сосочковым конъюнктивитом. Микроспоридии очень сложно культивировать, но их можно выявить в эпителиальных клетках роговицы и конъюнктивы при помощи окрашивания по Гимзе или Masson. Для лечения используется итраконазол, албендазол per os и фумагиллин местно.
Иридоциклит достаточно распространен среди ВИЧ-инфицированных больных. Обычно он сопровождается ретинитом, вызванным цитомегаловирусом или вирусом опоясывающего герпеса. Выраженное воспаление передней камеры глаза нехарактерно, но может наблюдаться при токсоплазмозном и сифилитическом ретинохориоидите или редких формах бактериальных и грибковых ретинитов. Иридоциклиты могут также быть обусловлены препаратами, применяемыми для лечения оппортунистических инфекций у ВИЧ-инфицированных (рифабутин, цидофовир). И, наконец, иридоциклит может быть одним из проявлений аутоиммунного и эндогенного увеита (например, при синдроме Рейтера). Выявление иридоциклита требует применения щелевой лампы с высоким разрешением. Лечение должно быть специфично по отношению к возбудителю. Если предполагается, что в основе патологии лежит токсичность препарата, применяемого против ВИЧ, доза последнего должна быть снижена или его применение прекращено. Местное применение капель, содержащих кортикостероиды, часто оказывается эффективным, однако их назначение требует осторожности и при инфекционной природе поражения глаз обязательного сопровождения антибиотикотерапией.
Поражение заднего отдела глаза
Задний отдел глаза включает сетчатку, сосудистую оболочку, диск зрительного нерва. К типичным симптомам относятся плавающие пятна, фотопсия, дефекты поля зрения и снижение остроты зрения. Слабая реакция зрачка на свет убедительно свидетельствует о распространенном вовлечении в процесс поражения сетчатки или зрительного нерва, поэтому каждый больной с потерей зрения должен быть обследован с целью выявления такого дефекта. Диагноз устанавливают при исследовании глазного дна с использованием прямой или непрямой офтальмоскопии.
Микроангиопатия сетчатки отмечается у 50-70% ВИЧ-инфицированных пациентов. К наиболее характерным проявлениям относятся "ватообразные экссудаты", кровоизлияния в сетчатку, микроаневризмы сосудов сетчатки. Частота этих изменений возрастает при количестве CD4+-лимфоцитов менее 100 клеток в 1 мл. ВИЧ-ассоциированная микроангиопатия обычно протекает бессимптомно и является транзиторной, однако в некоторых случаях может способствовать развитию атрофии зрительного нерва с утратой цветового зрения, контрастной чувствительности и появлением дефектов полей зрения.
Инфекционный ретинит
Цитомегаловирусный ретинит возникает у 30-40% ВИЧ-инфицированных пациентов в развитых странах, обычно при количестве CD4+- лимфоцитов ниже 100 клеток в 1 мл. Пациенты жалуются на появление плавающих пятен, фотопсию, выпадение поля зрения и пелену перед глазами. В классических случаях исследование передней камеры глаза и стекловидного тела обнаруживает незначительное воспаление; на глазном дне выявляются белые включения и кровоизлияния. Зрительный нерв поражается в 5% случаев. Необходимо отметить, что применение антиретровирусной терапии привело к снижению распространенности цитомегаловирусного ретинита и в ряде случаев к изменению его течения, т.е. к снижению выраженности воспаления и самопроизвольному излечиванию при отсутствии специфической антицитомегаловирусной терапии.
В лечении цитомегаловирусного ретинита используются различные препараты (ганцикловир, фоскарнет, цидофовир) и различные способы их введения (перорально, внутривенно, в стекловидное тело), что определяется локализацией и выраженностью заболевания, возможными побочными проявлениями и эффективностью предшествующего лечения.
Ретинит, вызванный вирусом опоясывающего герпеса, занимает второе место среди причин некротического ретинита у ВИЧ-позитивных пациентов (1-4%). Изменения, выявляемые на глазном дне, сходны с таковыми при цитомегаловирусном ретините. Однако для ретинита, вызванного вирусом опоясывающего герпеса, характерны быстрое развитие, множественные поражения и вовлечение глубоких слоев сетчатки. Высок риск отслойки сетчатки, вовлечения второго глаза, быстрой и значительной потери зрения. Терапия длительная и предусматривает комбинированное применение ацикловира и ганцикловира или фоскарнета.
Токсоплазмозный ретинохориоидит развивается у 1-2% ВИЧ-позитивных пациентов. Для этого заболевания характерно развитие умеренного или выраженного воспаления, отсутствие кровоизлияний в сетчатку и возникновение на сетчатке пигментированных рубцов. В отличие от иммунокомпетентных лиц у ВИЧ-инфицированных развиваются множественные очаги, в процесс вовлекаются оба глаза. Показано проведение исследования на наличие в сыворотке специфических IgM и IgG, хотя при выраженной иммуносупрессии результаты могут быть отрицательными. В 30-50% случаев поражается также нервная система. Для лечения используется пириметамин в сочетании с сульфаниламидами или клиндамицином.
Бактериальные и грибковые ретиниты
Наиболее часто встречается сифилитическое поражение глаз (1-2%). При этом может развиваться иридоциклит или диффузное поражение глаза. В диагностике помогает исследование на наличие антител к трепонемам. В терапевтических целях показано внутривенное введение пенициллина (24 млн ед./сут в течение 7-10 дней).
Другие бактериальные и грибковые ретиниты встречаются при ВИЧ-инфекции крайне редко, как правило, у больных наркоманией и системными бактериальными и грибковыми инфекциями.
Инфекционный хориоидит составляет менее 1% среди заболеваний глаз у ВИЧ-инфицированных пациентов. Возбудителем чаще всего является Pneumocystis carinii.
Большинство описанных в литературе случаев хориоидита были идентифицированы на аутопсии, что отражает тяжесть системных инфекционных поражений.
Поражение глазницы
Орбитальные осложнения ВИЧ-инфекции встречаются редко. Наиболее распространены лимфома глазницы и целлюлит, вызванный аспергиллезной инфекцией. При лимфоме эффективны облучение и химиотерапия, при целлюлитте показано системное применение антибиотиков.
Нейроофтальмологические проявления
Встречаются у 10-15% ВИЧ-инфицированных пациентов. Чаще всего отмечаются отек диска зрительного нерва, обусловленный повышением внутричерепного давления, параличи черепных нервов, глазодвигательные нарушения и выпадения поля зрения. Основные причины подобных нарушений - криптококковый менингит, лимфома мозговых оболочек или вещества мозга, нейросифилис и токсоплазмоз. Сходные проявления характерны также для ВИЧ-индуцированной энцефалопатии и мультифокальной лейкоэнцефалопатии, вызванной JC полиомавирусом. В целях уточнения диагноза показано проведение ядерно-магнитного резонанса и люмбальной пункции с последующим цитологическим, культуральным исследованием ликвора и определением в нем различных антител и антигенов. Лечение предусматривает облучение и химиотерапию в случае лимфомы и специфическую антимикробную терапию при обнаружении инфекционного агента. Лечение ВИЧ-индуцированной энцефалопатии и мультифокальной лейкоэнцефалопатии не разработано.
Поражения глаз у детей
ВИЧ-ассоциированные поражения глаз у детей встречаются реже, чем у взрослых; в особенности это относится к цитомегаловирусному ретиниту, распространенность которого очень невелика (примерно 5%). Это может быть связано как с иным иммунным ответом на ВИЧ, так и с меньшей инфицированностью детей цитомегаловирусом. ВИЧ-инфицированные дети, однако, составляют группу повышенного риска по задержке нервно-психического развития, которая часто ассоциируется с нейроофтальмическими расстройствами. Описана также СПИД-ассоциированная эмбриопатия, которая характеризуется антимонголоидным разрезом глаз, гипертелоризмом и наличием голубых склер.
ПО МАТЕРИАЛАМ :
Cunningham ET, Margolis TP
Ocular manifestation of HIV infection
N Engl J Med 1998;339:236-44.
Консультация офтальмолога БЕСПЛАТНО при удалении халязиона, новообразований (папиллом) век, инородных тел роговиц и конъюнктивы! (цена .
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
Ячмень - инфекционное заболевание глаз с острым протеканием воспалительного процесса. Может быть вызвано попаданием возбудителей инфекции в мейбомиевую железу или фолликул ресничного волоска.
Ячмень на глазу, по сравнению с другими глазными инфекциями, встречается достаточно часто. Как свидетельствует медицинская статистика, 8 из 10 человек хоть раз в жизни болели ячменем. Заболевание отличается острым течением и ярко выраженным болевым синдромом в воспаленном глазу.
Обычно врачи-офтальмологи достаточно быстро визуально определяют данную патологию глаза.

Ячмень на глазу

Диагностика и лечение ячменя
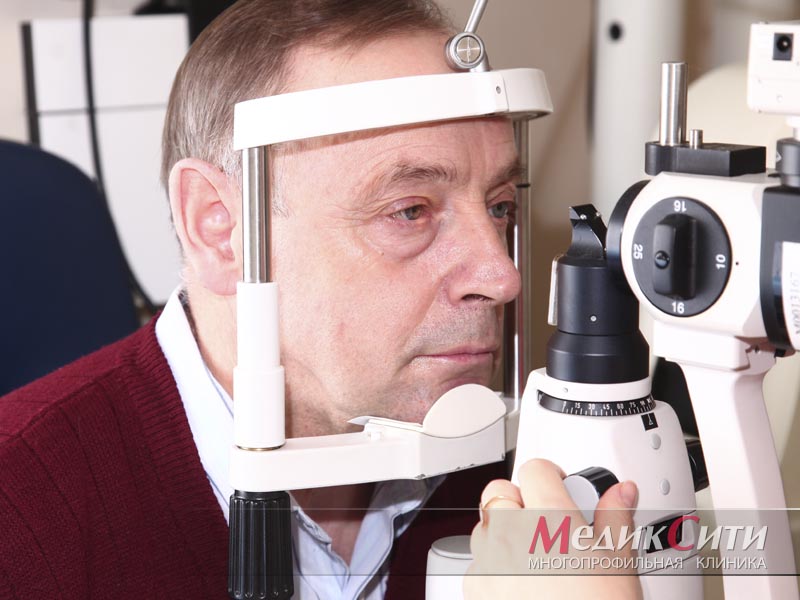
Диагностика и лечение ячменя
Не стоит недооценивать ячмень! Это не временный косметический недостаток, а инфекционное заболевание, которое необходимо лечить. В некоторых случаях ячмень может дать такие серьезные осложнения, как гнойно-септические поражения глаз.
Причины появления ячменя на глазу
Ячмень на глазу возникает из-за попадания патогенной флоры (стрептококки и золотистые стафилококки) в фолликул волоса ресницы или в сальную железу века (мейбомиеву железу). При закупоривании железы заболевание усиливается, воспаляются стенки фолликула, образуется гной.
В обычном состоянии патогенная флора присутствует в небольшом количестве на коже даже у здорового человека. Но в силу некоторых причин патогенные организмы начинают стремительно размножаться, захватывая здоровые соседние ткани. Заболевание может вызвать также клещ демодекс, который обитает в устье волосяных фолликулов. Но иногда демодекс поселяется и в мейбомиевой сальной железе. При сниженном иммунитете у человека появляются аллергические реакции на продукты жизнедеятельности клеща, вызывающие акне или ячмень на глазу.
- несоблюдение правил личной гигиены (расчесывание глаз немытыми руками, вытирание лица грязным полотенцем, использование чужой декоративной косметики);
- снижение иммунитета из-за ряда заболеваний, например, из-за ВИЧ-инфекции;
- стресс;
- заболевание сахарным диабетом;
- конъюнктивит;
- желудочно-кишечные заболевания;
- фурункулез, блефарит, себорейный дерматит, вульгарные угри т.д.

Диагностика и лечение ячменя

Диагностика и лечение ячменя
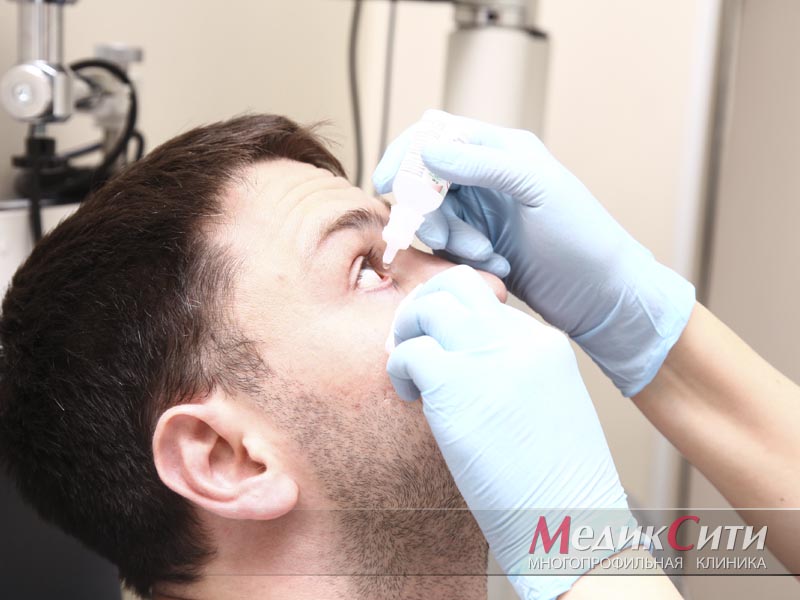
Диагностика и лечение ячменя
Симптомы ячменя на веке глаза
Различают 2 вида ячменя: наружный и внутренний.
Наружный ячмень развивается в результате воспаления цейсовых желез, расположенных в зоне корней ресниц. Эти железы производят специальный секрет для смазки и защиты поверхности глаза. Ячмень на глазу образуется в результате закупоривания железы ее же секретом и появления в этом месте инфекции.
Внутренний ячмень возникает при засорении мейбомиевых сальных желез, находящихся во внутреннем веке. При внутреннем ячмене воспаление может захватывать и хрящевую пластинку века. При частых рецидивах заболевание становится хроническим и может перейти в другое, очень неприятное глазное заболевание - халязион.
Ячмень бывает как одиночным, так и многочисленным, поражающим оба глаза. Многочисленные и часто повторяющиеся ячмени встречаются у людей со слабым иммунитетом (при онкологических заболеваниях, вирусном гепатите, ВИЧ-заболеваниях) или пожилого возраста.
Заболевание ячменем характеризуется острым течением и быстрым развитием патологического процесса. Вначале появляется зуд по краю век, сопровождающийся отечностью и болевым синдромом, который может увеличиться при нажатии на воспаленную зону. Иногда при ячмене настолько сильно отекает глаз, что человек даже не может его открыть.
При появлении многочисленных ячменей на глазу наблюдается повышенная температура, головная боль, озноб и ломота в теле, увеличение лимфатических узлов около ушей и под челюстью.
Через некоторое время на ячмене появляется гнойничок (пустула), и боль начинает стихать. При самостоятельном вскрытии ячменя гнойное содержимое начинает выходить, и признаки заболевания исчезают. Иногда воспаление может продолжаться до 7 дней.
Внутренний ячмень появляется на внутренней стороне века в толще хряща. Если вывернуть веко, можно заметить покраснение и отек конъюнктивы. Через три дня под кожей века появляется гнойный шарик желто-зеленого цвета. Самопроизвольное вскрытие ячменя происходит в области конъюнктивы. Позже в этом месте появляются листовидные грануляции.
У детей достаточно слабый иммунитет, поэтому они страдают от ячменя намного чаще, чем взрослые. При этом заболевании возникает гиперемия и отек века, в результате этого глазная щель сужается и ребенку иногда бывает сложно открыть глаз. Появление ячменя на глазу сопровождается ознобом, повышенной температурой, головной болью и резкой болезненностью воспаленного глаза.
Спровоцировать патологию могут следующие факторы: конъюнктивит, желудочно-кишечные заболевания, глистная инвазия, аллергия. Даже переохлаждение или перегрев детского организма могут стать причиной ячменя, не говоря уже о таких заболеваниях, как отит, тонзиллит, аденоиды.
Если не провести лечение ячменя на глазу, у ребенка может сильно пострадать зрение.
При появлении ячменя на глазу нужно как можно быстрее посетить врача-офтальмолога. Он выявит причину заболевания и назначит адекватное лечение.
Не следует самостоятельно выдавливать ячмень! Это может привести к таким осложнениям, как флегмона глазницы, абсцесс на веках, тромбофлебит сосудов орбитальных век, менингит и сепсис!
Диагностика заболевания
Если вас замучили частые рецидивы болезни, необходима консультация таких врачей, как дерматолог, аллерголог-иммунолог, эндокринолог, гастроэнтеролог. Возможно, понадобится сдать тест на толерантность к глюкозе и уровень глюкозы в капиллярной крови.
Выявить природу заболевания поможет исследование кала на яйца паразитов и изучение ресниц под микроскопом на выявление клеща демодекса. Для определения бактериемии необходимо сдать анализ крови на стерильность, а для выявления конкретного патогенного возбудителя - бактериологическое исследование секрета с конъюнктивы.
Лечение ячменя на глазу
Поскольку ячмень вызывается различными кокками, при этом заболевании предпочтение отдается антибиотикам - каплям или мазям. При наружном ячмене на глазу, как правило, прибегают к консервативному лечению, а при внутреннем ячмене может понадобиться оперативное вмешательство.
При рецидивирующем ячмене важно своевременно проводить курс массажа век у офтальмолога и другие меры профилактики.
Чем лечить ячмень на глазу?
Что такое ячмень с точки зрения медицины?
Наружный ячмень на верхнем или на нижнем веке— это воспаление сальных желез, открывающихся в области волосяных мешочков. Внутренний ячмень представляет собой воспаление мейбомиевых желез, которые находятся в толщине хряща века и открываются кнутри от ресниц в области так называемого интермаргинального пространства.
Причины возникновения ячменя
Возбудителями инфекции могут быть самые разнообразные бактерии, однако наиболее часто ячмень вызывается стафилококками, стрептококками и другой условно–патогенной флорой, населяющей кожу человека. Иногда веко воспаляется вследствие деятельности клеща демодекс: он имеет микроскопические размеры (до 0,5 мм) и обитает в устьях волосяных фолликулов, в том числе и ресниц, не вызывая при этом никаких заболеваний. Однако при создании неблагоприятных условий, например, при возникновении аллергической реакции на продукты жизнедеятельности клеща, может развиться воспаление, и, при присоединении гноеродной микрофлоры, появиться ячмень.
Сам ячмень начинает формироваться тогда, когда в результате воспаления закупориваются выводные протоки желез. Проникновению стафилококков и другой условно–патогенной микрофлорыспособствуют:
- пренебрежение правилами личной гигиены;
- контакт с ресницами и веками грязными руками;
- интенсивное расчесывание век, что приводит к их микротравматизации;
- сомнительное качество используемой декоративной косметики;
- использование туши для ресниц или карандаша для подводки глаз, которыми пользовался другой человек;
- состояние иммунодефицита.
При снижении защитных сил организма активизируется патогенная флора, которая может привести к воспалению сальных желез и образованию ячменя. Как правило, это наблюдается в случае следующих заболеваний и состояний:
- инфицирование вирусом иммунодефицита человека (ВИЧ);
- наличие хронических очагов инфекции — холецистит, кариес, гайморит, гепатит, синусит и т.п.;
- сахарный диабет. особенно субкомпенсированная и декомпенсированные формы;
- некоторые глистные инвазии — трихинеллез, аскоридоз;
- заболевания, вызванные простейшими — токсоплазмоз;
- вирусные инфекции — краснуха;
- болезни кожи — фурункулез, себорейный дерматит;
- воспаление глаза — конъюнктивит, блефарит.
Симптомы ячменя у детей и взрослых

- зуд наружного края век;
- покраснение на нижнем или верхнем веке;
- боль, усиливающаяся при надавливании на проблемный участок;
- припухлость века.
В зависимости от общего состояния организма и характера возбудителя может формироваться один или несколько воспалительных очагов — ячменей. В это время у ребенка появляется плаксивость, раздражительность, при возникновении зуда он пытается почесать глаза или тереть их кулачками, а при болях — с плачем отталкивает руки взрослых от век.
Общие симптомы наиболее часто развиваются при одновременном появлении нескольких ячменей. В этом случае достаточно часто возникает температура, головная боль, общая слабость и повышенная утомляемость.
Если с самого начала ячмень выглядит на веке подобно маленькой покрасневшей точке возле ресницы, то спустя несколько дней он приобретает вид сформировавшейся и наполненной гноем пустулы, которая вскоре самостоятельно вскрывается. После этого общее состояние нормализуется, боли уходят, а образовавшаяся ранка постепенно заживает.
В случае внутреннего ячменя воспаление наблюдается в толще хряща века, что проявляется покраснением и отечностью конъюнктивы. Спустя 3–4 дня через слизистую оболочку внутренней поверхности века начинает просвечиваться полость с гноем, которая или самостоятельно вскрывается, или рассасывается. Если такой ячмень возникает достаточно часто, то на внутренней поверхности века может образоваться халазион — закупоренная железа с ее содержимым (пальпируется в виде небольшого безболезненного шарика).
Что делать
При подозрении на ячмень лучше всего обратиться за помощью к врачу–офтальмологу. После детального осмотра и выяснения обстоятельств заболевания доктор сможет назначить соответствующее лечение. Если ячмень появляется у человека регулярно, то офтальмолог назначит дополнительное обследование, включающее:
- Консультации смежных специалистов (например, иммунолога, ЛОР–врача, эндокринолога).
- Развернутые клинические и биохимические анализы, исследование соскоба кожи на предмет выявления демодекса.
- Анализ кала, крови для выявления гельминтов.
- Бактериологический посев для выявления возбудителя.
- Анализ крови на стерильность.
Как можно быстро вылечить ячмень

Быстро избавиться от ячменя можно на ранней стадии формирования гнойника, когда на веке отмечается лишь небольшое точечное покраснение. В этом случае достаточно его прижечь медицинским спиртом или зеленкой. Данную процедуру лучше всего делать в условиях медицинского учреждения, чтобы спирт не попал на слизистые оболочки глаза. После прижигания можно закапать глаз, используя антибактериальные глазные капли или заложить за веко мазь.
При внутреннем ячмене или множественном образовании гнойников лечение проводится в условиях стационара, используя методы хирургического вмешательства (вскрытие очага), а также последующим курсом антибиотикотерапии и приема общеукрепляющих препаратов. Как правило, для этих целей обычно используют антибиотики группы защищенных пенициллинов, гентамицин, эритромицин, цефалоспорины. Из общеукрепляющих медикаментозных средств назначают тиосульфат натрия, витаминотерапию.
Лечение ячменя в домашних условиях
Как правило, если появился единичный ячмень, то его лечение проводят амбулаторно. Самое главное правило — самостоятельно не выдавливать гнойный стержень, так как в этом случае существует вероятность проникновения инфекции вглубь тканей, что может привести к формированию гнойничков на веках, развитию флегмоны глазниц, тромбофлебиту сосудов, заражению крови и воспалению мозговых оболочек. Поэтому лечение на дому сводится к приему лекарств, закапывании глаз теми средствами, которые порекомендовал офтальмолог.
Кроме этого желательно придерживаться полноценного сбалансированного питания и выпивать достаточное количество жидкости, а также чаще находиться на свежем воздухе. Это укрепляет защитные силы организма, что поможет быстрее справиться с инфекцией.
На весь период лечения желательно полностью отказаться от курения и употребления алкоголя.
Какими лекарствами можно убрать ячмень?
Чем лечить ячмень? В первую очередь, это различные глазные капли, обладающие противомикробной активностью: альбуцид, капли с левомицетином, эритромицином, тобрамицином. Рекомендованное врачом средство следует закапывать в конъюнктивальный мешок через каждые 3–4 часа, если офтальмологом не были даны другие рекомендации.
Мазь от ячменя — это еще одна форма лекарственных препаратов, которые широко назначаются при данном заболевании. Как правило, с этой целью пользуются эритромициновой или тетрациклиновой мазью, а также антибактериальными гелями. Данные средства наносят на кончик мизинца, предварительно вымыв руки, и затем, осторожно оттянув за ресницы край нижнего века, закладывают за него (при этом пациент должен смотреть вверх, чтобы не попасть пальцем в зрачок).
Чем предлагает лечить ячмень народная медицина?
Некоторые народные средства также оказываются хорошим дополнением к уже проводимому лечению. Чаще всего при ячмене рекомендуется промывание глаза заваркой черного чая или отваром ромашки. По мере созревания ячменя можно прикладывать к глазу сухое тепло (небольшой мешочек с прогретой солью, отварной картофель, завернутый в стерильную ватку или марлю, сваренное яйцо). Однако при использовании любого из перечисленных средств следует предварительно проконсультироваться с доктором, чтобы избежать возможных побочных явлений.
Читайте также:


