Вирус иммунодефицита человека вич и синдром приобретенного иммунодефицита спид
СИНДРОМ ПРИОБРЕТЕННОГО ИММУНОДЕФИЦИТА (СПИД), – завершающая стадия ВИЧ-инфекции – хронического заболевания, вызываемого вирусом иммунодефицита человека.
В чем опасность ВИЧ-инфекции.
Источник инфекции
– инфицированные люди, которыми могут быть и больные со всеми клиническими проявлениями СПИДа и вирусоносители, т.е. внешне здоровые люди, в крови которых циркулирует вирус.
История.
Пути передачи вируса.
На настоящее время выявлены следующие пути заражения ВИЧ-инфекцией:
при переливании зараженной крови и некоторых ее препаратов;
через загрязненные кровью медицинские инструменты, а также инструменты для инъекций (шприцы, иглы и т.д.);
Вирус ВИЧ не стабилен и способен жить только в жидкостях организма человека и только внутри клеток. В связи с этим не существует опасности заразиться при поцелуях и бытовых контактах, при пользовании общим туалетом, через укусы насекомых, через слюну, питьевую воду и пищевые продукты.
Эпидемиологическая ситуация.
Распространение ВИЧ-инфекции носит эпидемический характер во многих странах мира, и некоторые из них уже испытывают на себя тяжелые экономические и социальные последствия эпидемии, связанные с большими человеческими потерями и дорогостоящим лечением. Примерно 70% всех людей, живущих с ВИЧ/СПИДом, проживают в странах Африки к югу от Сахары. Во многих странах этого континента эпидемия приобрела характер гуманитарной катастрофы, миллионы детей осиротели или потеряли хотя бы одного родителя в связи с эпидемией СПИДа. В настоящее время страны Восточной Европы и бывшего Советского Союза испытывают на себе самую быстрорастущую эпидемию ВИЧ в мире. По оценкам специалистов, только в 2001 году в регионе заразилось около 250 000 человек. В Российской Федерации распространение ВИЧ-инфекции стало стремительно расти с 1996. По некоторым предположениям, к концу 2002 реальное число людей, живущих с ВИЧ/СПИДом в России может приблизиться к 1 миллиону. Как и во многих других странах бывшего Советского Союза, пока преобладающее большинство заразившихся (93%) – потребители инъекционных наркотиков, но с каждым годом возрастает число лиц, инфицировавшихся половым путем. В 2001 преобладающее большинство людей, живущих с этой инфекцией, составляли молодые люди в возрасте от 15 до 30 лет. ВИЧ быстро распространяется и в других странах региона, однако в России и на Украине это распространение происходит самыми быстрыми темпами в мире.
Клиническая картина ВИЧ-инфекции.
Заражение человека ВИЧ происходит при попадании вируса непосредственно в кровь или через поврежденные слизистые оболочки. Спустя несколько недель после инфицирования у некоторых людей могут появиться симптомы, напоминающие грипп или сильную простуду – повышение температуры, боль в горле, увеличение лимфоузлов, изредка – сыпь на коже. Затем в течение длительного периода клинические проявления болезни отсутствуют. По прошествии этого бессимптомного периода, который может длиться от нескольких месяцев до нескольких лет, у инфицированных людей начинают увеличиваться лимфатические узлы, а еще через несколько лет на фоне нарушенного иммунитета развиваются различные бактериальные, вирусные, грибковые инфекции и/или опухолевые процессы. Также характерны постоянная лихорадка, хроническая диарея (жидкий стул) и большая потеря в весе (истощение).
Диагностика.
По внешнему виду человека невозможно определить, что он заражен ВИЧ. Люди, инфицированные этим вирусом, могут и сами не подозревать о своем заражении.
Диагностика ВИЧ-инфекции – комплексный процесс, основанный на данных лабораторного, клинического и эпидемиологического обследования, причем главную роль в постановке диагноза играет лабораторное исследование крови. В анализе крови выявляется наличие антител к вирусу – то есть особых белковых веществ, которые вырабатываются организмом в ответ на заражение ВИЧ. Положительный результат анализа на антитела к ВИЧ свидетельствует только о заражении ВИЧ-инфекцией, а не о заболевании СПИДом.
Анализ на наличие антител к ВИЧ может иметь принципиальное значение при принятии решения в отношении планирования семьи, карьеры, сексуального поведения и т.д.
Профилактика.
Свойства вируса иммунодефицита человека и пути его передачи определяют способы профилактики и предупреждения дальнейшего распространения инфекции.
ВИЧ не стоек во внешней среде, быстро погибает при кипячении и под воздействием таких дезинфицирующих веществ, как например, раствор хлорной извести. Проведение стандартных мероприятий по обеззараживанию медицинского инструментария в больничных условиях, тестирование на наличие антител всех порций донорской крови и других биологических жидкостей эффективно предупреждают распространение вируса в лечебных учреждениях.
Для предупреждения передачи половым путем крайне эффективным способом является использование презервативов. Разнообразные программы полового воспитания, нацеленные на отсрочку начала половой жизни, сохранение верности партнеру и использование презерватива также доказали свою результативность во многих странах мира.
Прием современных препаратов позволяет значительно снизить (2–10%) риск инфицирования ребенка от ВИЧ-положительной матери.
Лечение.
В последние годы разработаны препараты, позволяющие остановить прогрессирование болезни и обеспечить инфицированным людям эффективную полноценную жизнь в обществе. Однако стоимость такого лечения (комбинированная высокоактивная терапия) крайне высока и лишь немногие страны в состоянии предоставить его своим гражданам. Кроме того, у больных могут возникать тяжелые побочные эффекты лечения, что иногда заставляет прекращать прием лекарств. Большим препятствием является также и развитие устойчивости вируса к применяемым медикаментам. Тем не менее, прогресс, достигнутый наукой в области лечения ВИЧ/СПИДа за последние десять лет, позволяет надеяться на решение многих из этих проблем в обозримом будущем.
ВИЧ-инфекция и ее последствия, приводящие к возникновению СПИДа, одна из драматических проблем нашего времени.
Среди причин, обуславливающих неблагоприятную ситуацию, сложившуюся в отношении ВИЧ и СПИДа, – социальные проблемы, низкий уровень сознательности, отсутствие знаний о заболеваниях, передающихся половым путем, непонимание индивидуального риска и последствий заболевания, группы высокого риска (лица, употребляющие инъекционные наркотики, гомосексуалисты).
ВИЧ-инфекция является одной из самых актуальных проблем не только в России, но и во всем мире.
1987 - первый больной ВИЧ-инфекцией гражданин СССР. Эпидемиологическое расследование этого случая выявило 23 инфицированных ВИЧ россиян.
По данным UNAIDS за 30 лет с начала эпидемии СПИД унес более 30 миллионов жизней, более 60 миллионов человек были инфицированы ВИЧ, 16 миллионов детей остались без родителей.
Количество ВИЧ-инфицированных в России за 2017 год - примерно - 950 000 человек, уже умерло - 220 000 человек.
До сих пор этим вирусом ежедневно заражаются более 7 тысяч человек, включая 1 тысячу детей.
Медицинские аспекты ВИЧ-инфекции-СПИДа
 |
 |
В каких случаях необходимо пройти обследование на ВИЧ?

Лихорадка по неизвестным причинам, более 1 месяца.
Увеличение двух и более групп лимфатических узлов на протяжении 1 месяца по неизвестной причине.
Непрекращающаяся диарея в течение 1 месяца.
Необъяснимая потеря массы тела на 10 и более процентов;
Затяжные и рецидивирующие пневмонии или пневмонии, не поддающиеся обычной терапии;
Затяжные и рецидивирующие гнойно-бактериальные, паразитарные заболевания, сепсис;
Женщины с хроническими воспалительными заболеваниями женской репродуктивной системы неясной этиологии;
Признаки кандидоза (молочницы) в ротовой полости.
Обширные герпетические высыпания с нехарактерной локализацией.
Если имел место незащищенный половой контакт с новым партнером или если порвался презерватив.
Человек подвергся сексуальному насилию.
Если постоянный половой партнер имел половые контакты с другим человеком.
Если прошлый или настоящий половой партнер инфицирован ВИЧ.
Если для создания пирсинга или татуировок были использованы иглы, уже бывшие в употреблении.

Важнейшей действенной мерой борьбы с ВИЧ-инфекцией является профилактика!
Профилактика ВИЧ-инфекции должна проводиться комплексно в отношении источников вируса, механизмов, путей и факторов передачи, а также восприимчивого населения, включая лиц из уязвимых групп населения.
Как избежать заражения?
Зная основные пути передачи ВИЧ-инфекции человек должен:
использовать личные средства гигиены – бритву, маникюрные принадлежности и др.
при прокалывании ушей использовать только стерильные инструменты
не пробовать инъекционные наркотические вещества
всегда при себе иметь барьерные средства контрацепции (презервативы). Не вступать в незащищенные половые отношения, в ранние половые отношения, исключить половые контакты с лицами, сексуальное прошлое которых неизвестно.

Необходим тщательный контроль переливаемой крови и ее препаратов.
ВИЧ -инфицированным женщинам не рекомендуется иметь детей, так как риск передачи инфекции младенцу очень высок, и врачи не всегда могут спасти его от заражения.
Персонал парикмахерских, тату-салонов должен быть информирован о способах стерилизации инструментов.
Организация диспансерного наблюдения за ВИЧ-инфицированными.
Своевременное выявление и установление диагноза ВИЧ
Обследование доноров крови
Профилактическая работа с уязвимыми группами населения
Гигиеническое воспитание населения (предоставление информации о методах профилактики, о симптомах заболевания)
В ЛПУ должны иметь для больных и посетителей специальную наглядную агитацию по предупреждению заражения ВИЧ, информацию о деятельности медицинских учреждений и общественных организаций, оказывающих помощь инфицированным ВИЧ.
Учебные программы образовательных учреждений (школы, вузы) должны включать вопросы профилактики ВИЧ.
В рамках Всемирного дня борьбы со СПИДом в учебных учреждениях должны проводиться классные часы, внеклассные мероприятия по данной теме.
Особенно актуальна профилактика ВИЧ-инфекции в хирургии и стоматологии, где повышен риск заражения.
Безопасное оборудование места работы с пробами крови, инструментами
Использовать тщательно продезинфицированных инструментов и приспособлений
Работа только в одноразовых медицинских перчатках
Проблема распространения ВИЧ-инфекции является актуальной на протяжении 30 лет. Несмотря на предпринимаемые усилия переломить ход развития эпидемии пока не удалось.
Иммунодефицит — это когда иммунитет ослаб и просто нужно пить витамины?
Нет, настоящий иммунодефицит — это серьезное заболевание, при нем в организме часто появляются инфекционные заболевания, которые протекают тяжело. Речь совсем не про ОРВИ. Иммунодефицитом врачи также называют состояние, при котором один или несколько факторов иммунной системы перестают защищать организм. В целом термин можно назвать собирательным, потому что причины, по которым эти факторы перестают работать, могут быть разными.
Глобально иммунодефициты можно разделить на три группы.
Их не стоит бояться, врачи определяют их как нормальное состояние человека. Физиологические иммунодефициты сигнализируют, что организм проходит через разные этапы жизнедеятельности. Они могут быть в детстве, во время беременности или в старости. Лечить их не нужно, просто важно понимать, что в это время люди болеют чаще. Поддерживать организм в эти периоды можно только с помощью вакцинации и здорового образа жизни.
- Первичные иммунодефициты (ПИД)
Они возникают чаще всего в результате генетической поломки. Допустим, ребенок рождается с поломанным участком гена, отвечающего за какой-то из компонентом иммунной системы. В таком случае у него может не быть определенных клеток или белковых факторов, из-за этого ребенок начинает часто и тяжело болеть.
Современной медицине известно более 250 видов ПИД. Британское общество иммунологии отмечает, что в мире насчитывается около 6 миллионов людей с этим заболеванием, однако точное количество больных с ПИД установить невозможно — порядка 70—90 % из них остаются не диагностированными. Группа исследователей следила за жизнью 235 пациентов с первичным иммунодефицитом на протяжении 22 лет, за это время 32 из них умерли.
В России один из 500 россиян рождается с первичным иммунодефицитом. В российском регистре Национальной ассоциации экспертов в области ПИДС состоит 3017 пациентов.
Само название говорит о том, что изменения в иммунной системе появились не при рождении, а вторично — в результате какого-то патологического процесса или воздействующих факторов. Яркий пример вторичного иммунодефицита — это люди с ВИЧ-инфекцией. Изначально здоровый человек инфицируется вирусом, поражающим клетки иммунной системы, в результате развивается иммунодефицит. К этой же группе могут относиться пациенты с онкологическими заболеваниями, получающие химиотерапию. Вторичный иммунодефицит, как правило, протекает на фоне других заболеваний. Развитие иммунодефицитного состояния затрудняет их лечение, способствует формированию осложнений. Помимо ВИЧ к этой группе можно отнести лучевую болезнь, лимфопролиферативные заболевания, то есть связанные с клетками лимфоидной природы. Вторичный иммунодефицит, в отличие от ПИД, может пройти без лечения, например, если исчезнет воздействующий фактор.
Может ли человек с первичным иммунодефицитом вылечиться?
У некоторых людей с ПИД действительно нет шансов на полное выздоровление. Медицина может предложить им только поддерживающую терапию, направленную на борьбу с инфекцией. Но случается, что у самых тяжелых пациентов с первичным иммунодефицитом есть шанс на полное выздоровление. Это может произойти благодаря трансплантации гемопоэтических стволовых клеток от донора. Поэтому важно, чтобы как можно больше человек вступали в регистр доноров костного мозга.
Насколько опасны вторичные иммунодефициты?
Если говорить о ВИЧ, то без антиретровирусной терапии прогноз неблагоприятный. У человека могут развиться не только тяжелые инфекции, но и онкологические заболевания на последних стадиях (уже при СПИДе). Если говорить о вторичных иммунодефицитах, которые формируются в результате химиотерапии, то они проходят самостоятельно, как только заканчивается курс лечения.
Иммунодефициты легко распознать? Бывает ли, что врачи начинают лечить здоровых людей, думая, что у них иммунодефицит?
Важно понимать, что иммунодефицит — это тяжело протекающие инфекционные заболевания бактериального, грибкового и вирусного характера. И речь не про ОРЗ и ОРВИ. У людей с ним зачастую в анамнезе несколько пневмоний, синуситов, абсцессов, тяжелый кандидоз кожи и слизистых, тяжелое течение герпетических вирусов.
Более 20 лет назад в мире началась эпидемия самого страшного и непонятного вирусного заболевания современности – СПИДа. Его заразность, стремительное распространение и неизлечимость снискали заболеванию славу "чумы ХХ века".
История возникновения
Синдром приобретенного иммунодефицита (СПИД, AIDS по-английски), вызываемый вирусом иммунодефицита человека (ВИЧ), является смертельной болезнью, средств для лечения которой в настоящее время не существует.
Некоторые ученые считают, что вирус ВИЧ был передан от обезьян к человеку примерно в 1926 году. Последние исследования показывают, что человек приобрел этот вирус в Западной Африке. До 1930-х годов вирус никак не проявлял себя. В1959 году в Конго умер мужчина.Позднейшие исследования медиков, проанализировавших его историю болезни, показали, что, возможно, это был первый зафиксированный в мире случай смерти от СПИДа. В 1969 году в США среди проституток были зафиксированы первые случаи болезни, протекавшей с симптомами СПИДа. Тогда медики не обратили на них особого внимания, посчитав редкой формой пневмонии. В 1978 году у гомосексуалистов в США и Швеции, а также среди гетеросексуальных мужчин в Танзании и на Гаити были обнаружены симптомы одного и того же заболевания.
И только в 1981 году Центр по контролю и профилактике болезней (CDC) сообщил о выявлении у молодых гомосексуалистов в Лос-Анджелесе и Нью-Йорке новой болезни. В США было выявлено около 440 носителей вируса ВИЧ. Около 200 из этих людей умерли. Так как большинство больных были гомосексуалистами, новая болезнь получила название "Иммунодефицит, передаваемый гомосексуалистами" (Gay Related Immuno Deficiency – GRID) или "Гомосексуальный рак" (A Gay Cancer).
Иммунный дефицит (снижение иммунитета), от которого страдали заболевшие СПИДом, ранее встречался только как врожденный порок недоношенных новорожденных детей. Врачи установили, что у этих больных снижение иммунитета не было врожденным, но было приобретено в зрелом возрасте.
В 1983 году французским ученым Монтанье была установлена вирусная природа болезни. Он обнаружил в удаленном у больного СПИДом лимфатическом узле вирус, назвав его LAV (lymphadenopathy associated virus).
24 апреля 1984 года директор Института вирусологии человека Мэрилендского университета доктор Роберт Галло объявил о том, что он нашел истинную причину СПИДа. Ему удалось выделить вирус из периферической крови больных СПИДом. Он изолировал ретровирус, получивший название HTLV-III (Human T-lymphotropic virus type III). Эти два вируса оказались идентичными.
В 1985 году было установлено, что ВИЧ передается через жидкие среды тела: кровь, сперму, материнское молоко. В том же году был разработан первый тест на ВИЧ, на основе которого в США и Японии начали проверять на ВИЧ донорскую кровь и ее препараты.
В 1986 году группа Монтанье объявила об открытии нового вируса, который получил название HIV-2 (ВИЧ-2). Сравнительное изучение геномов ВИЧ-1 и ВИЧ-2 показало, что в эволюционном плане ВИЧ-2 далеко отстоит от ВИЧ-1. Авторы высказали предположение, что оба вируса существовали задолго до возникновения современной эпидемии СПИДа. ВИЧ-2 был впервые выделен в 1985 году от больных СПИДом в Гвинее-Бисау и Островах Зеленого Мыса. Исследования показали, что обусловленные ВИЧ-2 и ВИЧ-1 заболевания являются самостоятельными инфекциями, так как имеются различия в особенностях возбудителей, клинике и эпидемиологии.
В 1987 году Всемирная Организация Здравоохранения утвердила название возбудителя СПИД – "вирус иммунодефицита человека" (ВИЧ, или в английской аббревиатуре HIV).
В 1987 году была учреждена Глобальная программа ВОЗ по СПИДу, а Всемирной ассамблеей здравоохранения принята глобальная стратегия борьбы со СПИДом. В этом же году в ряде стран внедряется в лечение больных первый противовирусный препарат – азидотимидин (зидовудин, ретровир).
Необходимо подчеркнуть, что ВИЧ и СПИД не синонимы. СПИД – понятие более широкое и означает дефицит иммунитета. Такое состояние может возникнуть в результате самых различных причин: при хронических истощающих заболеваниях, воздействии лучевой энергии, у детей с дефектами иммунной системы и у больных старческого возраста с инволюцией иммунной защиты, некоторых медикаментозных и гормональных препаратов. В настоящее время название СПИД применяется для обозначения только одной из стадий ВИЧ-инфекции, а именно манифестной ее стадии.
ВИЧ-инфекция - новое инфекционное заболевание, называвшееся до открытия ее возбудителя как синдром приобретенного иммунодефицита (СПИД). ВИЧ-инфекция - прогрессирующее антропонозное инфекционное заболевание, с кровоконтактным механизмом заражения, характеризующееся специфическим поражением иммунной системы с развитием тяжелого иммунодефицита, который проявляется вторичными инфекциями, злокачественными новообразованиями и аутоиммунными процессами.
Источником ВИЧ-инфекции является больной СПИДом человек или бессимптомный вирусоноситель. Основной механизм передачи инфекции – кровоконтактный. Болезнь передается при половых контактах, особенно гомосексуальных; от инфицированной матери к ребенку в период беременности через плаценту, во время родов, при грудном вскармливании от матери к плоду; через бритвенные приборы и другие колюще-режущие предметы, зубные щетки и т. п. Эпидемиологи ВИЧ не допускают существования воздушно-капельного и фекально-орального путей передачи, так как выделение ВИЧ с мокротой, мочой и калом весьма незначительно, а также незначительно и число восприимчивых клеток в желудочно-кишечном тракте и дыхательных путях.
Существует и искусственный путь передачи: при лечебно-диагностических манипуляциях путем проникновения вируса через поврежденную кожу, слизистые оболочки (транс¬фузии крови и ее препаратов, трансплантации органов и тканей, инъекции, операции, эндоскопические процедуры и т. п.), искусственном оплодотворении, при внутривенном введении наркотических веществ, выполнении различного рода татуировок.
В группу риска входят: пассивные гомосексуалисты и проститутки, у которых более вероятны повреждения слизистых оболочек в виде микротрещин. Среди женщин основную группу риска составляют наркоманки, вводящие наркотики внутривенно. Среди больных детей 4/5 составляют дети, матери которых больны СПИДом, инфицированы ВИЧ или принадлежат к известным группам риска. Второе по частоте место занимают дети, которым производили гемотрансфузии, третье – больные гемофилией, медицинский персонал, имеющий профессиональный контакт с кровью и другими биологическими жидкостями ВИЧ-инфицированных пациентов.
Вирус иммунодефицита может существовать в организме человека в течение десяти – двенадцати лет, никак себя не проявляя. А на начальные признаки его проявления многие люди не обращают должного внимания, принимая их за симптомы других, на первый взгляд не опасных заболеваний. Если вовремя не начать процесс лечения, наступает конечная стадия ВИЧ – СПИД. Вирус иммунодефицита может стать базой для развития других болезней, носящих инфекционный характер. Наряду с риском развития СПИДа повышается и риск появления других инфекционных заболеваний.
Симптомы
Лихорадка более 1 месяца, диарея более 1 месяца, необъяснимая потеря массы тела на 10% и более, пневмонии затяжные, рецидивирующие или не поддающиеся стандартной терапии, постоянный кашель более 1 месяца, затяжные, рецидивирующие вирусные, бактериальные, паразитарные болезни, сепсис, увеличение лимфоузлов двух и более групп свыше 1 месяца, подострый энцефалит, слабоумие у ранее здоровых людей.
Последняя стадия – СПИД – протекает в трех клинических формах: онко-СПИД, нейро-СПИД и инфекто-СПИД. Онко-СПИД проявляется саркомой Капоши и лимфомой головного мозга. Нейро-СПИД характеризуется разнообразными поражениями ЦНС и периферических нервов. Что касается инфекто-СПИДа, то он проявляется многочисленными инфекциями.
При переходе ВИЧ в заключающую стадию - СПИД - симптомы заболевания становятся более явными. Человека все чаще и чаще начинают поражать различные заболевания, такие как пневмония, туберкулез легких, вирус герпеса и другие заболевания, получившие название оппортунистические инфекции. Именно они и ведут к самым тяжелым последствиям. В это время вирус иммунодефицита становится тяжелейшим заболеванием. Бывает, что состояние больного настолько тяжелое, что человек даже не в состоянии вставать с постели. Такие люди чаще всего даже не подлежат госпитализации, а находятся дома под присмотром близких им людей.
Диагностика
Основным методом лабораторной диагностики ВИЧ-инфекции является обнаружение антител к вирусу с помощью иммуноферментного анализа.
Лечение
На современном этапе развития медицины лекарства, способного полностью вылечить это заболевание, не существует. Однако, при своевременном начале лечения ВИЧ можно надолго отодвинуть момент перехода вируса иммунодефицита в развитие СПИДа, а следовательно и продлить более-менее нормальную жизнь больному.
Уже разработаны схемы лечения, которые могут существенно замедлить развитие заболевания, а так как инфекция протекает в большинстве случаев длительно, то можно надеяться на создание за это время эффективных лечебных средств.
Что такое СПИД? Что вызывает СПИД?
СПИД является аббревиатурой от синдрома приобретенного иммунодефицита. «Вирус иммунодефицита человека (ВИЧ) вызывает СПИД и представляет собой самую позднюю стадию ВИЧ-инфекции.


Тщательное расследование помогло ученым определить, откуда взялся ВИЧ. Исследования показали, что ВИЧ впервые возник в Африке. Он распространился от нечеловеческих приматов к людям в начале 20-го века, возможно, когда люди вступали в контакт с зараженной кровью во время охоты на шимпанзе. Проверяя хранимые образцы крови, ученые обнаружили прямые доказательства заражения человека еще в 1959 году.
После заражения ВИЧ-инфекция передается половым путем от человека к человеку. Когда зараженные люди перемещались, вирус распространялся из Африки в другие районы мира. В 1981 году американские врачи заметили, что большое количество молодых людей умирают от необычных инфекций и рака. Первоначально жертвами в США были преимущественно мужчины-геи, возможно, потому, что вирус случайно попал в эту популяцию первым в этой стране и потому, что вирус легко передается во время анального контакта. Однако важно отметить, что гетеросексуальная активность и контакт с инфицированной кровью или выделениями также эффективно передает вирус. В Африке, которая остается центром пандемии СПИДа, большинство случаев передается гетеросексуально. В 1991 году новость о том, что Мэджик Джонсон заразился ВИЧ гетеросексуально, помогла стране осознать, что инфекция не ограничивается мужчинами, имеющими половые контакты с мужчинами. В настоящее время в США примерно 27% новых случаев ВИЧ-инфекции являются результатом гетеросексуальной передачи.
Другими важными факторами в первые дни СПИДа была передача из крови путем инъекционного употребления наркотиков с совместным использованием иглы и переливания крови и компонентов крови. До того, как стала возможной проверка на наличие вируса донорской крови, переливания крови заразили ВИЧом многих оперированных больных и больных гемофилией.
За годы, прошедшие с тех пор, как люди впервые обнаружили вирус, ВИЧ распространился по всему миру и является одной из основных причин инфекционной смертности во всем мире. Статистические данные Всемирной организации здравоохранения показывают, что приблизительно 1,5 миллиона человек ежегодно умирают от СПИДа, и 240 000 из них — дети. Во всем мире половина ВИЧ-инфицированных — женщины. Две трети текущих случаев находятся в странах Африки к югу от Сахары.
В США более 1 миллиона человек инфицированы ВИЧ, и около 40 000 ежегодно заражаются вновь. За эти годы более 600 000 человек в США умерли от СПИДа.
На начало 2017 года общее число случаев ВИЧ-инфекции среди граждан России достигло 1 114 815 человек. А по расчетам международной организации ЮНЕЙДС в России более 1 500 700 ВИЧ-инфицированных, более того, согласно расчетам американских и швейцарских ученых в России на декабрь 2017 проживало более 2 миллионов больных ВИЧ-инфекцией.
Симптомы и признаки СПИДа
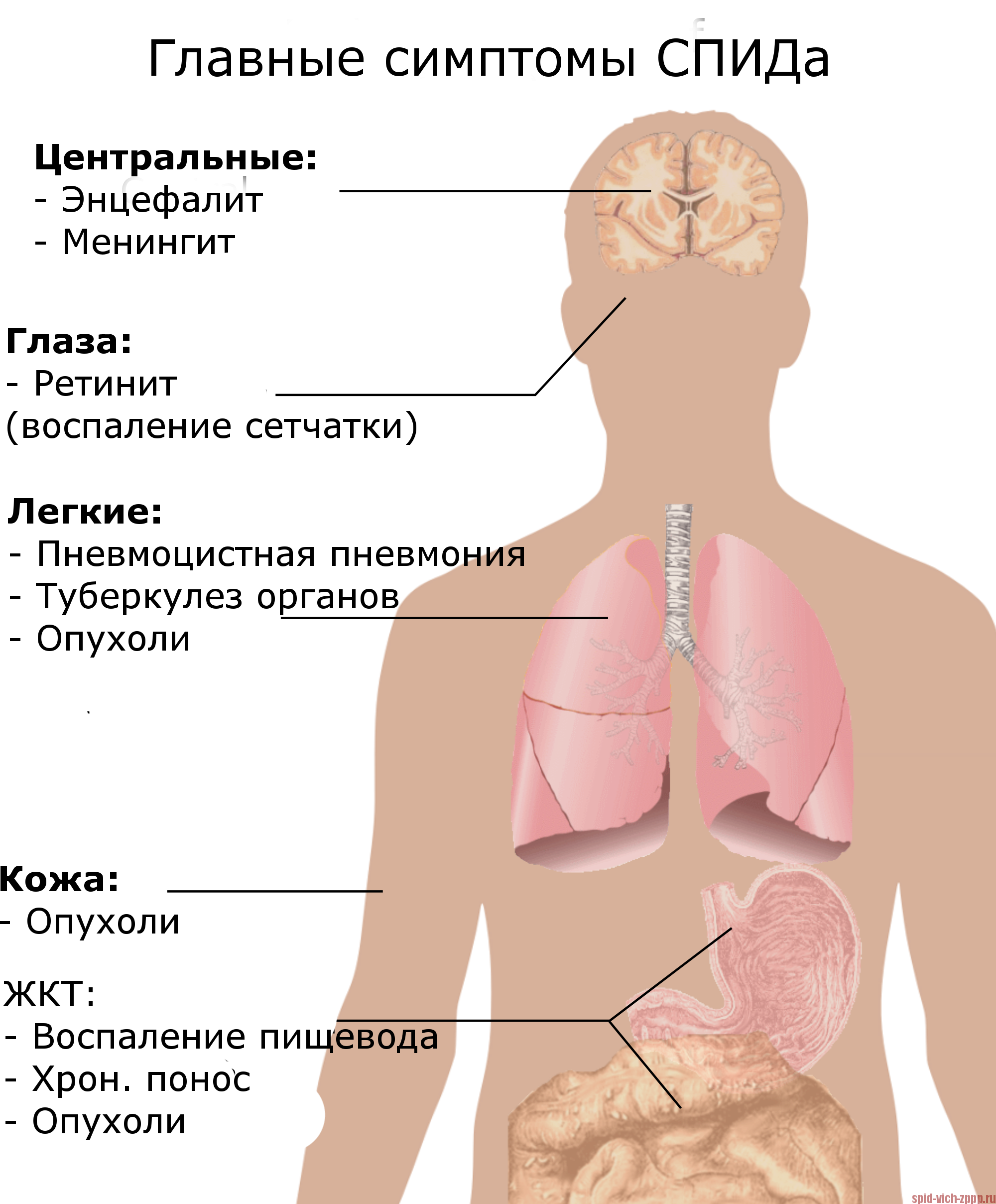
| Таблица 1: Определяющие СПИД состояния. |
|
Значительная, необъяснимая потеря веса также является определяющим СПИД состоянием. Поскольку такие распространенные заболевания, как рак или другие вирусные заболевания, такие как инфекционный мононуклеоз, также могут вызывать потерю веса и усталость, иногда врачу легко игнорировать возможность заражения ВИЧ/СПИДом. Люди без СПИДа могут иметь некоторые из этих состояний, особенно более распространенная инфекция с подобными симптомами — туберкулез.
У людей со СПИДом могут развиться симптомы пневмонии из-за Pneumocystis jiroveci, которая редко появляется у людей с нормальной иммунной системой. Они также чаще болеют пневмонией из-за распространенных бактерий. Во всем мире туберкулез является одной из наиболее распространенных инфекций, связанных со СПИДом. Кроме того, у людей со СПИДом могут развиться судороги, слабость или психические изменения в результате токсоплазмоза, паразита, поражающего мозг.
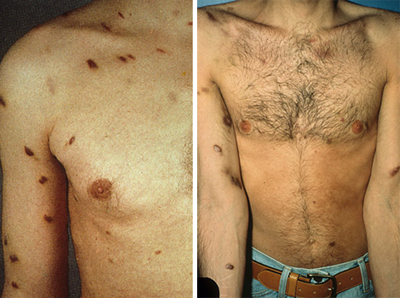
Ослабление иммунной системы, связанное с ВИЧ-инфекцией, может привести к необычным видам рака, таким как саркома Капоши. Саркома Капоши развивается в виде выпуклых пятен на коже красного, коричневого или пурпурного цвета. Саркома Капоши также может присутствовать во рту, кишечнике или дыхательных путях. СПИД также может быть связан с лимфомой (тип рака с участием белых кровяных клеток).
Факторы риска развития СПИДа
Развитие СПИДа требует от человека заражения ВИЧ. Риски заражения ВИЧ-инфекцией включают в себя поведение, которое приводит к контакту с инфицированной кровью или половым секретам, которые представляют основной риск передачи ВИЧ. Эти виды поведения включают половой акт и употребление инъекционных наркотиков. Наличие язв в области половых органов, как те, которые вызваны герпесом облегчает передачу вируса от человека к человеку во время полового акта.
ВИЧ также распространялся среди работников здравоохранения через случайные уколы от игл, зараженных кровью ВИЧ-инфицированных людей, или когда поврежденная кожа контактировала с зараженной кровью или выделениями. Продукты крови, используемые для переливаний или инъекций, также могут распространять инфекцию, хотя это стало чрезвычайно редким из-за анализов донорской крови на ВИЧ. Наконец, младенцы могут заразиться ВИЧ от инфицированной матери либо во время нахождения в утробе матери, во время родов, либо путем грудного вскармливания после родов.
Риск того, что ВИЧ-инфекция перерастет в синдром приобретённого иммунного дефицита возрастает по прошествии многих лет с тех пор, как человек приобретает инфекцию. Если не лечить ВИЧ-инфекцию, у 50% людей разовьется СПИД в течение 10 лет, но некоторые люди заболевают в течение одного или двух лет, а другие остаются совершенно бессимптомными с нормальной иммунной системой в течение десятилетий после заражения. Риск развития одного из осложнений, которые определяют СПИД, связан со снижением количества клеток CD4, в частности, до уровня ниже 200 клеток/мкл.
Антиретровирусное лечение (АРВ) существенно снижает риск развития ВИЧ-инфекции. В развитых странах использование АРВ превратило ВИЧ в хроническое заболевание, которое может никогда не перерасти в СПИД. И наоборот, если инфицированные люди не могут принимать лекарства или имеют вирус, который развил устойчивость к некоторым лекарствам, они подвергаются повышенному риску прогрессирования СПИДа.
Как врачи диагностируют СПИД?
Тестирование на ВИЧ представляет собой двухэтапный процесс, включающий скрининг-тест и подтверждающий тест. Текущие руководящие принципы рекомендуют, чтобы первым шагом был скрининг-тест, который ищет компонент вируса, называемый антиген p24, а также антитела против ВИЧ. Образцы для тестирования берутся из крови, взятой из вены, мазка из полости рта или образца мочи. Результаты могут придти в течение нескольких минут (экспресс-тесты) или могут занять несколько дней, в зависимости от используемого метода.
Если скрининг окажется положительным, результаты будут подтверждены другим тестом на антитела к ВИЧ-1, наиболее распространенной форме этого вируса, или к ВИЧ-2, штамму, более распространенному в некоторых частях мира, таких как Западная Африка. Если один из этих тестов окажется положительным, то он подтвердит заражение этим конкретным видом ВИЧ. Если оба теста отрицательны, то медицинские работники проводят тест на вирусы, чтобы выяснить, был ли обнаружен вирус в то время, когда инфекция была новой и антитела еще не сформировались.
Просто наличие ВИЧ не означает, что у человека СПИД. Синдром приобретённого иммунного дефицита является поздней стадией ВИЧ-инфекции и требует, чтобы у человека были признаки поврежденной иммунной системы. Эти доказательства получают по крайней мере одним из следующих фактов:
- Наличие определяющего СПИД состояния (таблица 1).
- Измерение клеток CD4 в организме и выявление того, что на миллилитр крови приходится менее 200 клеток.
- Лабораторный результат, показывающий, что менее 14% лимфоцитов являются клетками CD4.
Однако важно помнить, что любой диагноз СПИДа требует подтвержденного положительного теста на ВИЧ.
Как лечить ВИЧ/СПИД?

Антиретровирусные препараты (АРВ) — это препараты, которые борются с ВИЧ. Различные антиретровирусные препараты нацелены на вирус по-разному. При использовании в сочетании друг с другом они очень эффективны для подавления вируса. Важно отметить, что лекарства от ВИЧ не существует. АРВ только подавляет размножение вируса и останавливает или задерживает развитие болезни до СПИДа. В большинстве руководств в настоящее время рекомендуется, чтобы все ВИЧ-инфицированные, желающие принимать лекарства, начали их вскоре после постановки диагноза. Это задерживает или предотвращает прогрессирование заболевания, улучшает общее состояние здоровья инфицированного человека и снижает вероятность передачи вируса своим партнерам.
В настоящее время существует семь основных классов антиретровирусных препаратов:
- Нуклеозидные ингибиторы обратной транскриптазы (НИОТ).
- Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ).
- Ингибиторы протеазы.
- Ингибиторы слияния.
- Ингибиторы интегразы.
- Антагонисты CCR5.
- Ингибитор входа.
Люди принимают эти препараты в различных комбинациях в соответствии с их потребностями и в зависимости от того, стал ли вирус устойчивым к конкретному лекарству или классу лекарств. Схемы лечения обычно состоят из трех-четырех препаратов одновременно. Комбинированное лечение имеет важное значение, потому что использование только одного класса лекарств само по себе позволяет вирусу стать устойчивым к лекарствам. В настоящее время существуют таблетки, содержащие несколько препаратов в одной таблетке, что позволяет лечить многих людей одной таблеткой в день.
Перед началом АРВ терапии медицинские работники обычно проводят анализы крови, чтобы убедиться, что вирус еще не устойчив к выбранным лекарствам. Медицинские работники могут повторить эти тесты резистентности, если окажется, что режим приема лекарств не работает или перестает работать. Врачи инструктируют пациентов о важности приема всех их лекарств в соответствии с указаниями и сообщают о побочных эффектах, на которые следует обратить внимание.
Несоблюдение медикаментозного лечения является наиболее распространенной причиной неудачи лечения и может привести к развитию устойчивости вируса к лекарству.
Настоятельно не рекомендуется принимать только один или два из рекомендуемых препаратов, поскольку это позволит вирусу мутировать и стать резистентным. Лучше всего немедленно информировать лечащего врача о любых проблемах, чтобы они могли назначить более приемлемую комбинацию препаратов.

Существуют две цели лечения беременных женщин с ВИЧ-инфекцией: лечение от заболевания самой матери и снижение риска передачи ВИЧ от матери ребенку. Женщины могут заразить ВИЧ своих младенцев во время беременности, родов или после родов грудным вскармливанием. Без лечения матери и без грудного вскармливания риск передачи вируса ребенку составляет около 25%. При лечении матери до и во время родов, а также при лечении ребенка после родов риск заболевания снижается до менее чем 2%. В связи с этим врачи рекомендуют, чтобы все беременные женщины проходили регулярное тестирование на ВИЧ в рамках своей программы.
Для беременных используются те же принципы тестирования и комбинирования антиретровирусных препаратов, что и для небеременных пациентов. Все беременные женщины с ВИЧ должны проходить АРВ терапию, независимо от количества клеток CD4, хотя выбор препаратов может незначительно отличаться от выбора небеременных женщин. В развитых странах женщинам также дается указание не кормить грудью своих детей.
Осложнения
Осложнения ВИЧ-инфекции возникают в основном из-за ослабленной иммунной системы. Вирус также заражает мозг, вызывая дегенерацию, проблемы с мышлением или даже слабоумие. Это делает человека более уязвимым для определенных типов состояний и инфекций (см. Таблицу 1). Лечение антиретровирусными препаратами может предотвратить, обратить вспять или смягчить последствия ВИЧ-инфекции. Однако, некоторые пациенты на антиретровирусных препаратах могут также подвергаться риску развития проблем с холестерином или сахаром в крови.
Несмотря на то, что на рынке представлено много эффективных лекарственных средств, вирус может стать устойчивым к любому препарату. Это может быть серьезным осложнением, если пациент вынужден использовать менее эффективное лекарство. Для снижения риска развития резистентности пациенты должны принимать назначенные им лекарства и немедленно звонить своему врачу, если они считают, что им необходимо прекратить прием одного или нескольких лекарств.
Прогноз
При отсутствии лечения ВИЧ обычно является смертельным заболеванием, при этом половина людей умирает в течение девяти месяцев после постановки диагноза СПИД-определяющего состояния. Возникновение АРВ терапии резко изменило эту мрачную картину. Люди, которые находятся на эффективной схеме препартов, имеют ожидаемую продолжительность жизни, которая равна или только умеренно меньше, чем у неинфицированного населения.
К сожалению, многие люди с ВИЧ имеют дело с социально-экономическими проблемами, проблемами злоупотребления психоактивными веществами или другими проблемами, которые мешают их способности или желанию принимать лекарства.
Как предотвратить заражение ВИЧ?
Половое воздержание является полностью эффективным средством искореняющим половую передачу вируса, однако просветительские кампании не увенчались успехом в пропаганде воздержания среди населения, входящего в группу риска. Моногамный половой акт между двумя неинфицированными партнерами также исключает передачу вируса половым путем. Использование барьерных методов, таких как презервативы, во время полового акта значительно снижает риск передачи ВИЧ. Эти меры имели определенный успех в снижении частоты новых случаев заболевания, особенно в таких районах высокого риска, как страны Африки к югу от Сахары или Гаити.
Как обсуждалось выше, лекарства могут снизить риск заражения ВИЧ, если они используются в течение нескольких часов после контакта. Также есть данные, что если неинфицированные люди будут принимать антиретровирусные препараты, в частности Тенофовир+эмтрицитабин (ИВС/ФТК или Трувада) один раз в день, то это значительно снижает риск передачи инфекции половым путем. Как отмечалось выше, беременная женщина с ВИЧ может снизить риск передачи инфекции своему ребенку, принимая лекарства во время беременности и родов и избегая грудного вскармливания.
Есть ли вакцина против ВИЧ?
На сегодняшний день не существует эффективной вакцины против ВИЧ. Исследователи предприняли несколько попыток создать вакцину, но все они потерпели неудачу.
Что делают исследователи, чтобы найти лекарство от ВИЧ?

Поиск лекарства от ВИЧ начался, как только исследователи определили вирус. ВИЧ, вероятно, является одним из наиболее изученных вирусов в истории. Ученые хорошо знакомы с генами, белками вируса и понимают, как он функционирует. На самом деле, исследователи выбрали комбинации препаратов, составляющих АРВ-терапию, потому что они воздействуют на разные части жизненного цикла вируса, вызывая его неисправность. Тем не менее, АРВ не является панацеей, и пациенты с ВИЧ должны принимать лекарства всю жизнь. Даже когда уровень вирусов низок, вирус все еще присутствует в организме.
Проблема с поиском лекарств заключается в том, что вирус может сохраняться в клетках по всему телу и потенциально скрываться в областях, которые труднодоступны для лекарств, таких как мозг. Новые исследования пытаются понять, как эффективно лечить вирусы в этих уединенных участках тела. Кроме того, исследователи изучают те инфицированные клетки, которые сохраняются в организме, чтобы определить, каким образом можно вывести их из организма с помощью новых методов лечения.
Читайте также:





