Вич и маточные трубы
Нарушение проходимости маточных труб является одной из основных причин женского бесплодия. Но современные методы лечения позволяют справиться с этой проблемой и помочь женщине забеременеть и родить здорового малыша.
Нарушение проходимости маточных труб обнаруживается у 30–50% женщин, обратившихся по поводу бесплодия. Такая проблема может быть вызвана изменениями внутри самой трубы, например, слипанием ее стенок в результате воспалительного процесса, или изменениями вокруг труб, например, такими, как спаечные процессы в брюшной полости. При этом формируются соединительно-тканные сращения, тяжи между соседними органами, которые меняют их правильное анатомическое расположение, препятствуют нормальной физиологической подвижности органов, в том числе и маточных труб. Помимо этого, движения маточных труб могут быть нарушены в результате воспалительных процессов, которые затрагивают их мышечный слой. При этом нарушается продвижение оплодотворенной яйцеклетки к матке, и если она задерживается в трубе, то может развиться внематочная беременность. Очевидно, что при полном нарушении проходимости встреча яйцеклетки и сперматозоида не происходит вовсе, что и проявляется развитием бесплодия.
Наиболее часто женщины предъявляют жалобы на отсутствие беременности при регулярной половой жизни без контрацепции в течение длительного времени. Также возможны ухудшение общего самочувствия (слабость, утомляемость, недомогание), боли внизу живота и в пояснице, усиливающиеся перед и во время менструации, нарушения менструального цикла.

Рассмотрим основные причины нарушения проходимости маточных труб.
Воспалительные заболевания органов малого таза – сальпингоофориты (воспаление яичников и маточных труб). Они занимают ведущее место среди факторов, вызывающих нарушение проходимости маточных труб. Виновником таких воспалительных процессов чаще всего становится хламидиоз, который нередко сочетается с другими урогенитальными инфекциями (гонококками, уреаплазмой, микоплазмой, трихомонадами, гарднереллой и др.).
Основными клиническими проявлениями хламидийной инфекции являются обильные слизисто-гнойные выделения из половых путей, чувство дискомфорта в области половых органов, жжение, боль при мочеиспускании. Однако заболевание может протекать и практически бессимптомно. В этих случаях оно не менее опасно, чем при ярко выраженных проявлениях. Основным методом диагностики урогенитальных инфекций является метод ПЦР-диагностики, при котором обнаруживается ДНК возбудителя в отделяемом из половых путей. Также в некоторых случаях применяется метод иммуноферментного анализа, который позволяет обнаружить защитные антитела к возбудителю заболевания в крови пациентки. Нередко выполняются и специальные посевы отделяемого из половых органов для выявления виновника проблемы и определения его чувствительности к антибактериальным препаратам.
Внутриматочные манипуляции – аборты, диагностические выскабливания полости матки, введение внутриматочных спиралей – достаточно частая причина нарушения проходимости маточных труб. Осложнения этих вмешательств в виде воспалительных процессов встречаются в тех случаях, когда они были произведены травматично, без учета противопоказаний и соблюдения санитарно-эпидемиологических норм. Впоследствии на слизистой оболочке матки образуется раневая поверхность, происходит снижение местного иммунитета, в результате возможно развитие эндометрита (воспаление слизистой матки). Процесс может распространиться вверх и затронуть маточные трубы с последующим развитием в них воспаления и нарушением их проходимости.
Хирургические вмешательства на органах малого таза с рассечением передней брюшной стенки достаточно часто осложняются развитием спаечного процесса в малом тазу с нарушением проходимости маточных труб. К таким операциям относятся: удаление аппендикса, миомы матки, кист яичников, вмешательства по поводу внематочной беременности.

Генитальный эндометриоз – это разрастание эндометрия (слизистой оболочки матки) в стенку матки и за ее пределы. При незначительно выраженном процессе проходимость маточных труб, как правило, не нарушается. А вот если эндометрий разрастается сильно, то может развиться выраженный спаечный процесс в малом тазу с вовлечением матки, маточных труб и яичников. При этом нарушается нормальное расположение половых органов, происходит нарушение полноценной работы и проходимости маточных труб, и, как следствие, развитие бесплодия.
Маточным трубам отведена важная роль в наступлении беременности. Они представляют собой парный трубчатый орган длиной 10–12 см и шириной 0,5 см, соединяющий полость матки с брюшной полостью. Слизистая оболочка, выстилающая трубы изнутри, имеет особые выросты – реснички, которые совершают колебательные движения в сторону матки, в результате чего после овуляции яйцеклетка попадает из брюшной полости в маточную трубу и благодаря перистальтическим (сократительным) движениям стенок трубы продвигается по ней к матке. Оплодотворение также происходит в маточной трубе. В результате слияния яйцеклетки и сперматозоида образуется зигота, которая начинает усиленно делиться и одновременно с этим процессом постепенно продвигается по трубе к матке, и на 5–6-е сутки опускается в ее полость.
Все методы оценки состояния маточных труб основаны на прохождении специальных растворов в полость матки, маточные трубы, а потом – в брюшную полость. Важно понимать, что если такое исследование проводится на фоне непролеченного хронического воспаления, вместе с этими растворами в трубы и брюшную полость могут проникнуть и болезнетворные микроорганизмы, находящиеся во влагалище и шейке матки. Это может привести к обострению воспалительного процесса после процедуры и резко ухудшить состояние труб. Поэтому обязательным общим условием перед подобными манипуляциями является анализ мазков из влагалища и шейки матки, обследование на инфекции, передаваемые половым путем (методом ПЦР), и анализ крови на ВИЧ, сифилис, гепатиты В и С. Если результаты анализов неблагополучны, надо сначала провести лечение и только после нормализации состояния приступать к обследованию на проходимость маточных труб. Основными методами оценки их состояния являются гистеросальпингография или лапароскопия. Остановимся более подробно на каждом из этих методов диагностики.
Гистеросальпингография подразделяется на ультразвуковую и рентгеновскую. Ультразвуковая гистеросальпингография (ЭХО-ГСГ, соногистеросальпингография) является первым этапом диагностики при подозрении на нарушение проходимости маточных труб. Процедура выполняется в амбулаторных условиях, в первую фазу менструального цикла (в 5–9-й день) под местным обезболиванием. При проведении этого исследования используются теплые водные растворы (0,9%-й раствор хлорида натрия, 5%-й раствор глюкозы, раствор фурацилина), которые вводятся в полость матки с помощью специального катетера под контролем ультразвука. При нормальной проходимости маточных труб введенный раствор попадает в них с обеих сторон, а затем обнаруживается в брюшной полости. При нарушениях проходимости раствор может либо проникать в маточную трубу только с одной стороны, либо оставаться в полости матки, в маточной трубе без дальнейшего продвижения. Гистеросальпингография позволяет выявить не только изменения со стороны маточных труб (непроходимость, извитость, неправильное положение), но и пороки развития матки, наличие полипов, миоматозных узлов, сращений в полости матки, очаги эндометриоза.

После исследования трудоспособность полностью сохраняется, однако в течение 2–3 дней могут беспокоить незначительные тянущие боли внизу живота, мажущие кровянистые выделения из половых путей. Контрацепция в этом цикле не требуется.
Рентгенографическое исследование проходимости маточных труб (Rg-ГСГ) проводится так: с помощью специального катетера в полость матки вводится рентгеноконтрастное вещество. После этого делают несколько рентгеновских снимков. Процедуру проводят также в первую фазу менструального цикла (в 5–9-й день) в амбулаторных условиях, под местным обезболиванием, натощак, после очистительной клизмы. Результаты оцениваются по полученным снимкам.
Если рентгеноконтрастное вещество свободно изливается в брюшную полость с обеих сторон, то проходимость маточных труб не нарушена. Затруднение продвижения контрастного вещества говорит о различных видах нарушения их проходимости.
Лучевая нагрузка при данной процедуре минимальна, однако в этом цикле рекомендуется контрацепция с целью исключения вредного воздействия рентгеновского излучения на эмбрион (если произойдет зачатие).
Лапароскопические операции на сегодняшний день являются наиболее информативным и достоверным методом обследования, при котором можно произвести тщательный осмотр брюшной полости и органов малого таза, выявить и устранить причины непроходимости маточных труб.
При проведении лапароскопии вместо разреза передней брюшной стенки выполняется несколько проколов, через которые вставляются инструменты. Через один из них вводится лапароскоп, подключенный к миниатюрной видеокамере. Он многократно увеличивает изображение и передает его на монитор. Первый этап лапароскопии – диагностический – позволяет выполнить полный осмотр органов малого таза, выявить патологические изменения в них и оценить степень их выраженности. Второй этап – хирургический (лечебный) – позволяет устранить выявленные проблемы.
При подозрении на нарушение проходимости маточных труб через канал шейки матки вводится специальный окрашенный раствор, который, пройдя полость матки и маточные трубы, изливается в брюшную полость. При помощи лапароскопа врач следит за продвижением раствора и делает вывод о проходимости маточных труб. При выявлении нарушений сразу же производятся разъединение спаек и пластические манипуляции на маточных трубах.
Лапароскические операции позволяют выявить и другие причины женского бесплодия (пороки развития половых органов, поликистозные яичники, эндометриоз).

Существуют и другие методики лечения, направленные на восстановление проходимости маточных труб. К ним относятся антибактериальная и противоспаечная терапия, физиотерапевтическое и курортное лечение. Однако в настоящее время они признаны малоэффективными по сравнению с хирургическими методами и применяются в качестве предоперационной подготовки или послеоперационного восстановления.
Профилактические меры по сохранению проходимости маточных труб включают в себя своевременное лечение воспалительных заболеваний органов малого таза, использование презервативов при случайных половых контактах, комплексное лечение эндометриоза, полноценное обследование и подготовку перед внутриматочными манипуляциями, а также планирование беременности, чтобы избежать проведения абортов.
Результаты лечения бесплодия после лапароскопических операций зависят от длительности течения заболевания и степени выраженности патологических изменений в органах малого таза. При 1-й степени выраженности спаечного процесса такие операции, по статистическим данным, эффективны у 40–45% пациенток, а при 4-й степени – только у 8%.
Непроходимость маточных труб — одна из частых причин возникновения проблем с зачатием ребенка. Многие женщины, приходя на консультацию к гинекологу, узнают о наличии спаек в фаллопиевых (маточных) трубах, причиной которых могут быть различные воспалительные процессы. Чем грозит данная патология, каковы ее причины и какие методы исследования применяются в диагностике?
Любая инфекция, которая может проникнуть в фаллопиевы трубы из влагалища и матки, опасна для здоровья женщины, так как сами по себе эти каналы обладают слабой иммунной защитой. Именно благодаря данному свойству эмбрион, который является наполовину чужеродным для женского организма, не отторгается и транспортируется в матку. Если яйцеклетка не может свободно перемещаться по каналу, то можно говорить о непроходимости маточных труб.
Согласно статистике на 2016 год, в 20–60% всех случаев бесплодия причиной является непроходимость маточных труб [1] .
Существует еще несколько возможных причин развития непроходимости маточных труб:
- спайки, образовавшиеся в результате хирургического вмешательства;
- перенесенная внематочная беременность;
- врожденные пороки, полипы и опухоли маточных труб;
- эндометриоз — заболевание, при котором в организме женщины происходит разрастание тканей, похожих на слизистую оболочку полости матки.
Согласно клиническим наблюдениям риск развития непроходимости составляет 12% после одного эпизода воспаления маточных труб. После двух эпизодов риск составляет 35%, после трех — порядка 75% [2] .
Обычно непроходимость маточных труб никак не проявляет себя, не вызывает никаких болевых или дискомфортных ощущений. Единственный признак, который может свидетельствовать о наличии заболевания, — это неспособность зачать ребенка в течение длительного времени. Если непроходимость вызвана образованием спаек, то дополнительным симптомом могут быть тянущие боли в нижней части живота.
К наиболее частым инфекциям, вызывающим воспалительные процессы в маточных трубах, относятся: хламидиоз, микоплазменная и уреаплазменная инфекции, генитальный герпес, цитомегаловирусная инфекция, гонорея, трихомониаз.
Существует несколько основных методов выявления непроходимости маточных труб, которые позволяют изучить структуру матки и ее придатков и оценить проницаемость каналов.
Рентгеновское исследование проходимости маточных труб осуществляется с помощь введения контрастного вещества (раствор синьки) в полость матки. Если трубы проходимы, то вещество вытекает по трубам в брюшную полость, и на рентгеновском снимке это будет видно. Точность данного вида обследования составляет около 70–80%, поэтому наряду с ним применяются другие виды диагностики. Обычно процедура не требует обезболивания, однако во время и после ее проведения в нижней части живота могут возникнуть терпимые болезненные ощущения. ГСГ проводится на 5–9-й день менструального цикла при отсутствии воспалений (перед проведением необходимо сдать анализы на ВИЧ, гепатит В и С, сифилис, а также общий мазок на флору).
К недостаткам ГСГ можно отнести нежелательное облучение органов малого таза, болезненные ощущения, а также необходимость предохраняться в течение 1 менструального цикла после обследования. ГСГ нельзя делать во время беременности и при наличии аллергии на контрастное вещество. За 1–2 дня до исследования необходимо избегать половых контактов, за неделю нельзя проводить спринцевания, использовать средства интимной гигиены и вагинальные лекарства. После процедуры могут появиться незначительные кровянистые выделения, однако это не должно вызывать беспокойства.
Данный метод также носит название гидросонография, или УЗИ маточных труб. Для того чтобы стенки матки были более заметными для УЗИ-аппарата, в полость матки вводится стерильный физиологический раствор. Смысл исследования, как и в предыдущем случае, заключается в том, чтобы оценить, проникает ли жидкость в брюшную полость через фаллопиевы трубы. В отличие от ГСГ, процедура менее болезненна, не вызывает аллергических реакций, более безопасна благодаря отсутствию излучения и не требует предохранения после прохождения обследования. Недостаток УЗИ заключается в более низкой точности, по сравнению с рентгенодиагностикой. Перед прохождением УЗИ необходимо также сдать анализы на отсутствие воспалительных заболеваний и пройти трансвагинальное УЗИ органов малого таза. Процедура проводится накануне овуляции (5-7-9 день менструального цикла) и занимает порядка 10–15 минут.
Лапароскопия для определения проходимости маточных труб – это хирургическая процедура, которая проводится под наркозом в условиях стационара. Для прохождения лапароскопии необходимо лечь в больницу на 1–2 дня. Во время операции врач делает в животе три небольших прокола, через которые вводится лапароскоп и другие хирургические инструменты. Сначала осматриваются внешние стенки труб, затем в полость матки вводится стерильный раствор для определения проходимости (если раствор вытекает, значит, трубы проходимы). Данный процесс называется хромотубацией.
Лапароскоп — жесткий эндоскоп диаметром 5–10 мм, используемый для проведения диагностики и операционных манипуляций на органах брюшной полости.
Лапароскопия является самым точным методом диагностики заболеваний органов малого таза и позволяет устранить некоторые причины непроходимости непосредственно во время обследования. Перед лапароскопией рекомендуется отказаться от еды и питья за 8 часов до операции. Большинство женщин хорошо переносят эту процедуру и быстро восстанавливаются после нее (восстановление происходит в течение нескольких дней). После операции в области швов иногда возникают довольно сильные боли, что естественно (врач может назначить обезболивающее средство). Снятие швов возможно на 10–14 день после операции. После лапароскопии бывает задержка менструации – от нескольких дней до нескольких недель.
Данное обследование органов малого таза также носит название трансвагинальной гидролапароскопии. Его отличие от лапароскопии заключается в том, что лапароскоп вводится через небольшой разрез во влагалище. В ходе операции проводится также сапингоскопия (изучение проходимости маточных труб с помощью камеры) и гистероскопия (обследование полости матки при помощи гистероскопа). Фертилоскопия позволяет определить все возможные причины бесплодия и ликвидировать некоторые из них непосредственно во время операции. Плюс фертилоскопии заключается в том, что данная процедура связана с меньшим риском осложнений и может проводиться амбулаторно. Разрез на стенке влагалища не зашивается и заживает самостоятельно. Подготовка к проведению фертилоскопии аналогична требованиям, которые предъявляются к лапароскопии.
Большинство женщин оценивают болезненность фертилоскопии на 4,2 по десятибалльной шкале [3] . Во время операции используется местное обезболивающее.
Непроходимость маточных труб не является серьезной опасностью для женщины, однако может стать причиной бесплодия. Если вовремя не диагностировать данное заболевание, оно может привести к серьезному осложнению — внематочной беременности, в результате которой женщина может потерять одну из фаллопиевых труб. Не стоит полагаться на самолечение и народные средства: в лучшем случае они ни к чему не приведут, а в худшем — усугубят ситуацию. Для получения профессиональной помощи необходимо обратиться к профильному специалисту и пройти медицинские обследования.
Сегодня по медицинской статистике непроходимость маточных труб у женщин — сокращенно НМТ — самое распространенное гинекологическое заболевание и одна из частых причин женского бесплодия. Именно при таком состоянии 20−25% пар не могут иметь детей.
Что такое непроходимость маточных труб
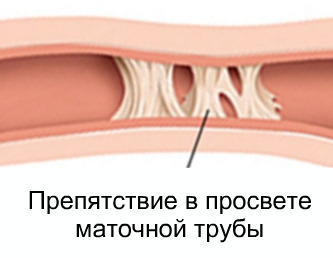
Непроходимость маточных труб — патология, при которой врачи диагностируют определенное препятствие к свободному, естественному передвижению по ним сперматозоидов и яйцеклеток.
Симптомы (3 признака)
Как отмечают врачи, признаки, симптомы непроходимости маточных труб как таковые могут отсутствовать, женщина может не ощущать никаких патологических изменений в работе организма.
- Самый первый симптом непроходимости маточных труб — невозможность забеременеть при регулярной половой жизни, без применения контрацептивов.
- При хроническом воспалительном процессе — тянущая боль в нижней части живота и обильные выделения, гнойные.
- Также могут беспокоить и болезненные менструации, и боль при половом контакте.
Все это косвенно указывает на патологический процесс и необходимость обследования у врача.
Причины появления непроходимости
Причины патологического состояния можно условно поделить на механические и функциональные, носящие как приобретенную, так и врожденную природу своего происхождения. К механическим причинам врачи относят:
- Половые инфекции, провоцирующие воспаление внутренних органов репродуктивной системы. В особенности опасны для женщины заражение хламидиями или же гонореей, которые провоцируя воспаление, приводят к образованию спаек, сужению просвета в трубах.
- Эндометриоз — также причина патологической непроходимости приводящая к образованию спаек и загрубению просвета труб.
- Яйцевод может быть закупорен и после перенесенного аборта или же гинекологического оперативного вмешательства — в этом случае непроходимость возникает после загрубения швов, воспаления тканей или из-за развития опухолей.
Как определить непроходимость маточных труб
Симптоматически диагностировать патологию бывает трудно, потому врачи направляют пациенток на лабораторные и аппаратные методы диагностики.
- Общие клинические исследования — исследование состава крови и мочи, ВИЧ и вирусные патогенные микроорганизмы. Исследование, которое позволит исключить вирусную природу патологической непроходимости.
- Проведение УЗИ органов малого таза и проведение МРТ или же КТ — они позволяют получить картинку общего состояния внутренних органов и систем.
- Проведение гистеросальпингографии — рентгенологический вид исследования, проводимое с контрастным веществом, вводимым в полость матки. Это позволит точно показать на полученных снимках, в каком именно месте идет закупорка.
- Лапароскопия — позволяет получить не только данные о состоянии репродуктивной системы женщины в рамках проводимой диагностики, но и по мере необходимости, провести лечебные манипуляции.
- Фертилоскопия — предусматривает введение в полость матки эндоскопа через разрезы во влагалище.
Все это позволит поставить точный диагноз и установить причину патологии, назначить действенный курс терапии.
Диагностика НМТ: Может ли эхогистеросальпингоскопия выявить причину женского бесплодия?
Подробнее о гистеросальпингографии маточных труб читайте в этой публикации.
Медикаментозная терапия
Самым первым этапом врачи назначают именно медикаментозную терапию. В курсе медикаментозного лечения непроходимости маточных труб врачи могут применять такие препараты:
- Противовоспалительные. Их прописывают, если причина патологического состояния — воспалительный процесс. В этом случае врачи прописывают Фенилбутазон, Диклофенак, Кортизон, как в формате таблеток, так и вагинальных свечей.
- Антибиотики — если выявлен патологический рост бактериальной микрофлоры, которая и стала причиной воспалительного процесса. Чаще всего прописывают Канамицин или же Гентамицин, Хлорамфеникол, либо Тетрациклин.
- Гормональные препараты — если причина кроется в нарушении гормонального фона.
Также к основной группе препаратов врачи прописывают курс приема седативных и иммуностимулирующих составов, витамины и препараты, содержащие кальций. Дозировку и длительность курса терапии прописывает врач.
Оперативное вмешательство
Операцию при непроходимости маточных труб проводят в случае, если медикаментозная терапия не дала или не может дать положительных результатов лечения. Основная цель оперативного вмешательства хирургов — устранение физического препятствия.
Проводят его следующими методами:
- Лапароскопия при непроходимости маточных труб — это малотравматическая операция. Инструменты вводят через небольшие разрезы в области брюшины, через влагалище или же анальное отверстие. Именно через них вводят инструмент, проводят осмотр полости и принимают решение о лапароскопическом вмешательстве.
- Лапаротомические методы — предусматривают рассечение стенки брюшины и проведение оперативного вмешательства. Проводят их при обширном перитоните или же для удаления новообразования.
- Реконструктивная хирургия предусматривает применение синтетических материалов при восстановлении и расширении просвета.
При постановке данного диагноза важно помнить, что операция показана не всем пациенткам — нередко вред от вмешательства хирургов будет превышать положительный терапевтический эффект.
Лечение народными средствами
Помимо этих растений можно готовить и пить отвары из таких растений как лапчатка гусиная, можжевельник и зверобой, принимать вытяжку из маточной гвоздики, которая усиливает тонус мускулатуры матки и позитивно сказывается на общем состоянии репродуктивной системы.

Беременность при непроходимости маточных труб
После пройденного курса лечения и периода реабилитации важной задачей стоит восстановление нормального менструального цикла — только после этого можно говорить о возможности зачатия. Но как отмечают врачи — естественное зачатие и беременности при НМТ как таковое невозможно. При полной непроходимости маточных труб можно забеременеть только с помощью ЭКО — искусственного оплодотворения.

Возможные осложнения
При диагностировании полной непроходимости — женщина не может зачать малыша естественным путем, а при частичной — беременность как таковая может наступить, вероятность бесплодия весьма незначительна. Как таковая непроходимость не несет для женщины того или иного осложнения, хотя причиной бесплодия — в статистике медиков она фигурирует в начале списка.
Когда женщина долго не может забеременеть, гинеколог поднимает вопрос о необходимости проведения соответствующих исследований, что позволит выяснить причины бесплодия. В качестве одного из вариантов предлагается метросальпингография (МСГ). Что это за исследование, как оно проводится и какие имеет особенности, мы рассмотрим ниже.  представляет собой разновидность рентгенологического исследования, при котором применяется метод искусственного контрастирования. Это дает возможность понять в дальнейшем, в каком состоянии находятся фаллопиевы трубы и полость матки.</p>
<p>Применение метода дает возможность определить, есть ли в малом тазу спаечный процесс, а также имеются ли в полости матки какие-либо анатомические изменения.</p>
<p>Такое исследование, как МСГ маточных труб и матки проводят с предварительным обезболиванием, что позволит исключить появление болезненных ощущений при дальнейших манипуляциях.</p>
<p>Выполняется МСГ в условиях обычного гинекологического кабинета в кресле или в ангиографической операционной. Используя пулевые щипцы (специальный расширитель, применяемый для проведения осмотра специалистом влагалища и шейки матки, гинекологическое зеркало), врач фиксирует шейку матки.</p>
<p>Затем, через цервикальный канал, используя катетер, он вводит контрастирующее вещество в объеме порядка 15 мл — именно с его помощью можно получить снимок с детализацией подлежащей исследованию области. Применяются следующие контрастные вещества:</p>
<p><ul>
<li>водорастворимые — Гипак, Урографин, Верографин, Уротраст и пр.;</li>
<li>жирорастворимое — Йодолипол.</li>
</ul>
</p>
<p>После того, как введен препарат, делают первый снимок, происходит это именно когда полость матки и труб немного наполнена контрастирующим веществом, для чего нужно около 3-5 мин.</p>
<p>Это позволит исследовать внутренние контуры органа нужным образом. Спустя примерно двадцать минут, делается еще один снимок, для чего еще добавляется раствор, до полного заполнения матки и труб.</p>
<p>При необходимости может быть сделан и третий снимок.</p>
<p>Метросальпингография позволяет узнать форму матки пациентки, состояние труб и их проходимость, а также имеются ли в рассматриваемой области спайки.</p>
<p>Нормальная проходимость позволяет получить достаточно четкое изображение для дальнейшего исследования полости матки и труб. В этом же случае незначительная часть контрастного вещества попадает в брюшную полость, растворяясь там. Остатки далее выходят в виде скудных выделений, не причиняя, как правило, особого дискомфорта женщине.</p>
<p>МСГ проводится в определенное время цикла, а именно — в первой его фазе. Это обусловлено наибольшей информативностью и точностью получаемых в результате проведения этой процедуры данных.</p>
<blockquote><p>При диагностике не исключены и трудности. Обусловить это может спазмирование инициального отдела маточных труб, что происходит из-за эмоционального стресса пациентки.</p></blockquote>
<p>Также проблемой могут стать физиологические особенности, например, если трубы у женщины длинные и/или узкие. Уточнение диагноза происходит в таком случае методом эндоскопии.</p>
<p>МСГ может назначаться как пациенткам при стационаре, так и на амбулаторном приеме. Основными условиями для этого являются наличие показаний, явно соответствующих цели проведения процедуры, и подготовка к ней, которая, прежде всего, касается сдачи необходимых анализов.</p>
<h2>Подготовка к МСГ и условия проведения процедуры</h2>
<p>Итак, как подготовиться к МСГ? Прежде всего, для МСГ маточных труб понадобится сдать некоторые анализы, а именно:</p>
<p><ul>
<li>общий анализ крови (ОАК, клинический/биохимический анализ крови);</li>
<li>общий анализ мочи (ОАМ);</li>
<li>анализ крови на наличие/остутствие ВИЧ;</li>
<li>мазок на флору (или общий мазок;</li>
<li>анализ крови на наличие маркеров вирусного гепатита (В, С).</li>
</ul>
</p>
<p style=)

;</li>
<li>наличие в половых органах опухолевых процессов (миомы и пр.);</li>
<li>необходимость в проведении оценки итоговых результатов по лечению у пациентки маточных труб, что касается также результатов каких-либо оперативных вмешательств, направленных на восстановление проходимости труб;</li>
<li>выявление наличия у пациентки спаечных процессов, поражающих матку;</li>
<li>задержка в половом развитии, что актуально для девочек;</li>
<li>подозрение на наличие у пациентки туберкулеза внутренних половых органов;</li>
<li>диагностическое выявление у пациентки эндометриоза.</li>
</ul>
</p>
<p style=)
;</li>
<li>индивидуальная гиперчувствительность в отношении препаратов, применяемых для МСГ.</li>
</ul>
</p>
<h2>Результаты МСГ: последствия и осложнения</h2>
<p>Проведение МСГ, сопряжено, к сожалению, с некоторыми последствиями, проявляющимися в разной степени интенсивности.</p>
<p>Последствия, с которыми может столкнуться пациентка после проведения рассматриваемой процедуры, можно обозначить как ранние и поздние.</p>
<p>В качестве самых опасных выделяют ранние, они дают о себе знать спустя несколько часов, иногда — дней. Обозначим основные проблемы по ранним проявлениям:</p>
<p><ul>
<li>попадание в лимфатические или кровеносные сосуды контрастного вещества, в связи с чем развивается лимфангит или тромбофлебит;</li>
<li>неправильная манипуляция медицинскими инструментами может стать причиной перфорации внутренней стенки матки или маточной трубы;</li>
<li>индивидуальная непереносимость в отношении контрастного вещества может спровоцировать развитие аллергических реакций.</li>
</ul>
</p>
<p style=)

Читайте также: