Венерические болезни бородавки на половых органов
Остроконечные кондиломы или Венерические (аногенитальные) бородавки проявляйся в виде остроконечных кондилом и требуют особого внимания и контроля со стороны заболевшего человека, так как они способны принести серьезные проблемы его здоровью. Бородавки – доброкачественные образования, которые имеются на теле почти каждого человека. Зачастую, они совершенно безобидны и потому не вызывают у людей тревоги.
Причины и симптомы заболевания
Венерические бородавки появляются на коже аногенитальной области в результате активного развития и размножения в организме больного вируса папилломы человека (ВПЧ). Штаммов этого вируса насчитывается более 100, к появлению аногенитальных бородавок — остроконечных кондилом, которые являются наиболее распространенным видом венерических новообразований, приводит 6, 11, 16, 18 тип ВПЧ. Стоит знать, что 6, 11 типы имеют низкий порог онкогенности, а 16, 18 — высокий и в будущем могут привести к онкологическим заболеваниям: раку шейки матки, влагалища — у женщин, раку анальной зоны, полового члена — у мужчин.
Папилломавирус имеет разные пути проникновения в организм человека. Обычно, это контактный и бытовой путь. Однако, заражение вирусными частицами, которые приводят к образованию остроконечных кондилом, наступает только при незащищенных половых контактах с лицом, инфицированным определенным типом ВПЧ. Причем, источником инфекции может выступать как женщина, так и мужчина.
В основном, появление остроконечных кондилом происходит бессимптомно. Тем не менее, иногда, в зависимости от их анатомического местоположения, могут наблюдаться зуд, жжение или небольшое раздражение. В том случае, если венерические бородавки располагаются во влагалище у женщины, то после полового контакта могут появиться кровянистые выделения.
Диагностика остроконечных кондилом
При отсутствии симптомов выявление вируса в организме — задача для врача не самая простая . ВПЧ способен довольно долго жить в организме, прибывая в латентном (спящем) состоянии, не проявляя себя на эпидермисе какими-либо наростами.
В другом случае — достаточно простого визуального осмотра, чтобы выявить недуг, обнаружив в области гениталий остроконечную кондилому. Тем не менее, и в этом случае существуют некоторые особенности. Довольно часто мужчины за венерические бородавки принимают папулезное ожерелье полового органа. Нормой считается расположение папул 1-2 мм в районе уздечки крайней плоти и венца головки пениса.
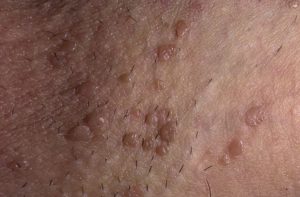
фото аногенитальных (венерических) бородавок у женщин
Женщины за остроконечные кондиломы могут принять микропапилломатоз половых губ. В случае, если папулы расположены в области преддверия влагалища или на внутренней поверхности малых половых губ, — это также является нормой. Нередко, обнаружив у себя на теле контагиозный моллюск или проявления сифилиса — широкие кондиломы, больные ошибочно принимают эти схожие по виду, но относящиеся к другим заболеваниям, признаки за остроконечные кондиломы. По этой причине носителей венерических бородавок дополнительно обследуют на ВИЧ, сифилис и другие инфекционные заболевания, передающиеся половым путем. Венерическиe бородавки имеют ряд следующих особенностей внешнего плана:
- как правило, появляются через 1-2 месяца после заражения
- сначала это мельчайшие пятнышки, потом — небольшие мясистые образования, возвышающиеся над кожей, в диаметре достигающие лишь несколько миллиметров. Со временем разрастаются и по внешнему виду могут напоминать цветную капусту.;
- появляются группами, могут сливаться;
- имеют телесный, розовый или коричневый оттенок (в зависимости от цвета кожи);
- у женщин локализируются в области больших половых губ, постепенно поражая всю аногенитальную область, у мужчин – на крайней плоти.
Если больная вовремя не начинает лечение, остроконечные кондиломы могут появиться на шейке матки и во влагалище, что в конечном итоге может привести к раковому поражению этих органов.
Лечение и удаление
После обнаружения в области гениталий бородавчатых новообразований необходимо незамедлительно обратиться за квалифицированной медицинской помощью и пройти комплексное обследование. Из современных методов диагностики медицина использует следующие:
- профессиональный осмотр пораженных мест гинекологом и кожвенерологом;
- аноскопия – обследование анальной зоны;
- кольпоскопия – обследование женских внутренних половых органов;
- ПЦР-дигностика, которая позволяет точно установить тип папилломавируса и др. инфекции;
- биопсия – взятие частички дермы с пораженной поверхности для исследования, проводится для исключения наличия онкологии.
После проведения диагностики врач сможет назначить правильное лечение. Для выведения остроконечных папиллом могут быть использованы физиотерапевтические процедуры, медикаментозные препараты и методы нетрадиционной медицины. Среди физиотерапевтических процедур широко используются:
- криотерапия – удаление новообразований жидким азотом;
- электрокоагуляции – прижигание кондилом;
- лазеротерапия – уничтожение патологического образования лазерным лучом;
- радиоволновая терапия, при которой используется радиоволновой нож, излучающий высокочастотные радиоволны.
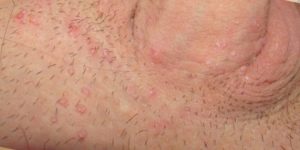
фото венерических бородавок у мужчины
Не смотря на то, что данные методы довольно эффективны и позволяют с первого раза избавиться от неприятных новообразований, указанные процедуры являются дорогостоящими и не всем подходят. Поэтому существует ряд лекарственных препаратов, которые также помогают в борьбе с венерическими бородавками:
- Папилайт – средство на натуральной основе;
- Солкодерм – на основе азотной, уксусной кислоты;
- Папилюкс;
- Мазь Веррумал, в составе которой имеется салициловая кислота.
Для выведения венерических бородавок можно использовать обычную салициловую мазь. Однако, прежде чем применять какой-либо препарат, необходимо проконсультироваться с лечащим врачом.
Существует множество методов народной медицины, с помощью которых можно успешно вывести венерические бородавки. Для смазывания пораженных мест можно использовать сок чистотела, свежие кусочки яблока. Можно сделать чесночную мазь из тертого чеснока и топленного свиного жира, смешать все в соотношении 1:1. Можно прикладывать компрессы из алоэ или листьев каланхоэ. Хорошо помогает спиртовая настойка прополиса или йода. Она прижигает, дезинфицирует, присушивает пораженные места. Для укрепления иммунитета можно принимать внутрь приготовленные настои из репейника (1ч.л. на 1 стакан кипятка), цветков календулы (1ст. ложка на 1 стакан кипятка).
Если папилломавирус попал в организм, то избавиться от него невозможно, но можно сделать все необходимое, чтобы он не проявлял себя появлением венерических и других бородавок. Для этого необходимо придерживаться простых правил в своей жизни:
- контролировать половую жизнь, использовать методы контрацепции;
- вовремя лечить все болезни;
- вести здоровый образ жизни, правильно питаться, заниматься спортом;
- следить за личной гигиеной.
Эти советы, помогут как можно дольше сохранить здоровье и быстро справиться с возникшими проблемами.
Наросты на члене у мужчин и на половых губах у женщин – повод для волнения. Их появление может стать следствием серьезных заболеваний, поэтому так важно знать, почему они образуются, как их можно лечить, к какому врачу для этого обращаться.
Виды наростов на половых губах и пенисе
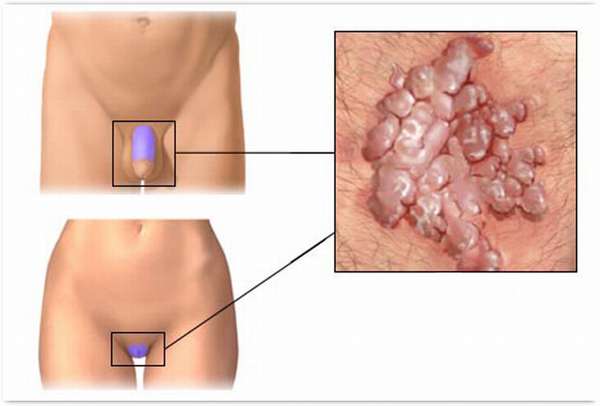
Можно выделить три основных вида наростов, которые могут появиться на гениталиях:
Подобные наросты отличаются друг от друга и по внешнему виду, и по природе образования.
Причиной возникновения генитальных бородавок является вирус папилломы человека второго типа. Он проникает через кожу и слизистые во время полового акта. Патогенный микроорганизм активизируется не сразу. С момента заражения до появления бородавок может пройти несколько дней или несколько лет: все зависит от состояния иммунной системы человека. Иногда бородавки самостоятельно исчезают, но это скорее исключение, чем норма. При отсутствии лечения подобные образования способны стать причиной развития онкологии. Поэтому при их появлении важно сразу обращаться за помощью к врачу.
У мужчин чаще всего бородавки появляются на пенисе, на головке полового члена, вокруг анального отверстия, в уретре. У женщин они поражают область заднего прохода, растут на половых губах, во влагалище, на шейке матки. Больной при этом испытывает дискомфорт при мочеиспускании. Во время полового акта способна возникнуть боль. Во время ношения одежды образования часто травмируются и кровоточат. Все это значительно ухудшает качество жизни человека.
Процесс его развития проходит несколько этапов:
- Сначала на пораженных участках возникает гиперемия.
- Затем на коже формируются пузырьковые образования.
- Образуется пигментация пораженного участка.
В каждом конкретном случае процесс образования бородавок индивидуален, поэтому и симптомы могут быть различными. У одних бородавки становятся похожими по форме на кочан цветной капусты, у других они имеют мягкую структуру и телесный цвет.
Обычно такие доброкачественные элементы редко трансформируются в злокачественные опухоли. Но при наличии факторов-провокаторов риски малигнизации заметно повышаются.
Самыми распространенными пусковыми механизмами являются:
- хронические половые инфекции (хламидиоз, трихомониаз, вирусы герпеса, венерические заболевания),
- снижение иммунитета после перенесенного психологического стресса или авитаминоза,
- частые смены половых партнеров,
- практика нетрадиционного секса,
- игнорирование средств контрацепции,
- пренебрежение правилами гигиены (использование чужих полотенец, мочалок, неосторожное поведение в общественных бассейнах, банях и саунах).
Для исключения рисков малигнизации бородавки необходимо лечить.
Это доброкачественные образования, выступающая часть которых состоит из клеток эпителия, а внутри находится соединительная ткань, пронизанная капиллярами. Они формируются после инфицирования вирусом папилломы человека 16 и 18 типа. Он попадает в кровь через поврежденные кожные покровы во время незащищенного полового акта или длительного прямого контакта с больным. Велика вероятность передачи патогенного микроорганизма от больного здоровому человеку во время совместного пребывания в общественных саунах.
Сильный иммунитет способен долго сдерживать активацию вируса. Его снижение приводит к внедрению чужеродного агента в клеточные структуры, к запуску процесса стремительного и бесконтрольного деления клеток эпителия, к образованию характерных наростов.
Немаловажную роль играют следующие факторы риска:
- плохое питание,
- пожилой возраст,
- наличие в анамнезе аутоиммунных, аллергических заболеваний, патологий желудочно-кишечного тракта, дыхательных путей,
- бесконтрольный прием некоторых лекарственных препаратов,
- воздействие ультрафиолета, психоэмоциональные перегрузки,
- плохая экология,
- наследственная предрасположенность.
У женщин к наиболее распространенным провоцирующим факторам относится нарушение гормонального фона, половые инфекции (трихомониаз, хламидиоз), прием оральных контрацептивов, использование внутриматочной спирали. У мужчин спровоцировать активизацию инфицирования способна занятость на вредном производстве, алкогольная и никотиновая зависимость, ведение беспорядочной половой жизни.
Папилломы похожи на продолговатые наросты, имеющие тонкие ножки. Внешне они могут быть похожи на сосочки, петушиные гребни, кочан цветной капусты. В редких случаях растут как единичные образования. У большинства больных выявляются множественные разрастания. На ощупь папилломы могут быть мягкими или твердыми: все зависит от того, как быстро протекает процесс ороговения тканей.
Рост папиллом всегда сопровождается зудом и раздражением. Если наросты формируются внутри влагалища у женщин или на головке пениса у мужчин, во время полового акта становится возможным появление болевых ощущений и кровоточивости. Из половых путей выделяются нехарактерные выделения с резким запахом. Они могут свидетельствовать о повреждении папиллом и развитии вторичной инфекции.
При обнаружении подобных симптомов необходимо незамедлительно обращаться к гинекологу или урологу. Игнорировать наличие папиллом нельзя. Их появление в мочеиспускательном канале способно спровоцировать нарушение оттока мочи и распространение инфекции на мочевой пузырь, почки. Инфицирование области паха всегда сопровождается грибковой инфекцией и появлением белого налета, который вызывает сильнейший зуд. Папилломы на шейке матки постоянно травмируются, воспаляются, кровоточат. Такая ситуация становится причиной трансформации в злокачественную опухоль. Высока вероятность травмирования образований, растущих вокруг ануса. При отсутствии лечения у мужчин множественные папилломы способны спровоцировать развитие фимоза и парафимоза.
От бородавок и папиллом кондиломы отличается внешним видом и характером сопутствующих проявлений. Они выглядят как наросты остроконечной формы. Образования выступают над поверхностью кожи, формируются при заражении вирусом папилломы человека шестого и одиннадцатого типа. Носителями этого микроорганизма являются 80% жителей планеты, но симптомы заражения проявляются только у тех, у кого снижен иммунитет.
Внешний вид кондилом зависит от места локализации. Если они растут на коже половых губ у женщин, они похожи на множественные наросты. Со временем отдельные элементы сливаются между собой, образуя одно большое формирование. Оно может захватывать большие территории. В таком случае диагностируется кондиломатоз. Кондиломы через специальный канал подпитываются кровью, поэтому постоянно увеличиваются в размерах. По морфологии они могут быть круглыми и бугристыми, гладкими, похожими на пирамиду, могут иметь бесцветный цвет или красно-коричневый.

Существуют разные типы кондилом:
- Гиперкератотические наросты покрыты слоями ороговевшей кожи, растут в области больших половых губ.
- Типичные образования формируются на влажных участках слизистой, по форме похожи на соцветие цветной капусты. В отличие от папиллом такого же типа имеют ножку.
- Папулезные кондиломы имеют гладкую поверхность, небольшие размеры.
- Плоские возвышаются над слизистой и имеют четкие границы.
Иногда рост подобных образований происходит молниеносно, но у 70% больных этот процесс протекает постепенно. Он может на каком-то этапе приостанавливаться, поэтому для подобного заболевания характерно вяло текущее развитие, сопровождающееся появлением жжения и зуда. Больные испытывают дискомфорт при каждом половом акте. Травмирование кондилом вызывает кровотечения.
Отсутствие лечения приводит к ускоренному росту кондилом. Известны случаи, когда подобные образования полностью перекрывали отверстие влагалища или ануса. У 20% больных женщин кондиломы обнаруживаются в цервикальном канале. При такой локализации повышаются риски перерождения доброкачественных наростов в злокачественные опухоли. Возможны и другие осложнения.
Чаще всего медики при кондиломатозе диагностируют:
- дисплазию матки,
- трансформацию клеток маточных труб,
- сложности в зачатии,
- передачу вируса половому партнеру.
Больная беременная женщина способна передавать вирус папилломы своему ребенку во время родов.
Дифференциальная диагностика
Прежде чем начать лечение, важно установить тип образования. Диагностика бородавок, папиллом и кондилом производится следующим образом:
- Первоначально осуществляется гинекологический осмотр при помощи специальных инструментов (женщин осматривает гинеколог, мужчин уролог).
- При необходимости проводится аноскопия и уретроскопия.
- Затем от пораженного участка отщепляется маленький кусочек, ткань отправляется на гистологию.
Помимо специфических исследований, назначаются анализы, позволяющие изучить состояние микрофлоры. Больные обязательно обследуются на венерические заболевания и ВИЧ. Производится анализ на ПЦР (при помощи него производится идентификация вируса папилломы человека, среди множества его штаммов есть те, что имеют высокие риски онкогенности), анализ мазка на онкологию. Для диагностики кондилом врач производит обработку поврежденных участков пятипроцентной уксусной кислотой. Если спустя десять минут обработанная поверхность приобретает белый цвет, диагноз подтверждается.
Наросты на гениталиях дифференцируются с симптомами вторичного сифилиса, фибромой, ангиокератомой, элементами сыпи при плоском или блестящем лишае, воспалением волосяного фолликула.
Что делать, если появились наросты
При обнаружении наростов на гениталиях необходимо обращаться к гинекологу или урологу. Они произведут первичное обследование и при необходимости привлекут к консультации специалистов узкого профиля (дерматологов, онкологов, хирургов).

Лечить самостоятельно подобные элементы средствами народной медицины нельзя: многие из них имеют агрессивную формулу, способную нарушить целостность образования и спровоцировать развитие воспалительного процесса. Упущенное время часто становится причиной начала процессов малигнизации. Лечить рак половых органов сложно, терапия занимает много времени, прогнозы не всегда благожелательны.
Способы и методы лечения наростов на половых губах и пенисе
Для устранения проблемы используется несколько видов терапии.
- коррекция иммунитета (назначается прием иммунокорректоров и иммуномодуляторов, подбирается курс витаминотерапии),
- борьба с вирусом (точечное введение противовирусного препарата),
- лечение сопутствующих заболеваний и инфекций,
- восстановление микрофлоры влагалища, уретры и кишечника.
Раз и навсегда избавиться от наростов помогает деструктивная терапия. Для ее осуществления используется лазерное лечение или электрокоагуляция. Это эффективные способы удаления бородавок, папиллом и кондилом, исключающие возможность развития рецидивов.
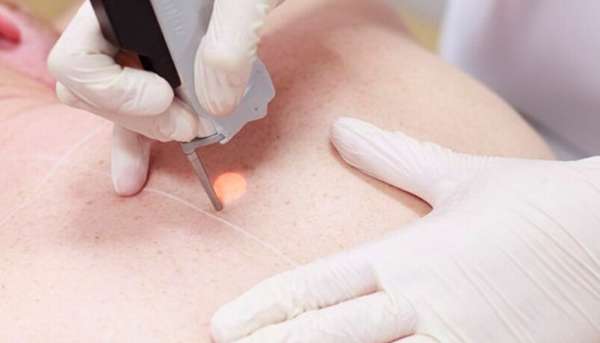
При наличии большого количества образований предпочтение отдается применению криодеструкции. Во время ее проведения воздействие на кожу и слизистые производится при помощи жидкого азота. Аномально низкие температуры вызывают мгновенный некроз пораженных тканей. Восстановительный период длится недолго.
При подозрении на развитие малигнизации осуществляется полноценная хирургическая операция. Если есть возможность, ее заменяют радиоволновой терапией. В этом случае в руках хирурга вместо скальпеля оказывается радионож – насадка, к которой подается токи определенной чистоты. При помощи них врач послойно снимает новообразование, одновременно с этим прижигает сосуды, нервные окончания и дезинфицирует ранку. В результате в послеоперационном периоде отсутствуют риски кровотечений и воспалений. Больной не испытывает сильных болевых ощущений.
При наличии противопоказаний к применению радикальных способов лечения врач может принять решение лечить наросты специальными лекарственными составами.
В схему лечения обязательно включается:
Лечиться самостоятельно подобными средствами нельзя: прижигать наросты на гениталиях необходимо под визуальным контролем. Только опытный врач способен правильно рассчитать дозировку и применить средство, способное помочь решить существующий круг задач.
Профилактические меры
Для предупреждения появления наростов на гениталиях, необходимо исключить факторы-провокаторы болезни.
Для этих целей важно:
- строго соблюдать правила личной гигиены,
- практиковать защищенный половой акт,
- быть верным одному половому партнеру,
- стараться предотвращать травмирование слизистых оболочек внешних и внутренних половых органов,
- вовремя лечить любые вирусные и половые инфекции,
- бросать пить алкогольные напитки и курить сигареты,
- правильно, сбалансированно питаться,
- контролировать уровень гормонов,
- отказываться от ношения чужого белья.

Версия: Клинические рекомендации РФ (Россия)
Общая информация
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ АНОГЕНИТАЛЬНЫМИ (ВЕНЕРИЧЕСКИМИ) БОРОДАВКАМИ
Шифр по Международной классификации болезней МКБ-10
А63.0
ОПРЕДЕЛЕНИЕ
Аногенитальные (венерические) бородавки - вирусное заболевание, обусловленное вирусом папилломы человека и характеризующееся появлением экзофитных и эндофитных разрастаний на коже и слизистых оболочках наружных половых органов, уретры, влагалища, шейки матки, перианальной области.


Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Возбудитель заболевания - вирус папилломы человека (ВПЧ) относится к роду папилломавирусов (Papillomavirus), который, в свою очередь, принадлежит к семейству папававирусов (Papavaviridae). Вирусы папилломы человека высоко тканеспецифичны и поражают клетки эпителия кожи и слизистых оболочек. К настоящему времени идентифицировано и описано более 190 типов ВПЧ, которые классифицируются на группы высокого и низкого онкогенного риска в соответствии с их потенциалом индуцировать рак. Международное агентство по изучению рака выделяет 12 типов ВПЧ высокого риска (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59), которые могут потенцировать развитие рака и предраковых поражений различной локализации: шейки матки, вульвы, влагалища, анального канала, пениса, шеи, гортани, ротовой полости.
Аногенитальные бородавки являются наиболее распространенным клиническим проявлением папилломавирусной инфекции, при этом до 90% всех случаев заболевания у мужчин и женщин вызывается 6 и 11 типами ВПЧ. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет 11-12 месяцев у мужчин и 5-6 месяцев у женщин.
Папилломавирусная инфекция наиболее часто регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Выявляемость ВПЧ значительно варьирует в различных этнико-географических регионах и определяется поведенческими, социально-экономическими, медицинскими, гигиеническими факторами. Географическая вариабельность характерна не только для частоты выявляемости вируса, но и для распределения генотипов ВПЧ. Согласно систематизированному анализу мировых данных, заболеваемость аногенитальными бородавками мужчин и женщин (включая новые случаи и рецидивы заболевания) варьирует от 160 до 289 случаев на 100000 населения, со средним значением 194,5 случаев на 100000 населения, а средний ежегодный уровень выявляемости новых случаев аногенитальных бородавок составляет 137 случаев на 100000 населения среди мужчин и 120,5 случаев на 100000 населения среди женщин.
В Российской Федерации показатель заболеваемости аногенитальными бородавками в 2014 году составил 21,8 случаев на 100000 населения: у лиц в возрасте от 0 до 14 лет – 0,6 случаев на 100000 населения, у лиц в возрасте 15-17 лет - 28,3 случаев на 100000 населения, у лиц в возрасте старше 18 лет - 25,9 случаев на 100000 населения. Однако данные показатели не отражают истинного уровня заболеваемости и являются следствием неполной регистрации новых случаев аногенитальных бородавок.
Клиническая картина
- половой контакт.
У детей:
- трансплацентарный (редко);
- перинатальный;
- половой контакт;
- контактно-бытовой, однако возможность аутоинокуляции и передачи ВПЧ через бытовые предметы остается недостаточно изученной.
КЛИНИЧЕСКАЯ КАРТИНА
Выделяют несколько клинических разновидностей аногенитальных бородавок:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна.
– наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках наружных половых органов;
– зуд и парестезии в области поражения;
– болезненность во время половых контактов (диспареуния);
– при локализации высыпаний в области уретры - зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
– болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
- остроконечные кондиломы - пальцеобразные выпячивания на поверхности кожных покровов и слизистых оболочек, имеющие типичный “пестрый” и/или петлеобразный рисунок и локализующиеся в области внутреннего листка крайней плоти, головки полового члена, наружного отверстия мочеиспускательного канала, малых половых губ, входа во влагалище, влагалища, шейки матки, паховой области, промежности и анальной области;
- бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии наружного листка крайней плоти, тела полового члена, мошонки, латеральной области вульвы, лобка, промежности и перианальной области;
- поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
- бовеноидный папулез и болезнь Боуэна - папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный;
- гигантская кондилома Бушке-Левенштайна - мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Диагностика
Диагноз аногенитальных бородавок устанавливается на основании клинических проявлений. Для улучшения визуализации аногенитальных бородавок проводится проба с 5% раствором уксусной кислоты, после обработки которым образования некоторое время сохраняют серовато-белую окраску, а сосудистый рисунок усиливается.
Для верификации диагноза могут использоваться лабораторные исследования:
– исследование молекулярно-биологическими методами, позволяющими идентифицировать генотип ВПЧ, определять степень вирусной нагрузки и прогнозировать течение заболевания [1];
– цитологическое и морфологическое исследования, позволяющие исключить онкологическую патологию [2].
В связи с применением в терапии аногенитальных бородавок деструктивных методов дополнительно проводится серологическое исследование на сифилис, ВИЧ, гепатиты В и С.
Консультации других специалистов рекомендованы по показаниям в следующих случаях:
- акушера-гинеколога - с целью диагностики фоновых и диспластических процессов шейки матки, вульвы и влагалища; при ведении беременных, больных аногенитальными бородавками;
- уролога - при внутриуретральной локализации аногенитальных бородавок;
- проктолога - при наличии обширного процесса в анальной области;
- иммунолога - при наличии иммунодефицитных состояний и рецидивировании заболевания.
Дифференциальный диагноз
Дифференциальная диагностика проводится с сифилисом и заболеваниями кожи (контагиозным моллюском, фиброэпителиальной папилломой, себорейным кератозом и др.).
У женщин аногенитальные бородавки необходимо дифференцировать с микропапилломатозом вульвы - физиологическим вариантом, представляющим собой не сливающиеся папулы правильной формы, расположенные симметрично на внутренней поверхности малых половых губ и в области преддверия влагалища.
Сальные железы в области крайней плоти и вульвы у здоровых лиц также часто выглядят как отдельные или множественные папулы серовато-желтого цвета, расположенные на внутренней поверхности крайней плоти и малых половых губах.
Лечение
Показанием к проведению лечения является наличие клинических проявлений заболевания.
При отсутствии аногенитальных бородавок или цервикальных плоскоклеточных интроэпителиальных поражений лечение субклинической генитальной папилломавирусной инфекции не проводится.
Обследование и лечение половых партнеров проводится при наличии у них клинических проявлений заболевания.
Цели лечения:
- деструкция аногенитальных бородавок;
- улучшение качества жизни пациентов.
Общие замечания по терапии
Основным направлением в лечении является деструкция клинических проявлений заболевания. Вне зависимости от применяемого метода деструкции аногенитальных бородавок у 20-30% больных могут развиваться новые поражения на коже и/или слизистых оболочках аногенитальной области.
Показания к госпитализации
Госпитализация показана больным с обширным поражением кожи и слизистых оболочек вследствие деструктивного роста гигантской кондиломы Бушке-Левенштайна с целью хирургического иссечения пораженных тканей.
Методы деструкции аногенитальных бородавок
1. Цитотоксические методы
- подофиллотоксин, крем 0,15%, раствор 0,5% (А) 2 раза в сутки наружно на область высыпаний в течение 3 дней с 4-хдневным интервалом. Крем 0,15 % рекомендуется применять в терапии аногенитальных бородавок, расположенных в анальной области и области вульвы; раствор 0,5% рекомендуется применять в терапии аногенитальных бородавок, расположенных на коже полового члена. Курсовое лечение (не более 4-5 курсов) продолжают до исчезновения клинических проявлений заболевания 8.
Подофиллотоксин не рекомендуется применять в терапии аногенитальных бородавок, расположенных на слизистой оболочке прямой кишки, влагалища, шейки матки, уретры.
2. Химические методы
- 1,5% раствор цинка хлорпропионата в 50% 2-хлорпропионовой кислоте, раствор для наружного применения (С) наносится с помощью деревянного шпателя с заостренным наконечником (на аногенитальные бородавки диаметром от 0,1 до 0,5 см) или стеклянным капилляром (на аногенитальные бородавки диаметром свыше 0,5 см). Перед нанесением препарата обрабатываемую поверхность предварительно обезжиривают 70% спиртовым раствором для лучшего проникновения препарата. Раствор наносят на высыпания однократно до изменения окраски тканей на серовато-белый. В ряде случаев для достижения полной мумификации ткани аногенитальных бородавок требуется проводить до 3 сеансов нанесения кратностью 1 раз в 7-14 дней [10, 11].
- комбинация азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди, раствор для наружного применения (С) наносится однократно непосредственно на аногенитальные бородавки при помощи стеклянного капилляра или пластмассового шпателя, не затрагивая здоровых тканей. Не рекомендуется обрабатывать поверхность, превышающую 4-5 см 2 , перерыв между процедурами составляет 1-4 недели [12].
3. Иммуномодуляторы для местного применения
– имихимод, крем (А) наносится тонким слоем на аногенитальные бородавки на ночь (на 6-8 часов) 3 раза в неделю (через день). Утром крем необходимо смыть с кожи теплой водой с мылом. Курсовое лечение (не более 16 недель) продолжают до исчезновения аногенитальных бородавок [9, 13-15];
– внутриочаговое введение препаратов α-интреферона (В) 17.
Применение интерферонов системного действия (интерферона гамма) рекомендовано при рецидивирующем течении заболевания (А) 22.
4. Физические методы
- электрокоагуляция (В) [24];
- лазерная деструкция (С) [25];
- радиохирургическая деструкция (С) 31;
- криодеструкция (С) [7, 8, 28-31].
Деструкция проводится с предварительной поверхностной или инфильтративной анестезией кожи [32].
5. Хирургическое иссечение (С) показано при обширных поражениях кожи и слизистых оболочек вследствие деструктивного роста гигантской кондиломы Бушке-Левенштайна 29.
Особые ситуации
Лечение беременных
Во время беременности возможна активная пролиферация аногенитальных бородавок.
Лечение беременных осуществляется в сроке до 36 недель беременности с использованием криодеструкции, лазерной деструкции или электрокоагуляции при участии акушеров–гинекологов. При обширных генитальных кондиломах показано оперативное родоразрешение (с целью профилактики кондиломатоза гортани новорожденного) [33].
Лечение детей
Методами выбора лечения аногенитальных бородавок у детей являются физические методы деструкции, не вызывающие токсических побочных реакций.
Требования к результатам лечения
При отсутствии клинических проявлений заболевания пациенты дальнейшему наблюдению не подлежат.
Тактика при отсутствии эффекта от лечения
При рецидивировании клинических проявлений рекомендуется повторная деструкция аногенитальных бородавок на фоне применения неспецифических противовирусных препаратов:
- инозин пранобекс 500 мг перорально 3 раза в сутки в течение 20 дней (А) 36
или
- интерферон гамма 500000 МЕ подкожно 1 раз в сутки через день, на курс 5 инъекций (А) 21.
Профилактика
Для профилактики заболеваний, ассоциированных с ВПЧ, в Российской Федерации зарегистрированы вакцины: двухвалентная, содержащая антигены ВПЧ 16 и 18 типа, и черырехвалентная, содержащая антигены ВПЧ 6,11,16,18 типов. Вакцины с использованием рекомбинантной технологии получены из очищенных капсидных белков L1, которые путем самосборки образуют ВПЧ типоспецифические пустые оболочки или вирусоподобные частицы. Вакцинацию рекомендуется проводить до начала половой жизни [37].
Двухвалентная вакцина используется для профилактики рака и предраковых поражений шейки матки, вульвы, влагалища у женщин в возрасте от 9 до 45 лет.
Четырехвалентная вакцина используется для профилактики рака и предраковых поражений шейки матки, вульвы, влагалища, анального рака и аногентальных кондилом у женщин, а также для профилактики анального рака и аногенитальных кондилом у мужчин в возрасте от 9 до 26 лет. Вакцина исключительно профилактическая, лечебным эффектом не обладает.
Исследования по эффективности вакцины продемонстрировали, что среди лиц, неинфицированных ВПЧ, четырехвалентная вакцина обеспечивает почти 100% защиту от аногенитальных бородавок, ассоциированных с ВПЧ 6 и 11 типов и около 83% в отношении всех аногенитальных бородавок (А) [38, 39].
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Читайте также:


