Укладка для экстренной профилактики парентеральных гепатитов и вич инфекции в
Заявка на товар
 Укладка парентеральных инфекций поставляется в нескольких комплектациях. Аптечки парентеральные используются в следующих организациях: - медицинские учреждения - медицинские кабинеты различных организаций - медкабинеты детских учреждений (школа, сады, лагеря, санатории и т.д.) - выездные бригады медиков - службы быта (парикмахерские, косметологические кабинеты) УПИ-1/2630 Набор "Укладка экстренной профилактики парентеральных инфекций" . Укомплектована в соответствии с Приложением №12 СанПин 2.1.3.2630-10 "Экстренная профилактика парентеральных вирусных гепатитов и ВИЧ-инфекции") УПИ-2/2630 Набор "Укладка экстренной профилактики парентеральных инфекций" . Укомплектована в соответствии с Приложением №12 СанПин 2.1.3.2630-10 "Экстренная профилактика парентеральных вирусных гепатитов и ВИЧ-инфекции") Набор "Аптечка экстренной профилактики парентеральных инфекций (Индивидуальная сборка)" УПИ-1н Набор "Укладка экстренной профилактики парентеральных инфекций" для оказания первичной медико-санитарной помощи, скорой медицинской помощи, специализированной медицинской помощи паллиативной медицинской помощи по приказу 1н от 09.01.2018 г. Набор "Укладка экстренной профилактики парентеральных инфекций (Аптечка АнтиСпид)" Набор "Укладка экстренной профилактики парентеральных инфекций (Аптечка АнтиСпид-1)" укомплектована согласно СанПин 2826-10 новый состав 2016 г., базовая комплектация Набор "Укладка экстренной профилактики парентеральных инфекций (Аптечка АнтиСпид-2)" укомплектована согласно СанПин 2826-10 новый состав 2016 г., расширенная комплектация Гепатит и ВИЧ — серьезные инфекционные заболевания, которые могут привести к тяжелым последствиям для здоровья. Для снижения риска инфицирования нужно придерживаться простых правил, в первую очередь избегать контакта с кровью, слюной и выделениями незнакомых людей, но для медработников это крайне сложно. Они постоянно имеют дело с биологическими жидкостями больных, и любая ошибка может привести к их попаданию на кожу или слизистые оболочки. В ситуациях, когда это произошло, персоналу необходима экстренная профилактика парентеральных гепатитов и ВИЧ-инфекции. Меры экстренной профилактики парентеральных вирусных гепатитов и ВИЧ-инфекцииЧаще всего заражение медицинского персонала происходит в случаях несоблюдения правил техники безопасности, при работе с острыми инструментами и биологическим материалом:
Особую опасность кровь, слюна и другие выделения больных, представляют для медицинских работников имеющих порезы, микротрещины или дерматологические заболевания. В этом случае персоналу нужно исключить прямые контакты с пациентами и использованными инструментами до тех пор, пока ткани полностью не заживут. Если попадание биоматериала на кожу или слизистые оболочки персонала все же произошло, необходимо следовать приказу Министерства здравоохранения, касающиеся экстренной профилактики возможного заражения.
Мероприятия, проводящиеся для профилактики заболеваний, зависят от степени риска заражения. Глубокое повреждение кожи с сильным кровотечением, означает высокую вероятность инфицирования, а попадание биоматериала на кожу при отсутствии ран и повреждений— считается минимальным риском. Алгоритм действий в случае аварийной ситуацииАлгоритм действий при случайном контакте зависит от обстоятельств ситуации, но меры должны быть неотложными, так как малейшее промедление может стоить медперсоналу здоровья:
При высоком риске заражения в течение нескольких часов после инцидента, нужно начать постконтактную терапию — прием лекарственных препаратов, которые предупреждают размножение вирусов ВИЧ-инфекции. Особенности применения антиретровирусных препаратовАнтиретровирусные препараты представляют собой средства, которые используются для терапии и профилактики СПИДа. Они не способны полностью излечить болезнь или предупредить заражение, но замедляют развитие симптомов и защищают иммунную систему. Чаще всего в целях экстренной профилактики используется:
При наличии противопоказаний возможно применение других лекарств. Препараты необходимо использовать в соответствии с инструкцией, четко соблюдать режим терапии и прием лекарств через равные промежутки времени, не пропускать дозу и не менять ее. Антиретровирусные средства обладают побочными эффектами, и чаще всего вызывают нарушение работы ЖКТ (диарея, тошнота, рвота), но при серьезном ухудшении самочувствия, следует как можно скорее обратиться к лечащему врачу и заменить медикамент. Медицинские работники, которые подверглись риску заражения и прошли постконтактную терапию, должны пребывать под наблюдением не менее 12 месяцев и регулярно сдавать анализы крови.
В случаях, когда отрицательный иммунный статус больного известен, прием специальных препаратов не требуется. Лекарственная профилактика гепатита необходима только невакцинированным медицинским работникам — для этого применяются уколы специфического иммуноглобулина и вакцины против гепатита В. Чтобы убедиться в отсутствии риска заражения, привитому персоналу проводят анализы крови для определения концентрации антител. Укладка для экстренной профилактики гепатитов и ВИЧ
Запас профилактических препаратов должен храниться с таким расчетом, чтобы применение можно было начать на протяжении первых двух часов после инцидента, но не позже 72 часов. О мерах экстренной профилактики гепатита и СПИДа нужно помнить всем медицинским работникам, которые подвергаются повышенному риску заражения. От своевременности и правильности действий при контакте с потенциально опасными биологическими жидкостями зависит здоровье, а иногда и жизнь персонала. По темпам распространения ВИЧ-инфекции Россия занимает 4 место в мире. И если раньше заражались в первую очередь люди, употребляющие инъекционные наркотики, то на сегодняшний день повышается риск инфицирования во время лечебно-диагностических и эстетических процедур. Заражение вирусом иммунодефицита человека происходит при непосредственном контакте с кровью или другими биологическими жидкостями (слюна, моча, мокрота, раневое содержимое) больного. Вероятность заболеть повышается, если на коже пострадавшего есть микротравмы, трещины либо если вирус попал на слизистые оболочки. Наиболее серьезный риск инфицирования – в больницах, салонах маникюра и татуажа, косметологических и стоматологических кабинетах. И если лечебно-профилактические учреждения регулярно проверяют контролирующие органы на предмет санитарно-эпидемиологического режима, то в салонах красоты такие проверки проходят далеко не всегда. Между тем для эффективной профилактики заражения ВИЧ достаточно своевременно промыть участок кожи или слизистой дезинфицирующим средством. Лишь в отдельных случаях рекомендуют более серьезные профилактические мероприятия – комбинированную антиретровирусную терапию. Новые требования Минздрава РФ
Перечисленные средства должны быть упакованы в емкость, изготовленную из материала, устойчивого к многократным обработкам дезинфектантами. По требованиям СанПина, в состав аптечки должны также входить хлорамин B, протаргол, борная кислота, перманганат калия. Однако в более поздних редакциях документа от них отказались, поскольку эти препараты требуют предварительного разведения, что неудобно в условиях экстренной ситуации. Содержимое медаптечки следует регулярно пополнять, а также следить за сроком годности ее компонентов. Также нужно обращать внимание на условия ее хранения. Спирт, йод и перевязочные материалы рекомендуется держать в непрозрачной коробке при температуре от 5 до 20 ˚C, беречь от попадания прямых солнечных лучей и воздействия высоких температур.
Когда наличие аптечки обязательноСогласно санитарным правилам, противоспидный набор должен быть во всех организациях, где производятся инвазивные (с нарушением целостности кожных покровов) вмешательства. В частности, это:
Состав профилактической укладки для перечисленных заведений не различается. Руководитель учреждения выбирает сотрудника, ответственного за содержание и своевременное пополнение аптечки. Другие работники в свою очередь должны иметь представление о том, где аптечка хранится и как ей пользоваться. В качестве напоминания укладку желательно снабдить инструкцией по оказанию экстренной помощи в случае контакта с биологическим материалом.
Экстренная профилактика осуществляется даже в том случае, если ВИЧ-статус человека заранее не известен. Видео — Аварийные ситуации. Центр СПИДНеобходимые действия в случае вероятного зараженияПоследовательность действий зависит от того, как именно произошло возможное заражение и куда попал биологический материал. После прокола кожи иглой или разреза медицинскими инструментами в первую очередь следует промыть поврежденную область проточной водой с мылом и тщательно просушить салфеткой. Затем раневую поверхность обрабатывают этанолом и обильно наносят раствор йода. В конце накладывают асептическую повязку или заклеивают поврежденную кожу лейкопластырем. Чтобы повязка не намокла, поверх разрешается надеть резиновую перчатку либо напальчник. Если капли крови пациента попали на кожные покровы, то их нужно протереть 70%-ным этиловым спиртом. Затем тщательно намылить этот участок и сполоснуть водопроводной водой. Просушить кожу лучше одноразовыми салфетками, а потом вновь нанести на нее медицинский спирт. В ситуации, когда кровь либо другая биологическая жидкость больного попала в глаза или нос, их немедленно промывают большим количеством проточной воды. При этом тереть глаза и носовые ходы не следует, это только повысит риск проникновения вируса в кровоток. Ротовую полость в аналогичном случае сначала полощут водой, а потом 70%-ным спиртом. Если биологическим материалом оказалась загрязнена одежда, то ее нужно сразу же снять и поместить в дезраствор или в металлический бикс для последующего автоклавирования. Загрязненные биоматериалом поверхности мебели и медицинского оборудования протирают раствором антисептика, например, хлорамина B. После аварии кровь пациента и медработника отправляют в СПИД-центр для проведения экспресс-теста на ВИЧ. Если о ВИЧ-инфицировании больного известно заранее, то пострадавшему с профилактической целью назначают антиретровирусные препараты в комбинации: лопинавир / ритонавир (калетра) + зидовудин / ламивудин (комбивир). Лекарства пьют дважды в сутки, комбивир по одной, а калетру по две таблетки за раз. Начать их прием нужно не позднее 3 суток после аварии, но желательно в течение первых 2 часов. Если этих медикаментов нет в наличии, то профилактическую терапию начинают любым имеющимся антиретровирусным средством. Антиретровирусные лекарства нельзя свободно купить в аптеке без рецепта врача. Если их нет в медучреждении, то для получения препаратов следует обратиться в СПИД-центр. В каких ситуациях возникает риск заражения ВИЧЗаражение вирусом иммунодефицита человека возможно в любой ситуации, когда происходит контакт здорового человека с биологическими жидкостями больного. Особенно высок риск инфицирования при нарушении целостности кожных покровов или слизистых оболочек пострадавшего. Вероятность заразиться тем серьезней, чем выше вирусная нагрузка у ВИЧ-инфицированного больного. Поскольку ВИЧ-статус человека не всегда известен даже ему самому, экстренную профилактику нужно начинать в любом случае. Помните, что в зоне риска по ВИЧ-инфекции в первую очередь находятся люди, употребляющие инъекционные наркотические вещества или подобные им психотропные средства, и члены их семей. Видео — Аптечка АНТИ-ВИЧЭлементарные меры безопасности
Актуальная аптечка АНТИСПИД – (АНТИ ВИЧ) АВАРИЙНАЯ согласно приказу №1 от 09.01.2018. Состав актуален на 2019 и 2020 годВторой по важности, после ПРОТИВОШОКОВОЙ АПТЕЧКИ, является аптечка АНТИСПИД – (Анти ВИЧ). По СанПину, данная аптечка должны быть в каждом манипуляционном (процедурном) кабинете, в лечебных учреждениях, у работников скорой помощи, а также на всех предприятиях, работники которых, так или иначе контактируют с инфицированными лицами и, в определенной степени, подвергаются риску заражения. К ним относятся:
Работники дынных заведений должны быть проинструктированы о комплектности и правильном применении аптечки АНТИСПИД. Необходимо также назначить ответственного по контролю сроков годности медицинских средств, и своевременном пополнении состава аптечки.
Аптечка экстренной профилактики парентеральных инфекций – (Анти ВИЧ, гепатит и т.д.) согласно приказу №1н Минздрав РФ от 09.01.2018.
Устаревший состав аптечки АНТИСПИД – (Анти ВИЧ) согласно СанПин 3.1.5 2826-10
Как применять аварийную аптечку Антиспид , описано в приложении 12 к СанПиН 2.1.3.2630-10 и в пункте 8.3.3.1. СанПин 3.1.5 2826-10. Как видно, в более поздней редакции СанПин 3.1.5 2826-10 пункт 8.3.3.1., при попадании крови или других биологических жидкостей лица на слизистые оболочки (глаза, нос, рот) профилактика заражения ВИЧ ограничивается только промыванием слизистых оболочек большим количеством воды, и полосканием ротовой полости 70% раствором этанола. В более раних СанПиН 2.1.3.2630-10 Приложение 12, в аналогичной аварийной ситуации, предложен более широкий спектр мероприятий c применением водного раствора Борной кислоты, Протаргола, раствора Перманганата калия. При подозрении на заражение ВИЧ, в первые часы (не позже 72ч.) после инфицирования, следует провести профилактику антиретровирусными препаратами: комбинация Полинавир (или Ритонавир) и Зидовудин (или Ламивудин). Скачала приложения, буду разбираться. Так что по новому санпину, если попала кровь на слизистые, достаточно промыть водой ? и все. в рот спирт или борную к-ту, в нос проторгол,глаза промыть и так же броную у нас КАКВСЕГДА, сначала законы подписывают , потом отменяют. ВОТ ПО ЭТОМУ И УТВЕРДИЛИ НОВЫЕ САНПИН 3.1.5 2826-10, в которых рекомендуют, в случае аварийной ситуации, глаза промыть водой. как буд-то это поможет))) смех сквозь слезы если быть точным 10 дней при температуре не более 25 и влажно Препарат протаргол существует в виде готовой лекарственной формы, под названием Сиалор протаргол, там идет флакон, таблетка протеина нитрата, и раствор для разведения, готовится самостоятельно перед использованием. Хранится 2 года при темп-ре не более 25 гр, в готовом виде не более 1 месяца срок хранения. Пипетки ,напальчники зачем Спирт каплями закапывать Здравствуйте, хочу уточнить, так какой же все таки набор аптечки антиспид актуален на 2019 год. Спасибо. Здравствуйте, по состоянию на январь 2019г. самый актуальный состав аптечки Антиспид утвержден согласно приказу №1н Минздрав РФ от 09.01.2018.. Подскажите , если заниматься микроблейдингом, нужна ли аптечка антиспид антивич. При процедуре микроблейдинга также как и при татуаже травмируется кожа, следовательно существует потенциальная угроза попадания крови из раневой поверхности на слизистую мастера, выполняющего процедуру. Так же могут быть неординарные ситуации. По этому обязательно следует хранить аптечку антиспид.
ВИЧ-инфекция и вирусные гепатиты В и С представляют собой серьезную социальную и медицинскую проблему, это связано с тем, что такие патологии могут приводить к стойкой утрате трудоспособности, а также требуют проведения лечения на протяжении длительного времени. При этом такие патологии ведут к возникновению угрозы для жизни. ВИЧ-инфекция и гемоконтактные (парентеральные) вирусные гепатиты В и С принадлежат к категории хронических патологий. Указанные патологии завершаются развитием синдрома приобретенного иммунодефицита и гепатоцеллюлярной карциномы. Гепатовирусы В и С поражают паренхиму печени, что ведет к нарушению функционирования железы. По этой причине профилактика гепатитов и ВИЧ представляет серьезную проблему, которая решается на государственном уровне. Прежде чем ознакомиться со способами и методами проведения профилактики вирусных гепатитов и ВИЧ инфекции следует изучить способы распространения патологий. Группы риска и способы заражения гепатовирусами и ВИЧ
Вирусы выявляются в цереброспинальной, перикардиальной, синовиальной, плевральной, перитонеальной, амниотической и других биологических жидкостях. Препараты крови также в очень редких случаях могут являться источниками распространения вирусных частиц. Передача вирусной инфекции может осуществляться при проникновении в кровь любой из указанных жидкостей при повреждении кожных покровов или через слизистые, помимо этого инфицирование может происходить при попадании брызг биологических жидкостей на конъюнктиву глаз. Основные группы риска заражения гепатовирусами и ВИЧ являются:
Существует три основных пути распространения инфекции:
Одной из наиболее высоких вероятностей заражения инфекциями существует у медицинских работников. Вероятность инфицирования разными типами гепатовирусами является неодинаковой. Принято считать, что вероятность заражения вирусом С ниже, по сравнению с гепатитом В. Это связано с тем, что для развития инфекции, вызванной гепатовирусом С, требуется проникновение в организм большего количества вирусов по сравнению с вирусом В. Наиболее подвержены инфицированию медицинские работники, оказывающие помощь ВИЧ-инфицированным и больным, имеющим инфекцию гепатовирусами. Поэтому инфекцию можно считать профессиональным заболеванием у работников таких учреждений. Такими медработниками являются:
На вероятность заражения инфекцией оказывает влияние целый ряд факторов, наиболее распространенные среди них следующие:
Симптоматика, при которой требуется проведение профилактики
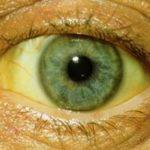
Профилактика парентеральных гепатитов и ВИЧ инфекции назначается при получении плохих показателей анализа крови на наличие антител к вирусной инфекции. Меры профилактики передачи парентеральных гепатитов и ВИЧ инфекции применяются при выявлении у пациента потемнения мочи, осветление каловых масс и пожелтение склеры глаз и кожного покрова. Проведение экстренной профилактики гепатита и ВИЧ требуется при развитии воспалительного процесса до последней стадии, для которой характерно наличие следующих симптомов:
Помимо этого симптомом прогрессирования патологии может являться полное нарушение режима сна. Типы применяемой профилактикиДля предупреждения распространения инфекции применяются два вида профилактики заражения – специфическая и неспецифическая. В свою очередь специфические профилактические мероприятия можно разделить на плановые и экстренные. Плановые мероприятия осуществляются в соответствии с приказом министерства здравоохранения.
Вакцинирование осуществляется в амбулаторных условиях при помощи использования иммуногглобулина, имеющего высокую концентрацию антител к HBV и специально разработанной вакцины. Применение специальной вакцины позволяет создать у человека защитный барьер способный защищать на протяжении длительного периода времени и не влияет на состояние организма. Заболеть после проведения вакцинации невозможно, это обеспечивается отсутствием ядра вируса в составе сыворотки, поэтому передачи вирусной ДНК не происходит. Специфическую профилактику проводят в три этапа, главным требованием при проведении процедур является соблюдение временного интервала между этапами. Общая схема, являющаяся наиболее распространенной, предполагает второе введение вакцины через месяц после первого, а третье спустя 6 месяцев. Вакцинация считается полностью законченной только после получения последней дозы вакцины. Неспецифическая профилактика инфицирования представляет собой соблюдение санитарных и эпидемиологических норма и правил при осуществлении трудовой деятельности и общения в быту. Основной мерой предупреждения распространения инфекционного процесса является использование при манипуляциях одноразовых инструментов. Помимо этого всем людям, относящимся к группам риска, рекомендуется периодически проводить обследование на наличие в организме маркеров, свидетельствующих о наличии инфекционного процесса. При осуществлении работ следует обязательно проводить качественную дезинфекцию и стерилизацию инструментов, а также поверхностей и материалов в соответствии с требованиями СанПиНа. В процессе проведения плановой дезинфекции следует строго соблюдать ее режим и технологию. Медицинскому персоналу предписывается после каждого пациента проводить качественное мытье рук и смену перчаток. Применение в процессе трудовой деятельности защитных очков и влагоотталкивающего халата обеспечивает максимальную безопасность и предупреждает распространение инфекционного процесса.
Даже в том случае, если ранее проводилась вакцинация, вероятность заражения является достаточно высокой. В течение двух суток после непосредственного контакта с инфекцией требуется сдать все требуемые анализы на определение вируса в организме и провести вакцинирование, состоящее из трех этапов. Первый этап вакцинации проводится сразу после выявления наличия вируса, второй осуществляется спустя одну неделю, третий через три недели после контакта с инфекцией. Обязательным условием успешного проведения процедуры является повторное вакцинирование через год. Вывод об успешности проведенной экстренной вакцинации можно сделать только после проведения ревакцинации по результатам проведенных анализов на наличие антигенов к вирусу. Проведение экстренной вакцинации у людей, у которых был близкий половой контакт с зараженным человеком или если инфекция проникла через повреждения кожного покрова, осуществляется в течение 48 часов после предполагаемого контакта. Вакцинация проводится при помощи той же вакцины что и плановая прививка, но по другой схеме. Не следует недооценивать комплексное воздействие на организм гепатовирусов и СПИДа. В том случае, если у больного на фоне ослабления иммунных функций проявляется воспалительный процесс в печени, спровоцированный гепатовирусами В и С, то следует строго соблюдать все указания врача в отношении проведения терапевтических мероприятий. Совместное наличие этих патологий в организме значительно осложняет процесс проведения терапевтических мероприятий, а профилактические меры, направленные против парентеральных форм гепатита и ВИЧ-инфекции не дают ожидаемого лечебного эффекта.
Профилактика профзаражения гепатовирусами и ВИЧ-инфекцией у медработников
Малейший порез или повреждение кожного покрова, попадание биологических жидкостей больного на поврежденную поверхность тела может спровоцировать проникновение инфекции в организм. Наиболее часто от инфекционного заражения страдают работники клинических лабораторий, гинекологи, стоматологи, хирурги и урологи. Для предупреждения возможного инфицирования и профилактики возникновения профзаболеваний следует выполнять следующие правила:
Если имеется контакты с пациентами из групп риска, например, осужденными или с людьми нетрадиционной ориентации, то требуется проведение сбора анамнеза и сдача специальных анализов на выявление наличия в организме антител к вирусной инфекции. Постконтактное наблюдение за пострадавшим
Лабораторные исследования на наличие антител в крови при выявлении аварийной ситуации проводится через три, шесть и двенадцать месяцев. Пострадавший предупреждается о необходимости на протяжении всего этого срока соблюдать меры предосторожности для предупреждения возможной передачи инфекции другим лицам. Основным способом защиты здоровья медицинских работников при аварийном контакте с риском распространения инфекционного процесса являются профилактические меры, включающие использование антиретровирусных средств. В случае аварийного контакта с инфицированным человеком рекомендуется:
После проведения первичной обработки осуществляется химиопрофилактика антиретровирусными средствами. Такими препаратами являются Эфавиренз, Зидовудин и Ламивудин. Помимо этого может применяться любая схема высокоактивной антиретровирусной терапии с применением других средств, в зависимости от обеспеченности ими медицинского учреждения. Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||