У кого выявили вич при постановке на учет по беременности


Что делать, если во время беременности выяснилось, что у женщины ВИЧ?
Как правило, во время беременности женщина сдает кровь на антитела к ВИЧ 3 раза: при постановке на учет, в середине и непосредственно перед роддомом. В роддоме женщине также делают тест на ВИЧ, особенно если в обменной карте нет последнего анализа. Если во время беременности выяснилось, что у женщины ВИЧ, то из женской консультации ее направляют в СПИД-центр, где она пересдает кровь уже на наличие не только антител к ВИЧ, но и на наличие и количество самого вируса. В среднем этот анализ делается неделю. После подтверждения положительного анализа женщина встает на учет в СПИД-центр и ей назначают антиретровирусную терапию (АРВТ). Препараты подбирает гинеколог СПИД-центра, оценивая показатели иммунитета и вирусной нагрузки.
Куда можно обратиться за медицинской и психологической поддержкой после получения положительного результата анализа на ВИЧ?
Как и другие беременные, ВИЧ-положительные женщины получают медицинскую помощь в своей женской консультации, а также дополнительно в любых платных клиниках. Но всем ВИЧ-положительным беременным женщинам необходимо посещать гинеколога в своем СПИД-центре и следовать рекомендациям врача.
Сегодня в социальных сетях существуют несколько групп, где человек с ВИЧ может получить профессиональную поддержку как специалистов, так и равных консультантов (например, группа в ВК ПОДСЛУШАНО У ЛЖВ). Такой вариант поддержки может быть актуален для женщины, если в ее городе или поселке не оказывается психологическая поддержка ВИЧ-положительным беременным женщинам.

Как будет проходить дальнейшее наблюдение беременности и общение с врачом?
После постановки диагноза женщина регулярно (раз в месяц или раз в два месяца) посещает СПИД-центр. Как правило, наблюдение строится так: первичное обследование, назначение АРВТ, контроль состояния иммунитета и количества вируса. Иногда нужно сдавать общий анализ крови, если появятся побочные эффекты от терапии. Рекомендуется также пройти тест на ВИЧ половому партнеру женщины.
Врач-гинеколог СПИД-центра наблюдает женщину до родов и первый месяц после рождения ребенка. Далее она переходит под наблюдение врача-инфекциониста.
Не повредит ли терапия плоду?
Препараты, которые ВИЧ-положительная женщина принимает во время беременности, исследованы и не имеют никакой токсичности ни для плода, ни для самой женщины. На данный момент все препараты, которые выдают беременным женщинам с ВИЧ в России, рекомендованы ВОЗ и не влияют на развитие плода.
Где рожают ВИЧ-положительные женщины?
Это зависит от региона. Есть города и области, где ВИЧ-положительные женщины, по распоряжению местных комитетов по здравоохранению, могут рожать исключительно в определенных роддомах или отделениях инфекционных больниц. В других регионах женщины с ВИЧ имеют право рожать в любом роддоме. В Петербурге, например, только два роддома принимают ВИЧ-положительных женщин, а в Ленинградской области рожают во всех роддомах. В Москве и Московской области – без ограничений. В любом случае, во всех роддомах есть препараты для проведения экстренной профилактики передачи ВИЧ от матери к ребенку, если женщина поступила уже в процессе родовой деятельности.

Может ли ВИЧ-положительная женщина родить здорового ребенка? Каковы риски? С чем они связаны?
ВИЧ-положительная женщина обязательно может и родит ребенка без инфекции при сочетании нескольких важных методов профилактики передачи ВИЧ от матери к ребенку:
- До зачатия необходимо узнать свою вирусную нагрузку и иммунный статус и заблаговременно начать прием АРВТ. Заблаговременно – это значит, что хотя бы за полгода до зачатия вирусная нагрузка в крови женщины не должна определяться.
- Безусловно, необходимо пройти гинекологическое обследование и пролечить ЗППП, если они обнаружены.
- Во время беременности, если женщина раньше не принимала АРВТ, следует начать прием препаратов на сроке 18 недель и до рождения ребенка. Сейчас рекомендации ВОЗ говорят о том, что всем женщинам должна быть предложена АРВТ и после рождения ребенка независимо от клинических показателей состояния здоровья женщины.
- Во время родов женщине внутривенно вводят дополнительный препарат (как правило, Ретровир).
- После рождения ребенку назначают АРВ-препарат в сиропе, который нужно принимать дважды в сутки как минимум 7 дней.
- И еще один метод не передать ВИЧ ребенку – отказаться от грудного вскармливания. Для этого существуют препараты, которые безболезненно и без вреда для здоровья женщины останавливают лактацию сразу после родов.
Можно ли родить здорового ребенка от ВИЧ-положительного мужчины и не инфицироваться?
Можно. Риск передачи вируса будет минимален, практически равный нулю, если мужчина принимает АРВТ и привержен лечению на 100%. Если его вирусная нагрузка не определяется более 1 года, то зачатие может произойти естественным способом, без применения каких-либо вспомогательных репродуктивных технологий.
Беременность ВИЧ-положительной женщины чем-то отличается от беременности женщины без вируса?
Кроме того, что женщина принимает АРВТ и соблюдает все рекомендации по профилактике передачи ВИЧ от матери ребенку, о которых говорили выше, беременность проходит так же, как и у женщин без ВИЧ.
После родов уход за ребенком ВИЧ-положительной женщины чем-то отличается от ухода за ребенком женщины без вируса (можно ли кормить грудью, нужно ли давать ребенку какие-то препараты, когда можно узнать статус ребенка)?
Ребенку, рожденному ВИЧ-положительной женщиной, кроме АРВ препарата в виде сиропа на 7 дней, могут предложить отказаться от прививки БЦЖ, это живая вакцина против туберкулеза. Как говорилось ранее, женщина отказывается от грудного вскармливания. Трижды младенец проходит тестирование на наличие у него антител к ВИЧ. Кроме того, ему проводят анализ крови на ВИЧ методом ПЦР диагностики для определения самого вируса в крови ребенка.
Нужно ли принимать таблетки после родов?
Если хочется быть здоровой мамой, воспитывать своих детей, видеть их взросление и воспитывать внуков, спустя десятилетия, то однозначно нужно принимать АРВ препараты после родов, чтобы не допустить подъема вирусной нагрузки, снижения иммунитета и образования заболеваний, вызванных СПИДом.
Подготовка к ЕГЭ на Smart University стала вдвое доступнее
| Новости сайта и форума Sibmama |
|---|
| Приглашаем принять участие в литературном флешмобе "МОЯ ЛЮБИМАЯ ПОВЕСТЬ" Читаем и обсуждаем вместе свои любимые повести. Присоединяйтесь! |

Возможно, вам будет интересна новая полезная статья на нашем сайте.
По последним данным Регионального центра Анти-СПИД в НСО зарегистрировано 31 964 случая ВИЧ-инфекции, то есть у каждого 85 жителя НСО есть вирус иммунодефицита. Но надо понимать, что это неполная информация, скорее напоминающая верхушку айсберга: далеко не все обследуются.
Гость
_________________
Когда заканчивается терпение, начинается выдержка.
Раненых не бросаем, пленных не берём!
По последним данным Регионального центра Анти-СПИД в НСО зарегистрировано 31 964 случая ВИЧ-инфекции, то есть у каждого 85 жителя НСО есть вирус иммунодефицита. Но надо понимать, что это неполная информация, скорее напоминающая верхушку айсберга: далеко не все обследуются.
_________________
макарулька Поля (6.05.93), карамулька Софа (15.06.02)
"Наверное, я - мыслящий омлет" (с)
Кто говорит о панике ? Всего-лишь о разумных мерах предосторожности.
Это изображение получено путем сканирования электронным микроскопом .
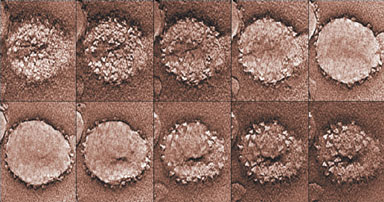
В университете Флориды просели очень изящный эксперимент. Не все люди восприимчивы к HIV, было выделено антитело 2G12, его реплицировали методом генной инженерии, обработали культуру клеток и ввели культуру HIV.
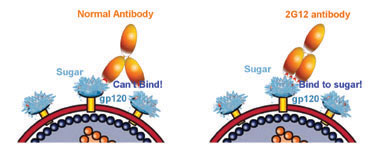
Это кривое антитело, оно топорщится на поверхности клетки и мешает вирусу прикрепится.
Вирусы размножаются только внутриклеточно.
Вирусу надо найти белок на поверхности клетки , к которому у него сродство. Происходит химическое взаимодействие , адгезия.Вирус прикрепляется, синтезирует протоеазы, протеазы это ферменты разрушающие молекулярные цепи.
Пртеазы проделывают дырочку в клетке , вирус загружает свою генную информацию. Она уходит в ядро, там запускаются процессы синтеза , делается много-много копий вирисного геном, они разрывают буквально клетку и весело улетают в кровоток.
Методом полимеразной цепной реакции,введя специфический реактив в сыворотку крови можно на таких кусочках цепей наоставлять меток, а потом разными способами подсчитать их число в определенном объеме -вот вам "вирусная нагрузка".
Сколько вируса размножается в данный момент.
Вирус в оболочке можно поймать когда он свободный плывет в поисках своей клетки или зацепился за ее оболочку.
Блюдце это клетка мартышки, маленькие треугольнички это вирус , тот самый иммунодефицита ,"который никто не видел и выделить не может",( полный Вектор под Новосибирском дураков, пилит международные гранты), треугольнички вирусы пытающиеся прикрепиться.
Если где-то есть чистая культура , значит кто-то вирус видел, выделил и теперь рекультивирует на культуре клеток для опытов.
Извините за праздный интерес, вы преподаватель чего ?
Добавлено спустя 10 минут 20 секунд:
мамочка софии
| Цитата: |
| А вот сексуальные связи вне брака (до и во время) - есть нарушение нравственных норм. Венерические заболевания - логичное следствие. |
вы понимаете что если не сделать этого до вступления в брак то можно выйти за не того человека. Ну не подойдет он - размером, темпераментом, а может быть даже иммунологически. Бывает даже аллергия на сперму партнера.
Так почему бы не проявить уважение друг другу, и не использовать средства барьерной контрацепции. Человек животное готовое к спариванию ежемесячно, и полное воздержание не лучший выбор. Тоже болеть будет.
| мамочка софии писал(а): |
| Можете закидать меня тапками. но начнем с вопроса. Вы можете описать ВИЧ, как он выглядит и где вы его нашли. Даже студенты медики, не говоря об их преподавателях, знают, что СПИД есть, а вирус не выделен. Зачем эта паника. А сдача анализов и пр. дело добровольное, даже беременные могут от всего этого отказаться. Скрининг и пр. имеют неоднозначные последствия - это Вам скажет любой специалист по биоэтике. А вот сексуальные связи вне брака (до и во время) - есть нарушение нравственных норм. Венерические заболевания - логичное следствие. Вспомните что было в 17-18вв в Западной Европе. Воздержание, единственный мужчина/ женщина являются лучшей профилактикой любых подобных болезней. Для потребителя-гедониста, человека массы подобное не вписывается в привычную модель поведения. Остальное расписывать не буду - ЗОЖ (имейте в виду, что здоровье тела вне здоровья души, духа невозможно) вам в помощь! |
Добавлено спустя 4 минуты 1 секунду:
llazy , по поводу антитела 2G12 хотела добавить. Оно относится к т.н. broadly neutralizing antibodies. Одно из первых, и не самое широко нейтрализующее. За последние лет 7 найдено уже более 40 таких антител, которое нейтрализуют много изолятов ВИЧ-1. И пассивная иммунизация такими антителами защищает шимпанзе и макак-резус от заражения ВИЧ при разных путях передачи.
Является ли ВИЧ-инфекция у одного или обоих партнёров противопоказанием к зачатию ребёнка и что делать, если при беременности был обнаружен вирус иммунодефицита? Ответы на эти вопросы, а также о протекании патологии у женщин, способах родоразрешения и последствиях для малыша вы узнаете в этой статье.

Взаимовлияние
Взаимовлияние беременности и ВИЧ остаётся малоизученной областью. Известно, что при наличии инфекции у женщины повышается риск развития множественных осложнений:
- обострение инфекционных процессов, что может привести к рождению мёртвого ребёнка;
- неправильное развитие плода;
- отслоение плаценты;
- самопроизвольный аборт.
Дети, которые заразились ВИЧ от матери, уже к 5 годам могут стать СПИД-положительными.
Вынашивание ребёнка также может негативно отразиться на протекании болезни. Предполагается, что у женщин, которые решились забеременеть, СПИД может развиться на несколько лет быстрее.
Симптоматика
ВИЧ может протекать скрыто в период от пары недель до нескольких лет. Если болезнь обостряется во время беременности, можно наблюдать такую симптоматику:
- сильное увеличение температуры тела;
- мышечные боли;
- ломота в теле;
- нарушения работы желудочно-кишечного тракта;
- появление кожных высыпаний;
- набухание лимфатических узлов;
- ощущение слабости;
- озноб или лихорадка;
- головные боли.
Затем инфекция может некоторое время развиваться скрыто, после чего со временем переходит в хроническую форму. Об этом свидетельствует обострение различных заболеваний.
Плановая диагностика ВИЧ
Обследования в обязательном порядке должны быть проведены:
- при постановке на учёт по беременности;
- на сроке 7 месяцев.
Если женщина проживает с ВИЧ-положительным партнёром, анализы проводятся каждые 3 месяца и непосредственно перед родами.
Среди методов, которые позволяют выявить патологию:
- Иммуноферментный анализ (ИФА). Скрининговый тест, позволяющий обнаружить антитела к ВИЧ. Обычно проводится 2 раза даже при наличии положительного результата.
- Иммуноблоттинг. Применяется в качестве дополнительного метода, чтобы подтвердить результаты ИФА. Показывает наличие антител к белкам вируса.
- Полимеразная цепная реакция (ПЦР). Указывает на степень тяжести ВИЧ, даёт возможность спрогнозировать его течение. С помощью этого анализа можно выявить патологию даже в период скрытого течения.

О том, на каком сроке лучше встать на учёт по беременности, читайте в следующей статье.
- организм женщины вырабатывает антитела, чтобы защититься от проникновения отцовского ДНК, что и фиксируется тестами;
- наличие хронических заболеваний;
- недобросовестность медицинских работников.
План беременности для инфицированных
Если заболевание было выявлено ещё до зачатия, то планировать рождение ребёнка нужно учитывая рекомендации специалистов.
Существует 3 ситуации, с которыми могут столкнуться будущие родители.
В данном случае повышается риск заражения не только плода, но и партнёра. Поэтому зачатие обычно производится бесконтактным методом. Сперма помещается в стерильный сосуд, а затем вводится женщине в дни овуляции.
Болезнь не передаётся на генетическом уровне, поэтому попадание вируса в организм ребёнка через сперму при оплодотворении невозможно. Но может заразиться женщина, которая затем передаст ВИЧ ребёнку.
Естественное зачатие возможно, только если инфекция протекает скрыто и партнёры о ней не знают. Процесс будет более безопасным, если воспользоваться ЭКО. Это метод искусственного оплодотворения, при котором сперма проходит очистку и только затем вводится женщине.
Лучше прибегнуть к услугам донора спермы, поскольку во время незащищённого полового акта партнёры могут заразить друг друга заболеваниями, усугубляющими протекание вируса и другими штаммами ВИЧ. Кроме того, увеличивается риск рождения заражённого малыша.
Пути инфицирования ребёнка
Существует 3 варианта передачи вируса:
- При вынашивании. Плод заражается через плаценту, пуповину или околоплодные воды. Особенно опасно инфицирование в 1-ые 3 месяца после зачатия, поскольку в большинстве случаев у женщины случается выкидыш. Если вирус был передан позже, то роды могут быть более тяжелыми и продолжительными.
- При родах. Заражение происходит при соприкосновении со слизистыми оболочками матери.
- При кормлении грудью. Такая ситуация регистрируется реже всего.
Как влияет на развитие ребёнка?
При тяжелом протекании болезни у женщины, наличии вредных привычек и игнорировании помощи медиков малыш может заразиться ВИЧ или/и родиться с различными умственными и физическими отклонениями.

Среди признаков, которые указывают на наличие патологии у новорожденного:
- хроническое поражение желудочно-кишечного тракта;
- отсутствие реакции на свет;
- проблемы с позвоночником.
Терапия
Тактика лечения несколько отличается, в зависимости от ситуации обнаружения ВИЧ.
Обращают внимания на триместр, в котором была диагностирована инфекция:
- 1-ый. Обычно начало терапии оттягивают до срока 13 недель. Но если вирусная нагрузка у матери превышает 1000 копий на 1 мл, могут быть назначены противовирусные препараты.
- 2-ой. В этот период женщине прописывают различные группы лекарств. Нуклеозиды (Фосфазид, Тенофовир), Ингибиторы транскриптазы (Этравирин), Ингибиторы ВИЧ-протеаз (Ритонавир). Женщина должна принимать витамины, фолиевую кислоту и железосодержащие медикаменты.
- 3-ий. Лечение назначается незамедлительно. Прописывают 3 противовирусных препарата. Если терапия была начата после 8-ого месяца, может быть добавлен 4-ый медикамент. Схема подбирается индивидуально.
Если будущая мама уже получала противовирусные препараты, их приём не прекращается даже с началом беременности, поскольку существует риск резкого повышения вирусной нагрузки. Обычно принятая схема лечения не изменяется, за исключением случаев, когда употребление препарата составляет угрозу для плода. Они заменяются менее опасными.
Что нужно делать женщине:
- своевременно принимать медикаменты;
- регулярно посещать инфекциониста, чтобы вовремя выявить заболевания, представляющие угрозу для беременности;
- сдавать анализы для контроля вирусной нагрузки.
Продолжается лечение женщины теми же лекарствами, что и во время вынашивания плода.
В это время повышенное внимание уделяется диагностике заболевания у новорожденного ребёнка. Обычно лечение не назначается до постановки окончательного диагноза. С помощью ПЦР можно обнаружить признаки ВИЧ уже через 14 суток после появления малыша на свет.
На протяжении 1-го года жизни в крови ребёнка могут присутствовать антитела к вирусу. Но сразу паниковать не стоит, поскольку это не всегда указывает на наличие патологии. Малыш считается ВИЧ-положительным, только если признаки инфекции сохраняются после 15-ти месяцев жизни. В таком случае терапия назначается в индивидуальном порядке.
Профилактика инфицирования ребёнка
Предотвратить заражение малыша можно при использовании нижеперечисленных методов.
Среди рекомендаций, которых должна придерживаться будущая мать, чтобы предотвратить рождение ребёнка с ВИЧ:
- Правильное питание. Организм плода должен получать полезные вещества в достаточном количестве. Это поможет укрепить иммунитет и противостоять инфекции.
- Отказ от вредных привычек. У детей, чьи матери ведут неправильный образ жизни, слабый, недостаточно выносливый организм. Они имеют высокую подверженность различным заболеваниям.
- Своевременное лечение. Женщина должна вовремя пройти терапию для устранения сопутствующих патологий.

Непосредственно перед родами может быть назначено внутривенное введение раствора Ретровир. Он показан в таких случаях:
- если женщина не проходила лечение противовирусными препаратами, а нагрузка ВИЧ составляет 1000 копий на 1 мл и более;
- экспресс-анализ на наличие заболевания дал положительный результат;
- при наличии высокого риска заражения женщины за последние 3 месяца – контакт с инфицированным партнёром, инъекции наркотиков.
Также используется Невирапин. 1 таблетка принимается сразу после начала родового процесса. Если он длится более 12 часов, необходим повторный приём.
Методы родоразрешения
Ещё во время вынашивания ребёнка врач, который следит за состоянием женщины, должен оценить все риски и проконсультировать будущую мать по вопросам возможного протекания родов.
Существуют 2 метода родоразрешения.
Более предпочтительно при ВИЧ-инфекции.
Используется в таких случаях:
- женщина проходила лечение в период вынашивания ребёнка;
- вирусная нагрузка менее 1000 копий на 1 мл.
Обычно проводится в инфекционном отделении. Родовые пути обрабатываются раствором хлоргексидина в концентрации 0,25%.
Запрещены любые средства и методы, которые могут привести к повреждению тканей, включая наложение акушерских щипцов и использование лекарств, усиливающих родовую деятельность.
Требуется зафиксировать момент, когда у беременной отошли воды. При нормальном течении процесса это происходит в 1-ом периоде родов. Но если излитие случилось до родоразрешения и безводный промежуток составляет 4 часа и более, то возрастает риск передачи вируса ребёнку. Поэтому допустимо принятие решения об искусственном проведении родов с применением кесарева сечения.
- показатель вирусной нагрузки более 1000 копий/мл;
- невозможно провести экспресс-тест на ВИЧ;
- женщина не проходила лечение во время беременности.
Обычно операцию планируют заранее. Её назначают на сроке 38 недель.
Предотвращение заражения включает:
- Купание. Сразу после появления на свет ребёнка купают в воде, смешанной с хлоргексидином (0,25%). Соотношение – 50 мл на 10 л.
- Применение препаратов. Уже через 8 часов после рождения малышу делают укол профилактического средства. Терапия продолжается на протяжении 3 суток, поскольку в это время вирус находится в крови и не успевает стать частью ДНК. В большинстве случаев рекомендуют Ретровир и Невирапин в жидкой форме.
Вирус может попасть в организм ребёнка через материнское молоко, поэтому кормление грудью является недопустимым. Также нельзя сцеживать молоко в бутылочку.
Сразу после рождения малыш переводится на искусственное вскармливание. Чтобы подавить лактацию, женщине могут быть назначены такие препараты, как Бромкриптин или Каберголин.

Можно ли родить здорового ребёнка?
Обнаружение ВИЧ не является поводом прерывать беременность. При нормальной вирусной нагрузке, если женщина ведёт здоровый образ жизни и выполняет все рекомендации специалистов, высоки шансы появления на свет здорового ребёнка.
Беременной также следует быть особенно внимательной, если ВИЧ заражен партнёр. Соблюдать меры предосторожности во время полового акта и при ведении быта, не пользоваться общими средствами интимной гигиены.
О выявлении ВИЧ у беременных женщин и особенностях профилактики заражения ребёнка рассказывается в представленном видео:
ВИЧ – не приговор для женщины, вынашивающей ребёнка. Чтобы снизить риски для плода, нужно своевременно встать на учёт у инфекциониста и вести беременность с использованием его рекомендаций. Это повышает шансы успешного прохождения родов и появления на свет здорового малыша.
Коляска из Америки. Повтор.




![]()
мы покупали с ебея… вышло дешевле в 2 раза почти. брали бритакс который в россию не возят. но мож это просто ваша воляска дорогая… или производят ее не в штатах потому она у их тоже стоит не дешево.





![]()

![]()
![]()
Доставка покупок из Америки через shopfans

![]()
![]()

![]()
ПользуюсьShopFans более трех лет. Последние полгода начались проблемы.
ShopFansстал воровать парфюмерию из посылок. При этом пишут, что данные товары несмогли отправить и их утилизировали.
Этовсе не правда.
Понравиласьвещь — изъяли. Не понравилась — отправили.
Заполтора месяца отправил четыре посылки одним методом. Две посылки отправили безизъятия, в других двух посылках парфюмерию изъяли. Причем изъятие делаютчерез одну отправку.
Отправилаписьмо с вопросом, почему мои товары забирают себе, а не дают возможностьотправить их другим методом итребованиемвернуть мои товары.
Написалиответ, что моих товаров уже нет (с момента отправки прошла всего лишь неделя), но готовы предоставить аналогичные товары изъятые у других покупателей.
Крадутчужие вещи прикрываясь красивыми формулировками.
Послеэтого требования — ShopFans занес мой аккаунт в черный список.
Привходе в ShopFans с моего компьютера появляется ответ, что обслуживание данногоабонента приостановлено. Это при том, что на моем счете более 100 долларовперечисленных мной денег.
Смоглазайти в свой аккаунт только скрыв свой IP адрес и потребовать восстановить возможностьвхода.
Послеэтого доступ восстановили, но первую собранную после этого посылкузаблокировали.
В этомстатусе никакие изменения с посылкой произвести не возможно. Поля для измененияне активны.
Думаюмою посылку уже разворовали сотрудники ShopFans и теперь молчат.


– Да я бы рада. Но как вспомню, что придётся чуть ли не жить в женской консультации, анализы сдавать, для этого рано вставать… – и она махала рукой: мол, на такое больше не способна.
Конечно, каждая будущая мама вправе сама ответить на эти вопросы. Но для начала всё же советуем не рубить сплеча (я здорова, и мне ничего из этого не нужно!), а ознакомиться с информацией о том, какие обследования врачи советуют проходить беременным и почему.

На учёт становись! Первый триместр (1 – 12 неделя)
Собираясь в первый раз идти в женскую консультацию, чтобы встать на учёт, имейте в виду, что сделать это набегу, между делом, не получится. И дело не в очередях, а в том, что постановка будущей мамы на учёт – дело серьёзное и не быстрое. Акушер-гинеколог подробнейшим образом опросит вас и занесёт всю полученную информацию в медицинскую карту особого образца, которая ведётся во время всей беременности.
Вопросы, которые среди прочих задаст врач:
- Не было ли в семье случаев психических, онкологических и других серьёзных заболеваний, нарушений эндокринной системы, пороков развития органов.
- Нет ли у вас аллергии.
- Не болели ли вы инфекционными (генитальный герпес, трихомониаз, хламидиоз и т.д.) и/или гинекологическими (миома матки, дисфункция или новообразования яичников и т.д.) заболеваниями. Были ли гинекологические операции, по какому поводу.
- Каковы особенности менструального цикла (когда установился, нет ли нарушений и т.д.)
- Сколько было беременностей, и чем они закончились.
- Какими средствами контрацепции пользовались.
Такое количество вопросов не должно удивлять или раздражать вас: все они направлены на то, чтобы ничего не упустить и помочь вам благополучно выносить и родить ребёнка. Поэтому лучше заранее подготовиться, вспомнить или уточнить информацию. Ещё лучше – принести выписки из историй болезни, результаты анализов и прочих исследований, если этой информации нет в медицинской карте той поликлиники, где вы собираетесь вставать на учёт. Не смущайтесь, это не будет выглядеть ненужной въедливостью и занудством. Наоборот, врач поймёт, что имеет дело с будущей мамой, которая серьёзно относится к своему положению. А это всегда вызывает уважение и симпатию (во всяком случае, у хороших специалистов; а к плохим вы и сами не хотите попасть, не правда ли?)
Помимо подробнейшего опроса, акушер-гинеколог обязательно проведёт обследование, на которое тоже потребуется много времени. Ведь осмотреть нужно будет и кожу (чтобы не упустить проявления анемии, герпеса, проблем с почками и т.д.), и щитовидную и молочные железы, ноги (чтобы исключить варикоз). Обязателен и гинекологический осмотр, он поможет убедиться в отсутствии нарушений в строении органов беременной. Кроме того, во время него доктор возьмёт мазок из влагалища (он покажет отсутствие или наличие бактериальной инфекции).
В конце визита вы получите целую стопку направлений на исследования, которые будет необходимо пройти в ближайшее время.
Что нужно сдать после постановки на учёт:
- Анализ крови на сифилис (RW), ВИЧ, антитела к гепатиту В и С (из вены).
- Анализ крови на группу крови и резус-фактор (из вены).
- Анализ крови клинический (из пальца). Он покажет, нет ли у будущей мамы анемии, воспалительных изменений в крови.
- Анализ крови биохимический (из вены). Поможет выяснить, достаточно ли в крови беременной белка, глюкозы и других веществ, которые необходимы для правильного развития эмбриона (плода).
- Исследование факторов свертываемости крови по-другому называется коагулограммой (из вены). Его результаты покажут, нет ли у будущей мамы болезней крови, нарушающих свёртываемость. Знать это врачам необходимо, поскольку низкая свёртываемость чревата осложнениями или даже прерыванием беременности (в результате кровотечения или преждевременной отслойки плаценты), а высокая – медленным движением по сосудам, что может повредить ребёнку.
- Анализ мочи общий. Даст информацию о плотности и составе мочи, что позволит исключить проблемы с почками или сахарный диабет.
Будущим мамам, беременность которых протекает без осложнений, общие анализы крови и мочи следует сдавать 1 раз в месяц. Мазок на флору обычно берётся при первом посещении, на 28 – 30, 36 неделях, либо по мере необходимости.
За полтора – два месяца до предварительной даты родов анализы придётся сдавать чаще: общие анализы крови и мочи – 1 раз в две недели.
Кроме того, если вы ещё не делали УЗИ, то доктор назначит и его. В ходе исследования посмотрят, как развивается эмбрион, соответствуют ли его размеры сроку беременности, не повышен ли тонус матки, нет ли в ней или в придатках новообразований. Эта информация тоже чрезвычайно важна и помогает избежать многих неприятностей.
Также в первом триместре (ближе к его концу) проводят исследование, включающее в себя анализ крови (из вены), выявляющий отклонения в развитии ребёнка, и УЗИ, во время которого специалисты определяют степени возможность наличия у малыша некоторых генетических аномалий.
- Если в крови мамы есть антитела к вирусу гепатита (не важно, В или С), то ей назначат подробный биохимический анализ крови, включающий исследование ферментов печени, и ультразвуковое исследование этого органа.
- В случае выявления анемии, беременную направят на биохимический анализ крови, при помощи которого определят уровень сывороточного железа (от него зависит тяжесть анемии).
- Разница резус-факторов будущих мамы (-) и папы (+) – повод сдать анализ крови на резус-антитела (из вены). Их обнаружение – тревожный сигнал. Ведь это означает, что малыш унаследовал положительный резус-фактор своего отца, а это грозит резус-конфликтом и гемолитической болезнью. В таком случае за здоровьем мамы и малыша требуется особый контроль.
- Дополнительные обследования на инфекции назначают беременным, если они болели герпесом, хламидиозом, токсоплазмозом и т.д., или в случае наличия в анамнезе хронических воспалений придатков, внематочной или неразвивающейся беременности, выкидыша, плацентарной недостаточности, многоводия. Обязательно обследуют и тех будущих мам, предыдущие дети которых рождались с признаками инфекций (пневмонией, конъюнктивитом и т.д.) или поражениями центральной нервной системы.
- Наличие у будущих родителей или их близких родственников пороков развития или болезней сердца, почек и других органов – веская причина для дальнейшего обследования и консультации генетиков.
- Если у беременной есть признаки раннего токсикоза или угрозы выкидыша, тоже обязательно будет проведено тщательное обследование.
- Привычное невынашивание беременности или неразвивающиеся беременности, а также пороки развития предыдущих детей женщины – основание для направления пациентки к генетикам.
Визиты к акушеру-гинекологу:
До 20-й недели – 1 раз в месяц.
С 20-й до 33-34-й недели – 2 раза в месяц.
С 33-34 недели до родов – 1 раз в десять дней.
С 37-й недели – 1 раз в неделю.
Каких ещё специалистов должна посещать будущая мама:
Терапевт:
На сроке до 12 недель.
После 20 недели беременности.
Это делается для того, чтобы удостовериться в отсутствии заболеваний, которые могут помещать благополучному течению беременности.
Окулист:
На сроке до 12 недель.
После 20 недели беременности.
Врач проверит состояние зрение беременной, даст рекомендации по способу родоразрешения. Если проблем нет, то визит будет разовым. В противном случае может понадобиться постоянное наблюдение специалистов.
Стоматолог:
На сроке до 12 недель.
Посещение стоматолога поможет избежать развития болезнетворных микроорганизмов в несанированной полости рта.
Продолжаем подготовку. Второй триместр (13 – 26 неделя)
- Во время каждого визита к врачу во втором триместре вам будут измерять окружность живота и высоты дна матки. Кроме того, обязательны замеры веса. Это нужно, чтобы врач видел, нормально ли развивается малыш и набирает вес будущая мама.
- На 16-й, а потом и 22-й неделе, как правило, назначают следующие УЗИ. Во время них особое внимание так же будет уделяться соответствию размеров плода сроку беременности. Помимо этого, исследование поможет выяснить, нет ли у крохи пороков развития и каково состояние плаценты (толщина, величина, степень зрелости и соответствие степени зрелости сроку) и место её расположения.
- На 18-й неделе снова назначают анализ крови на сахар.
- Во втором триместре при помощи исследования уровня белков (альфа-фетопротеина и хорионического гонадотропина) выявляются риски хромосомных аномалий и врождённых пороков развития плода.
- В случае, если будущие родители старше 35 лет, кто-то из них (или оба) болен хламидиозом, герпесвирусной инфекцией и т.д. или имеет пороки развития органов, на 17 – 20 неделе врач назначит пренатальную диагностику. Это исследование поможет обнаружить те серьёзные генетические нарушения, которые невозможно определить при помощи УЗИ.
- Исходя из результатов пренатальной диагностики, акушер-гинеколог и врач-генетик принимают решение направлять или не направлять пациентку на исследование околоплодных вод. Амниотическую жидкость для анализа берут через прокол плодных оболочек. Помимо этого, могут назначить и исследование крови малыша. Материал для него берут при помощи кордоцентеза (прокола пуповины).
- Дополнительные исследования могут назначить и в случае, если здоровье будущей мамы внушает опасения (например, есть пороки сердца, болезни почек или сахарный диабет).
Схема обследований и анализов, которые предлагает современная отечественная медицина будущим мамам, позволяет максимально обезопасить как саму женщину, так и малыша.
Дело движется к финалу. Третий триместр (26 – 40 неделя)
- На каждом приёме врач продолжает проводить измерения окружности живота, высоты дна матки и веса будущей мамы.
- На 26-й неделе проводится очередное УЗИ. Однако если беременная чувствует себя хорошо, а результаты предыдущих УЗИ были в пределах нормы, врач может принять решение не проводить это исследование.
- С 28-29 недель проводят допплерометрические исследования. Хотя внешне всё происходящее похоже на обычное УЗИ, этот метод исследования показывает кровоток ребёнка, а это помогает понять, достаточно ли он получает кислорода и питательных веществ.
- 33 неделя – время первой кардиотокограммы (КТГ). Она даёт врачам информацию о самочувствии малыша. Ближе к родам исследование повторяют. В этот же период могут назначить ещё одно УЗИ, поскольку именно на поздних сроках ста
- В 30, а потом и в 36-38 недель назначают повторные анализы крови на ВИЧ, сифилис. Результаты анализов вносят в обменную карту, которую беременная должна взять с собой в роддом.
- На 38 – 40 неделях вам снова сделают УЗИ. Оно покажет положение малыша, пуповины, а также состояние и степень зрелости плаценты.
- В случае, если по результатам КТГ ребёнок чувствует себя недостаточно хорошо и есть необходимость выяснить причины этого, ещё раз назначают УЗ-допплерометрию.
На финишной прямой
Во время родов врачи наблюдают за состоянием роженицы: цветом кожных покровов и слизистых, частотой пульса, дыхания и давлением. Кроме того, проводят кардиомониторинг – при помощи датчиков, закреплённых на животе роженицы, следят за сердцебиением малыша во время схваток.
Дело сделано, извольте обследоваться!
Через сутки после появления на свет малыша проводятся общие анализы крови и мочи.
На первые или вторые сутки вам могут назначить гемостазиограмму. Делается это для своевременной диагностики и предотвращения осложнений, вызванных слишком быстрым или медленным движением крови по сосудам, в следующих случаях:
- После любого оперативного вмешательства (к ним относятся кесарево сечение или ручное отделение последа).
- Если у мамы варикозное расширение вен.
3 – 5 сутки – время для УЗИ. При помощи него установят, как сокращается матка, нет ли в ней кусочков плаценты и/или скоплений сгустков крови, а также признаков воспаления.
Вот и всё. Может показаться, что список этот, действительно, слишком длинный. Но если раскидать все пункты на девять месяцев, то окажется, что всё не так уж и страшно. А здоровье – ваше собственное и малыша – серьёзное основание для того, чтобы проходить все необходимые обследования и нужные анализы.
В этом на собственном опыте убедилась Анна. Две её дочки были долгожданными (старшая родилась, когда Анне уже исполнилось 33, а младшая – в 35) – их рождению предшествовали годы и годы бесплодия. Всю первую беременность будущая мама тщательнейшим образом соблюдала указания врачей. Тем более что коагулограмма показала проблемы со свёртываемостью крови, пришлось наблюдаться в специализированном центре, специалисты которого знали, как помочь ей. В итоге, в срок родилась крепенькая и здоровая девочка.
Вторая беременность стала не меньшей неожиданностью. Старшая дочка требовала много внимания, помочь Анне было некому (муж постоянно был в командировках, бабушки жили далеко, а на няню Анна и сама не соглашалась). В итоге, к специалистам по проблемам со свёртываемостью крови женщина обратилась лишь на тридцать четвёртой неделе, правда, сама себя она успокаивала тем, что анализы, сданные в женской консультации, показали лишь незначительные превышения нормальных параметров. В итоге, не успели прийти результаты исследований, взятых в специализированном медицинском центре, как у Анны началось кровотечение. Из-за преждевременной отслойки плаценты, ей было проведено экстренное кесарево сечение. Младшая дочка появилась на свет на тридцать пятой неделе. Потом та же врач, что наблюдала её первую беременность, мягко пожурила:
Внимание! Все сроки и виды исследований в статье указаны примерно и могут варьироваться. Данные, приведённые выше, помогут вам в общих чертах представлять, что, зачем и когда будут назначать специалисты за время беременности. Более подробную, полную и актуальную информацию вы получите от своего врача.
Читайте также:
- Сифилитическая ангина чем отличается от обычной ангины
- У хирурга положительный вич
- Как делается анализ на вич для операции
- Сифилитический миозит что это
- При вич идут в середине цикла кровь
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.


