Тромбоцитопеническая пурпура и вич
Аннотация научной статьи по клинической медицине, автор научной работы — Вологжанина Елена Владимировна, Марьина Анастасия Николаевна, Канычева Наталья Петровна, Степнов Михаил Иванович
Гематологические проявления ВИЧ-инфекции обширны и включают анемию, лейкопению, тромбоцитопению и нарушение свертываемости крови. Тромбоцитопеническая пурпура при ВИЧ-инфекции выявляется у 10-15 % инфицированных, но не служит маркером СПИДа, т.к. встречается на всех стадиях ВИЧ-инфекции . В описанном нами клиническом случае представлено течение ВИЧ-инфекции у ребенка первого года жизни. Отражена положительная динамика геморрагического синдрома и гематологических показателей на фоне проводимой терапии.
Похожие темы научных работ по клинической медицине , автор научной работы — Вологжанина Елена Владимировна, Марьина Анастасия Николаевна, Канычева Наталья Петровна, Степнов Михаил Иванович
HIV-INFECTION AT THE CHILD 6 MONTHS ASSOCIATED WITH THE THROMBOCYTOPENIC PURPURA
The haematological manifestations of a HIV-infection are extensive and include anaemia, leukocytopenia, thrombocytopenia and infringement coagulability of blood. The thrombocytopenic purpura at a HIV-infection comes to light at 10-15 % infected, but does not serve a marker AIDS, since meets at all stages of a HIV-infection . In the clinical case, described by us, the current of a HIV-infection at the child of the first year of life is submitted. Positive dynamics of hemorrhagic syndrome and haematological parameters on a background of spent therapy is reflected.
■ СЛУЧАЙ ИЗ ПРАКТИКИ
Вологжанина Е.В., Марьина А.Н., Канычева Н.П., Степнов М.И.
ВИЧ-ИНФЕКЦИЯ У РЕБЕНКА 6 МЕСЯЦЕВ, АССОЦИИРОВАННАЯ С ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРОЙ
Гематологические проявления ВИЧ-инфекции обширны и включают анемию, лейкопению, тромбоцитопению и нарушение свертываемости крови. Тромбоцитопеническая пурпура при ВИЧ-инфекции выявляется у 10-15 % инфицированных, но не служит маркером СПИДа, т.к. встречается на всех стадиях ВИЧ-инфекции. В описанном нами клиническом случае представлено течение ВИЧ-инфекции у ребенка первого года жизни. Отражена положительная динамика геморрагического синдрома и гематологических показателей на фоне проводимой терапии.
КЛЮЧЕВЫЕ СЛОВА: ВИЧ-инфекция; тромбоцитопеническая пурпура; дети.
Vologzhanina E.V., Maryina A.N., Kanicheva N.P., Stepnov М.
Omsk Regional Pediatric Clinical Hospital,
Omsk State Medical Academy,
HIV-INFECTION AT THE CHILD 6 MONTHS ASSOCIATED WITH THE THROMBOCYTOPENIC PURPURA
The haematological manifestations of a HIV-infection are extensive and include anaemia, leukocytopenia, thrombocytopenia and infringement coagulability of blood. The thrombocytopenic purpura at a HIV-infection comes to light at 10-15 % infected, but does not serve a marker AIDS, since meets at all stages of a HIV-infection. In the clinical case, described by us, the current of a HIV-infection at the child of the first year of life is submitted. Positive dynamics of hemorrhagic syndrome and haematological parameters on a background of spent therapy is reflected.
KEY WORDS: HIV-infection; thrombocytopenic purpura; children.
Ребенок К., 6 месяцев поступил в приемно-диагностическое отделение Омской областной детской клинической больницы 14 октября 2009 года с жалобами на плохой аппетит, отсутствие прибавки массы тела, сыпь на коже.
Из анамнеза жизни известно, что девочка родилась от 2 беременности, протекавшей на фоне ВИЧ-инфицирования матери. Мать заражена половым путем (выявлено во время беременности первым ребенком, который здоров и снят с учета). Отец на
ВОЛОГЖАНИНА Елена Владимировна,
644001, г. Омск, ул. Куйбышева, 77,
При осмотре ребенка его состояние расценивается как тяжелое за счет геморрагического и атопического синдромов. Телосложение правильное. Пониженное питание. Кожные покровы сухие. На коже верхней части головы массивные серозные корки, шелушение. Отмечается шелушение кожи щек, лба, груди, живота, верхних и нижних конечностей, спины. На ягодицах постинъекционные гематомы. На фоне легкой гиперемии имеется множество очагов, состоящих из мелко-папулезных и пустулезных элементов, гнойные корочки. В локтевых сгибах и подколенных ямках кожа гиперемирована, слегка инфильтрирована, имеет мелкие папулезные элементы,
ВИЧ-ИНФЕКЦИЯ У РЕБЕНКА 6 МЕСЯЦЕВ, I АССОЦИИРОВАННАЯ С ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРОЙ
шелушение. По всей поверхности кожного покрова мелко-точечная петехиальная сыпь. Слизистая полости рта яркая, язык густо обложен белым налетом. Геморрагические корочки на губах, в носовых ходах также геморрагические корочки после необильного носового кровотечения. Большой родничок 1,0 х 1,0 см. Периферические лимфоузлы во всех группах мелкие, подвижные, не спаянные с подлежащими тканями, до 0,5 см, безболезненные. Дыхание в легких жесткое. Частота дыхательных движений 35 в минуту. Перкуторно над всей поверхностью легких определяется ясный легочный звук. Тоны сердца ясные, ритм сердечных сокращений правильный, 120 в минуту. Живот мягкий, доступен пальпации во всех отделах, безболезненный. Печень выступает из-под края реберной дуги до 2,5-3 см. Селезенка выступает до 2 см. Стул кашицеобразный, регулярный. Мочеиспускание не нарушено.
Физическое развитие гармоничное по микросо-матическому типу. Задержка нервно психического развития за счет отставания активной речи (девочка не гулит): Аз — 6 мес., Ас — 6 мес., До — 6 мес., Н — 6 мес., Ра — 4 мес., Рп — 6 мес.
Для подтверждения ВИЧ-инфекции ребенку проведено исследование крови методом ПЦР (количественное определение РНК-ВИЧ) — 888.294 копий РНК-ВИЧ/мл. ДНК-ВИЧ качественным методом положительное. Методом ИФА выделены антитела к ВИЧ-инфекции.
Кроме того, ребенку проведено исследование крови на наличие других внутриутробных инфекций. Кровь на RW, вирусные гепатиты В и С методом ИФА отрицательная.
По результатам общеклинического анализа крови обращает на себя внимание выраженная тромбо-цитопения до 18 х 109/л, имеющая стойкий характер, воспалительные изменения — ускорение СОЭ до 38 мм/час и лейкоцитоз до 23,3 х 109/л, выраженная эозинофилия до 36 % и анемия средней степени тяжести (уровень гемоглобина 89 г/л). Сыворо-
точное железо составляет 4,4 мкмоль/л, ОЖСС — 41 мкмоль/л.
Ребенок проконсультирован иммунологом. Проведено иммунологическое обследование. На иммунограмме: выраженный лейкоцитоз, признаки недостаточности Т-клеточного звена иммунитета с нарушением иммуномодулярных механизмов на фоне выраженного лимфоцитоза, признаки активного инфекционно-воспалительного процесса.
Таким образом, на основании вышеизложенных данных, ребенку выставлен клинический диагноз.
Основной диагноз: ВИЧ-инфекция, стадия первичных проявлений, с вторичными заболеваниями: Тромбоцитопеническая пурпура, острое течение, влажная форма. Атопический дерматит, распространенный. Стадия 2В ВААРТ с 3 ноября 2009 г.
Сопутствующий диагноз: Железодефицитная анемия легкой степени тяжести, смешанного генеза.
Сведения об авторах:
с/^пъи^1явс>^узбассе №4(43) 2010
■ ВИЧ-ИНФЕКЦИЯ У РЕБЕНКА 6 МЕСЯЦЕВ,
АССОЦИИРОВАННАЯ С ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРОЙ
Лямблиоз. Гипоксически-ишемическое поражение ЦНС, поздний восстановительный период, задержка темпов моторного развития.
На фоне проведенного лечения достигнута положительная динамика. Купирован геморрагический синдром, на коже сохраняются участки слабовыра-женной гиперемии, зуда нет.
Ребенок активный, эмоциональный, легко вступает в контакт. Отмечается улучшение аппетита. Прибавка в массе за месяц 435 г (поступила с массой 6760 г, выписывается с массой 7195 г).
К моменту выписки в клиническом анализе крови отмечается увеличение числа тромбоцитов до 89,7 х 109/л, уровень гемоглобина повысился до 121 г/л, эозинофилы снизилизь до 8 %, по-прежнему сохраняются воспалительные изменения — ускорение СОЭ до 23 мм/час, лейкоцитоз до 16,3 х 109/л.
По данным контрольной иммунограммы очевидно значительное снижение Т-клеток (общ. популяция) СД3, Т-супрессоров СД8 в динамике. Т-хелперы СД4 в пределах нормы. Также отмечено еще большее снижение иммунорегуляторного индекса, что в 2,5 раза меньше нижней границы нормы, и повышение циркулирующих иммунных комплексов в 2 раза.
В биохимическом анализе крови наблюдается снижение уровня аминотрансфераз — АлАт до 29,3 и/1, АсАт до 43,7 и/1.
При повторном количественном определении РНК-ВИЧ число копий сократилось до 793.392 в мл.
Ребенок выписывается домой с рекомендациями по дальнейшему лечению. При выписке настоятельно рекомендована консультация гематолога через 1 месяц и консультация в центре СПИД.
ПРИ РОЖДЕНИИ РЕБЕНКА МОЗГ ЖЕНЩИНЫ НАЧИНАЕТ РАСТИ Таким выводом ученые поделились в издании Американской психологической ассоциации. Данный рост обусловлен необходимостью приспосабливаться к ребенку. Рост в ключевых областях мозга наибольшим образом фиксировался у особенно заботливых матерей.
Исследователи из Национального института психического здоровья в Мериленде просканировали мозг 19 женщин, недавно родивших десять мальчиков и девять девочек. Сравнительный анализ снимков мозга, сделанных на второй-четвертой неделе и третьем-четвертом месяце после рождения ребенка, показал рост объема серого вещества в определенных частях мозга.
У взрослых людей обычно серое вещество не меняется, если конечно не было длительного периода усиленной учебы, травмы мозга, болезни или резкой смены обстановки. Ученые предполагают, что уровень гормонов и необходимость приспосабливаться к новорожденному приводит к увеличению клеток мозга.
Наиболее задействованные области отвечают за мотивацию (гипоталамус), награду и эмоциональные переживания (мозжечковая миндалина), чувства (теменная доля), рассуждение и оценку (префронтальная кора). Получается, мотивация, связанная с заботой о ребенке, в большей степени может быть обусловлена не инстинктивным ответом, а активным развитием мозга, комментируют неврологи доктор Крейг Кинсли и доктор Элизабет Мейер.
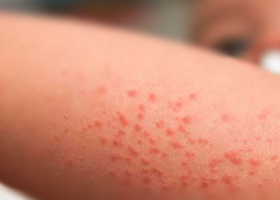
Общие сведения
Тромбоцитопеническая пурпура – это группа гематологических заболеваний различной этиологии, которая сводится к снижению количества кровяных пластинок – тромбоцитов ниже 150х10 в девятой степени на литр крови, вызванное нарушением тромбоцитарного звена гемостаза. Чаще всего развивается вследствие аутоиммунных процессов воздействия антитромбоцитарных антител и деструкции макрофагами.
Патогенез
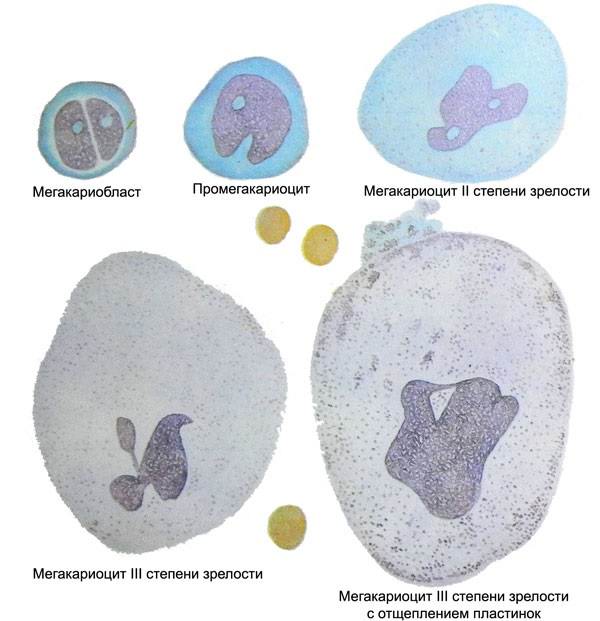
Этапы созревания тромбоцитов
Тромбоцитопеническая пурпура чаще всего становится причиной геморрагического синдрома разной степени и выраженности, который развивается при снижении количества тромбоцитов менее 30х10 в девятой степени тромбоцитов на литр крови.
Классификация
В основе классификации тромбоцитопенической пурпуры лежат причины и механизмы развития тромбоцитопении. Обычно выделяют аутоиммунную (синдром Фишера-Эванса, пигментную пурпуру Майокки), иммунную, тромботическую и идиопатическую, если причины не выяснены. По форме течения бывает острой и хронической, по способу возникновения – врожденной и приобретенной.
Этот тип гематологического заболевания является первичной тромбоцитопенией невыясненного или иммунноаллергического происхождения по-другому называемой болезнью Верльгофа, впервые описавшего этот недуг. Патология приводит к повышенному разрушению тромбоцитов и как следствие — ассоциированной тромбоцитопении, вызванной иммунной реакцией.
Идиопатическая тромбоцитопения чаще всего выявляется у молодых или зрелых женщин с частотой 1-13 человек на 1 млн населения.
Нарушение тромбоцитарного звена гемостаза может быть изоиммунным, то есть когда антитромбоцитарные антитела поступают извне, к примеру, от матери ребенку.
В том числе известны случаи гетероиммунного образования гаптенов – неполных антител в ответ на измененные вирусной инфекцией структуру тромбоцитов. Иммунная реакция также вызывает стойкое разрушение тромбоцитов, кровоточивость и кожные проявления.
Чаще всего толчком становится этиологический фактор, который вызывает срыв системы толерантности иммунитета и организм начинает воспринимать антигены собственных тромбоцитов как чужеродные.
Наиболее редкое и мало изученное иммунологическое приобретенное заболевание, вызывающее пигментную пурпуру названо телеангиэктатической пурпурой Майокки. Её считают разновидностью болезни Шенлейна-Геноха. Ученые полагают, что патология носит неврогенный характер и вызвана длительным влиянием на организм инфекционного агента с аллергизирующим действием. Не выявлено фактов наследования болезни Майокки.
Чаще всего страдают маленькие мальчики, но течение обычно благоприятное с самостоятельным разрешением. Кожные покровы становятся гладкими, нормальной окраски, все симптомы исчезают бесследно.
Болезнь вызывает только кожные проявления: симметрично расположенные пятна в форме колец, с экссудативно-воспалительными элементами и мельчайшими телеангиэктазиями, темно красного цвета, немного возвышаются над кожными покровами. Возможны небольшие кровотечения из мест поражений мест и алопеция. Локализуется пурпура преимущественно в области нижних конечностей, на ягодицах, бедрах, иногда — на предплечьях и туловище. Если заболевание протекает в тяжелой форме, то становится затяжным и с рецидивами. При частых кровотечениях могут быть назначены сосудоукрепляющие и антигистаминные препараты.
Сочетание приобретенной аутоиммунной тромбоцитопении с аутоиммунной гемолитической анемией названо в честь двух ученых описавших его — синдром Эванса и Фишера. Течение также может быть острым и хроническим. Инициирую заболевание некоторые лекарственные препараты, вирусная либо бактериальная инфекция. В результате изменяется эндогенный иммунный ответ и эндогенные антигены, возможно причиной тому антигенное сходство вирусов и тромбоцитов.
Клиническая картина начинает разворачиваться с признаков выраженного геморрагического синдрома — кожной геморрагической сыпи, кровотечений различной локализации, затем присоединяется гемолитическая анемия, вызванная синтезом антиэритроцитарных антител. У больных выявляется ретикулоцитоз, тромбоцитопения и лейкопения.
Патология является тяжелой окклюзивной тромботической микроангиопатией, сопровождающейся системной агрегацией кровяных пластинок, развитием ишемии различных органов. Выраженная тромбоцитопения потребления и микроангиопатическая гемолитическая анемия наблюдается на фоне фрагментации эритроцитов.
Тромботическая тробоцитопеническая пурпура развивается при необычно больших мультимераз фактора Виллебранда, которые обладают способностью фиксироваться на клетках эндотелия, тем самым снижая активность металлопротеазы ADAMTS-13, что вызвано их аутоиммунным разрушением или же генетическим дефектом их синтеза. Патология создает условия для генерализованного процесса агрегации тромбоцитов на эндотелии микрососудов, что формирует характерную клиническую картину — пентаду таких признаков как:
Болезнь редкая — не более 5 случаев на 1 млн. человек населения, причем преимущественно женщины (70%). Летальный исход возможен в течение одного месяца даже при своевременном и правильном лечении в среднем у 8-18%, в противном случае — волнообразное течение предполагает несколько эпизодов спустя месяцы или годы жизни.
Причины
В 90% случаев тромбоцитопения первична и спровоцирована повышенным уровнем разрушения тромбоцитов. До 10% составляют вторичные идиопатические тромбоцитопении вызванные лимфопролиферативными заболеваниями, дефицитом тромбоэтина, ВИЧ-инфекцией, гепатитом С, системной красной волчанкой, антифосфолипидным синдромом и болезнью Виллебранда. Также предшествовать развитию тромбоцитопенической пурпуры могут:
- острые респираторные инфекции вирусной природы;
- радиоактивное облучение;
- вакцинация;
- механические травмы тромбоцитов, к примеру при гемангиоме, что связано с хаотичным расположением сосудов;
- спленомегалия;
- прием различных лекарственных средств;
- В12 и фолиеводефицитная анемия, в результате чего угнетается тромбоцитарный и эритроцитарный ростки;
- ДВС-синдром.
Кровоизлияния на коже или слизистых обычно возникают после травм либо спонтанно, чем отличает патологию от гемофилии.
Симптомы
Симптоматика пурпуры обусловлена стойкой тромбоцитопенией и большим количеством функционально неактивных мегакариоцитов костного мозга. При этом кожный геморрагический синдром безболезненный, хаотично и асимметрично расположенные проявления в виде:
- петехий – точечных круглых пятен, кровоизлияний, вызванных повреждениями внутрикожной системы капилляров;
- пурпуры — мелкопятнистых капиллярных кожных кровоизлияний, которые могут быть разной давности и соответственно – цвета, начиная с ярко-алого и заканчивая синим, бурым, желтым и затем побледневшим (изменения вызваны стадиями распада билирубина);
- экхимозов – кровоизлияний более 3 мм в диаметре пурпурного или голубовато-чёрного цвета, по-простому еще называемых синяками;
- кровоизлияний в слизистые оболочки, а также в подкожное пространство век, конъюнктиву, переднюю камеру глаза или стекловидное тело;
- кровотечений — носовых, десневых, легочных, желудочно-кишечных, почечных и маточных.
Кроме того, у больных может наблюдаться:
- мелена – беспричинное возникновение черного полужидкого стула, которое свидетельствует о кровотечении и возникает под воздействием крови и содержимого ЖКТ;
- гематурия – наличие составляющих крови в анализах мочи;
- геморрагический инсульт – острое нарушение кровообращения, вызывающее общемозговые неврологические симптомы;
- В 30% случаев умеренно увеличена селезенка.
Не смотря на то, что даже при значительном снижении уровня тромбоцитов в кровотоке пациенты могут не ощущать ухудшения состояния или каких-либо негативных реакций. Однако, самочувствие может быть обманчивым и угрожающим серьезными внутренними кровотечениями в любой из органов, в том числе в мозг. В таком состоянии нужно быть крайне осторожным – избегать любых физических нагрузок и ограничить все виды жизненной активности в целом.
Стоит начинать беспокоиться, если у вас или ваших близких:
- часто возникают самопроизвольно синяки на конечностях или на теле;
- увеличилось время остановки кровотечения даже незначительного пореза;
- участились носовые кровотечения или кровотечения из десен и слизистых рта.
Анализы и диагностика
Дополнительно могут понадобиться инфекционные и ревматологические тесты, исследования ДНК и антител, ЭКГ, УЗИ, рентгенография и эндоскопия по показаниям.
Лечение
Лечение тромбоцитопенической пурпуры начинается с купирования самой тромбоцитопении и в дальнейшем — выяснения причины, вызвавшей данное состояние. Основным способом становится назначение Преднизолона или других глюкокортикостероидов. Существуют и другие протоколы лечения:
- химиотерапия алкалоидамибарвинка (Винкристин);
- применение местных и общих гемостатических препаратов;
- внутривенное введение иммуноглобулина (Гамимун Н);
- внутривенное инфузионное вливания 40 мг Дексаметазона;
- использование специфических агонистов рецепторов тромбопоэтина;
- плазмаферез, направленный на замену удаленной плазмы донорской;
- пульс-терапия огромными дозами глюкокортикоидов;
- назначение иммунодепрессантов или иммунокорректоров.
Чтобы избежать осложнений пациентам необходимо:
- избегать травм и инфекционных заболеваний;
- отказаться от алкоголя;
- правильно и рационально питаться;
- не принимать препараты, снижающие функциональные способности тромбоцитов, например антибиотики, диуретики, вещества фенотиазидового ряда и пр.
Тромбоцитопения (низкий уровень тромбоцитов в крови) - одно из распространенных ВИЧ-ассоциированных состояний. Это одна из немногих проблем, которые могут быть связаны непосредственно с самим вирусом, а не с его влиянием на иммунную систему. В этой статье подробнее описывается, что такое тромбоцитопения, и каковы методы ее лечения.
Тромбоцитопения - означает нехватку, низкий уровень тромбоцитов в крови. Другое название тромбоцитов - кровяные пластинки. Это очень маленькие клетки крови неправильной формы, в которых нет даже ядра. Тромбоциты вырабатываются мегакариоцитами - огромными клетками, которые находятся в красном костном мозге.
Тромбоциты необходимы организму для свертывания крови. Если поверхность любого кровеносного сосуда нарушена, и кровь начинает вытекать из него, липкие кровяные пластинки неправильной формы в буквальном смысле закупоривают повреждение в стенке сосуда. Таким образом, тромбоциты предотвращают кровотечение и потерю крови. Если бы в организме не было тромбоцитов, то человек мог бы умереть от любого кровотечения, в том числе внутреннего, незаметного для него самого.
Тромбоцитопения может развиться у ВИЧ-положительных людей по различным причинам. Первая причина в том, что ВИЧ инфицирует мегакариоциты, что означает, что ВИЧ сам по себе может привести к нехватке тромбоцитов. Во-вторых, некоторые препараты против ВИЧ могут повредить красный костный мозг (например, некоторые нуклеозидные ингибиторы обратной транскриптазы). То же относится и к некоторым заболеванием на стадии СПИДа (например, лимфоме).
Другая причина может быть в том, что иммунная система может вырабатывать антитела, которые направлены против здоровых тромбоцитов организма. Такое состояние называется тромбоцитопеническая пурпура (или геморрагическая пурпура). Такие антитела называются аутоантителами, а состояние - аутоиммунным, что значит, что организм вырабатывает антитела "против самого себя". Аутоантитела подают сигнал селезенке, которая уничтожает и удаляет тромбоциты из организма.
Нормальное количество тромбоцитов должно быть от 150 000 до 400 000 на миллилитр крови. При очень тяжелых случаях тромбоцитопении количество кровяных пластинок может быть близким к нулю. При умеренной тромбоцитопении количество тромбоцитов 100-150 тысяч на миллилитр крови. Если количество тромбоцитов становится ниже 30 000 - это означает высокий риск неконтролируемого кровотечения, включая кровоизлияние в мозг, другими словами - инсульт.
Тромбоциты также являются носителями серотонина и L-триптофана - двух веществ, которые участвуют в регуляции циклов сна/бодрствования, аппетита и эмоциональных состояний. Поэтому теоретически тромбоцитопения может привести к нарушениям сна и нарушениям настроения (депрессии).
Как проявляется тромбоцитопения?
Многие люди с тромбоцитопенией, особенно умеренной, не замечают никаких специфических симптомов. При более тяжелых случаях тромбоцитопении она может привести к различным проблемам с кровотечениями. Эти проблемы включают в себя:
Единственный верный способ диагностировать тромбоцитопению - определить уровень тромбоцитов в крови. Всем ВИЧ-положительным людям рекомендуется регулярно сдавать общий анализ крови, в состав которого входит определение уровня тромбоцитов. Общий анализ крови обычно делается раз в 3-6 месяцев вместе с анализом на иммунный статус (иммунограммой) и анализом на вирусную нагрузку (количество вируса в крови). Таким образом, если ВИЧ-положительный человек регулярно ходит к врачу и сдает анализы крови, то врач обязательно определит тромбоцитопению задолго до того, как она сможет привести к серьезным проблемам.
Как лечится тромбоцитопения?
Наиболее эффективное лечение для тромбоцитопении у людей ВИЧ - это высокоактивная антиретровирусная терапия (ВААРТ). Антиретровирусные препараты резко снижают уровень вируса в крови, и таким образом, не дают ВИЧ инфицировать мегакариоциты. ВААРТ также "успокаивает" иммунную систему, то есть делает ее менее активной, что замедляет процесс выработки аутоантител, способствующих тромбоцитопении. Таким образом, ВААРТ - первый метод лечения, который обычно предлагают при тромбоцитопении. В том случае, если ВААРТ оказывается неэффективной, есть другие методы лечения.
Около 40% всех высыпаний геморрагического характера связаны с тромбоцитопенической пурпурой. Ее распространенность составляет от 1 до 13 человек на 100 тысяч населения в зависимости от региона.
Среди всех диатезов геморрагического характера тромбоцитопеническая пурпура стоит на первом месте по распространенности среди детей дошкольного возраста, у взрослых сидром встречается реже и поражает в основном женщин.
Что такое тромбоцитопеническая пурпура?
Тромбоцитопеническая пурпура (болезнь Верльгофа, ИТП, первичная иммунная тромбоцитопения) – заболевание, которое характеризуется сниженным уровнем тромбоцитов в крови (тромбоцитопения).
Период жизни тромбоцитов колеблется от 7 до 10 суток.
При тромбоцитопенической пурпуре иммунитет подавляет собственные клетки крови, и они погибают в течение нескольких часов. Следствием этого является увеличенное время кровотечения.
Тромбоцитопеническая пурпура подразделяется на острую, рецидивирующую и хроническую форму течения заболевания.
- Острой формой болеют преимущественно дети, болезнь длится примерно 6 месяцев, после выздоровления нормализуется уровень тромбоцитов в крови, рецидивы отсутствуют.
- Хроническая форма продолжается более 6 месяцев, поражает взрослых людей.
- Рецидивирующая форма имеет циклический характер течения: рецидивы сменяют периоды облегчения. По частоте обострений болезнь делится на часто, редко, и непрерывно рецидивирующую.
В зависимости от причины, вызвавшей болезнь, тромбоцитопеническая пурпура подразделяется на формы:
- изоиммунная (аллоиммунная) тромбоцитопения возникает в период внутриутробного развития, связана с:
- проникновением антитромбоцитарных антител через плаценту от матери к ребенку, сниженный уровень тромбоцитов наблюдается во внутриутробном периоде и в первые месяцы после рождения;
- антитромбоциатрные антитела появляются после переливания крови;
- гетероиммунная (гаптеновая) тромбоцитопения возникает в результате изменения антигенов тромбоцитов, в итоге иммунная система воспринимает собственные клетки крови как чужеродные. Такая реакция иногда встречается как следствие вирусного, бактериального инфицирования, или после приема некоторых медикаментов. Если гетероиммунная тромбоцитопения не исчезает в течение полугода, то она считается аутоиммунной.
- аутоиммунная тромбоцитопения (АИТП) – это множество форм, в том числе идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа), причины которой не установлены.
Причины возникновения
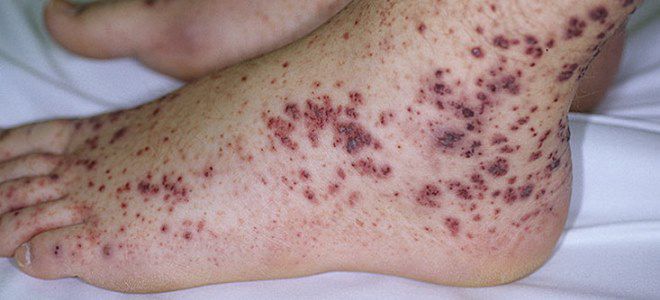
Причины развития тромбоцитической пурпуры до их пор остаются до конца не установленными.
- 45% случаев тромбоцитической пурпуры имеет идиопатический характер (болезнь Верльгофа), то есть причины не установлены.
- 40% случаев этой патологии связано с перенесенным инфекционным заболеванием и возникает через 2-3 недели после выздоровления. Чаще всего имеет значение инфекция вирусного происхождения (корь, ветряная оспа, краснуха, ВИЧ-инфекция, коклюш и т.д.), гораздо реже – бактериального (малярия, брюшной тиф и т.д.)
Также возникновению тромбоцитопенической пурпуры могут способствовать:
- сильное переохлаждение;
- травмы;
- чрезмерная инсоляция (ультрафиолетовое облучение);
- радиация;
- осложнение после введения вакцины;
- прием некоторых медицинских препаратов (барбитураты, салициловая кислота, антибиотики, эстрогены, мышьяк, соли ртути);
- нарушение работы системы кроветворения;
- новообразования, локализующиеся в костном мозге;
- протезирование сосудов, вследствие механического повреждения клеток крови;
- прием некоторых пероральных контрацептивов.
Факторы риска
Тромбоцитопеническая пурпура может обнаруживаться у детей и взрослых любого возраста, но существуют факторы, которые увеличивают риск развития этого состояния:
- принадлежность к женскому полу (у женщин тромбоцитопеническая пурпура встречается в три раза чаще чем у мужчин);
- недавно перенесенное инфекционное заболевание увеличивает риск развития болезни, особенно у детей;
- наследственность (заболевание у близких родственников повышает риск возникновения тромбоцитопении);
- частые стрессы.
Симптомы тромбоцитопенической пурпуры
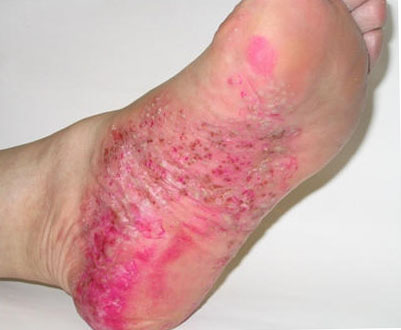
Болезнь Верльгофа в своем течении имеет три стадии:
- геморрагический криз – проявления выражены ярко, в анализе крови отмечается сниженный уровень тромбоцитов;
- клиническая ремиссия – внешние признаки тромбоцитопении угасают, но свойственные ей изменения в анализе крови все еще есть;
- клинико-гематологическая ремиссия – анализы приходят в норму, клинических признаков заболевания также нет.
Первые признаки тромбоцитопении появляются при снижении уровня тромбоцитов в крови ниже 50*109 /л, это происходит примерно спустя 2-3 недели после того, как воздействовал фактор вызвавший заболевание.
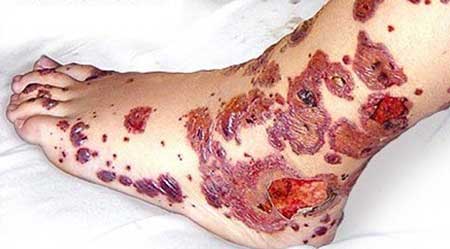
Заболевание начинается внезапно: на кожном покрове и на слизистых оболочках появляются кровоизлияния (см. фото выше), начинаются кровотечения, общее состояние ухудшается, кожа становится бледной, артериальное давление понижается.
Температура тела может достигать 38 градусов. Воспаляются и становятся болезненными лимфатические узлы.

Главный признак болезни – высыпания. Они появляются на коже и слизистых оболочках, болезненны, разные по размеру.
Высыпания могут быть нескольких видов:
- петехии (мелкие точки);
- вибекс (сыпь собирается в группы или полоски);
- крупные пятна, включающие и петехии и полоски.
В случае влажных высыпаний возможно кровотечение, особенно в ночное время.
Обычное расположение: на груди, животе, верхних и нижних конечностях, редко на лице и шее. В тоже время сыпь появляется на слизистых оболочках.
Некоторые локализации недоступны для осмотра без специального оборудования: барабанная перепонка, серозная оболочка мозга и других органов.
Важный симптом болезни – кровотечение различной интенсивности. Наиболее часто наблюдающиеся кровотечения:
- носовое кровотечение;
- из десен и в местах удаленных зубов;
- после операции по удалению миндалин;
- при кашле из дыхательных путей;
- из пищеварительного тракта с рвотными массами или мочой;
- маточное кровотечение.
Кровотечения возникают либо одновременно с кожными высыпаниями, либо после.
Температура тела при хронической тромбоцитопенической пурпуре не повышена, иногда наблюдается учащенное сердцебиение, у детей увеличиваются и становятся болезненными лимфатические узлы.
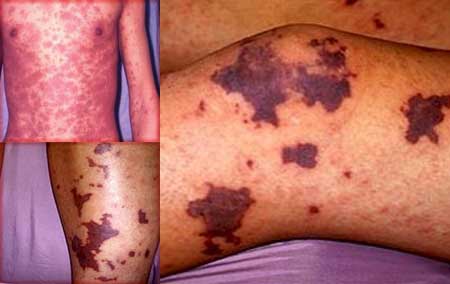
Эта форма заболевания является самой опасной из всех.
Характерно острое, спонтанное начало, злокачественное течение.
Вследствие образования гиалиновых тромбов нарушается кровоснабжение различных органов.
Идиопатическая тромбоцитопеническая пурпура (ИТП) тромботического типа характеризуется следующими симптомами:
- геморрагическая сыпь;
- лихорадка;
- острая почечная недостаточность (именно она является причиной летального исхода);
- судороги, нарушение чувствительность;
- желтуха;
- суставные боли;
- невроз, спутанность сознания, кома;
- аритмия;
- абдоминальные боли.
Диагностика
Для постановки диагноза болезнь Верльгофа проводится опрос и осмотр пациента. Для подтверждения наличия заболевания применяются лабораторные методы исследования крови, мочи и спинного мозга.
При хроническом течении гематологические показатели могут быть в пределах нормы.
В ходе опроса гематолог (врач, специализирующийся на болезнях крови) выясняет наличие в анамнезе факторов, способствующих развитию тромбоцитопенической пурпуры: инфицирование вирусами, прием медицинских препаратов, вакцинация, воздействие радиации и т.д.
Осмотр пациента выявляет характерный признак этого заболевания – геморрагическую сыпь на коже и слизистых оболочках. Также врач может провести ряд проб, дающих возможность выявить кровоизлияния в кожу:
Общий анализ крови выявляет отклонения в уровне гемоглобина (анемия отмечается при значительной кровопотере), тромбоцитов. Коагулограмма крови показывает скорость свертывания крови, присутствие антитромбоцитарных антител, сниженную ретракцию сгустка или ее отсутствие. В общем анализе мочи обнаруживаются эритроциты.
В тяжелых случаях проводится биопсия красного костного мозга. При исследовании биоптата выявляется нормальное или повышенное содержание мегакариоцитов, наличие их незрелых форм.
В случае характерной клинической симптоматики, лечение можно начинать немедленно, не дожидаясь результатов лабораторных анализов.
Лечение болезни Верльгофа
Если тромбоцитопеническая пурпура не вызывает осложнений, отсутствуют выраженные кровотечения, показатели тромбоцитов в крови не ниже 50*109 /л, медицинская тактика заключается в наблюдении – лечения не требуется.
При снижении уровня тромбоцитов до 30-50*109 /л лечение необходимо пациентам из группы риска по развитию кровотечения (артериальная гипертония, язвенная болезнь желудочно-кишечного тракта).
При падении уровня тромбоцитов ниже 30*109 /л требуется срочная госпитализация.
Консервативная терапия включает применение медицинских препаратов, они позволяют подавить аутоиммунные процессы и снижают сосудистую проницаемость:
- глюкокортикостероиды (Преднизолон) уже в течение 1-2 недель дает эффект лечения;
- глобулины (Иммуноглобулин G), повышает уровень тромбоцитов;
- интерфероны (Интерферон A2) применяются, когда глюкокортикостероиды бессильны;
- цитостатики (Циклофосфан, Имуран, Винбластин, Винкристин и Азатиоприн);
- витамины PP и C, соли кальция, аминокапроновая кислота.
Для остановки наружного кровотечения используется гемостатическая губка, при внутреннем кровотечении вводятся препараты для остановки крови.
В случае тяжелого течения применяется плазмаферез – переливание компонентов крови, тромбоцитарной массы.
В некоторых случаях идиопатическая тромбоцитопеническая пурпура не поддается консервативной терапии, тогда проводится операция по удалению селезенки – спленэктомия.
Сразу наблюдается значительное улучшение, однако есть риск послеоперационных осложнений и значительно уменьшается сопротивляемость организма инфекционным заболеваниям.
Спленэктомия проводится по ряду показаний:
- длительность болезни более 1 года, 2-3 периода обострения, неэффективность глюкокортикостероидной терапии;
- противопоказания к приему адренокортикостероидов;
- рецидив тромбоцитопении после курса медикаментозной терапии;
- тяжелое течение идиопатической тромбоцитопенической пурпуры, кровоизлияния в жизненно-важные органы.
Для лечения тромбоцитической пурпуры в дополнение к медицинским препаратам используют лечебные растения, обладающие кровоостанавливающими свойствами. Среди них:
- двудомная крапива;
- хвощ полевой;
- кровохлебка;
- пастушья сумка;
- кора калины;
- кислица;
- мелиса;
- пастушья сумка;
- женьшень;
- лапчатка гусиная.
Важно, чтобы употребляемая пища была чуть теплой или прохладной. Полезны свежие овощи и фрукты, но нужно следить, чтобы они не вызывали аллергической реакции.
- соленые продукты;
- копченые;
- пряности;
- продукты быстрого питания;
- напитки: газированные, алкогольные, кофе.
Прогноз
У взрослых полным выздоровлением тромбоцитопеническая пурпура заканчивается в 75% случаев, у детей – в 90% случаев. Возникновение серьезных осложнений возможно только в остром периоде болезни.
Вероятность летального исхода при тромботическом варианте тромбоцитопенической пурпуры зависит от обширности поражения и степени поражения головного мозга, сердечно-сосудистой системы, почек и других органов.
Больным, имеющим в анамнезе эту патологию, необходимо постоянное врачебное наблюдение, исключение медицинских препаратов, негативно влияющих на свертываемость крови, пересмотр образа жизни и питания.
Профилактика
Профилактические мероприятия при тромбоцитопенической пурпуре направлены на предотвращение обострений. Они предусматривают поддержание уровня тромбоцитов и гемоглобина в крови и включают в себя:
- исключение аллергенов в продуктах питания (острое, жареное, алкоголь);
- отказ от медицинских препаратов, влияющих на агрегацию тромбоцитов (ибупрофен, препараты с кофеином, снотворные, аспирин);
- воздержание от длительного пребывания на солнце;
- ограничить вакцинацию, отказаться от антигриппозной вакцины;
- избегание контакта с инфекционными больными;
- избегание травмоопасных видов спорта;
- исключение жестких диет;
- сведение к минимуму стрессовых ситуаций.
После выписки из больницы, пациент встает на диспансерный учет по месту жительства – его наблюдает врач не менее 2 лет.
Однако большая доля ответственности за здоровье ложится на плечи пациента или его родителей, в случае заболевания ребенка.
Учитывая, что тромбоцитопеническая пурпура часто встречается у детей, очень важно обучение всей семьи правилам профилактики этого заболевания.
Видеозаписи по теме
Читайте также:


