Сифилитическая пузырчатка новорожденных диф диагностика
Эпидемическая пузырчатка новорожденных - острое контагиозное заболевание, клинически характеризующееся очень быстрым образованием пустул и распространением по кожному покрову новорожденных.
Этиология. Возбудитель - золотистый стафилококк. Однако некоторые авторы считают возбудителем особый вид стафилококка и даже стрептококк или фильтрующийся, вирус.
Патогенез. В развитии заболевания существенную роль играет особая реактивность кожи новорожденных, проявляющаяся в возникновении пузырей в ответ на действие бактериального фактора, недоношенность, родовая травма, токсикозы беременности.
Эпидемиология. Заболевание очень заразительно. Главными источниками инфицирования являются медицинский персонал (медицинские сестры, санитарки) или матери новорожденных, болеющие или переболевшие недавно пиодермией, а также другие гнойные очаги у самих детей (например, инфекция из пуповины). В распространении инфекции может играть роль и бациллоносительство. В родильных домах могут возникать эпидемические вспышки заболевания вследствие передачи инфекции от одного новорожденного больного другому через руки медицинского персонала или белье. В случае эпидемии требуются немедленное закрытие отделения грудных детей, дезинфекция помещения и белья. В единичных случаях заболевания больных детей изолируют. Имеются сведения о том, что после перевода бациллоносителей из числа обслуживающего персонала на другую работу новых случаев заболевания не наблюдается, и эпидемию ликвидируют.
Клиника и течение. Болезнь начинается в первые дни жизни новорожденного или спустя 7-10 дней. На неизменной или слегка эритематозной коже в течение несколько часов образуются мелкие пузырьки размером с горошину или вишню, с тонкой, напряженной покрышкой и прозрачным серозно-желтоватым содержимым. Их образованию предшествуют беспокойство ребенка, лихорадка. Затем содержимое мутнеет, становится гнойным. Со временем пузыри увеличиваются, распространяются по всему телу, покрышка их лопается, обнажая ярко-красные, влажные, зудящие эрозированные поверхности с остатками эпидермиса по периферии. Отделяемое эрозий подсыхает в серозно-гнойные корки. Наиболее часто поражены области пупка, живота, груди, спины, ягодиц и конечностей. Процесс может распространяться и на слизистые оболочки рта, носа, глаз, гениталий, где пузыри быстро вскрываются, образуя эрозивные поверхности круглой, овальной или полицикличной формы в зависимости от размеров и форм предшествующих пузырей. У ослабленных, недоношенных детей заболевание быстро распространяется (вследствие аутоинокуляции гноя из вскрывшихся пузырей), сопровождаясь беспокойством, плохим сном, повышением температуры до 38-39° С, потерей аппетита, лейкоцитозом, эозинофилей в крови и повышенной СОЭ. В этих случаях возможны различные осложнения: отиты, пневмония, флегмона и даже сепсис.
Эпидемическая пузырчатка протекает вспышками, толчкообразными высыпаниями пузырей. После прекращения высыпаний через короткое время может вновь наступить рецидив заболевания. Без осложнений болезнь длится 3-5 нед.
Диагноз. Основывается на приступообразном высыпания пузырей в первые 2 нед. жизни, их быстрой Эволюции, отсутствии инфильтрата в основании. Дифференциальный диагноз проводят в первую очередь с сифилитической пузырчаткой новорожденных и врожденным эпидермолизом, которые проявляются уже в момент родов. При сифилической пузырчатке новорожденных пузыри на инфильтрированном основании обычно локализуются на ладонях, подошвах и ягодицах. Кроме того, обнаруживают другие симптомы раннего врожденного сифилиса (сифилитический насморк, папулы, диффузная инфильтрация Гохзингера, нахождение бледных трепонем в секрете пузырей, поражение длинных трубчатых костей, положительные результаты реакции Вассермана, осадочных, иммобилизации бледных трепонем и др.). Пузыри при врожденном эпи-дермолизе локализуются на участках кожи, подвергающихся травме, у новорожденных - в области головы, плеч, нижних конечностей. Пузырных элементов немного; часто они единичные. Воспалительные явления, как правило, отсутствуют или едва выражены. При дистрофической форме врожденного буллезного эпидермолиза наблюдаются дистрофические изменения ногтей, волос, зубов. При ветряной оспе пустулы напоминают пузырьки и пузыри из-за характерного желтовато-прозрачного содержимого. Для диагностики важным является также центральное западение пустул при их сферичности и напряженности. По периферии они окружены узкой зоной слегка отечной гиперемированной ткани. Пустулы ветряной оспы редко вскрываются, их содержимое чаще подсыхает, образуя серозно-гнойные корочки.
Профилактика. Частая смена белья. Обучение персонала и матерей принципам гигиены, строжайшему пользованию марлевыми масками при близком контакте с новорожденным. Регулярный осмотр медицинских сестер, акушерок, санитарок, матерей с целью своевременного обнаружения различных пиодермических очагов поражения, временного отстранения от работы при их обнаружении, исследование на бациллоносительство мазков со слизистой оболочки носа и зева, кварцевание и влажная уборка палат.
Прогноз. Зависит от состояния реактивных сил новорожденного и распространенности процесса. При доброкачественной форме прогноз благоприятный, при злокачественной - более серьезный. До лечения этих детей антибиотиками смертность при эпидемической пузырчатке достигала 50-60%. В настоящее время этот процент значительно снизился.
Ранний врожденный сифилис у детей развивается в случае передачи инфекции от больной матери плоду через плаценту. Бледные трепонемы проникают в кровь плода с венозной кровью или по лимфатическим щелям пупочных сосудов (заражение до рождения). Инфицирование плода может происходить на разных этапах его развития, а также при заражении сифилисом будущей матери до беременности.
Проникновение бледных трепонем и изменения органов и тканей плода начинаются с момента перехода на плацентарное кровообращение, которое происходит на 4 — 5 месяцах беременности, поэтому проведение специфического лечения беременной на ранних сроках гарантирует рождение здорового ребенка. До 90% детей погибают внутриутробно или сразу же после рождения в случае, если мать не лечилась от сифилиса или получала неполноценное лечение. Самый большой риск рождения больного ребенка отмечается в первые годы заболевания сифилисом будущей матери. В случае вторичного сифилиса заражение плода наступает в 100% случаев. С годами эта способность ослабевает. Очень редко регистрируются случаи рождения больных детей от матерей с врожденным сифилисом.
Медицинские аборты, преждевременные роды, смерть новорожденного, рождение больного сифилисом ребенка, рождение ребенка скрытым сифилисом или здорового ребенка (в 12% случаев) — основные исходы беременности у женщин, больных сифилисом. Развитие сифилиса у плода зависит от степени его иммунного ответа и поражающей способности возбудителей.
Наиболее характерны для сифилиса поздние выкидыши и рождение мертвого ребенка на 6 — 7 месяцах беременности.
Рис. 1. Врожденный сифилис у ребенка.
Поражение плаценты — первый этап развития врожденного сифилиса
Специфические изменения плода начинают обнаруживаться с пятого месяца развития — с момента формирования плацентарного кровообращения, когда бледные трепонемы начинают проникать в плаценту. При воспалении плаценты развивается отек, разрастается соединительная ткань, появляются участки некроза. Поражаются стенки сосудов, что приводит к их облитерации (закрытию). Значительно увеличивается масса плаценты. Из пуповины по пупочной вене или через лимфатические щели пупочных сосудов бледные трепонемы поступают в организм плода. Их наибольшее количество сосредотачивается в печени, надпочечниках и селезенке. Возбудителей сифилиса можно обнаружить в содержимом пуповины плода.
Рис. 2. Схема развития врожденного сифилиса.
- Сифилис плода.
- Ранний врожденный сифилис (сифилис у детей в возрасте до 2-х лет): а) сифилис детей грудного возраста (от рождения до одного года жизни); б) сифилис детей раннего детского возраста (от одного года до двух лет).
- Поздний врожденный сифилис (сифилис у детей старше 2-х лет).
- Скрытый врожденный сифилис (наблюдается во всех возрастных группах).
Мертворожденные дети и погибший плод являются заразными для окружающих. Особую опасность в эпидемиологическом плане представляют дети с ранним врожденным сифилисом.
Сифилис плода
Бледные трепонемы в организм плода начинают проникать с развитием плацентарного кровообращения — с пятого месяца беременности. Диффузная воспалительная инфильтрация с последующим разрастанием соединительной ткани приводят к поражению внутренних органов. Они уплотняются и увеличиваются в размере.
Погибший плод до своего рождения в течение 3 — 4 дней находится в околоплодных водах. За это время его кожные покровы пропитываются жидкостью и набухают (мацерация). Мертворожденные имеют небольшую массу, у них отмечается поражение всех жизненно важных органов, в которых находится большое количество бледных трепонем.
Ранний врожденный сифилис детей грудного возраста
В случае внутриутробного инфицирования сифилисом при рождении живого ребенка говорят о сифилисе детей грудного возраста (от момента рождения до одного года). Условно этот период подразделяют на два: от момента рождения до 3 — 4 месяцев и от 3 — 4 месяцев до одного года.
- До 3 — 4 месяцев у ребенка преобладают распространенные процессы на слизистых оболочках и кожных покровах в виде сифилитической пузырчатки и диффузной инфильтрации, поражение костной системы в виде периоститов, остеохондритов и дактилитов, поражения внутренних органов, в том числе печени, селезенки и нервной системы.
- С 3 — 4 месяцев выраженность проявлений сифилиса ослабевает. На кожных покровах и слизистых оболочках иногда появляются отдельные высыпания в виде папул, в костях регистрируются гуммы, преобладают периоститы, внутренние органы и нервная система поражаются значительно реже.
Проявления сифилиса у ребенка обнаруживаются как сразу же после рождения, так и в течение первых 2-х месяцев жизни и являются крайне контагиозными (заразными).
Последние годы все чаще регистрируются латентные (скрытые) формы врожденного сифилиса, что связано с широким использованием антибактериальных препаратов, применяемых женщинами по разным поводам.
Достоверными признаками раннего врожденного сифилиса детей грудного возраста являются сифилитическая пузырчатка, диффузная инфильтрация кожи Гохзингера, сифилитический ринит, хориоретинит, остеохондрит и менингит с гидроцефалией.
Рис. 4. Сифилитическая пузырчатка — наиболее ранний признак врожденного сифилиса.
Сифилитическая пузырчатка (сифилитический пемфигоид)
Наиболее ранним признаком врожденного сифилиса у детей является сифилитическая пузырчатка. Пузыри располагаются на инфильтрированном основании медно-красного цвета, до 1 см в диаметре, дряблые, с серозно-гнойным или кровянистым содержимым. Ладони и подошвы, сгибательные поверхности предплечий и голеней, реже туловище — их наиболее частая локализация. Иногда высыпания располагаются по всему телу. Пузыри склонны к слиянию, некоторые из них подсыхают, другие — лопаются. Обнаженная поверхность со временем покрывается корками. Пузыри содержат огромное количество возбудителей сифилиса. Серологические реакции дают положительный результат. Без лечения дети погибают. Дифференциальная диагностика проводится со стафилококковым пемфигоидом (эпидемическая пузырчатка).
Рис. 5. На фото сифилитическая пузырчатка (слева) и тяжелая форма пузырчатки новорожденного — болезнь Риттера (справа).
Диффузная инфильтрация кожи Гохзингера
Диффузное уплотнение кожи — достоверный признак врожденного сифилиса. В его основе лежит поражение мелких сосудов. В венах и артериях отмечается периваскулярная инфильтрация эозинофилами, плазматическими и лимфоидными клетками. Заболевание проявляется на 8 — 10 неделе жизни ребенка.
Далее пораженные поверхности шелушатся, мацерируются (разрываются) и мокнут. Трещины возникают при малейшем крике ребенка и механической травме, распространяются на красную кайму губ, кровоточат и быстро покрываются корками. Все элементы повреждения содержат огромное количество бледных трепонем.
Через 2 — 3 месяца диффузная инфильтрация даже без лечения разрешается. На месте воспаления в уголках рта остаются радиальные рубцы (рубцы Робинсона-Фурнье). Радиальные рубцы — патогомоничный симптом врожденного сифилиса.
Рис. 6. На фото ранний врожденный сифилис — диффузная инфильтрация кожи Гохзингера.
Сифилитический ринит
Сифилитический ринит появляется чаще всего сразу же после рождения или в первый месяц жизни ребенка. Заболевание развивается в результате диффузной инфильтрации лейкоцитами и круглоклеточными элементами передней части слизистой оболочки носа, в результате чего она набухает. Появляются зловонные гнойно-кровянистого характера выделения из носа, при подсыхании которых образуются массивные корки. Отек слизистой и плотные корки значительно затрудняют дыхание, из-за чего ребенок не может сосать грудь. Отмечаются носовые кровотечения.
Со временем язвенный процесс распространяется на хрящи и носовые кости. Носовая перегородка подвергается некрозу. Костно-хрящевой скелет деформируется и нос приобретает форму седла.
Иногда диффузная инфильтрация затрагивает слизистую оболочку гортани. Развившийся язвенный ларингит проявляется осиплостью голоса. Разрушение хряща приводит к стенозу органа.
Рис. 7. Сифилитический ринит и диффузная инфильтрация кожи — симптомы врожденного сифилиса.
Поражение костей
Сифилитический остеохондрит (остеохондрит Вегенера), периостит и изолированные гуммы считаются постоянным симптомом раннего врожденного сифилиса. У детей старше одного года остеохондриты встречаются крайне редко, а после полутора лет жизни не встречаются никогда.
Под влиянием противосифилитического лечения патологический процесс приостанавливается и в дальнейшем не влияет на рост костей.
Вместе с остеохондритами, а иногда и самостоятельно при врожденном сифилисе встречаются периоститы — поражение надкостницы. Периоститы в начальной стадии своего развития остаются незамеченными даже на рентгенограмме. Первые проявления периостита можно заметить только при обызвествлении надкостницы. Периоститы сопровождаются болями в области длинных трубчатых костей — местах развития патологического процесса.
Гуммозный процесс при раннем врожденном сифилисе регистрируется редко. Локтевая, большеберцовая и плоские кости — наиболее частые места развития сифилитических гумм. Гуммы в костях представляют изолированные очаги округлой формы единичные или множественные. Они располагаются под надкостницей и часто в костном мозгу. Надкостница в области гуммы утолщается и становится похожей на муфту.
При врожденном сифилисе чаще поражаются фаланги верхних конечностей. Муфты (утолщения надкостницы) делают пальцы похожими на бочонки.
Рис. 8. Схема развития сифилитического остеохондрита. В пораженной кости в метафизе появляется зона разрежения в виде белой полоски (В). Зона предварительного окостенения имеет зазубренный вид.
Рис. 9. На фото сифилитический остеохондрит (слева) и периостит (справа).
Рис. 10. При поражении костей даже пассивные движения или неосторожные прикосновения доставляют ребенку сильные страдания.
Рис. 11. Поражение костей черепа при сифилисе у детей.
Поражение центральной нервной системы
Гидроцефалия (водянка головного мозга) и хронический лептоменингит (воспаление оболочек спинного и головного мозга, в том числе паутинной и мягкой) — достоверные признаки врожденного сифилиса.
Гидроцефалия (избыточное скопление цереброспинальной жидкости в желудочках мозга) при врожденном сифилисе развивается в результате воспаления мягкой мозговой оболочки. Чаще дети рождаются с гидроцефалией, реже гидроцефалия развивается на третьем месяце жизни ребенка. Заболевание может иметь острое или хроническое течение. При гидроцефалии увеличиваются все размеры черепа, он принимает удлиненную форму, увеличиваются и выпячиваются теменные и лобные бугры, родничок напряжен, отмечается расхождение швов, глазные яблоки выпячены и смещены книзу. В спинномозговой жидкости отмечается повышенное количество лимфоцитов и белка.
Воспалением затрагивается вещество головного мозга, отмечается пролиферация глии и образование глиозных узелков, склерозируются сосуды.
Парезы и параличи — основные признаки сифилитического менингоэнцефалита. Иногда регистрируется бессимптомный сифилитический менингит, единственным признаком которого являются изменения в спинномозговой жидкости.
Рис. 12. Увеличение печени и селезенки — признак врожденного сифилиса.
Сифилитический хориоретинит
Хориоретинит и атрофия зрительного нерва подчас являются единственными проявлением врожденного сифилиса.
При сифилисе у детей грудного возраста чаще встречается сочетание хориоретинита и поражение зрительного нерва.
Рис. 13. На фото хориоретинит при раннем врожденном сифилисе.
Поражение внутренних органов
Сифилитическое поражение внутренних органов характеризуется инфильтративно-продуктивным воспалением и реже — развитием гуммозных образований. В 100% случаев при сифилисе поражаются печень и селезенка, в 94% случаев — сосуды, в 85% случаев — надпочечники, несколько реже поражаются почки, поджелудочная железа, кости и яички. Поражение внутренних органов начинается внутриутробно.
Первым органом, который поражается у плода, является печень. При этом у новорожденных отмечается слабость, развивается анемия, кахексия, кожа приобретает землистый цвет.
Такой же процесс развивается в селезенке, которая также увеличивается в размерах. Развившаяся пневмония становится причиной смерти новорожденного уже в первые дни жизни.
При сифилитическом поражении сердца поражаются все его оболочки, клапаны и сосуды.
О развитии нефрозо-нефрита говорят изменения в моче и развитие анемии у новорожденного.
Дисфункция щитовидной, поджелудочной, вилочковой и половых желез, гипофиза и надпочечников также является признаком врожденного сифилиса. При поражении яичка орган увеличивается, становится гладким, иногда регистрируется водянка. Поджелудочная железа приобретает хрящевую плотность.
Поражение сосудов миокарда, печени, селезенки и почек в виде облитерирующего эндартериита приводит к возникновению ишемических некрозов.
Склерозируются лимфатические сосуды, увеличиваются и уплотняются шейные, локтевые, паховые и другие группы лимфатических узлов.
Наиболее тяжело протекает врожденный сифилис у недоношенных детей и детей, у которых проявления заболевания регистрируются уже с первой недели жизни. Заболевание у них часто заканчивается летальным исходом.
Рис. 14. Папулезная сыпь при врожденном сифилисе. Поражены нижние конечности и мошонка.
Врожденный сифилис раннего детского возраста (от 1 года до 2 лет)
Признаки и симптомы врожденного сифилиса раннего детского возраста (от 1 до 2 лет) напоминают вторичный рецидивный сифилис:
- Кондиломы области заднего прохода — самый характерный признак заболевания. Кондиломы могут достигать больших размеров, часто группируются, поверхности некоторых из них эрозируются. Кондиломы также располагаются в крупных складках кожи и на кожных покровах половых органов.
- Очень часто отмечается увеличение печени и селезенки. Несколько реже поражаются почки. Иногда сифилитические изменения обнаруживаются в щитовидной железе и гипофизе.
- Часто развивается гипохромная анемия.
- Сифилитические периоститы и остеопериоститы выявляются только рентгенологически.
- Папулезная сыпь появляется на слизистой оболочке щек, языка и миндалин. Папулы в углах рта мокнут, покрываются гнойными корками, напоминают заеды. Папулы на слизистой оболочке гортани склонны к слиянию и образуют диффузную инфильтрацию, что проявляется осиплостью голоса и даже афонией. Иногда развивается стеноз гортани. Сифилитический ринит развивается реже, чем у грудных детей. Все элементы сыпи содержат большое количество бледных трепонем.
- Иногда регистрируется диффузное или очаговое выпадение волос (алопеция).
В ряде случаев при врожденном сифилисе детей раннего возраста наблюдается моносимптомность и скрытый сифилис.
При моносимптомности развивается поражение либо только слизистых оболочек и кожных покровов, либо внутренних органов, либо трубчатых костей.
При скрытом сифилисе у матери отмечается наличие сифилитической инфекции, симптомы заболевания у ребенка отсутствуют, результаты исследования спинномозговой жидкости отрицательные, а серологические реакции на сифилис резко положительные. Скрытая форма врожденного сифилиса встречается чаще, чем манифестная.
В настоящее время при манифестном сифилисе поражение нервной системы, органов зрения, костей и суставов встречаются значительно чаще, чем характерные для сифилиса кожные высыпания.
Рис. 16. Кондиломы области заднего прохода — самый характерный признак врожденного сифилиса у детей 1 — 2 лет.
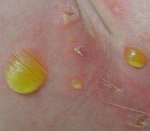
Эпидемическая пузырчатка новорожденных — это высоко контагиозное стафилококковое поражение кожи новорожденных, проявляющееся возникновением мелких пузырьков с гнойным содержимым, которые увеличиваются и лопаются с образованием эрозий. Может сопровождаться поражением слизистых оболочек. Диагностировать эпидемическую пузырчатку новорожденных позволяет возраст заболевших, типичная клиника и результаты бактериологических исследований жидкости из пузырей и отделяемого эрозий. Лечение включает применение антибиотиков, витаминов, альбумина, ванны с марганцовкой, УФО, вскрытие пузырей и обработку эрозий. Учитывая контагиозность эпидемической пузырчатки новорожденных, обязательно проведение карантинных мероприятий и дезинфекции.
МКБ-10
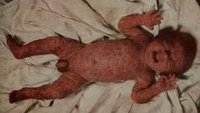
Общие сведения
Эпидемическая пузырчатка новорожденных (пемфигоид пиококковый) - острая стафилодермия, протекающая с образованием множественных пустул на кожном покрове и нарушением общего состояния младенца. Заболевание является высоко заразным и может быстро распространяться среди новорожденных, вызывая эпидемические вспышки в родильных домах. До начала эры антибиотикотерапии смертность детей от пиококкового пемфигоида достигала 50-60%. Несмотря на достижения современной педиатрии, заболевание не утратило своей актуальности и эпидемиологической опасности.

Причины
Возбудителем эпидемической пузырчатки новорожденных является золотистый стафилококк. Инфицирование происходит от медицинского персонала или матерей, которые переболели пиодермией или являются носителями стафилококка. Наиболее предрасположены к развитию заболевания:
Высокая контагиозность заболевания обуславливает его быструю передачу от одного ребенка к другому через руки медперсонала, что может стать причиной вспышки эпидемической пузырчатки новорожденных в родильном доме.
Симптомы пузырчатки новорожденных
Эпидемическая пузырчатка новорожденных возникает в первые 10 дней жизни ребенка. Она начинается с подъема температуры тела и беспокойства новорожденного. Затем на коже появляются высыпания в виде мелких пузырьков, содержащих серозно-желтоватую жидкость. Элементы сыпи при эпидемической пузырчатке новорожденных чаще всего располагаются в околопупочной области, на животе, ягодицах и спине, а также на коже конечностей. Наиболее редко встречаются высыпания на коже ступней и ладоней. Пузырьки быстро растут в размерах, их содержимое становиться гнойным и мутным. Процесс интенсивно распространяется по телу ребенка и может захватывать слизистую ротовой полости, глаз, преддверия носа и гениталий.
Вскрытие пузырей сопровождается излитием гнойного содержимого и образованием ярких эрозивных поверхностей красного цвета. Эрозии покрываются серозно-гнойными корочками и эпителизуются. Характерно толчкообразное течение заболевания с высыпаниями новых пузырьков через короткие промежутки времени. При неосложненном варианте эпидемической пузырчатки новорожденных через 3-5 недель наблюдается выздоровление ребенка.
У ослабленных новорожденных заболевание протекает с общей симптоматикой (потерей аппетита, беспокойством, нарушением сна) и сопровождается признаками воспаления в клиническом анализе крови. Возможно присоединение септических осложнений: флегмоны, отита, пневмонии, пиелонефрита и пр. Как отдельное заболевание в дерматологии выделяют тяжелую клиническую форму эпидемической пузырчатки новорожденных — эксфолиативный дерматит Риттера.
Диагностика
Характерная клиническая картина и развитие заболевания в первые дни жизни ребенка, как правило, позволяют сразу диагностировать эпидемическую пузырчатку новорожденных. Для выявления вызвавшего ее возбудителя производится бакпосев отделяемого эрозивных поверхностей.
Важное значение имеет исключение сифилитической пузырчатки, являющейся проявлением врожденного сифилиса. С этой целю дерматолог назначает микроскопию содержимого пузырей на бледную трепонему, проведение RPR-теста и ПЦР диагностики. Дифдиагностика проводится также с врожденным эпидермолизом, другими клиническими формами буллезного дерматита, герпетической инфекцией.
Лечение эпидемической пузырчатки новорожденных
Стафилококки, вызывающие эпидемическую пузырчатку новорожденных, как правило, резистентны к пенициллину. Поэтому лечение проводится устойчивыми к пенициллиназе пенициллинами (амоксиклав, оксациллин и др.) и цефалоспоринами (цефалоридин, цефазолин). Применяются инфузии 5% альбумина из расчета на килограмм массы тела новорожденного, а также введение витаминов группы В, ретинола, аскорбиновой кислоты.
Обработку кожи вокруг пузырей производят салициловым или борным спиртом. Пузыри прокалывают и тушируют растворами анилиновых красителей. На подсохшие эрозивные поверхности накладывают синтомициновую эмульсию, аэрозоли и мази с антибиотиками: гентамициновую, неомициновую, эритомициновую и пр. При эпидемической пузырчатке новорожденных эффективны ежедневные ванны с раствором перманганата калия, общее и локальное УФО.
Профилактика
Эпидемическая пузырчатка новорожденных способна быстро распространяться, используя контактный путь передачи. Возбудитель достаточно устойчив во внешней среде и может сохраняться на коже рук медицинских работников, белье и предметах ухода. Основная задача профилактики - не допустить заражения здоровых детей. С этой целью обязательно проводится изоляция больного ребенка, выявление стафилококковой инфекции или носительства у матери и медицинского персонала, стерилизация белья и дезинфекция помещений. Родильный дом, в котором отмечалась вспышка эпидемической пузырчатки, закрывают для полной санитарно-гигиенической обработки.

Этиология пузырчатки новорожденных
Пузырчатку новорожденных вызывает золотистый стафилококк. Редко, в 1,6% случаев, вместе с этим возбудителем выявляют другие бактерии: стрептококки и диплококки. Стафилококк – это условно-патогенный микроорганизм, он широко распространен в окружающей среде и вызывает заболевание при определенных условиях. У 40% населения он постоянно присутствует на коже и слизистых оболочках без проявлений болезней.
Пузырчатка новорожденных проявляется гнойными высыпаниями на коже и тяжелой интоксикацией
Новорожденные особенно восприимчивы к этой инфекции в силу следующих анатомических и физиологических особенностей.
- Толщина кожи. У ребенка она в 2–3 раза тоньше, чем у взрослого человека.
- Строение эпидермиса. Верхний, роговой слой кожи состоит всего из 2–3 рядов рыхлых клеток. Это делает его нежным и легкоранимым. Под действием факторов окружающей среды он активно слущивается, приводя к сильному шелушению кожи младенца в первые дни после родов.
- Щелочная реакция кожи. рН 6 и выше способствует росту и размножению бактерий на поверхности кожи.
- Повышенная влажность и всасывающая способность кожного покрова.
- Наличие соединительной ткани. Волокна коллагена и эластина в коже развиты плохо, они не образуют перемычек. Это обеспечивает хорошую растяжимость кожи, что нужно растущему организму, но при попадании инфекции это способствует ее быстрому распространению по всему кожному покрову.
- Кровоснабжение. Около 2/3 всего объема крови новорожденного находится в сосудах кожи. Это также влияет на скорость распространения инфекционного процесса.
- Плохая терморегуляция. Ребенок быстро переохлаждается или перегревается, что повышает риск инфицирования.
- Слабый иммунитет. Материнский иммуноглобулин быстро исчезает из крови ребенка, а свой он продуцирует очень медленно.
Все эти особенности приводят к тому, что защитная функция кожи новорожденного развита очень слабо. При наличии микротравм, плохом уходе и незрелости иммунитета возбудитель проникает в кожу, вызывая ее молниеносное воспаление. Особенно восприимчивы к заболеванию недоношенные дети.
Усугубляет ситуацию тот факт, что, по статистике, до 35% медицинского персонала родильных учреждений инфицированы золотистым стафилококком. Заражение пузырчаткой новорожденных происходит в первые дни жизни малыша, когда он еще находится в роддоме. Заболевание настолько заразно, что вызывает вспышки и эпидемии в родильных отделениях с поражением сразу нескольких младенцев. Поэтому второе название болезни – эпидемическая пузырчатка.
Симптомы эпидемической пузырчатки
Заболевание начинается на 3–5 день жизни ребенка, реже – на 8–10. Для него характерно появление на коже полиморфной сыпи в виде пузырьков и пустул, которые самопроизвольно вскрываются с образованием эрозий. Сыпь локализуется на туловище, конечностях и в области крупных складок. В запущенных случаях она может поражать слизистую оболочку носа, рта, глаз и наружных половых органов.
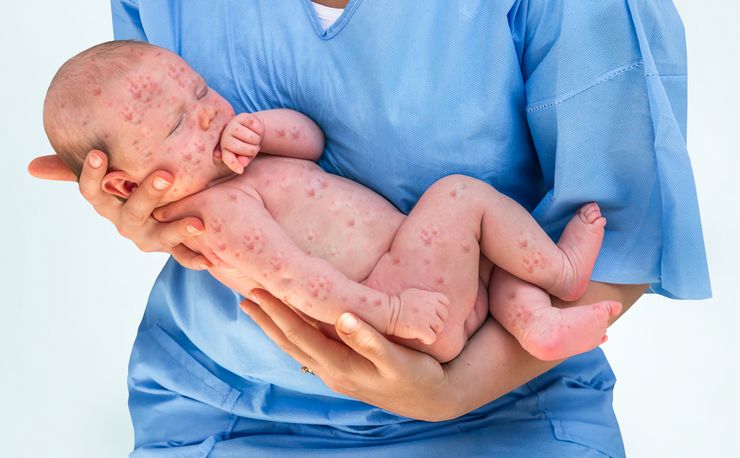
Эпидемическая пузырчатка высокозаразна и способна вызывать эпидемии в роддомах
На протяжении болезни высыпания проходят 3 стадии развития.
- Эритематозная. Кожа краснеет, отекает и покрывается пузырьками, заполненными светлой жидкостью.
- Эксфолиативная. Содержимое пузырей становится мутным. Их тонкая стенка легко прорывается, эпителий отслаивается и образуются болезненные эрозии.
- Регенеративная. Эрозии покрываются серозно-гнойными корками и заживают. У детей высока способность кожи к восстановлению – после пузырчатки рубцов не остается. На месте бывших эрозий появляется пигментация, но и она бесследно исчезает через 10–15 дней.
Стафилококк выделяет токсические вещества, которые не только повреждают кожу, но и влияют на общее состояние новорожденного: он становится вялым, отказывается от кормления, не набирает вес.
Специалисты выделяют две формы течения пузырчатки новорожденных.
- Доброкачественная. Сыпь появляется на отдельных участках тела. Пузырьки единичные, размером до 1 см. Температура тела не превышает 38°С. Болезнь хорошо лечится, и через 2–3 недели ребенок выздоравливает.
- Злокачественная. Высыпания покрывают обширные участки тела. Элементы сыпи достигают 2–3 см в диаметре, могут сливаться между собой. У ребенка наблюдаются лихорадка, рвота и понос. Заболевание плохо поддается лечению, склонно к рецидивам, часто осложняется сепсисом. Прогноз неблагоприятный, возможен летальный исход.
Доброкачественная форма пузырчатки похожа на другое бактериальное заболевание – везикулопустулез. Оно развивается у новорожденных при перегревании и связано с воспалением потовых желез с образованием мелких пустул, размером с просяное зерно. Они покрывают все тело малыша, в том числе волосистую часть головы. При правильном уходе заболевание не распространяется и выздоровление наступает через 5–7 дней.
Диагностика пузырчатки новорожденных
Диагноз устанавливают на основе осмотра и данных анамнеза. В пользу пузырчатки свидетельствуют характерные высыпания и возраст ребенка. Важный диагностический критерий – положительный симптом Никольского: появление шелушения и отслаивания эпителия при потирании здоровой на вид кожи.
В общем анализе крови ребенка наблюдаются характерные признаки бактериальной инфекции: лейкоцитоз и повышенная СОЭ. Обнаружение золотистого стафилококка при бактериологическом исследовании крови и содержимого пустул позволяет окончательно подтвердить диагноз.
Пузырчатка может быть следствием врожденного сифилиса.
Сифилитическая пузырчатка имеет свои отличительные особенности. При ней сыпь появляется уже в первые дни жизни малыша, преимущественно на ладонях и подошвах. Под пузырями определяется плотный инфильтрат, а в их содержимом обнаруживаются возбудители заболевания – бледные трепонемы. У новорожденного могут присутствовать другие симптомы сифилиса: положительная реакция Вассермана, ринит, поражение костей.
Лечение пузырчатки новорожденных
Независимо от формы и тяжести симптомов, терапия осуществляется в условиях стационара. Клинические рекомендации ведения пациентов с пузырчаткой следующие.
- Строгая изоляция. Болезнь очень заразна, поэтому следует оградить здоровых детей от инфицированных. Важно соблюдать меры асептики и антисептики: использовать стерильные инструменты, чаще менять белье.
- Антибактериальная терапия. Назначают препараты пенициллинового ряда внутримышечно.
- Стимуляция иммунитета. Для поддержания защитной функции организма используют иммуноглобулин, антистафилококковый гамма-глобулин.
- Дезинтоксикация. Для выведения из организма токсинов назначают внутривенные вливания глюкозы и водно-солевых растворов.
- Пробиотики для нормализации микрофлоры кишечника.
- Обработка высыпаний антисептиками: йодом, бриллиантовой зеленью. Хороший эффект дают ванны с отварами чистотела, ромашки, коры дуба.
Своевременно начатая терапия способствует благоприятному исходу болезни, но лучше не допускать ее развития. Профилактика заболевания включает в себя соблюдение правил личной гигиены матерью и медицинским персоналом. Первостепенное значение имеет правильный уход за новорожденным, особенно это касается недоношенных детей.
Золотистый стафилококк является одной и четырех главных причин внутрибольничной инфекции. Пузырчатка ярко демонстрирует, насколько он опасен для здоровья и жизни новорожденных детей. Регулярная санация медицинских работников и соблюдение санитарно-гигиенических норм в родильных отделениях поможет снизить частоту этого заболевания.
Читайте также:


