Резус конфликт при вич

Когда резус-отрицательная мама беремененна резус-положительным малышом, могут возникнуть определенные проблемы. И для того, чтобы такая беременность прошла благополучно, маме необходимо быть особенно информированной и ответственной.
![]()
Резус-фактор: что это за зверь?
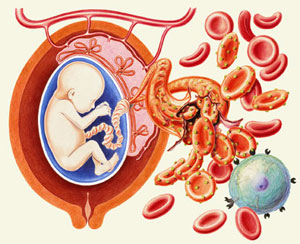
Антигены системы резус вырабатываются у плода, начиная с 8-10 недели внутриутробного развития.
Когда возникает резус-конфликт?
Такая комбинация возникает примерно в 75% процентах случаев, когда мама - резус-отрицательна, папа - резус-положителен (для особо любопытных наших читателей - краткий экскурс в генетику: генотип, отвечающий за положительный папин резус-фактор, может быть гомозиготным или гетерозиготным. В случае гомозиготности резус-фактора папы будущий малыш обязательно будет резус-положительным, в противном же случае - шансы родить "положительного" и "отрицательного" малыша равны).
Попав через плаценту в кровь к ребенку, антитела начинают разрушать его эритроциты. Всю серьезность последствий этого несложно представить: ведь все мы со школьной скамьи знаем: важнейшая функция эритроцитов – транспортировать кислород к органам и тканям. Патологическое состояние плода, возникающее в результате попадания в его кровь резус-антител, врачи называют гемолитической болезнью. Не будем останавливаться на подробных описаниях симптомов и исходов этой болезни – полагаю, и так примерно понятен масштаб последствий, вызванный катастрофической нехваткой кислорода, да еще и в только формирующемся организме!
Но на самом деле вовсе необязательно, что при резус-несовместимой беременности разовьется резус-конфликт матери и плода. Очень часто во время такой беременности антитела либо совсем отсутствуют в крови, либо их количество настолько мало, что не представляет серьезной опасности для ребенка.
Какие же факторы могут спровоцировать выработку антител в организме будущей мамы?
- Попадание крови малыша в кровоток матери. Это может произойти при родах, аборте или самопроизвольном выкидыше, при проведении амниоцентеза (исследование, проводимое путем введения длинной тонкой иглы сквозь брюшную стенку в матку) и т.п. Кроме того, попадание чужеродных эритроцитов может произойти внутриутробно через плаценту. Их проникновению в материнский кровоток способствуют инфекционные факторы, повышающие проницаемость плаценты, мелкие травмы, кровоизлияния и другие повреждения плаценты.
- Антитела в крови резус-отрицательной женщины уже вырабатывались когда-то до беременности в результате, к примеру, переливания крови без учета резус-совместимости (пусть даже в раннем возрасте).
- В очень малом проценте случаев антитела к резус-положительным эритроцитам образуются в организме беременной женщины без каких-либо видимых причин.
Что же делать?
Итак, по воле судеб получилось так, что, если верить всему вышесказанному, у вас есть вероятность резус-конфликтной беременности. Каков же план действий?
Таким образом, любое прерывание беременности для вас связано с очень большим риском. Ведь если антитела уже однажды выработались, они будут вырабатываться вновь и вновь при каждой резус-несовместимой беременности, создавая серьезную угрозу здоровью маленького человечка.
После наступления беременности вам необходимо как можно раньше встать на учет в женской консультации, на первом же приеме сосредоточив внимание своего врача-гинеколога на этой чрезвычайно важной особенности своей беременности. Первейшая мера безопасности в данном случае – это регулярная сдача крови на наличие антител в течение всего периода беременности (до 32 недель - 1 раз в месяц, с 32 до 35 недель - 2 раза в месяц, а затем еженедельно).
При критическом повышении титра антител необходима госпитализация будущей мамы в специализированный перинатальный центр, где за состоянием мамы и малыша будет вестись постоянное наблюдение. Врачи будут отслеживать:
- Динамику титра антител в крови будущей матери;
- Данные УЗИ: увеличение размеров печени плода, утолщение плаценты, появление многоводия и жидкости в перикарде и брюшной полости плода;
- Данные амниоцентеза (исследование околоплодных вод) или кордоцентеза (исследование пуповинной крови).
Если беременность удается довести до состояния доношенной, то проводится плановое кесарево сечение. Если нет – приходится прибегать к внутриутробному переливанию крови. Роды в ситуациях, когда резус-конфликт возник и прогрессирует, чаще всего происходят через кесарево сечение, т.к. необходимо как можно раньше изолировать кроху от источника губительных антител.
И, конечно же, после рождения малыша в случае, если беременность прошла без выработки антител и резус-фактор ребенка оказывается положительным, в течение 24-48 часов после родов вам сделают инъекцию анти-резус-иммуноглобулина, призванного связать враждебные резус-положительные эритроциты и не допустить выработки антител (в противном случае риск осложнений во время следующей беременности серьезно возрастает). Точнее сказать, в роддоме ДОЛЖНЫ сделать инъекцию, но на практике совсем нелишним будет обговорить этот момент с врачами до родов и по возможности проконтролировать своевременное введение препарата после появления малыша на свет. Для полной уверенности лучше всего самостоятельно купить этот препарат в аптеке и взять с собой в роддом.
…а дальше?
Если в первую резус-несовместимую беременность проблемы выработки антител вас миновали, инъекция иммуноглобулина введена вовремя, то следующая беременность для вас изначально ничем не будет отличаться от первой, т.е. вероятность развития резус-конфликта по-прежнему останется на уровне 10%.
Но в любом случае важно помнить: сам по себе факт возможности резус-конфликта и даже наличия антител в крови – это не противопоказания к беременности и уж тем более не повод для ее прерывания. Просто такая беременность требует гораздо более ответственного и внимательного к себе отношения. Постарайтесь найти грамотного специалиста, которому вы полностью доверяете, и четко выполняйте все его рекомендации.
Послесловие
ВИЧ, СПИД — эти аббревиатуры способны вызвать у любого человека панику и серьезные переживания. Полученный ложноположительный анализ на ВИЧ причины может иметь самые разнообразные – от объективных, зависящих от состояния организма, до субъективных, являющихся результатом возможных некомпетентности и халатности.
В статье разъясняются причины формирования неверных данных, особенности теста, возможные меры профилактики получения неверных показателей, а также приводится особый взгляд на проблему некоторых специалистов.
Диагностирование ВИЧ в лаборатории
Если возникает основание для теста на ВИЧ, нужно вначале сдать общий анализ крови. В лаборатории подробно запишут все данные, на основании которых специалисты смогут судить о количестве антител в кровотоке: их количество при ложноположительном результате будет выше норматива. Однако это не может служить поводом для волнений – как показывает практика, у высоких цифр могут быть совершенно другие основания.

Диагностирование состоит из двух этапов:
- Скрининговый ИФА (иммуноферментный анализ), сортирующий антитела на однозначно здоровые и подозрительные, проявляющие себя неоднозначно. Как раз на данном этапе возможно появление ложноположительных результатов.
- Более полный анализ — иммуноблотинг. Метод заключается в изучении сыворотки, полученной при помощи выделения плазмы и эритроцитов из порции предоставленной крови и последующем выявлении АТ на предмет их сотрудничества с вирусом. Данный способ тестирования на обнаружение ВИЧ специалисты признают более действенным, но считать его безукоризненным тоже нельзя, никаких гарантий метод не дает.
Забор крови проводится в течение 20 минут, при помощи медицинских инструментов одноразового использования. Процедуру можно пройти анонимно, либо открыто.
Время ожидания результата — не более 3 недель.
Для справки: очень часто путают ВИЧ и СПИД, чтобы четко представлять, о чем пойдет речь, нужно понять разницу между этими обозначениями. СПИД — болезнь, имеющая необратимое развитие, в подавляющем большинстве приводящая своих носителей к трагическому финалу. ВИЧ – это вирус, с которым человек может достаточно мирно сосуществовать долгое время, оставаясь при этом его переносчиком.
Причины ложноположительного анализа
Отправной точкой получения искаженных данных могут стать несколько факторов.
Во многих случаях решающее влияние оказывает особенности крови — ее повышенная густота и серьезные проблемы со свертываемостью.
В таком случае ошибка при тестировании на ВИЧ будет неизбежна.
Первое, что необходимо усвоить — показателям однократно сданного анализа на ВИЧ с положительным результатом полностью доверять нельзя. Чтобы подтвердить или опровергнуть однократные сведения, нужно пройти процедуру повторно, но не раньше, чем через 3 месяца. Если организм не поражен ВИЧ — инфекцией, результат второго анализа будет отрицательным.
Тестирование в домашних условиях
Наиболее часто неверные показатели анализа обнаруживаются при проведении домашнего тестирования. Получается ложноположительный результат на ВИЧ по причине большого количества ошибок, в результате чего складывается неверное представление о действительном состоянии организма. Ошибочный итог может быть следствием нескольких причин:
- Нарушение правил хранения тест–системы;
- Нестерильность материала;
- Неверное количество крови для анализа;
- Наличие других факторов (состояние здоровья, особенности питания, вредные привычки).
Домашний тест на ВИЧ удобен тем, что дает возможность сохранить анонимность — не каждый человек готов предоставлять свои данные из–за опасения разглашения информации в случае обнаружения инфицирования. Но, как показывает практика, выполнение теста дома дает самый большой процент ложноположительного результата на ВИЧ.
Ложноположительный результат у беременных женщин
Особенно много переживаний доставляют ошибки в лабораторных исследованиях женщинам, находящимся в периоде радостного и волнительного ожидания появления на свет своего малыша.
Ложноположительный результат ВИЧ у женщин при беременности получается в двух случаях:
-
При зарождении в организме женщины новой жизни смешиваются генетические материалы мужского и женского организмов, в результате чего появляется новая ДНК.
В качестве причины ошибки может выступать стрессовое состояние беременной женщины, особенно если проблемы психологического характера имели место до момента зачатия.
Результат теста врач должен обязательно сообщить будущей матери, однако сделать это нужно максимально аккуратно, принимая во внимание обостренное состояние женской психики (беременность делает женщину особенно чувствительной к разным новостям). Для подтверждения либо опровержения полученных данных женщина, ожидающая ребенка, должна пройти обследование в специализированных клиниках: СПИД–центре, или в кожно-венерологическом диспансере.
Если произошла врачебная ошибка
Случаев, когда результат проверки на ВИЧ официально признается ошибочным, не так много, подобное явление нельзя назвать массовым, однако прецеденты имеют место. В чем причина подобных ошибок?
К ошибочному результату может привести также недостаточная компетентность специалистов клинической лаборатории, нарушение условий хранения специального вещества для анализов, либо использование просроченных материалов.
Ложноположительный итог при анализе на ВИЧ — потенциальный повод для проведения повторного теста, чтобы исключить возможность двоякого толкования или сомнений в достоверности итогового результата.
Как правильно пройти тест
Чтобы получить достоверные показатели при прохождении тестирования на ВИЧ, необходимо придерживаться некоторых обязательных условий. Обязательное условие для всех — тестирование непременно проводится натощак.
Перед процедурой нельзя:
- Продолжать активную половую жизнь;
- Употреблять алкоголь, наркотики;
- Питаться жирной, жареной, маринованной и копченой пищей — такой режим питания крайне отрицательно сказывается на содержании кровотока.
Если перед сдачей крови на ВИЧ чувствуется недомогание, либо болезненное состояние от недавно перенесенного вирусного или инфекционного заболевания, посещение процедурного кабинета следует отложить на 1–1,5 месяца, до момента окончательного выздоровления. Обращает на себя внимание, что подобная причина является одной из основных при получении недостоверного результата анализа, так как в крови отмечается большое содержание лекарственных препаратов, способных полностью исказить данные исследования.
Вокруг темы СПИДа и ВИЧ не одно десятилетие ломают копья многочисленные маститые ученые: в полемику вовлечены иммунологи, гематологи, инфекционисты и практически все медицинское сообщество. Сведения об ужасающих темпах роста численности носителей двух опаснейших вирусов напоминают сводки с фронта о человеческих потерях, во всемирный список ежегодных памятных дат включен День памяти умерших от СПИДа.
Однако на проблему существует и другая точка зрения. Некоторое время назад на просторах сети Интернет появилась статья, по сути опровергавшая все ныне существующие представления об этих смертоносных заболеваниях. В ней подробно разбирались причины возникновения ВИЧ и СПИДа, сопоставлялись данные различных источников, приводилось множество статистических данных для сравнения. На основании всего изложенного авторы делают вывод о коммерческой подоплеке поднятой вокруг этих заболеваний волны нагнетания страха и истерии.
Утверждается также, что при существующей системе ложноположительными должны быть все абсолютно данные исследований. Статья объемная, изобилующая фактическим материалом, со ссылками на международный опыт. Однако после ее опубликования не последовало каких – либо откликов специалистов, отсутствовала и бурная полемика в Интернет – сообществе, было высказано лишь несколько комментариев. Поэтому доверять или не доверять публикации – решать каждому лично.
Принимая во внимание все сведения, имеющиеся на сегодня о положении дел с ВИЧ, нельзя делать односторонние, субъективные выводы о причинах ложных показателей тестирования. Верная позиция — бережное отношение к своему здоровью, своевременное обращение за консультацией к специалистам, своевременная полная диспансеризация. Тем людям, у кого угрожающий диагноз выявлен, нужно не паниковать, а принимать необходимые меры для контроля ситуации и последовательного лечения.
Health-ua.org — медицинский портал онлайн консультации детских и взрослых врачей всех специальностей. Вы можете задать вопрос на тему ‘анализ на резус конфликт при беременности’ и получить бесплатно онлайн консультацию врача.
У меня 1-, у мужа 2+. Беременность была первая, плод замер на 32 неделе. По результатам патологоанатомии множественные инфаркты плаценты. Все анализы на торч-инфекции и т.п. внорме. Могло ли это быть из-за конфликта по группе крови? или резус-конфликта при первой беременности?
13 августа 2012 года
Отвечает Пурпура Роксолана Йосиповна :
Добрый день. Нет, если бы это случилось в результате резус-конфликта, в заключении патологоанатомов это было бы указано.
Спрашивает Юлина Наталья :
Здравствуйте! Ожидаю моно-ди двойню. У меня 1 (отриц) группа крови.. Очень переживаю за моих девочек. Может ли быть резус-конфликт между ними обеими и мной? Беременность — вторая, при первой — анти имун. прививку не делали. Счас 16 недель, пока все анализы отличные. Спасибо!!
18 мая 2015 года
Отвечает Палыга Игорь Евгеньевич :
Здравствуйте, Наталья! Существует конкретный протокол ведения беременности при возможном резус-конфликте, поэтому Вам следует четко придерживаться рекомендаций лечащего гинеколога. В динамике сдавайте анализ на антирезусные антитела и в сроке 28-32 недели при отсутствии изоиммунизации Вам показано введение антирезусного иммуноглобулина. Вторая доза вводится в первые 72 часа после родов при рождении резус-позитивного ребенка. Также показано проведение УЗД в динамике.
Здравствуйте! Я хотела бы обратиться вот по какому вопросу: я беременная, срок 26 недель, группа крови третья резус отрицательный. Беременность вторая, первый ребенок умер сразу после родов (дочь получила внутриутробную пневмонию, наглотавшись внутриутробных вод, откачать не смогли). После родов ребенку не определили группу крови (забыли это сделать), в качестве профилактики при дальнейших беременностях резус-конфликта мне поставили внутримышечно препарат Резонатив 625 МЕ/1 мл — 2 мл в ампуле № 1 (1250 МЕ в 2 мл). Я ежемесячно сдаю анализ на титр антител на станции переливания крови, но антител пока не выявляли. При последнем визите в ЖК мне сказали, что нужно этот препарат ставить снова на сроке 28 недель и после родов в течение 72 часов еще раз, если у ребенка будет положительный резус, и что если я его поставлю, то кровь ежемесячно мне уже не нужно будет сдавать. Скажите, пожалуйста, нужно ли вводить Резонатив повторно сейчас, если я его уже получила сразу после родов (первые роды были 4 декабря 2012 года), не повредит ли это малышу и мне? Каков риск для моего малыша, если я не поставлю укол сейчас? И нужно ли использовать этот препарат при каждой беременности? Все дело в том, что препарат очень дорогостоящий, бесплатно у нас в гинекологии его не ставят. Заранее большое спасибо!
02 июня 2014 года
Отвечает Дикая Надежда Ивановна :
Раньше антирезусный гамма глобулин был в род.домах и его вводили роженеце в течении 72 часов после родов, если у ребенка была кровь резус позитивная. Сейчас его в род.домах нет, он стоит денег. Есть он на станции переливания крови, он дешевле, но беременные такой гамма глобулин боятся вводить из-за возможности заражения ВИЧ/СПИД. Поэтому используется Резонатив. Введение Резонатива показано для профилактики резус конфликта у беременной с резус негативной группой крови, если у мужа кровь резус позитивная, если резус отрицательная, то Резонатив не вводится. Но, контроль антител и УЗИ должны быть, потому, что возможно развитие гемолитической болезни у плода в любом сроке и это заболевание может иметь скрытое течение. В Вашем случае введение Резонатива показано, потому, что есть потеря ребёнка в прошлом. Ввести его необходимо с 28 недель до 32 недель. После родов препарат может вводиться, только в случае резус позитивной крови у плода. То, что не определена группа и резус крови у первого ребёнка — это неправда, это определяется автоматически, особенно, если был тяжёлый ребёнок. Предварительно определение группы крови и резус принадлежности экспресс методом проводится в род.зале, а врач акушер-гинеколог проверяет и фиксирует. Кроме этого, Вы должны помнить, что после аборта, выкидыша, операции — необходимо введение антирезусного гамма глобулина с целью профилактики рузус конфликта у Вас. Потому, что если в будущем необходимо будет вынашивание ребёнка, то из-за резус конфликта это будет невозможно, в крови антитела могут сохраняться всю жизнь. у Вас всё будет хорошо, не переживайте, но, контроль нужен, особенно после 30 недель.
21 марта 2014 года
Отвечает Корчинская Иванна Ивановна :
Светлана, Ваш случай непростой и виртуально делать какие-либо заключения сложно. Однако, у Вас на руках должны быть заключения паталогоанатомов с указанием причины смерти и возможных возбудителей, обследованию подлежит как плацента, так и новорожденный.
Указать диагноз, что называется, “с потолка”, невозможно.
Поэтому вначале Вам следует со всеми обследованиями обратиться к инфекционисту. Кроме того, Вы сами можете проанализировать, что мутация Серпина 1 может приводить ко всему тому, что с Вами случилось.
Вторым Вашим шагом должен быть поход к генетику, я не готова советовать что-либо по вопросу мутаций гемостаза, это узкая специализация.
Всего доброго, держитесь!
Добрый день! Подскажите пожалуйста по моему вопросу! Мне 29 лет, мужу 27! Было 2 замерших беременности на сроке 8-9 недель и 7-8 недель. Мы с мужем обследовались(ЗППП — отсутствуют, TОРЧ — инфекции — норма, спермограмма -норма, гормоны — норма, резус конфликта — нет, кариотип — норма у обоих, кауголограмма — норма, но обнаружены мутации в генах гемостаза (F7, F13, FGB, MTR2756, MTHFR1298,MTHFR677 — гетерозигота, PAI-1 — гомозигота), анализы на антитела — АТ к ХГЧ 25 (норма -20+10),антиспермальные АТ 25 (норма-20+10, АТ к коллагену 35 (норма -20+10), АТ к двухспиральной ДНК 24 (норма -20+10), АТ к TrM-03 21 (норма -20+10), антифосфолипидные антитела — норма. Ставят диагноз — наследственная тромбофилия + антитела к ХГЧ и антиспермальные антитела. Назначение: предгравидарная подготовка 2 мес — эноксипарины с 5-16 ДЦ, вобэнзим — 3 таб. 3 р/день, утрожестан 100мг 2 р/день с 16-25 ДЦ, МАгний В6 — 2т 2 р/день, фоливая кислота 1 таб 3 р/день, йодомарин 1 таб. 1 р/день, ноталбен супра 1 раз в день. При наступлении беременности Эноксипарины под контролем кауголограммы, фолиевая, магний В6, утрожестан, метипред 1/4 таб. 1р/день, курантил с 12 недель 1таб. 1 р/день, хофитол 1т 3 р/день, ноталбен супра — 1 таб. в день. Скажите правильное ли мне лечение назначено и необходимо ли еще сдать какие либо анализы? Например HLA-типирование? Информативен ли будет данный анализ? Я не хочу повторения печального опыта((( Заранее благодарна за ответ!
13 декабря 2013 года
Отвечает Палыга Игорь Евгеньевич :
Светлана, Ваше невынашивание связано скорее всего с наличием антител к ХГЧ, т.е. с ранним развитием ДВС-синдрома (с 3-8 нед. беременности) и. как следствие, к угнетению гормонопродуцирующей и трофической функции трофобласта, что приводит к замиранию беременности.
Лечение подобных случаев состоит в коррекции тромбофилии с помощью низкомолекулярных гепаринов под контролем гемостазиограммы и назначения глюкокортикоидов.
Тактика Ваших врачей абсолютно правильная. Эноксипарины и метипред возможно придется принимать длительное время, Вы должны быть к этому готовы. HLA-типирование проходить нет смысла, я недавно был в Германии и там говорили о том, что согласно европейским исследованиям пары с высоким уровнем гомологии успешно вынашивают детей, за границей препараты типа биовена не практикуют, т.к. нет доказанной эффективности.
Уверен, что назначенного лечения будет достаточно.
Успехов Вам!
Спасибо вам большое за ответ.По вашему совету прошла анализ на антитела и получила след. результат: в пробирке 1 группа крови,Rh-отриц., не полные АТ-НЕ ОБНАРУЖЕНЫ, полные АТ-НЕ ОБНАРУЖЕНЫ,антитела b и В -ТИТРА АТ НЕ ОБНАРУЖЕНО. я не могу понять, этот анализ именно на титры резусных антител или каких то других?в замешательстве просто, возможности в данный момент попасть к врачу у меня нет, помогите мне пожалуйста разобраться…Заранее спасибо Вам за Ваш ответ и за ваш труд Предыдущая переписка Маргарита вопрос: Добрый день.у меня к вам вопрос, у меня было много беременностей, в общей сложности 7-9 (из них двое родов, 4 аборта, и выкидыши)группа крови у меня 1 отрицательная, у мужа 1 положительная, теперь подробней о беременностях, январь 2005 -роды (ребенок резус отрицательный, отец у него другой), вторая аборт-апрель 2006, третья выкидыш на малом сроке -ноябрь 2006, четвертая аборт мая 2008 (под мед. показаниям не связ. с резус конфликтом), февраль 2009 выкидыш, марте этого же года снова забеременнела и родила дочь, с первой положительной кровью (как и у ее отца)-антител во время беременности не было вообще ни разу, после дочери было 2 аборта, в 2010 и 2013 году, в 2013 году беременность наступила на фоне прививок КОКАВ проколола все 6 штук + были еще прививки…и ее пришлось прервать, хотим с мужем еще одного малыша, какова вероятность резус конфликта в данном случае если ранее антитела никогда не вырабатывались?или все такие есть вероятность того что мой организм не воспринимает положительную кровь плода?По поводу моего мужа, скорее всего он гомозиготный, так как родился от обоих положительных родителей, у которых у обоих были первые положит. группы крови..Спасибо заранее за ответ, подскажите как быть с планирование или лучше больше не планировать детей. Пурпура Роксолана Йосиповна инфо: Врач акушер-гинеколог первой категории ответ: Если Вы хотите еще детей, то почему бы не планировать?! Советую проверить наличие антител вне беременности, если титр будет повышен, тогда необходимо проведение плазмофореза перед планированием очередной беременности. Если антитела не будут выявлены, тогда беременейте и в динамике проходите УЗД и сдавайте кровь на антирезусные антитела, которые сдаются при первом посещении ЖК, в 20 недель и затем каждые 4 недели. Если ребенок унаследует Ваш резус, то резус-конфликта не будет, но рассчитать это заранее невозможно. При отсутствии изоиммунизации в 28-32 нед. вводится антирезусный иммуноглобулин и затем в первые 72 часа после родов при рождении резус (+) ребенка. Успехов Вам!
17 октября 2013 года
Отвечает Пурпура Роксолана Йосиповна :
По результатам анализа антитела у Вас не обнаружены, поэтому можете планировать беременность. Следующий раз анализ необходимо будет пересдать при постановке на учет в ЖК. Здоровья Вам и всего наилучшего!
04 октября 2013 года
Отвечает Куляс Светлана Николаевна :
Здравствуйте Мария!
Положительные результаты исследования крови на наличие антител к вирусу гепатита С не являются основанием для постановки или опровержения диагноза вирусного гепатита С, тем более, что у части больных они действительно могут быть ложноположительные. В данной ситуации Вам необходимо сдать кровь на ПЦР качественный. Результаты данного исследования подтвердят или опровергнут Ваши сомнения.
17 апреля 2013 года
Отвечает Силина Наталья Константиновна :
Ольга, вам предлагают лечение поепаратом биовен. Стоит попробовать. Кроме этого необходимо обратить на рецепторный аппарат эндометрия
Добрый день. Мне 31 год, планируем вторую беременность, первая беременность (апрель 2008-январь 2009 ) благополучно завершилась естественными родами на сроке 39 недель ( сейчас дочке почти 4 года ). Беременность была осложнена фето-плацентарной недостаточностью, а также послеоперационным субклиническим гипотереозом ( был компенсирован во время беременности под наблюдением эндокринолога). Во время беременности было выявлена моя группа крови вторая ( А ), резус отрицательный. У мужа вторая положительная Антител во время беременности не выявленно, резус-конфликта, соответственно, не было. У дочки после рождения выявлена группа крови вторая положительная, однако, несмотря на это, после родов мне НЕ был введён антирезусный иммуноглобулин. После родов прошло почти 4 года, мы задумываемся о втором малыше и перед нами стоит вопрос — какие существуют способы десенсибилизации матери при риске развития резус-конфликта?Про введение иммуноглобулина на 28 неделе знаю, однако пугает то, что иммуноглобулин на таком сроке вводится лишь в случае отсутствия антител. А вот как быть на более ранних сроках, что можно предпринять для профилактики развития конфликта? Возможно ли введение иммуноглобулина ДО беременности, в период планирования ( в случае, если по результатам анализа крови в период планирования не будут выявленны антитела )? И можно ли планировать беременность в случае, если, наоборот, данные антитела будут выявлены ещё на этапе планирования? Участковый врач акушер-гинеколог на данный вопрос ответить, к сожалению, не смог. Спасибо.
26 декабря 2012 года
Отвечает Палыга Игорь Евгеньевич :
Ведение беременных с иммунными конфликтами регламентируется указом №676 от 31.12.04, Вы можете ознакомиться с ним в интернете. На этапе планирования беременности ничего вводить не нужно, только сдать кровь на антитела. При наступлении беременности кровь на антитела сдается при первом посещении ЖК, в 20 нед. и в дальнейшем каждые 4 нед. УЗД до 30 нед. проводится 1 раз в мес., после 30 нед. 2 раза в мес. При острой необходимости антирезусный иммуноглобулин вводится до 13 нед. в дозе 75 мкг, более 13 нед. – 300 мкг. Обычно же вводится в 28-32 нед. и в первые 72 часа после рождения резус-положительного ребенка. Успехов Вам!
Все новости
Резус-конфликт: парадоксы несовместимости
Отрицательный резус крови у женщины репродуктивного возраста – своеобразная рулетка: повезет – и выносишь, и родишь без проблем. Не повезет – вот вам и перманентная угроза невынашивания и – куда еще хуже – проблемы со здоровьем как у мамы.
И все-таки беременности быть
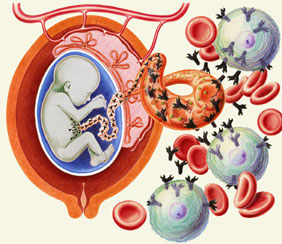
Как вы уже успели понять, выносить ребенка с отрицательным резус-фактором – дело подчас крайне непростое. Серьезные проблемы традиционно возникают в том случае, если резус-отрицательная мама ждет резус-положительного малыша. В ином случае резус-конфликт возникнуть не может. Механизм происходящего в организме беременной женщины против ее воли – сложнее не придумаешь: клетки плода признаются чужеродными и подвергаются уничтожению с помощью специальных белков – антител. Поскольку эритроциты плода продолжают поступать в материнский кровоток, продолжается и выработка губительных антител.
Вариант второй: если антитела все-таки вырабатываются, специалисты будут отслеживать: динамику роста антител в крови будущей матери; данные УЗИ: увеличение размеров печени плода, утолщение плаценты, появление многоводия и жидкости в перикарде и брюшной полости плода; и даже, возможно, данные амниоцентеза (исследование околоплодных вод) или кордоцентеза (исследование пуповинной крови). В том случае, если прирост агрессивных защитников материнского организма идет слишком быстрыми темпами, а срок беременности позволяет изолировать малыша от их пагубного воздействия, будет проведена операция кесарева сечения.
А как же грудное вскармливание?
Поэтому гарантию безопасности раннего прикладывания к груди малыша от резус-отрицательной мамы дает только один факт – отрицательная резус-принадлежность самого малыша. Теоретически это вполне возможно, а практически – проверяется в первые минуты после рождения ребенка.
Итак, если женщина резус-отрицательна, а ее супруг резус-положителен, то для того, чтобы аргументированно потребовать своего малыша для кормления прямо в родзале мамочке крайне желательно сделать следующее:
- если ваша беременность по счету первая, то все равно нельзя пренебрегать регулярным исследованием вашей крови на содержание (титр) антирезусных антител. Особенно если вам когда-либо переливали кровь;
- если беременность не первая, то такое исследование актуально вдвойне. При этом неважно, чем закончились предыдущие беременности – родами, выкидышами или абортами;
- обязательно следите за титром этих антител даже в том случае, если вам вводили противорезусный иммуноглобулин после предыдущих родов (абортов, выкидышей)
- следуйте рекомендациям акушера-гинеколога, которые он дает по результатам обследования вашей крови;
- попросите врачей сделать определение титра антител в последние сутки перед родами – по результатам этого исследования можно будет более или менее определенно судить о безопасности раннего прикладывания к груди. Если антитела имеются, то кормление уже таит потенциальную опасность;
- попросите врача определить резус-принадлежность малыша cразу после рождения, не затягивая.
«Если ваш малыш резус-отрицателен – можете смело прикладывать его к груди (разумеется, если нет других противопоказаний), – подводит итог врач-неонатолог Сергей Гончар. – Если же он резус-положителен, и во время беременности (особенно непосредственно перед родами) у вас не обнаружены антирезус-антитела – приложить малыша к груди можно, но с разумной осторожностью. Хотя при первом своем кормлении новорожденный высасывает чаще всего очень небольшое количество молока, необходим регулярный контроль за уровнем билирубина, гемоглобина и эритроцитов в его крови. При указаниях на возможный резус-конфликт необходимо срочно перейти на вскармливание донорским молоком. И, наконец, если антирезус-антитела в крови матери обнаруживались во время беременности, раннее прикладывание к груди противопоказано.
Читайте также:



