Рентгенологическая картина туберкулеза в сочетании с вич-инфекцией
Эпидемиологическая ситуация по туберкулезу в сочетании с ВИЧ-инфекцией весьма напряженная. Ежегодно выявляется много новых случаев туберкулеза у ВИЧ-инфицированных людей и, к сожалению, в перспективе таких случаев будет больше, так как увеличивается как число ВИЧ-инфицированного населения, так и увеличивается число жителей, у которых растет стаж ВИЧ-инфицирования. При надлежащем отношении к своему здоровью, своевременном обследовании и регулярном наблюдении и лечении как у врача-специалиста по ВИЧ-инфекции, так и у фтизиатра пациент в большинстве случаев справляется с туберкулезом и снимается с учета по выздоровлении и истечении срока наблюдения. Ну, а для тех, кому свое здоровье не дорого, расплата неминуема. К сожалению, время не имеет обратного движения, прошлое не вернуть и не исправить. Ну, а теперь немного о проблеме.
Статистика проста. Риск заболевания туберкулезом населения, не имеющего ВИЧ-инфекции, составляет 10 % в течение жизни, такой же риск у ВИЧ-инфицированных лиц, имеющих в организме возбудителя туберкулеза – 10% в течение года. К сожалению, по мере увеличения лиц, имеющих в организме ВИЧ-инфекцию и продолжительности их жизни, у последних постепенно падает иммунитет. А это приводит к заболеванию их туберкулезом и большинство из них умирает именно от туберкулеза. Поэтому очень важно знать простые правила, соблюдение которых позволит ВИЧ-инфицированным лицам жить долго и счастливо.
Подход к выявлению туберкулеза у ВИЧ-инфицированных лиц (взрослых и детей) мало отличается от такового у неинфицированных. Однако эффективность такого подхода у лиц с ВИЧ-инфекцией имеет свои особенности по разным причинам:
Клинические проявления у ВИЧ-инфицированных, схожие с туберкулезом легких, могут быть связаны и с другими болезнями, и поэтому они менее специфичны для туберкулеза, чем у лиц с ВИЧ-негативным статусом.
Туберкулиновые кожные пробы у ВИЧ-позитивных лиц при снижении показателей иммунитета обладают меньшей чувствительностью, чем у ВИЧ-негативных.
ВИЧ-инфицированные лица чаще, чем ВИЧ-негативные, могут иметь болезни легких, вызванные несколькими причинами, что может маскировать ответ на противотуберкулезную терапию.
У ВИЧ-инфицированных лиц рентгенологические изменения в легких при туберкулезе могут быть схожими с другими вторичными болезнями, что затрудняет интерпретацию полученной рентгенологической картины специалистами лучевой диагностики.
Туберкулез, развивающийся у пациентов при значительном уменьшении показателей иммунитета (CD4-лимфоцитов менее 200 клеток), часто носит генерализованный характер с одновременным поражением нескольких систем и органов.
Большинство ВИЧ-инфицированных детей заражаются вирусом во время беременности. Поэтому максимальная распространенность ВИЧ-инфекции у детей приходится на детей до 5-и летнего возраста. Эт та возрастная группа,в которой наиболее сложно выяснить причину острой или хронической болезни легких, в том числе и туберкулеза.
У ВИЧ-инфицированных детей чаще встречаются другие хронические или острые легочные болезни, чем у ВИЧ-негативных.
Отсюда понятно, как следует организовать поиск больных туберкулезом у ВИЧ-инфицированного населения. Все лица, независимо от возврата, при выявлении ВИЧ-инфекции, должны быть обследованы на выявление туберкулеза. Также все больные туберкулезом должны быть обследованы на выявление ВИЧ-инфекции.
Поиск больных туберкулезом у ВИЧ-инфицированных включает несколько этапов.
Отбор лиц с клинико-рентгенологическими признаками, подозрительными на туберкулез, осуществляется следующим образом:
- активно (флюорографическое обследование у взрослых и постановка пробы Манту с 2 ТЕ стандартного туберкулина или с препаратом Диаскинтест у детей).
ВИЧ-инфицированные лица относятся к медицинской группе риска по туберкулезу, и им необходимо обследование на выявление туберкулеза при взятии на учет и в дальнейшем регулярно 2 раза в год. Подросткам с 15 лет и старше и взрослым – флюорографическое обследование, детям 1-7 лет – проба Манту с 2 ТЕ стандартного туберкулина, а с 8 до 15 лет – проба Манту с препаратом диаскинтест.
Однако по мере уменьшения числа CD4-лимфоцитов (особенно когда CD4-лимфоцитов менее 200 клеток) флюорографическое выявление туберкулеза легких менее информативно. Это связано с тем, что начало и течение туберкулеза у ВИЧ-инфицированных лиц отличаются от его начала и течения у лиц с сохранившимся иммунитетом.
Туберкулез у ВИЧ-инфицированных с низкими показателями иммунитета (СД4-лимфоциты менее 200) туберкулез может протекать как воспаление легких с острое началом, бурным и быстрым развитием болезни. Также уменьшается и чувствительность к туберкулину.
- по активному поиску 4-х проявлений туберкулеза у ВИЧ-инфицированных лиц: кашель, лихорадка, ночная потливость и потеря массы тела. Поиск должен быть при каждом обращении пациента за медицинской помощью в любое медицинское учреждение. При выявлении этих проявления болезни указанные пациенты должны быть обследованы на выявление туберкулеза. Для этого им назначается внеочередное лучевое обследование (рентгенография или флюорография) по клиническим показаниям, 3-х кратное исследование мокроты на КУМ и посев на выявление возбудителя туберкулеза и направление на обследование к фтизиатру.
При отсутствии всех описанных проявлений болезни наличие туберкулеза у ВИЧ-инфицированного человека маловероятно.
В целях предупреждения заболевания туберкулезом ВИЧ-инфицированных лиц важно регулярное наблюдение врача-инфекциониста, отслеживание показателей иммунитета и при уменьшении клеток СД4-лимфоцитов до 200 или ниже, наряду с приемом антиретровирусных препаратов, назначенных врачом-инфекционистом одновременно в течение 3-5 мес. принимать противотуберкулезные препараты.
Это реальная возможность существенно уменьшить риск заболевания туберкулезом ВИЧ-инфицированных лиц.
Все зависит от человека.
Врачи ОЛС чаще всего встречаются с ВИЧ – инфицированными больными, у которых развивается туберкулез. Чаще всего ВИЧ – инфицированные заболевают туберкулезом через 4-5 лет установления ВИЧ – инфекции. Здесь превалируют лица молодого возраста, от 20 до 29 лет, мужского пола, часто в пенитенциарных учреждениях. Основной путь заражения ВИЧ – инфекцией – парентеральное употребление наркотиков.
Согласно недавно опубликованным данным ВОЗ во всем мире насчитывается около 12 млн.человек, пораженных ВИЧ и туберкулезом, в возрасте от 15 до 49 лет.
Трудности диагностики туберкулеза у ВИЧ – инфицированных обусловлены, во – первых существенными изменениями клинических проявлений туберкулеза и , во – вторых, снижением чувствительности и специфичности обычно применяемых методов его диагностики. Поэтому нередко диагноз туберкулез устанавливают только при аутопсии. Так, активный и преимущественно генерализованный туберкулез был обнаружен лишь при вскрытии у 50,6% пациентов, умерших в центральном госпитале Кении в 1997 году.
Установлена четка корреляция клинических проявлений туберкулеза и количества СД – 4 лимфоцитов в крови ВИЧ – инфицированных. Если на ранних этапах ВИЧ – инфекции при нормальном количестве этих клеток, то есть более 500 в 1 мм 3 , развивается преимущественно туберкулез легких с классическими его проявлениями, то по мере резкого снижения их количества от 500 до 200 в 1 мм 3 (умеренный иммунодефицит) и менее 200 в 1 мм 3 (выраженный иммунодефицит), учащаются внелегочные и генерализованные поражения с нехарактерной для туберкулеза клинической картиной.
У таких больных в основном выявляют первичные формы туберкулеза, острые диссеминированные и генерализованные процессы и поражение мозговых оболочек. При этом редко встречаются процессы с фиброзом и кансериацией – фибринозно-кавернозный, цирротический и туберкулема, что связано с иммунодефицитом и утратой способности организма формировать туберкулезную гранулему со специфической клеточной трансформацией , соединительнотканные изменения и тем самым препятствовать диссеминации и генерализации туберкулеза.
У лиц, умерших от туберкулеза на поздних стадии ВИЧ – инфекции, тканевая реакция проявляется в 73 % случаев очагами казеозного некроза с очень слабо выраженными экссудативно-пролиферативными процессами, а в 27 % определяется только гнойно-некротический процесс с большим количеством микобактерии.
Однако, особую сложность представляют случаи, в которых диссеминация в легких вообще рентгенологически не регистрировалась. При этом нередко имеется нечетко выраженный на рентгенограмме туберкулез внутригрудных лимфоузлов, а в отдельных случаях и жалобы на кашель вообще отсутствуют. Многие из пациентов на протяжении нескольких месяцев до выявления туберкулеза жаловались только на периодические подъемы температуры до 39˚С и выше, резкую потливость и слабость.
Количество бактериовыделителей среди больных на поздних стадиях ВИЧ-инфекции составляет от 18 до 36 % , что связано с уменьшением числа случаев ТВс – в фазе распада в этот период.
Туберкулиновые пробы на поздних стадиях ВИЧ – инфекции в большинстве случаев неинформативны . Так , если у больных туберкулезом на ранних стадиях ВИЧ – инфекции они положительны в 75 % случаев , а частота их выявления значительно не отличается от таковой у больных туберкулезом без ВИЧ – инфекции , то на поздних – пробы оказываются положительными только в 6 – 7 % случаев .
У большинства больных атипическая клиническая картина или отсутствие изменений на рентгенограммах легких, абациллярность мокроты и анергия на туберкулы, а также наличие других вторичных заболеваний , поражавших легкие : саркомы Капоши, цитомегаловирусной инфекции, пневмоцистной пневмонии и др., существенно затрудняют своевременную диагностику туберкулеза.
У больных туберкулезом , у которых ВИЧ – инфекцию выявили позднее, то есть когда они уже лечились и наблюдались по группам учета туберкулеза в противотуберкулезных учреждениях, структура форм туберкулеза была типичной , однако, преобладали запущенные инфильтративно – деструктивные, хронические диссеминированные процессы, казеозная пневмония, фиброзно – кавернозный туберкулез, что объясняется часто несвоевременным обращением этих больных в медицинские учреждения ( бомж, алкоголики).
У больных ВИЧ /ТВС клинически отмечается:
a. астено – вегетативный синдром в виде слабости, недомогания, головокружения, повышенной утомляемости, нарушений сна;
b. инфекционно – токсический синдром в виде повышения температуры вплоть до гектической , ознобов , проливных потов , артралгий , головных болей ;
c. бронхолегочрый синдром ;
e. обострение заболеваний желудочно – кишечного тракта ;
f. оппортунистические инфекции : herpes zoster , кандидоз слизистых .
У таких больных рентгенолог должен обращать внимание на такие изменения легочного рисунка , как лимфангоит , а также гиперплазию внутригрудных лимфоузлов . Очень часто милиарный туберкулез дает вначале атипичную картину в виде интерстициальных изменений . Возможна нетипичная локализация процесса в средних и нижних отделах легких , в передних сегментах и прикорневой зоне .
Наиболее часто встречаемый у ВИЧ – инфецированных диссеминированный туберкулез имеет следующие особенности:
1. Процесс двусторонний;
2. С мелкими и средними очагами без тенденции к слиянию и казеозному некрозу;
3. С невысокой частотой деструкции легочной ткани (приблизительно у 33 – 47 % больных);
4. С вовлечением в патологический процесс внутригрудных лимфоузлов;
5. С преобладанием лимфогематогенной диссеминации приблизительно в 46 % (распространение очагов в средних и нижних отделах легких), в то время как гематогенная диссеминация (апикокаудальное распространение очагов) отмечается в 30 – 35 .
Инфильтративная форма туберкулеза делит с диссеминированной формой 1 – 2 места по частоте у ВИЧ – инфецированных больных.
Особенности инфильтративного туберкулеза у ВИЧ – инфецированных:
1. Это может быть как типичная верхнедолевая локализация, так и в 30 % случаев средне – и нижнедолевая локализация инфильтрата;
2. Характерен односторонний процесс, двусторонние процессы при инфильтративном туберкулезе легких обусловлены очаговой диссеминацией;
3. Чаще всего это облаковидные инфильтраты, регистрирующиеся более чем в 50 % случаев, вторым по частоте встречается круглый инфильтрат приблизительно в 30 %, затем лобит приблизительно в 13 % , почти не встречается перициссурит;
4. Перифокальные изменения чаще представлены экссудативно – пневмоническими фокусами, намного реже встречаются казеозно – некротические изменения;
5. Гематогенная диссеминация встречается намного чаще, особенно у СПИД больных, чем бронхогенная диссеминация, примерно в 36 %;
6. Деструктивные изменения выявляются чаще у ВИЧ – инфецированных больных – в 50 - 60 % случаев, у больных СПИД гораздо реже – в 20 %, причем стенки полости были всегда малой интенсивности, никогда не уплотнялись в процессе лечения, при положительной динамике полностью рассасывались без рубца и фиброза;
7. Часто вовлекаются в процесс внутригрудные лимфоузлы, причем, чем ниже уровень СД4- лимфоцитов в крови, тем чаще поражаются внутригрудные лимфоузлы;
8. Экссудативный плеврит встречается редко, примерно в 8 % случаев.
Очаговая форма туберкулеза у ВИЧ – инфецированных характеризуется следующим:
1. Очень высокий процент атипичной локализации: в 47,1 % - в средних и нижних долях легких;
2. Процесс может быть как односторонним, так и двусторонним;
3. Чаще всего это мягкие очаги без четких контуров;
4. Полиморфные очаги встречаются редко приблизительно в 17,6 % случаев. Это говорит о том, что у ВИЧ – инфецированных больных туберкулез протекает на протяжении короткого времени, когда очаги пребывают в стадии экссудации, или они не уплотняются ;
5. Характерно, опять – таки, поражение внутригрудных лимфоузлов, особенно бронхопульмональных, что встречается в 35%.
6. Характерно и вовлечение и вовлечение в процесс плевры с развитием экссудативного плеврита , что встречается примерно в 26,5%.
В заключение нужно отметить, что эпидемиологическая ситуация по ВИЧ / СПИД – ассоциированному туберкулезу на Украине неуклонно ухудшается. Если в 1999 году заболеваемость ВИЧ / СПИД ассоциированным туберкулезом по Украине составляла 0,22 на 10000, то в 2003 г. – 1,4 на 100000, в 2004г. – 2,4 на 100000, в 2005г – 3,3 на 100000 населения. Смертность ВИЧ – инфицированных от туберкулеза превышает аналогичный показатель среди всего населения в 34,6 раза.
Успех химиотерапии больных ВИЧ / СПИД ассоциированным туберкулезом в большой степени зависит своевременной диагностики.
1. Валиев Р.Ш., Хаертынова И.М., Романенко О.М. Клинико – иммунологические особенности течения туберкулеза в сочетании с ВИЧ – инфекцией. / Проб. туб. – 2005г. - №10. – с. 31 – 34.
9. Бабаева И.Ю., Фролов О.П., Демихов О.В. Рентгенологические особенности диссеминированного туберкулеза легких на поздних стадиях ВИЧ – инфекции. / Проб. туб. – 2006г. - №10. – с.25.
10. Ерохин В.В., Корнилова З.Х., Алексеева Л.П. Особенности выявления клинических проявлений и лечения туберкулеза у ВИЧ – инфицированных. / Пробл. туб. – 2005г. - №10. – с.20 – 27.
11. Кравченко А.В., Щелканова А.И., Ермак Т.Н. и др.Анализ больных туберкулезом, сочетанным с ВИЧ – инфекцией, в Московском регионе. / Пробл. туб. – 2005г. - №10. – с.34 – 37.
12. Леоненко О.М. Рентгенологические особенности туберкулеза легких у ВИЧ – инфицированных лиц и больных СПИДом.
// Укр. пульм. журн. -2005 г. - №1. – С. 16 – 19.
13. Нанн. П. Глобальный подход к борьбе с ВИЧ – ассоциированным туберкулезом. / Пробл. туб. – 2005 г. - № 10. – с. 13 -16.
14. Мельник В.П., Т.Г. Светличная. Заболеваемость и летальность больных туберкулезом в сочетании с ВИЧ – инфицированием и СПИДом. / Укр. пульм. журн. – 2006 г. – 2006 г. - №2. – с.34 – 37.
15. Мельник В.М., Новожилов И.О., Приходько А.М. и др. Динамика заболеваемости и смертности от туберкулеза до и после эпидемии : тенденции и региональные особенности. / Укр. пульм. журн. – 2006 г. - №1. – с.53 -55.
16. Фещенко Ю. И., Мельник В. М. Медицинские аспекты борьбы с туберкулезом. / Укр . пульм. журн. – 2005г. - №2. – с.5 – 8.
17. Фещенко Ю. И., Турченко Л.В. , Мельник В.М. Перспективы контроля за туберкулезом в Украине. / укр. пульм. журн. – 2005г. - №3. – с. 5 -10.
18. Якубовяк В., Коробицын А., Малахов К. Рекомендации по снижению заболеваемости туберкулезом среди населения с высокой распространенностью ВИЧ – инфекции. Пособие для врачей. / Пробл. туб. – 2005г. - №4 – с. 40 – 63.
Проблема ВИЧ-инфекции более 25 лет остается актуальной для мирового сообщества, масштабы распространения иммунодефицита человека приобрели глобальный характер и стали реальной угрозой для социально-экономического развития большинства стран мира. Всемирная организация здравоохранения указывает, что в мире более 34 млн человек страдают этой инфекцией и уже более 2,5 млн умерло от ВИЧ-ассоциированных заболеваний [7]. В России в настоящее время эпидемическая ситуация по ВИЧ-инфекции остается напряженной – продолжается распространение данной инфекции среди населения России: 463 случая на 100 тыс. населения; получается, что один из 216 жителей является носителем вируса иммунодефицита [5]. На начало января 2016 г. в Алтайском крае зарегистрировано 22 349 случаев ВИЧ-инфекции. Проживает на территории края – 17 480 чел., пораженность на 100 тыс. населения – 728,7, что на 17% ниже, чем в Сибирском федеральном округе (828,4 на 100 тыс. населения). По уровню пораженности ВИЧ-инфекцией, из 12 территорий СФО, Алтайский край занимает 4-е рейтинговое место [1].
При этом растет и количество смертей от ВИЧ-инфекции и ассоциированных с ней заболеваний [9]. ВИЧ-инфекция на стадии вторичных заболеваний 4 (А, Б, В) резко увеличивает риск развития туберкулезного процесса. Активный туберкулез может развиться на любой из стадий ВИЧ-инфекции и имеет множество клинико-рентгенологических, морфологических особенностей, которые зависят от выраженности иммунодефицита. Значительная распространенность ВИЧ-инфекции в сочетании с туберкулезом, частота развития и тяжесть осложнений при двойной инфекции определили ее как социально значимое заболевание, приводящее к инвалидизации, снижению качества жизни и высокой смертности, что требует мультифакторного анализа и подхода в контексте этой проблемы. Остаются мало изученными причины смерти и особенности морфологических изменений в органах при туберкулезе на фоне ВИЧ-инфекции с учетом медико-социальных параметров [7].
Одной из основной причиной смерти ВИЧ-инфицированных лиц остается туберкулез, осложняющий течение ВИЧ-инфекции [7; 9], диагностика которого при таком сочетании до сих пор остается затрудненной [2; 6]. ВИЧ-инфекция на стадии вторичных заболеваний в IV стадию (А, Б, В) значительно увеличивает количество форм активного туберкулеза у таких пациентов. По данным российских и зарубежных авторов, доля больных туберкулезом среди ВИЧ-инфицированных достигает 75% [7; 10].
Следует отметить, что наряду с количественными изменениями в структуре аутопсий умерших от туберкулеза произошли и качественные изменения. Стали преобладать генерализованные формы заболевания с нетипичной микроскопической картиной и преимущественно альтеративным характером воспаления в туберкулезных очагах, отсутствием эпителиоидных и гигантских клеток, сомнительными, а зачастую отрицательными результатами окрашивания по Циль-Нильсену при выявлении кислотоустойчивых бактерий на срезах. Появление и доминирование данных атипичных форм туберкулеза связывают с увеличением числа больных с иммунодефицитными состояниями на фоне наркомании и ВИЧ-инфекции, которые сопровождаются резким снижением уровня СD4+-лимфоцитов, играющих важную роль в механизме противотуберкулезной защиты [8].
Все это позволяет нам вынести туберкулез, ассоциированный с ВИЧ-инфекцией, в группу довольно значимых социальных заболеваний, которые, несмотря на довольно обширное освещение в научных трудах как в отечественной, так и в зарубежной литературе, требуют более комплексного анализа и подхода для правильного понимания истинных причин смертности в данной группе пациентов.
Цель исследования – изучить особенности морфологической картины ВИЧ-ассоциированного туберкулеза у пациентов, не получающих противовирусную терапию, с определением основных причин смерти у данной категории лиц.
Материалы и методы исследования. Было изучено 20 случаев протоколов вскрытия ВИЧ-инфицированных с клиникой туберкулеза, по той или иной причине не получающих противовирусную терапию (в большинстве случае отказ самих больных), и 20 больных с туберкулезом без ВИЧ-инфекции. Критериями включения в исследование были: ВИЧ-инфекция с положительным иммуноблотом и подтвержденный туберкулез методами морфологического и гистологического исследования. В I группу вошли больные ВИЧ-ассоциированные с туберкулезом, среди которых мужчины составили 12 (60%) человек, а женщины 8 (40%) человек. Средний возраст среди мужчин – 32±5 лет, среди женщин 36±4 года. Все умершие были жители города. Среди них 15 (0,75%) умерших последние несколько месяцев не употребляли наркотики, оставшиеся утверждали, что не принимали наркотики в течение 1-2 лет. В группу II вошли больные с туберкулезом без ВИЧ-инфекции (ограниченные формы). Средний возраст в этой группе составил 51±6 лет, мужчин было 11 (55%) человек, женщин – 9 (45%).
При анализе клинико-морфологических особенностей в исследовании учитывали возраст, пол умерших и количество клеток CD4+/мкл. При этом все умершие имели IV Б – IV В и V стадию ВИЧ-инфекции, согласно классификации, утвержденной Приказом МЗ СР РФ № 166 от 17 марта 2006 года, с количеством клеток CD4+ 100-200/мкл и менее 100 клеток/мкл. У всех умерших в анамнезе имелся факт употребления инъекционных наркотических средств.
При изучении микроскопической картины стеклопрепаратов, окрашенных гематоксилином и эозином и методом по Циль-Нильсену, для морфометрического анализа применяли программу UTHSCSA Image Tool 3.0 (разработанную в University of the Texas Health Science Center of San Antonio, Tеxas, USA, 2007 и свободно доступную в Интернете). С каждого случая делали по 10 снимков. Определяли площадь казеозного некроза в туберкулезных очагах, а также толщину лимфоцитарно-макрофагального вала клеток.
Результаты исследования и их обсуждение.
В I группе встречался генерализованный туберкулез с поражением головного мозга, лимфатических узлов, легких, почек, селезенки, печени, а также диссеминированные и милиарные формы туберкулеза, казеозная пневмония 1 (5%). В патологический процесс при туберкулезе были вовлечены следующие органы: двусторонние поражения легких – 20 (100%), печень – 9 (45%), селезенка – 12 (60%), мозг – 7 (35%), позвоночник – 2 (10%), миокард – 7 (35%). Генерализованные формы туберкулеза сопровождались выраженной интоксикацией, что нашло отражение в увеличении печени и селезенки. Масса печени была зафиксирована в пределах средних цифр – 3200±140 г, желтого цвета с поверхности с субкапсулярными бугорками серо-белого цвета по 2 мм. На разрезе гладкая, имеет сальный блеск, при микроскопировании отмечена диффузная крупнокапельная жировая дистрофия гепатоцитов. Масса селезенки достигала 720 г, среднее значение составило – 520±50 г, дрябловатой консистенции, капсула слабой напряженности. Субкапсулярно и на разрезе определяются мелкие очаги (бугорки) белесого цвета по 1-2 мм, в 5 (10%) случаях отмечено их слияние до 1 см. При гистологическом исследовании отмечена атрофия лимфоидных фолликулов, гемосидероз, утолщение и склероз синусов.
Во II группе у 11 (55%) человек были выявлены милиарные и диссеминированные формы туберкулеза, у 9 (45%) человек процесс был локализован только в легких с одной стороны, не затрагивая другие органы. Селезенка в процесс не вовлекалась, а печень в 12 (60%) случаях была увеличена – 2500±85 г. Морфологическая картина туберкулеза во II группе была классической, с типичными формами течения туберкулезной инфекции. В туберкулезных очагах выявлены типичное продуктивное воспаление и типичные клеточные реакции. Площадь казеозного некроза в определяемых туберкулезных очагах составила 210,4±12,2 мкм2, толщина вала клеточной популяции на периферии казеозного некроза составила 67,1±11,2 мкм, среди клеток определялись в большом количестве эпителиоидные клетки и классические клетки Пирогова-Лангханса.
В морфологической картине I группы преобладали распространенные формы туберкулеза легких, миллиарные и диссеминированные формы, с поражением других внутренних органов. Отмечены обширные очаги казеозного некроза, не отграниченные коллагеном, размером до 1 см, со снижением количества эпителиодных клеток и клеток Пирогова-Лангханса, экссудативными компонентом, диссеминацией процесса и генерализованными формами. Площадь казеозного некроза широко варьировала от 257 до 410 мкм2, средняя площадь составила – 350±36,7 мкм2, вал клеток был меньше и составил 32-49 мкм в среднем – 41,5±5,3 мкм. Во многих очагах (легкие, печень, селезенка) преобладали экссудативные реакции с лейкоцитарной инфильтрацией в центре казеозного некроза, что свойственно ВИЧ-ассоциированному туберкулезу при многих других исследованиях [8]. Гигантские клетки были единичные, мелких размеров и с наименьшим количеством ядер в клетке, их малым диаметром. Эпителиоидные клетки были также единичными, в очагах выявлено большое количество микобактерий туберкулеза, что совпадает с данными ряда других исследователей [9]. Корреляционной анализ выявил взаимосвязь между клетками СD4+ и толщиной клеточного вала в туберкулезных очагах в группе I – r=0,58, р=0,0000. Корреляция CD4+ клеток с площадью некроза казеозного – r=-0,7, р=0,0000 (рисунок). На течение заболевания неблагоприятное влияние оказывает нерегулярное лечение, а порой и полный отказ от противовирусной терапии, а при сочетании с туберкулезом прием до 5 препаратов приводит к более тяжелому токсическому повреждению печени, что неблагоприятно сказывается на течении ВИЧ-ассоциированного туберкулеза [3].
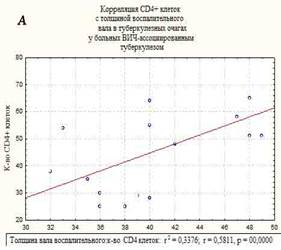
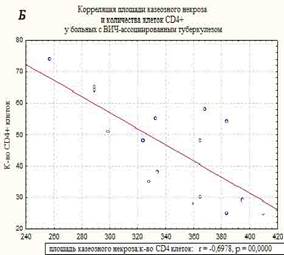
Корреляционные взаимосвязи CD4+-клеток и толщины воспалительного вала в очагах казеозного некроза (А), и с площадью казеозного некроза (Б) у больных ВИЧ-ассоциированным туберкулезом
В терминальной стадии также отмечены диссеминированные и генерализованные формы туберкулеза. Встречаются очаги различных размеров, от милиарных до 1 см. Поражения легких носят двусторонний характер, плевра тусклая, иногда с фибрином, спайки между листками междолевой плевры, висцеральной и костальной плевры. Микроскопически отмечена многочисленность фокусов казеозного некроза с поражением мелких бронхов и бронхиол.
По мере прогрессирования иммунодефицита на стадиях IVБ-В преобладают альтеративно-экссудативные изменения над продуктивными. В терминальной стадии - только альтерация с экссудацией, нередко с экссудацией по типу гнойного воспаления в центре некротических очагов.
Теоретическое обоснование содержания лимфоцитов и их участия в дифференцировке клеток в туберкулезных очагах и выраженность продуктивных реакций, возможно, связано с тотальной иммунной анергией и дисбалансом между Th1 и Th2 лимфоцитами, которые не способны активировать клетки моноцитарного ряда в очаге воспаления и обеспечить нужную продуктивную тканевую реакцию с формированием гранулем и фиброза. Все эти клеточные реакции рассматриваются как проявление гиперчувствительности немедленного типа с потерей биологического смысла реакции гиперчувствительности замедленного типа, что связано с иммунносупрессией и лимфогенной диссеминацией микобактерий туберкулеза по типу туберкулезного сепсиса Ландузи [4].
В большинстве наших наблюдений диагностика ВИЧ-инфекции была только посмертной со скудным анамнезом болезни и жизни, что не позволяло в полной и должной мере оценить и выявить основные и непосредственные причины смерти с большой долей вероятности. Эти трудности свойственны многим другим специалистам, занимающимся проблемой ВИЧ-инфекции, ассоциированной с туберкулезом. Причины смерти в I группе – это, как правило, туберкулез генерализованный или диссеминированный с его интоксикационными проявлениями в виде глубоких дистрофических изменений во внутренних органах, отеком легких. В некоторых случаях доминировали признаки сердечной и легочно-сердечной недостаточности, отека мозга (при менингоэнцефалите). Непосредственная причина смерти у ВИЧ-инфицированных с туберкулезом в стадии IV Б-В и V – это генерализованные и диссеминированные формы туберкулеза, основная причина смерти – ВИЧ-инфекция, подвергающаяся кодированию по МКБ-10. При определении основной и непосредственной причины смерти при стадии менее IVА – это, как правило, туберкулез, кодируемый по МКБ-10. У всех умерших этой группы было диагностировано второе конкурирующее заболевание – гепатит C, а у 9 (45%) была диагностирована двусторонняя бактериальная полисегментарная пневмония.
Заключение. ВИЧ-ассоциированный туберкулез характеризуется атипичной морфологической картиной с преобладанием альтеративно-экссудативных тканевых реакций над продуктивными, склонностью к генерализации и диссеминации туберкулезного процесса с преобладанием его среди мужчин трудоспособного возраста. На данный процесс оказывают влияние отсутствие, отказ или нерегулярный прием противовирусных препаратов, а также наличие конкурирующего заболевания в виде гепатита С. Снижение содержания количества СD4+ клеток находит свое отражение в полном отсутствии и снижении степени выраженности продуктивных тканевых реакций.
Туберкулез у ВИЧ-инфицированных больных протекает злокачественно, имеет склонность к генерализации и прогрессированию вследствие выраженного иммунодефицита.
Туберкулез и ВИЧ-инфекция могут сочетаться в трех вариантах:
1 —первичное заражение туберкулезом ВИЧ-инфицированных больных;
2 —одновременное заражение ВИЧ-инфекцией и туберкулезом;
3 —развитие туберкулезного процесса на фоне развития иммунодефицита при ВИЧ-инфекции (СПИДе).
Эпидемиология. Лица, инфицированные одновременно туберкулезом и ВИЧ, подвержены особенно высокому риску заболевания. У них ежегодная вероятность развития туберкулеза равна 10%, в то время как у остальных контингентов населения подобная вероятность не превышает 5% на протяжении всей жизни.
Патогенез и патоморфология. Факторами, объясняющими закономерность преимущественного сочетания туберкулеза и ВИЧ-инфекции, являются особенности механизмов патогенеза обоих заболеваний.
ВИЧ-инфекция существенно влияет на состояние иммунореактивности при туберкулезе, изменяя взаимоотношения в системе клеточного иммунитета, нарушая дифференцировку макрофагов и формирование специфической грануляционной ткани. Соответственно этому более частое развитие туберкулеза у ВИЧ-инфицированных может происходить как из-за снижения сопротивляемости к первичному заражению (экзогенное заражение), так и в результате реактивации старых остаточных посттуберкулезных изменений ослабления противотуберкулезного иммунитета (эндогенная реактивация). Гистоморфологические проявления туберкулезного воспаления при ВИЧ-инфекции также обнаруживают явную корреляцию с количеством CD4+ клеток в крови. По мере падения их уровня прослеживаются следующие изменения в зоне туберкулезного воспаления: уменьшается количество, а затем и совсем исчезают типичные туберкулезные грануле- мы, в них отсутствуют характерные клетки Пирогова-Лангханса. При этом значительно уменьшается количество эпителиоидных клеток; число макрофагов может увеличиваться, но неполноценность их функции выражается в неспособности формировать гранулемы. Тканевая реакция проявляется преимущественно творожистым некрозом с большим числом МВТ с очень слабо выраженными экссудативно-пролиферативными процессами. Это в значительной степени связано с увеличением экспрессии ФНО-а. При развитии туберкулеза у ВИЧ-инфицированного пациента в результате повышенного выброса этого лимфокина в легких развивается некротический процесс.
Основными клиническими проявлениями туберкулеза на фоне ВИЧ- инфекции являются астения, постоянная или интермиттирующая лихорадка, длительный кашель, значительное снижение массы тела, диарея, увеличение лимфатических узлов (преимущественно шейных и подмышечных, реже паховых), плотной консистенции, бугристых, плохо смещающихся при пальпации. Выраженность симптомов туберкулеза у ВИЧ-инфицированных и больных СПИДом, в значительной мере зависит от степени угнетения клеточного иммунитета. Заболевание чаще протекает по типу инфильтративного или генерализованного процесса. Наиболее типичными жалобами являются слабость, кашель, высокая лихорадка и потливость. Характерно значительное похудание больного, потеря массы тела составлять 10—20 кг и всегда больше 10% от исходной. Более выраженная клиническая симптомати ка наблюдается у больных, у которых туберкулез возник на фоне ВИЧ- инфекции, чем у больных туберкулезом, которые позднее инфицировались ВИЧ и заболели СПИДом. Проявления туберкулеза, когда количество лимфоцитов еще остает- ся достаточно высоким, могут быть самыми типичными и ничем не отличаться от клинической и рентгенологической картины у ВИЧ- отрицательных больных. На этом этапе у больных доминируют обычные проявления преимущественно легочного туберкулеза
В последнее время все чаще появляются сообщения о преобладании внелегочной локализации туберкулеза у ВИЧ-инфицированных лиц. При этом возможно развитие специфического процесса в шейных, мезентериальных, реже тонзилярных лимфатических узлах, а также в мышцах грудной и брюшной полости и головном мозгеу с развитием специфических абсцессов и натечников. Нередко это приводит к смерти больного, несмотря на специфическое и хирургическое лечение. При СПИДе выявляется глубокое поражение иммунной системы при содержании CD4+ лимфоцитов меньше 200—100 в 1 мм 3 , что свидетель- ствует о снижении Т-клеточного иммунитета вплоть до его исчезновения. Развиваются наиболее тяжелые, остропрогресирующие и распространенные процессы, такие как милиарный туберкулез и менингит.
Диагностика туберкулеза у ВИЧ-инфицированных лиц осуществляется на основании стандартных методов обязательного клинического обсле- дования, состоящего из: • изучения жалоб и анамнеза пациента; • объективного обследования; • анализов крови и мочи; • рентгенографии органов грудной клетки; • трехкратном микроскопическом исследовании мокроты и ее по- сева на питательные среды; • оценки внутри кожной реакции Манту с 2 ТЕ ППД-Л; • ИФА противотуберкулезных антител и туберкулезных антигенов.
Учитывая высокую частоту внелегочных поражений у больных туберкулезом и СПИДом, немаловажную роль в диагностике отводят биопсии лимфатических узлов, селезенки, печени, костного мозга и других органов, где в биоптатах более чем у 70% пациентов удается обнаружить микобактерии.
В настоящее время назначение антиретровирусных препаратов ста новиться необходимым элементом лечения туберкулеза с далеко зашедшими формами инфекции. При этом ВОЗ рекомендует выделять три варианта клинических ситуаций, где противотуберкулезная химиотера- пия должна сочетаться с аниретровирусным лечением: • больные туберкулезом с количеством CD4+ лимфоцитов более 350 в мм 3 в антиретровирусной терапии обычно не нуждаются и им проводят только химиотерапию; • больным туберкулезом с количеством CD4+ лимфоцитов от 350 до 200 в мм 3 антиретровирусную терапию назначают в конце ин- тенсивной фазы химиотерапии через 2-3 мес от начала лечения; • больным туберкулезом с количеством CD4+ лимфоцитов менее 200 в мм 3 антиретровирусную терапию назначают одновременно с химиотерапией. Химиотерапия туберкулеза у ВИЧ-инфицированных и больных СПИДом в принципе ничем не отличается от режимов лечения ВИЧ- отрицательных больных и проводится по общим правилам. ВИЧ-инфицированные больные с впервые выявленным туберкулезом легких в интенсивную фазу химиотерапии в течение 2—3 мес получают четыре основных противотуберкулезных препарата: изониазид, рифампицин, пиразинамид и этамбутол
Читайте также:


