Рецидив туберкулеза у вич
Рецидив туберкулеза — это далеко не редкость. Как часто мы слышим по телевидению, радио и в прочих средствах массовой информации призывы о необходимости прохождения ежегодной диспансеризации. А многие ли прислушиваются к этому? Нет, совсем немногие. Ведь кажется, что если ничего не болит, то зачем лишний раз идти в поликлинику, отсиживать в очередях, делать ненужную флюорографию… Только, к сожалению, не пройденная вовремя такая нехитрая диагностика может стоить человеку здоровья, а иногда и жизни, ведь существуют заболевания, которые до самой последней своей стадии проходят абсолютно бессимптомно.
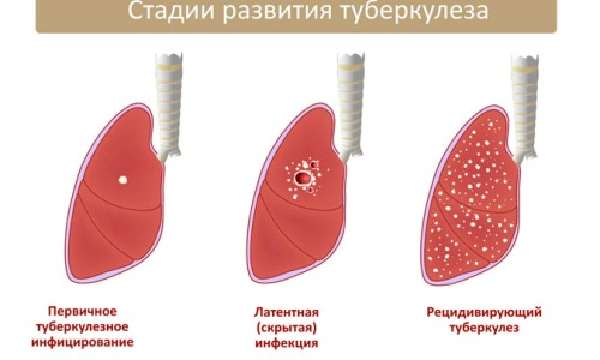
Так что же собой представляет туберкулез?
Туберкулез — заболевание, возбудителем которого является бактерия, известная как бацилла Коха. Болезнь передается воздушно-капельным путем и поражает, как правило, легкие. Основной способ лечения — определенные режимы химиотерапии. Туберкулез, помимо прочего, еще и очень коварен в силу высокой вероятности рецидивов, даже при условии, что были соблюдены все рекомендации врачей при лечении первичного заболевания.
Это объясняется тем, что после попадания микобактерии туберкулеза в организм человека, можно вылечиться от болезни, если соблюдать режимы химиотерапии, но вывести саму бациллу из организма уже нельзя, так как она сохраняется в лимфатической системе. При нормальной работе иммунной системы человека ничто не беспокоит, и он живет нормальной жизнью до тех пор, пока иммунитет не ослабевает и у бактерий не появляются благоприятные условия для размножения. Поэтому очень важно соблюдать назначенные режимы лечения. 
Основные симптомы
Главный симптом — это кашель, длящийся более двух недель. Он может быть как сухой, так и с мокротой, и даже с примесью крови.
Также стоит отметить, что если при первичном туберкулезе поражаются чаще всего легкие, то при рецидиве (вторичном туберкулезе) довольно часто бывают затронуты и другие органы — лимфоузлы, мочевыделительная система, кожа и др. Многие симптомы первичного и вторичного легочного туберкулеза идентичны: кашель, повышенная температура, ночная потливость, резкое уменьшение массы тела. Кроме того, симптомами вторичного туберкулеза внелегочной формы могут быть:
- увеличение лимфоузлов;
- боли в груди;
- болезненность при мочеиспускании;
- головные боли;
- увеличение печени;
- спутанность сознания;
- учащенное сердцебиение;
- одышкаа.
При обнаружении одного или нескольких симптомов, либо при длительном контакте с больным туберкулезом необходимо срочно обратиться к врачу.
При подозрении на болезнь и обнаружении симптомов врач в обязательном порядке назначит рентгенографию, исследование мокроты и тест, известный как проба Манту. При положительных результатах обследований нужно безотлагательно заняться лечением туберкулеза.
Лечение туберкулезной инфекции
Химиотерапия при туберкулезе и его рецидивах подразумевает сочетание сразу нескольких лекарственных препаратов и, как правило, дает хорошие результаты. Пациента обязательно помещают в стационар, где он под присмотром медиков соблюдает режимы лечения и принимает лекарства строго по схеме. Через 2 месяца, когда прекращается активная выработка бактерий и человек перестает быть заразным для окружающих, лечение туберкулеза продолжается на дому, то есть амбулаторно. Как правило, амбулаторный период лечения туберкулеза длится еще 4 месяца.
Во время первой (интенсивной) фазы подавления бацилл назначают 4, а иногда и 5 химиопрепаратов, а на второй стадии количество лекарственных средств уменьшают до трех.
Химиотерапию при туберкулезе, а именно виды и дозировку лекарств, назначает только лечащий врач.
Очень важно понимать, что для достижения положительной динамики пациент должен регулярно и без пропусков принимать назначенные врачом препараты. В противном случае может развиться лекарственная устойчивость, то есть препараты перестанут оказывать подавляющее действие на туберкулезные бактерии. В такой ситуации развитие болезни будет прогрессировать.
К сожалею, у больных с рецидивом туберкулеза лекарственная устойчивость проявляется гораздо чаще, ведь эти же препараты они уже получали на предыдущем этапе лечения.
Бывают случаи, когда химиотерапию при туберкулезе в процессе лечения необходимо менять, то есть подбирать другие комбинации препаратов. Это может понадобиться в тех случаях, когда у пациента отмечаются серьезные побочные действия, вызванные лекарствами, либо при возникновении лекарственной устойчивости. Чаще всего решение об изменении курса химиотерапии врач принимает через 2-3 месяца после начала лечения, так как именно по истечении этого времени уже можно говорить о каких-либо результатах. Эффективность химиотерапии при туберкулезе оценивают по результатам рентгенологического обследования.
Исследования говорят о том, что рецидивы чаще всего обусловлены недостаточным качеством предыдущего лечения. Именно поэтому людям, однажды переболевшим туберкулезом, необходимо ежегодно проходить рентгенологические обследования и обязательно следить за свои здоровьем и образом жизни для поддержания иммунитета.
Возрастание в популяции числа лиц с поздними стадиями ВИЧ-инфекции обусловливает особенности течения как впервые выявленного туберкулеза, так и его рецидивов и, соответственно, требует формирования особого подхода к наблюдению за этими пациентами в диспансерных группах.
Цель исследования: определить особенности рецидивов туберкулеза у пациентов с ВИЧ-инфекцией.
Материалы и методы. В исследование ретроспективно включено 205 пациентов из Свердловской области. Всем пациентам установлен диагноз рецидива туберкулеза органов дыхания (имелись единичные случаи сочетания с туберкулезом других локализаций). Из них у 104 пациентов диагностирована ВИЧ-инфекция (I группа), у 101 пациента был ВИЧ-негативный статус (II группа). Группы были сопоставимы по возрасту и гендерному составу больных.
Результаты. Рецидивы туберкулеза у пациентов с ВИЧ-инфекцией возникают раньше, чем у ВИЧ-негативных (через 31,5 ± 3,0 мес. и 55,1 ± 5,7 мес. соответственно, p
Сенин Андрей Михайлович - начальник филиала № 2.
623100, Свердловская область, Первоуральск, ул. Мамина-Сибиряка, д. 2А.
Тел.: 8 (3439) 62-20-65.
Медвинский Игорь Давыдович - доктор медицинских наук, профессор, заместитель директора по научно-исследовательской работе.
620039, Екатеринбург, 22-го Партсъезда, д. 50.
Тел.: (343) 333-44-59.
1. Богородская Е. М., Алексеева В. М., Агапова В. А. Влияние дополнительной социальной помощи впервые выявленным больным туберкулезом легких на экономическую эффективность противотуберкулезной химиотерапии // Здравоохранение Российской Федерации. ‒ 2012. ‒ № 2. ‒ С. 21-23.
2. ВИЧ-инфекция и СПИД: национальное руководство / под ред. акад. РАМН В. В. Покровского. ‒ М.: ГЭОТАР-Медиа, 2013. ‒ С. 144-160.
3. Гашенко А. В. Совершенствование организации раннего выявления, диспансерного наблюдения и мониторинга туберкулеза, сочетанного с ВИЧ-инфекцией: Автореф. дис. … канд. мед. наук. ‒ М., 2010. ‒ 24 с.
4. Ерохин В. В., Корнилова З. Х., Алексеева Л .П. Особенности выявления, клинических проявлений и лечения туберкулеза у ВИЧ-инфицированных // Пробл. туб. ‒ 2005. ‒ № 10. ‒ С. 20-27.
5. Зимина В. Н. Совершенствование диагностики и эффективность лечения туберкулеза у больных ВИЧ-инфекцией при различной степени иммуносупрессии: Автореф. дис. … д-ра мед. наук. ‒ М., 2012. ‒ 44 с.
6. Зимина В. Н., Васильева И. А., Батыров Ф. А. и др. Особенности течения и эффективность лечения больных туберкулезом на поздних стадиях ВИЧ-инфекции // Пробл. туб. ‒ 2009. ‒ С. 23-26.
7. Конончук О. Н., Копылова И. Ф., Сибиль К. В. Частота и распространенность поражений легочной ткани у больных туберкулезом и ВИЧ-инфекцией (результаты рентгенологического обследования): материалы 9-го съезда фтизиатров России // Туб. и болезни легких. ‒ 2011. ‒ № 4. ‒ С. 204-205.
8. Корнилова З. Х., Луконина И. В., Алексеева Л. П. Туберкулез в сочетании с ВИЧ-инфекцией // Туб. и болезни легких. ‒ 2010. ‒ № 3. ‒ С. 3-8.
9. Кравченко А. В., Юрин О. Г., Утехин В. А. и др. Туберкулез у больных с ВИЧ-инфекцией // Терапевтический архив. ‒ 1996. ‒ № 4. ‒ С. 69-71.
10. Пантелеев А. М. Патогенез, клиника, диагностика и лечение туберкулеза у больных ВИЧ-инфекцией: Дис. … д-ра мед. наук. ‒ СПб., 2012. ‒ 236 с.
11. Фролова О. П., Рахманова А. Г., Приймак А. А. и др. Особенности течения туберкулеза у ВИЧ-инфицированных и меры его профилактики // Журнал микробиологии, эпидемиологии и иммунобиологии. ‒ 1999. ‒ № 1. ‒ С. 67-69.
12. Хаертынова И. М., Валиев Р. Ш., Цибулькин А. П. и др. Клинико-иммунологические особенности ВИЧ-инффекции, сочетанной с туберкулезом // Пробл. туб. ‒ 2009. ‒ № 6. ‒ С. 41-46.
13. Шахгильдян В. И., Васильева Т. Е., Перегудова А. Б. и др. Спектр, особенности клинического течения, диагностика оппортунистических и сопутствующих заболеваний у ВИЧ-инфицированных больных инфекционного стационара Москвы // Терапевт. архив. ‒ 2008. ‒ № 11.
14. Щелканова А. И., Кравченко А. В. Особенности течения туберкулеза, сочетанного с ВИЧ-инфекцией // Терапевт. архив. ‒ 2004. ‒ № 4. ‒ С. 20-24.
15. Sharma S. K., Mohan A. Extrapulmonary tuberculosis // Indian J. Med. Res. ‒ 2004. ‒ Vol. 120. ‒ P. 316-353.
16. Yeh J. J., Chen S. C., Teng W. B. et al. Identifying the most infectious lesions in pulmonary tuberculosis by high-resolution multidetector computed tomography // Eur. Radiol. ‒ 2010. ‒ Vol. 20. ‒ P. 2135-2145.
- Обратные ссылки не определены.

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Туберкулез — одно из древнейших и самых распространенных заболеваний. Чем объяснить подобную живучесть туберкулезной палочки и скромность наших достижений в противостоянии с ней? Главная причина — удивительная устойчивость микроорганизма.
Бичом нашего времени является прогрессирующий рост возбудителей, устойчивых к антибиотикам. Этому способствует и нерациональное, бездумное их использование. Этим объясняется, почему основной курс химиотерапии первичного заболевания оказывается неполноценным и вслед за ним возникает обострение туберкулеза легких. Почти у половины излечившихся обострение наступает в 4-летний срок диспансерного наблюдения.
Этому способствуют и быстрая эволюция возбудителя, его почти идеальный механизм приспособляемости к условиям внешней среды и применяемым противотуберкулезным препаратам.
Ухудшение эпидемиологической обстановки в отношении туберкулеза произошло в конце двадцатого века во всем мире. Но в России, а также странах бывшего Союза — особенно ощутимо.
Страны бывшего СССР переживают кризис здравоохранения, который угрожает Азии, Европе и всему миру. Советский Союз был тоталитарным государством, но, как минимум, там была хорошо организованная система здравоохранения. Ее крушение последовало вслед за крушением идеи коммунизма. После развала в 1991 году из страны уехало много врачей и ученых. Денежные средства для больниц и клиник перестали практически выделяться. С 1990 по 1994 год продолжительность жизни у мужчин упала до пятидесяти семи лет. В то время это был самый низкий показатель среди развитых стран.
Российская система исполнения наказаний являются резервуаром устойчивого вида туберкулеза. Один из 10 заключенных болен, четверть из них поражена невосприимчивой к лекарствам формой.
Эта катастрофа здравоохранения влияет на весь мир. Неизбежно некоторые граждане покидают свои страны в поисках лучшей жизни. Эмигранты стали дополнительной причиной вспышек туберкулеза по всему миру. Но если случится то, чего боятся все медики мира — эпидемия СПИДа, туберкулез начнет распространяться повсеместно.
Устойчивый туберкулез и ВИЧ-инфицирование
Сейчас туберкулез объединил усилия с новым вирусом иммунодефицита, вызывающим СПИД. Эта крепкая связь угрожает миллиардам людей. Туберкулез — убийца номер один для людей, больных СПИДом. По отдельности они медленные убийцы, но вместе они просто убивают наповал.
Туберкулезу тысячи лет, ВИЧ — сравнительно молодое заболевание человека. Вирус приспособлен идеально убивать людей. Он нападает на Т-лимфоциты иммунной системы. Это одни из самых серьезных наших телохранителей. Вирус прикрепляется к клеткам и постепенно соединяется с ними. Когда стенка лимфоцита разрушена, ВИЧ вбрасывает в нее свое генетический код — нитку РНК. В кубическом миллилитре крови людей содержится около тысячи Т-лимфоцитов. Если их число становится меньше 200 — тело уже не может бороться с инфекцией. С этого момента человек заболевает СПИДом. И погубить его может что угодно.

Зимбабве — одна из стран, наиболее пораженных ВИЧ. Здесь заражено 20% взрослого населения. Среди некоторых групп населения заражено 80% людей. В этой богатой ресурсами стране три из четырех человек живут в нищете. Продолжительность жизни уже еле достигает сорока лет. Здесь двойной удар ВИЧ и туберкулеза особенно силен. ВИЧ поражает население, расчищая дорогу убийственному туберкулезу. С появлением ВИЧ случаи заражения туберкулезом увеличились на 600%.
В Индии живут 3 миллиарда человек, но они размещены на территории в три раза меньше, чем США. Условия жизни здесь идеальны для массовых болезней. Миллионы людей живут в нищете и не имеют доступа к элементарному лечению. Вероятно, вследствие этого 40% страны заражены туберкулезом. Каждый год происходит еще 2 миллиона заражений. Также в Индии живут 10% всех людей, больных СПИДом. Эти две болезни здесь такие же страшные союзники.
Пока что нет лекарства от этой болезни. Но ученые добились в этом вопросе огромного прогресса. Новые лекарства могут предотвратить развитие ВИЧ-инфекции в полноценный СПИД. Если болезнь у человека обнаружили рано, он обратился в систему здравоохранения, принимает лекарства и переносит их — он проживет обычное количество лет. Таким образом, при нормальном лечении срок жизни человека будет физиологическим. ВИЧ и СПИД превратились в хронические заболевания, вроде высокого давления или диабета. Но это в относительно благополучных странах.
В последнее время набирают обороты вспышки устойчивого туберкулеза. Одна из вспышек произошла там, где ее не ждали — в Нью-Йорке — городе с первоклассным медицинским обслуживанием. Программа для больных туберкулезом там из-за излишнего оптимизма властей в отношении туберкулеза была урезана. Началось резкое увеличение случаев устойчивого туберкулеза. В конце восьмидесятых — начале девяностых годов 20% населения в городе страдали от устойчивых к лекарствам штаммов, начались рецидивы.
Распространению их способствовали больницы города. Люди, которые уже страдали устойчивой к лекарствам формой болезни, проводили много времени в закрытых помещениях с другими людьми. Многие пациенты, а также врачи, сестры и персонал заразились, таким образом, устойчивым штаммом болезни.
Нью-Йоркская вспышка была зловещим предупреждением для медиков всего мира. Если устойчивый штамм появился здесь — он может появиться везде. После событий в Америке врачи призвали к решительным действиям. Если развилась устойчивая к лекарствам форма болезни, победить ее нелегко. Так появилась терапия под наблюдением с активным выявлением туберкулеза — методы, которые используются сейчас по всему миру.
Причины и симптомы рецидивов туберкулеза
На фоне тяжелой общей эпидемиологической обстановки и высокого уровня устойчивости к лекарствам рецидив туберкулеза легких лечится особенно тяжело. Он отличается отягощенными клиническими проявлениями, деструктивными поражениями за пределами легких, обширным бактериовыделением.
Клиницисты отмечают, что рецидивы туберкулезной болезни протекают более тяжело и часто переходят в ее хроническое течение, приводя к высокому уровню смертности.
Ряд специалистов отмечают следующие причины возникновения обострений болезни:
- недостаточность проведения основного химиотерапевтического курса при первом заболевании,
- наличие обширных остаточных изменений в легких,
- бронхо-легочные заболевания, сопутствующие туберкулезу.
Все сходятся во мнении, что ранее переболевшие туберкулезом всегда будут оставаться в группе риска. Банальная, казалось бы, простуда, перенесенная на ногах, травма, хирургическое вмешательство и длительный контакт с активным носителем микобактерии — все это может спровоцировать осложнение.
Не нужно забывать о предрасположенности к возвращению болезни у мужчин в самом активном возрасте. И дело здесь не только в их более активном стиле жизни и постоянных стрессах. Нездоровый образ жизни и имеющиеся неполезные привычки — курение, алкоголь, наркотики — не способствуют укреплению иммунитета. А главный форпост на пути туберкулезный палочки — это собственная иммунная система организма. От ее состояния зависит 90% здоровья человека.
Оставшиеся очаги первичной инфекции в легких, даже мельчайшие и закальцинированные активизируются при благоприятных для них условиях. Спящая до этого в них бактерия распространяется за пределы легких в другие системы. Очаговый туберкулез трансформируется в диссеминированный и инфильтративный.
Развиваться вторичный процесс может остро, но чаще всего — вяло, без особых симптомов, довольно длительное время. Больной начинает чувствовать недомогание, когда в легких уже начинаются необратимые изменения.
- одышка, кашель;
- боли за грудиной давящего характера, иногда мышечные, суставные — если развилась внелегочная форма;
- потливость, мерзнут конечности, повышение температуры;
- потеря в весе, упадок сил;
- мокрота с кровью.
Каждая форма и стадия вторичного заражения туберкулезом имеет свою симптоматику и проявления. Насколько выражен тот или иной симптом, зависит от формы туберкулеза и возраста, общего состояния пациента. Очаговый туберкулез протекает без ярко выраженных симптомов, выявить его можно только при флюорографическом и рентгенологическом обследовании.
Последовательность развития рецидива заболевания, как правило, такова:

Туберкулома лёгкого
- вторичный очаговый туберкулез легких,
- очаги в сочетании с фиброзными изменениями,
- инфильтративный,
- туберкулема,
- пневмония казеозная,
- острый казеозный туберкулез с перетеканием в фиброзно-казеозную форму,
- необратимые легочные изменения — цирроз.
Для постановки диагноза применяют современные методы исследования крови, бронхоскопию тканей легкого и некоторые другие.
Рецидивы чаще случаются у людей с изначально распространенными формами туберкулеза:
- если в патологический процесс были вовлечены две и более доли легких,
- в первый раз уже начался распад легочной ткани,
- полирезистентность первичной инфекции.
Лечение рецидивов туберкулеза
Для лечения рецидива необходимы совершенно другие антибактериальные препараты, потому что к первоначально применяемым бактерия выработала устойчивость. Лекарства следующего ряда стоят уже в десятки раз дороже обычных. Они токсичнее, еще тяжелее переносятся и помогают не во всех случаях. Эти препараты провоцируют различные побочные реакции, лечение длится около двух лет.
К лекарственной терапии обязательно подключают симптоматическое лечение, дыхательную гимнастику и физиопроцедуры. Такой больной еще более опасен для окружающих. Пациент с активным бацилловыделением вынужден пройти через изоляцию в туберкулезном диспансере, затем амбулаторное и, при необходимости, санаторное лечение. В 15-20% случаев больным может потребоваться хирургическая операция по удалению части легкого.

Иногда остаются многочисленные большие каверны, наслоения рубцов из рассосавшихся воспалений, патологии бронхов. Все они являются источником потенциальных обострений с развитием тяжелых форм болезни. Не всегда даже полностью адекватное консервативное лечение эффективно. Хирургическое вмешательство позволяет радикально удалить эти остаточные полости, фиброзы, туберкулемы, рубцы и избавить от очага полностью. Операции в экстренном порядке показаны также при спонтанном пневмотораксе и легочном кровотечении.
Профилактика обострений
Можно ли избежать возвращения туберкулеза или, как минимум, снизить риск необратимых изменений из-за повторного заражения? Несомненно, можно. Меры безопасности, защищающие от рецидива, мало отличаются от общепринятых рекомендаций профилактики туберкулеза. Укрепление иммунитета, сбалансированное питание, правильный образ жизни — жизненно-важные составляющие противотуберкулезной профилактики, в том числе его обострений. Необходимо находиться под наблюдением врача, применять профилактическое противорецидивное лечение в течение двух-трех месяцев, избегать солнечной радиации.
Никогда не следует заниматься самолечением, тем более в активной фазе заболевания. Закаливание без переохлаждения, разумную диету и умеренные физические нагрузки лучше подключать после одобрения врача, когда состояние не внушает опасений.
Питанию больных туберкулезом уделяется особое внимание. Продолжительный прием противотуберкулезных препаратов нарушает обмен веществ. Необходимо помочь ослабленному организму нормализовать вес, снизить интоксикацию и повысить сопротивляемость инфекциям.
В рационе больных туберкулезом должны быть:
- белковая пища — ежедневно, так как белок распадается у них быстрее, чем обычно;
- продукты, насыщенные витаминами А, В и особенно С;
- протертые овощи;
- сырые фруктовые и овощные соки, кисели, желе.
Есть нужно часто, понемногу, небольшими порциями. Такая система питания не перегрузит желудочно-кишечный тракт и улучшит усвояемость пищи. А вот от фастфуда, острых блюд и соусов, консервов, копченостей, жирных продуктов придется отказаться.
Безоговорочное следование этим важным правилам безопасности позволит избежать угрозы обострения и продолжения процесса разрушения легких.

Туберкулез у ВИЧ-инфицированных – сочетание двух иммунозависимых инфекций – представляет серьезную угрозу жизни человека. Помимо подавления иммунитета, опасность кроется и в лечении: в комбинации токсичных антиретровирусных и противотуберкулезных препаратов. Выявление туберкулезной инфекции на ранних стадиях ВИЧ-инфекции и жесткое соблюдение требований лечения является залогом продления жизни пациента.
Общая информация
Вирус иммунодефицита человека не только ослабляет иммунитет, но поражает различные органы и системы организма, что проявляется аутоиммунными патологиями, оппортунистическими инфекциями и опухолями.
ВИЧ-инфекция протекает стадийно:
- Инкубационный период. Длится от момента проникновения вируса в организм до первых клинических проявлений болезни (от месяца до 3 месяцев).
- Фаза первичных проявлений (бессимптомная — 2А, острая ВИЧ-инфекция — 2Б, острая инфекция с вторичными проявлениями — 2В). Длительность составляет от нескольких недель до нескольких месяцев.
- Субклиническая стадия. От 2-3 до 20 лет.
- Стадия вторичных заболеваний (4А, 4Б, 4В). На 4А стадии через 6-7 лет от момента инфицирования отмечается похудание на 10%, инфекционные поражения кожи и слизистых, рецидивирующие фарингиты, синуситы, герпес zoster. На 4Б стадии спустя 10 лет от заражения – похудание более 10% от первичной массы тела, диарея более месяца, стойкие инфекционные поражения внутренних органов, кожи, локальная саркома Капоши, рецидивирующий опоясывающий герпес. На 4В стадии через 12 лет от инфицирования – кахексия, нейропатии, тотальные инфекционные поражения органов, кожи, слизистых, злокачественные опухоли, менингиты, энцефалиты и пневмонии.
- Терминальная стадия — СПИД.

В подавляющем большинстве случаев активный туберкулез диагностируют на 4-й стадии ВИЧ-инфекции и на стадии СПИДа.
Известно, что туберкулезная инфекция активизируется при недостаточности именно клеточного звена иммунитета, которое и поражается вирусом иммунодефицита человека.
Туберкулез – инфекция-оппортунист при СПИДе, входит в список заболеваний, которые сопровождают ВИЧ и являются его маркерами. Поэтому всем лицам с диагностированным активным туберкулезом показан анализ на ВИЧ.
Особенности течения заболевания
Вирус иммунодефицита человека влияет на темпы развития активного туберкулеза, заражение окружающих людей, клинические проявления, а также смертность.
ВИЧ – наиболее серьезный из известных провокаторов риска активизации скрытого туберкулеза. ВИЧ-инфекция способствует переходу латентного туберкулеза в активный с риском 5-10% в течение года. При этом у лиц, не зараженных ВИЧ, инфицирование микобактерией заканчивается заболеванием с риском 5-10% в течение всей жизни.
В странах, где широко распространена ВИЧ-инфекция, так же часто встречается и туберкулез. При этом окружающие люди заражаются гораздо чаще, так как вирус иммунодефицита в значительной степени подавляет иммунитет, что является причиной более частых открытых форм туберкулезной инфекции у ВИЧ-инфицированных.
По мере течения ВИЧ-инфекции число лимфоцитов снижается, что и обуславливает прогрессию клиники туберкулеза. Симптомы легочной инфекции при ВИЧ определяются количеством Т-лимфоцитов в крови.
Основные симптомы сочетанной инфекции:
- выраженный астенический синдром;
- длительный кашель;
- лихорадка;
- похудание;
- диарея;
- увеличение лимфоузлов верхней половины тела.
На ранней стадии ВИЧ-инфекции, когда число Т-лимфоцитов более 350/мкл, иммунитет способен приостанавливать размножение палочек Коха. На данной стадии у ВИЧ-инфицированных чаще выявляют очаговую форму, а также бессимптомные каверны. Когда клеток становится менее 200/мкл, туберкулез прогрессирует, переходя в инфильтративную, милиарную разновидности. Туберкулез на стадии СПИДа отличается яркой клиникой и выявляется чаще.
Симптомы заболевания туберкулезом на ранней стадии ВИЧ-инфекции имеют схожесть с клиникой вторичного туберкулеза у лиц без ВИЧ. Отмечается бактериовыделение, положительные результаты микроскопического исследования, каверны. Клиника при СПИДе, наоборот, напоминает первичный туберкулез у пациентов без ВИЧ, а именно —отсутствие бактериовыделения. При выраженной степени иммунодефицита, когда количество Т-лимфоцитов достигает критического уровня, возрастает риск развития диссеминированного внелегочного распространения палочек Коха.

Нередко эти две болезни сопровождаются пневмоцистной пневмонией, грибковым поражением пищевода, криптококковым менингитом.
Принципы лечения
Пациентов с сочетанной инфекцией подразделяют на 2 группы:
- с положительной туберкулиновой пробой;
- с активным туберкулезом.
Лечение — профилактическое или химиотерапия — назначается в зависимости от статуса. В терапии туберкулеза важна приверженность пациента к лечению: соблюдение режима, регулярный прием лекарств продлевают жизнь.
Профилактическое лечение включает прием Изониазида сроком 6 месяцев. Учитывая нарушение метаболизма витамина В6 в организме при приеме Изониазида, одновременно назначаются препараты пиридоксина. Таким образом удается предотвратить нейропатию, которую усугубляет и ВИЧ-инфекция.
Основным препаратом химиотерапии при комбинации туберкулеза и ВИЧ-инфекции является Рифампицин, применение которого позволяет увеличить продолжительность жизни пациентов и снизить смертность.
Курс химиотерапии назначается параллельно с антиретровирусным лечением, направленным на подавление репликации вируса иммунодефицита человека. Начальная фаза лечения инфекции легких длится 2-3 месяца, основная фаза – 4-5 месяцев.
Нередко активный туберкулез выявляют раньше, чем ВИЧ, вирусная инфекция находится при этом на запущенной стадии. В таких ситуациях нельзя одновременно применять антиретровирусную терапию и противотуберкулезные антибиотики. Начинают химиотерапию, а затем противовирусное лечение. Это позволяет:
- снизить выраженность побочных эффектов;
- избежать взаимодействия препаратов;
- снизить вероятность нарушения режима лечения;
- снизить вероятность клинического обострения ВИЧ-инфекции после временного улучшения на фоне противовирусной терапии.
В процессе химиотерапии определяют уровень Т-лимфоцитов, чтобы понять, когда начинать антиретровирусное лечение. К нему приступают при падении Т-клеток ниже 350 в микролитре.
Стандартный режим лечения – высокоактивная антиретровирусная терапия (ВААРТ) — назначение трех противовирусных препаратов. Учитывают их токсичность, частоту приема и эффективность. Чем реже необходимо принимать таблетки, тем выше приверженность к лечению и шансы на успех.
Рифампицин меняет метаболизм лекарственных средств в печени, снижая их эффективность, поэтому дозировку некоторых противовирусных средств (ингибиторов протеаз) корректируют. При хронической диарее, которая часто сопутствует ВИЧ-инфекции, противотуберкулезные антибиотики вводят парентерально. Для профилактики других оппортунистических инфекций назначаются противогрибковые и противопротозойные средства.
Основными осложнениями сочетанного лечения являются токсический гепатит и панкреатит.
Прогноз
Успех лечения определяется:
- стадией вирусной инфекции;
- количеством лимфоцитов в крови;
- возможностью принимать назначенные препараты, проявлением побочных эффектов;
- приверженностью пациента к лечению, соблюдением режима ВААРТ и химиотерапии;
- наличием отягощающих факторов (потребление инъекционных наркотиков, алкоголизм).
При условии соблюдения режима химиотерапии и приема всего курса антибиотиков прогноз благоприятный. Несоблюдение режима гарантирует формирование устойчивых штаммов микобактерий.
Если ВИЧ, туберкулез сочетаются вместе с полирезистентностью, пациенты живут не более 1-2 лет, так как при множественной или широкой лекарственной устойчивости палочек Коха прогноз неблагоприятный. При выраженных побочных эффектах, развитии гепатита вследствие токсичности препаратов и невозможности принимать антибиотики назначенным курсом шансы на выживание уменьшаются.
Прогноз лечения туберкулеза легких при ВИЧ-инфекции на 4А, 4Б стадиях относительно благоприятный. Минимальные побочные эффекты от препаратов, чувствительность палочек Коха к антибиотикам, приверженность лечению, отсутствие отягощающих факторов позволяют приостановить размножение микобактерий на несколько лет.
Полезное видео
О взаимодействии между туберкулезом и ВИЧ можно узнать в этом видео:
Заключение
Вирус иммунодефицита человека является фактором, резко повышающим риск развития активного туберкулеза. Приблизительно в 30% случаев последний является причиной смерти у лиц с ВИЧ-инфекцией. Раннее выявление и активная терапия туберкулеза у пациентов с иммунодефицитом значительно снижают уровень смертности.
Читайте также:


