Признаками кератита при врожденном сифилисе являются

Сифилитический кератит - это вид кератида, который возникает при сифилисе и при котором в центре роговицы образуется кольцевидное помутнение.
Сифилитический кератит может быть как врожденным, так и приобретенным. Воспаление возникает в задних слоях роговицы, в ее строме (паренхиме). Обычно заболевают дети в возрасте 5 лет и старше. Кератит нередко является одним из признаков триады Гетчинсона. Предполагают, что кератит при врожденном сифилисе (люэсе) вызывается не самими трепонемами, а продуктами их распада. Эти метаболиты сенсибилизируют ткань роговицы и при соответствующих условиях, в случае попадания на роговицу продуктов жизнедеятельности или распада трепонем, может возникнуть кератит, что подтверждает аллергическую природу кератита. Согласно другой точке зрения паренхиматозный кератит при сифилисе возникает метастатическим путем, т. е. вследствие попадания самих трепонем из крови в роговицу. Это в известной мере подтверждается характерной локализацией воспалительного процесса в задних слоях роговицы, а также обнаружением в ней возбудителей.
Симптомы сифилитического кератита
В течении паренхиматозного кератита различают три периода: прогрессивный, васкулярный и регрессивный. Кератит начинается с появления в лимбе инфильтратов, расположенных в средних и задних слоях. Появляется перикорнеальная и смешанная гиперемия глаза. Инфильтраты постепенно увеличиваются и распространяются на роговицу; отдельные инфильтраты сливаются между собой, постепенно помутнение достигает центра, и наконец вся роговица становится мутной, как матовое стекло. Поверхность роговицы над помутнением шероховатая. Явления раздражения сначала выражены нерезко, однако по мере увеличения инфильтрации появляются светобоязнь, блефа-роспазм, слезотечение и боль. В процесс вовлекается сосудистая оболочка, и через 3—4 недели возникает иридоциклит. Вследствие прорастания с лимба в роговицу сосудов наступает васкуляризация. Сосуды располагаются в глубоких слоях, идут прямолинейно, не разветвляются, не анастомозируют и имеют вид щеточек. Количество сосудов может быть иногда так велико, что васкуляризированная роговица напоминает спелую вишню. В среднем этот период длится 6—8 недель. Регресс кератита характеризуется постепенным уменьшением признаков раздражения и воспаления, рассасыванием помутнений. Периферия роговицы медленно просветляется, позже рассасываются помутнения в центральной части. Уменьшаются боли, светобоязнь, инъекция глаза. Если на пике заболевания зрение резко ухудшается, вплоть до светоощущения, то в этом периоде по мере рассасывания помутнений зрение постепенно восстанавливается. Рассасывание идет очень медленно и может продолжаться больше года. Как правило, заболевают оба глаза. Однако чаще второй глаз вовлекается в процесс через недели, месяцы, а иногда позже. Могут быть рецидивы болезни, но не ранее чем через год. Сифилитический кератит может протекать не только в описанной, так называемой лимбальной, но и в центральной форме, когда инфильтраты появляются в центральной части глубоких слоев роговицы, а также в кольцевой и аваскулярной (бессосудистой) форме.
Диагностика сифилитического кератита основывается на том, что при этом поражении бывают положительными специфические серологические реакции (Вассермана, Нонне—Апельта и др.), а также имеется пять характерных клинических признаков: цикличность, двусторонность, отсутствие изъязвлений роговицы, сопутствующий ирит или иридоциклит, восстановление высокой остроты зрения. Дифференциальный диагноз сифилитического кератита проводят в основном с туберкулезным метастатическим кератитом. Приобретенный сифилитический кератит бывает чаще односторонним, а течение его более легкое и быстрое. Прогноз при сифилитическом кератите, как правило, благоприятен. В 70% случаев зрение в той или иной мере восстанавливается, однако иногда на роговице могут оставаться стойкие помутнения (бельма) в оптической зоне.
Лечение сифилитического кератита
Поражение роговицы при сифилисе может быть врожденным и приобретенным. Чаще сифилитические кератиты возникают при врожденном сифилисе между 6 и 20 годами. Процесс поражает задние слои роговицы в виде диффузного паренхиматозного кератита, кото–рый встречается чаще всего. Реже встречаются глубокий точечный сифилитический, пустулиформный глубокий кератит Фукса и гумма роговицы. Сифилитическим кератитом свойственны ясная двусторонность поражения, частое вовлечение в процесс сосудистого трак–та, отсутствие рецидивов, частичное восстановление остроты зрения после излечения (в 70%).
Клиническая картина. Сифилитический диффузный паренхима–тозный кератит включает периоды: инфильтрации (прогрессирую–щий), васкуляризации и рассасывания (регрессирующий).
Период инфильтрации длится в среднем 3—4 нед. На глазном яблоке появляется слабо выраженная перикорнеальная инъекция, отмечаются небольшая светобоязнь и весьма умеренное слезоте–чение. Затем в строме роговицы у лимба или в нескольких милли–метрах от него, чаще в верхнем сегменте, в глубоких слоях стромы появляется серовато-белый инфильтрат, состоящий из отдельных точек, черточек, штрихов. Поверхность над инфильтратом становит–ся шероховатой и приобретает серый оттенок вследствие распростра–нения отека на эпителий. Иногда инфильтрат распространяется во всех направлениях. В процессе развития заболевания помутнение усиливается, приобретает диффузной вид, хотя при биомикроско–пии видно, что инфильтрат по-прежнему состоит из отдельных черточек, штрихов и точек, расположенных близко друг к другу и местами даже сливающихся. Процесс переходит с лимба на рого–вицу. Чувствительность роговицы снижается. Помутнение может занимать всю роговицу или ее центральную часть (может иметь вид кольца или точек). В этот период нарастает роговичный синдром, снижается острота зрения.
I период. Период инфильтрации занимает 3—4 нед. Одновременно с усилением интенсивности помутнения на 5-й нед в роговицу с лимба начинают врастать глубокие сосуды в виде кисточек, метелок. Они идут прямолинейно, не разветвляясь и не анастомозируя. Лимб становится отечным, как бы надвигается на роговицу. При биомик–роскопии оптический срез роговицы увеличивается. Роговица напо–минает матовое стекло с шероховатой поверхностью. У 90% больных отмечаются признаки увеита: преципитаты на эндотелии роговицы, гиперемия радужки.
II период. Этот период длится 6—8 нед, иногда больше. Различают сосудистый паренхиматозный кератит с множеством новообразо–ванных сосудов и бессосудистый кератит, при котором они почти отсутствуют. При сосудистой форме сосуды пронизывают всю рого–вицу, придавая ей цвет несвежего мяса. При биомикроскопии отме–чаются резкое набухание внутренней пограничной мембраны, появ–ление в ней складок, идущих от периферии к центру, сальные серые преципитаты. Преципитаты, обладая литическим свойством, разру–шают эндотелий, что способствует проникновению влаги в строму роговицы. Задние синехии образуются редко. Иногда повышается внутриглазное давление.
Затем наступает регрессивный период или период рассасыва–ния, который длится 1—2 года. Раздражение глаза уменьшается. Рассасывание инфильтрата начинается от лимба и постепенно про–двигается к центру. Сначала очищается перелимбальная область, а затем – центр. Регрессия протекает медленно. По мере рассасывания инфильтрации роговица истончается, складки внутренней погранич–ной мембраны расправляются, исчезают преципитаты. При тяжелом течении кератита полного просветления роговицы не наступает. Сосуды постепенно запустевают, но биомикроскопически они про–сматриваются и в отдаленные сроки. При внимательном исследова–нии в радужке можно видеть следы бывшего процесса: атрофические участки, дисперсию пигмента, а на глазном дне – единичные или множественные хориоидальные дистрофические очаги.
Обычно поражаются оба глаза. Паренхиматозному кератиту часто сопутствуют и другие признаки врожденного сифилиса. К ним отно–сятся: изменение передних зубов, лабиринтная глухота, лучистые рубцы на коже в углах рта, безболезненный гонит, периостит большеберцовых костей (саблевидные голени), гуммозный остеомиелит, отсутствие или недоразвитие мечевидного отростка, дистрофия костей черепа – высокое небо, увеличение лобных бугров, седловидный нос. Положительные серологические пробы подтверждают диагноз.
При глубоком точечном сифилитическом кератите в различных слоях роговицы появляется множество точечных, резко отграничен–ных инфильтратов. Инфильтраты быстро исчезают, изредка оставляя небольшие помутнения. Васкуляризация выражена слабо, встречает–ся как при врожденном сифилисе, так и при приобретенном.
Пустулиформный глубокий сифилитический кератит Фукса. Поверхность роговицы матовая, в глубоких слоях появляются инфильтраты в виде точек, полос, превращающиеся потом в очаги желтого цвета, напоминающие пустулы. Обычно бывает несколько инфильтратов на периферии роговицы. Одновременно обнаруживают ирит, преципитаты и своеобразный вязкий гипопион. Эта разновид–ность кератита встречается при вторичном или третичном сифилисе. Специфическая терапия дает хороший эффект.
Гумма роговицы. В ткани роговицы появляются единичные или множественные очаги сероватого или желтоватого цвета, имею–щие вид гранулемы, выступающей над поверхностью роговицы. Гуммозный кератит всегда сопровождается иритом, иридоциклитом. При распаде гуммы образуются глубокие язвы, после заживления которых остается рубец молочно-розового цвета.
При патогистологических исследованиях роговицы обнаруживается инфильтрация средних и глубоких слоев лимфоцитами, лейкоцитами, плазматическими клетками, ацидофильными гранулоцитами. В мес–тах инфильтрации роговица мутная, набухшая, с очагами некроза.
Лечение проводит офтальмолог совместно с венерологом. Оно направлено на устранение основной причины – сифилиса.
Местно применяют мидриатики, кортикостероиды в каплях и субконъюнктивальных инъекциях. Под влиянием кортикостероидов инфильтрация стромы исчезает, сосуды запустевают. При необ–ходимости назначают рассасывающую ферментативную, терапию. В случае формирования значительного бельма роговицы показана послойная или сквозная кератопластика.
Не нашли то, что искали? Воспользуйтесь поиском:
Что такое врожденный сифилис
Собственно, что такое врожденный сифилис? Как уже было сказано выше, ранний сифилис возникает при переходе бледной трепонемы (возбудителя, провоцирующего недуг) от женщины-сифилитика к плоду чрез общий круг кровообращения. Такова этиология данного диагноза.
Стоит отметить, что полученная от матери ребенком болезнь некоторое время может, как бы, дремать и никак не проявлять себя. И выявить наличие у пациента данного недуга может только микробиология (микробиологическое исследование крови), а зачастую и она может быть ложноотрицательной.
Но это не повод думать о том, что диагноз не представляет опасности для ребенка. Сифилитический синдром обязательно проявится, возможно, позже, после рождения – не в младенчестве, так в раннем детстве, не в раннем детстве, так в младшем школьном или старшем школьном возрасте. И дерматовенерология знает не один такой случай. Последствия развития у малыша врожденного сифилиса очень и очень серьезные. Поэтому крайне важна профилактика заражения плода этой опасной инфекцией.
Данную форму заболевания малыш может получить только внутриутробно
Причины
Данную форму заболевания малыш может получить только внутриутробно. Причем особо опасен для плода ранний сифилис женщины. После трансформации заболевания в хроническую форму вероятность передачи от матери ребенку через общий круг кровообращения становится чуть ниже, но всё-таки она есть.
Виды
У заболевания, которое малыш получает еще до своего рождения, также есть своя градация и отдельные виды.
Какова классификация врожденного сифилиса:
- Ранний. У него, в свою очередь, также есть несколько подклассов. Здесь важны периоды, в которые произошло инфицирование еще неродившегося малыша. Так различают сифилис, непосредственно, плода. Это когда заражение происходит на сроке беременности в четыре-пять месяцев. Прогнозы в этом случае весьма неблагоприятные – как правило, ребенок не выживает и рождается мёртвым. Если внутриутробно заразившемуся малышу удаётся чудом выжить в неблагоприятной среде развития заболевания, появляется он на свет уже с множественными серьёзными и очень опасными патологиями внутренних органов.
Еще одна разновидность раннего врожденного сифилиса – сифилис грудных детей. В таком случае заражение происходит в более поздние месяцы беременности. А метки недуга обнаруживаются у малыша сразу после его появления на свет, появляются в первые дни его жизни.
И третий класс раннего врожденного сифилиса – заболевание раннего возраста, проявляется и, соответственно, диагностируется недуг тогда, когда маленькому пациенту исполняется от одного года до четырёх лет.
- Поздний. Эта разновидность заболевания достаточно опасная. В данном случае бледная трепонема также проникает в организм ребенка еще до его рождения. Но в первые дни и даже долгие годы диагноз никак себя не проявляет. Конечно, это не значит, что недуг не оказывает на организм никакого негативного влияния. Как раз-таки наоборот. Есть ещё вариант: сифилис в раннем возрасте диагностировали и пролечили, но некачественно или недостаточно. И в первом, и во втором случае рецидив возникает в подростковом возрасте.
- Скрытый. В этом случае исход заболевания совершенно непредсказуем. Проявиться рецидив может и в год, в семь лет и в четырнадцать – совершенно в любом возрасте. А до открытого проявления никаких меток заболевание не показывает и не дает. И выявить его возможно только с помощью серологического исследования. Причем анализировать необходимо спинномозговую жидкость, именно с помощью нее можно стопроцентно верно поставить диагноз.
Симптомы
Как понять, что у ребенка ранний вид заболевания, когда плод был инфицирован в первую половину или в середине срока беременности? Признаки врожденного сифилиса плода такие:
- Множественные серьёзные патологии внутренних органов;
- Недостаточная масса;
- Излишне крупные размеры;
- Неврология, поражения центральной нервной системы, головного мозга.
Но в большинстве случаев при таком диагнозе ещё не родившийся ребёнок погибает, и зачастую происходит мацерирование – разложение плода, находящегося в утробе.
При сифилисе грудных детей заражение плода происходит на более поздних сроках, поэтому шансов выжить у малыша больше. Но рождается такой ребёнок тоже с целым набором серьезных сопутствующих диагнозов и особенностей развития, которые могут проявляться и сразу и потом, в течение жизни малыша.
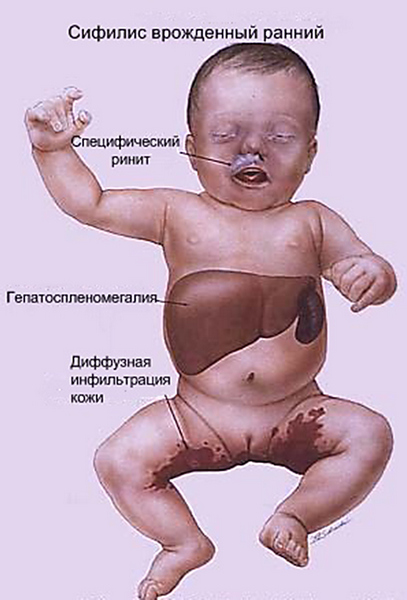
Рождается такой ребёнок с целым набором серьезных сопутствующих диагнозов и особенностей развития
Симптомы позднего врожденного сифилиса: проявляется симптоматика достаточно поздно. И затрагивает не только внутренние органы, но и костную систему и зубы.
Симптомы врожденного сифилиса у плода были описаны выше. Если говорить о них чуть более подробно, то признаки болезни могут выражаться в желудочных язвах новорождённого, недоразвитости в тканях внутренних органов, почки, печень и селезёнка могут быть увеличены, но не выполнять свои функции или выполнять их лишь частично.
Также у ребёнка нередко наблюдается синтез таких симптомов:
- Кожные классические проявления сифилиса – папулёзные сифилиды, розеолёзная сыпь, сифилитические пузыри, прыщи, в том числе, на ладонях и подошвах, на слизистых ротовой полости, также ими покрывается и слизистая гортани, пигментные пятна на лице и теле. А сама кожа дряблая, грязно-коричневого, жёлто-охрового или серо-землистого цвета;
- Форма носа неправильная, как будто бы, запавшая;
- Сильное увеличение внутренних органов;
- Значительное отставание в развитии (как физическом, так и психо-эмоциональном) от сверстников, в том числе, и из-за поражения центральной нервной системы;
- Постоянный насморк;
- Патологии костной системы, включая зубные патологии.
Врожденный сифилис проявления у детей раннего возраста демонстрирует практически все те же, что и у грудничков. Однако, к ним добавляются ещё и следующие метки заболевания:
- Большие мокнущие папулы, наблюдаемые у детей с этим видом заболевания, концентрируются в районе ануса и половых органов, а также между пальцев;
- Для этой формы заболевания характерны заеды в уголках рта;
- Более серьёзные катастрофические поражения костной системы;
- Глазные патологии;
- Увеличение лимфатических узлов;
- Конкретное отставание в развитии от сверстников.
Поздний врождённый сифилис, как уже было отмечено ранее, долгие годы может никак не проявлять себя, и ни пациент, ни его родители о существовании болезни могут не догадываться.
Однако, тем данный вид диагноза и опасен, что обнаруживают его достаточно поздно, когда он уже начал проводить в организме пациента необратимые изменения.
Следующие составляющие триады: паренхиматозный кератит – патологическое воспаление глазной роговицы, приводящая к полной потере зрения; и глухота, которая сочетается с затруднённой речью (специфический сифилитический лабиринт).
Также есть вероятные признаки позднего врождённого сифилиса, они такие:
- Воспаления сетчатки глаза;
- Дистрофия;
- Явное увеличение коленных суставов и сильные боли в них;
- Западание костей носа;
- Искривление костей голени и нарушение из-за этого походки;
- Сильнейшее поражение центральной нервной системы, что провоцирует слабоумие, олигофрению и даже эпилепсию;
- Ягодицеобразный череп.
Скрытый врожденный сифилис не имеет явных признаков. При нём даже анализ крови на реакцию Вассермана (определение наличия в организме вируса данного типа) может быть ложноотрицательным. Стопроцентно верный диагноз в этом случае можно поставить лишь в результате серологического исследования спинномозговой жидкости.
Диагностика
В некоторых случаях диагностика необходима ещё на стадии развития плода. Например, когда о заражении женщины сифилисом стало известно во время её беременности. При таком развитии событий женщине назначают рентген, который позволяет увидеть наличие или отсутствие деформаций костной системы (в том числе, костей черепа) у плода. Если деформация присутствует, значит, скорее всего, плод, также оказался заражённым.
Наличие врождённого диагноза описываемого типа показывают анализы на реакцию Вассермана. При врождённом сифилисе грудных детей реакция Вассермана даёт положительный результат уже в три месяца жизни ребёнка.
Диагностика позднего врожденного сифилиса и скрытого заболевания более сложна. Зачастую даже реакция Вассермана не показывает наличия в организме этого заболевания. Поэтому, чтобы исключить поздний врождённый сифилис врачи нередко назначают серологический анализ спинномозговой жидкости, которую получают пункционно.
Лечение
Лечение врожденного сифилиса может быть успешным в том случае, если заболевание не запущено, диагностировано как можно раньше, и как можно раньше назначена адекватная необходимая терапия.
Мероприятия по борьбе с данным диагнозом, как правило, проводят в условиях стационара. Терапия заключается в получении пациентом необходимой дозы витаминов, иммуномодуляторов, антибиотиков, антибактериальных препаратов и других составляющих, которые корректируются в зависимости от возраста пациента.
Последствия и профилактика
Ранний сифилис у плода необходимо вовремя диагностировать. Именно поэтому профилактика заключается в регулярном обследовании беременной женщины и сдаче анализов на данное заболевание. Если у будущей мамы обнаружен вирус бледной трепонемы, необходимо незамедлительное медицинское вмешательство. И в результате такой оперативной профилактической терапии появляется шанс на рождение неинфицированного сифилисом ребёнка.
Если заболевание проявилось после рождения, также необходима срочная адекватная терапия. И в этом случае также есть шанс на излечение.
В том случае, если заболевание протекает в скрытой форме, вовремя не определено и не назначено лечение, возможно возникновение серьёзных патологий. В том числе, необратимые изменения в костной системе, во внутренних органах, а также олигофрения при врожденном сифилисе, психические нарушения, слабоумие и прочие.
Видео
Симптомы сифилиса у детей.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Паренхиматозный кератит при врожденном сифилисе расценивают как позднее проявление общего заболевания. Сифилитический кератит обычно развивается в возрасте от 6 до 20 лет, но известны случаи возникновения типичного паренхиматозного кератита и в раннем детстве, и в зрелом возрасте. В течение длительного периода времени глубокий стромальный кератит считали проявлением туберкулеза, и только с появлением методов серологической диагностики было установлено, что причина заболевания - врожденный сифилис. Почти у всех больных паренхиматозным кератитом (80-100 %) реакция Вассермана положительная. В настоящее время полную триаду симптомов врожденного сифилиса (паренхиматозный кератит, изменение передних зубов и глухота) обнаруживают редко, но всегда, кроме болезни глаз, выявляют какие-либо другие проявления основного заболевания: изменение костей черепа, носа, дряблость и складчатость кожи лица, гуммозные остеомиелиты, воспаления коленных суставов.
Патогенез сифилитического кератита
Что касается патогенеза этого заболевания, он также достаточно сложен. Известно, что основным звеном патогенеза сифилитического воспаления является васкулит, а в роговице нет сосудов. В настоящее время точно установлено, что паренхиматозный кератит у плода и новорожденного вызывают спирохеты, проникшие в роговицу в период внутриутробного развития, когда в ней имелись сосуды. Другой патогенез у позднего врожденного стромального кератита, развивающегося уже при отсутствии сосудов: это анафилактическая реакция роговицы.
В конце периода внутриутробного развития, когда редуцируются сосуды, происходит сенсибилизация ткани роговицы к продуктам распада спирохет. Вследствие этого в первые два десятилетия жизни при активизации врожденного сифилиса, когда в крови повышена концентрация продуктов распада спирохет, любой провоцирующий фактор (травма, простудные заболевания) приводит к развитию анафилактической реакции в роговице. Существуют и другие данные, свидетельствующие о том, что сифилитический кератит вызывается особой формой фильтрующихся спирохет.
Симптомы сифилитического кератита
Воспалительный процесс начинается с появления малозаметных точечных очагов в периферическом отделе роговицы, чаще в верхнем секторе. Субъективные симптомы и перикорнеальная инъекция сосудов выражены слабо. Количество инфильтратов постепенно увеличивается, они могут занимать всю роговицу. При наружном осмотре роговица кажется диффузно мутной, наподобие матового стекла. При биомикроскопии видно, что инфильтраты залегают глубоко, имеют неодинаковую форму (точки, пятна, полоски); располагаясь в разных слоях, они накладываются друг на друга, вследствие чего создается впечатление диффузной мути. Поверхностные слои, как правило, не повреждаются, дефекты эпителия не образуются. Оптический срез роговицы может быть утолщен почти в 2 раза.
Выделяют 3 стадии течения воспалительного процесса. Продолжительность периода начальной инфильтрации 3-4 нед. Он сменяется стадией неоваскуляризации и распространения патологического процесса по площади роговицы. К первым инфильтратам подходят глубокие сосуды, способствующие рассасыванию помутнений, а рядом с ними появляются новые очаги воспаления, к которым тоже через 3-4 нед подходят щеточки глубоких сосудов. Таким образом процесс медленно распространяется от периферии к центру. Около лимба помутнения рассасываются, но увеличивается количество сосудов, идущих к новым очагам в центре. К концу этого периода вся роговица пронизана густой сетью глубоких сосудов. При этом может возникнуть и поверхностная неоваскуляризация.
Во II стадии заболевания обычно появляются симптомы иридоциклита, усиливается перикорнеальная инъекция сосудов, стушевывается рисунок радужки, сокращается зрачок, появляются преципитаты, которые трудно рассмотреть за тенью инфильтратов роговицы.
Прогрессирование заболевания продолжается 2-3 мес, затем наступает III стадия - период регрессии, длительность которого 1-2 года. В течение этого периода, начиная с периферии, роговица становится прозрачной, запустевает и исчезает часть сосудов, однако острота зрения долго не восстанавливается, так как центральный отдел очищается в последнюю очередь.
После перенесенного паренхиматозного кератита в строме роговицы на всю жизнь остаются следы запустевших и отдельные полузапустевшие сосуды, очаги атрофии в радужке и хориоидее. У большинства пациентов острота зрения восстанавливается до 0,4-1,0, они могут читать и работать.
При выявлении у ребенка паренхиматозного кератита необходима консультация венеролога не только ребенку, но и членам его семьи.
Паренхиматозный кератит при приобретенном сифилисе. Заболевание развивается крайне редко, бывает односторонним со слабовыраженными симптомами. Васкуляризация роговицы и ирит обычно отсутствуют. Восстановительный процесс может стихнуть, не оставив следов. Дифференциальную диагностику проводят с диффузным туберкулезным кератитом.
Гуммозный кератит - это очаговая форма воспаления, редко наблюдающаяся при приобретенном сифилисе. Гумма всегда располагается в глубоких слоях. Процесс осложняется притом или иридоциклитом. При распаде очага может образоваться язва роговицы. Эту форму кератита необходимо дифференцировать от глубокого очагового туберкулезного кератита.
Кератиты туберкулезные
Кератиты туберкулезные имеют метастатическое происхождение. В роговицу процесс может перейти следующими путями: из ресничного тела через венозный синус склеры, из радужки при образовании передних спаек, из водянистой влаги передней камеры, из роговичных преципитатов, со слизистой оболочки или с кожи век.
Различают три формы туберкулезного метастатического кератита: 1) глубокий диффузный, 2) глубокий ограниченный, 3) склерозирующий.
Основные клинические признаки начинающегося туберкулезного кератита характеризуются перикорнеальной инъекцией сосудов глазного яблока, незначительной светобоязнью и слезотечением. Роговица выглядит диффузно или полиморфно мутной. В глубине этих помутнений видны отдельные серовато-желтые инфильтраты разных размеров. С области наружного и внутреннего лимба к этим инфильтратам в глубине тянутся сосуды. Вблизи инфильтратов сосуды дихотомически ветвятся и охватывают их. При этом создается впечатление, что инфильтраты находятся в корзиночках. Эти инфильтраты со стороны эндотелия и глубоких слоев могут распространяться на средние и поверхностные слои, сопровождаясь изъязвлением.
Обычно инфильтраты не склонны к слиянию и проходят самостоятельный цикл развития. Биомикроскопичсски могут обнаруживаться преципитаты на заднем эпителии роговицы, а также воспалительные изменения радужки. Течение заболевания длительное, с ремиссиями. Помутнения роговицы склонны к частичному просветлению. Но у ослабленных детей они могут некротизироваться и образуются язвы, после чего остаются грубые бельма. Зрение резко понижено.
Диагноз туберкулезно-метастатического кератита ставят на основе клинико-лабораторных данных и предшествующих заболеваний. Поражается, как правило, один глаз.
Первая врачебная помощь при туберкулезных кератитах, как и при язвах роговицы, состоит в форсированных инсталляциях антибиотиков и сульфаниламидов с предварительным закапыванием растворов новокаина и димексида, а также 2—3 раза в день мидриатических средств.
Лечение в стационаре проводит офтальмолог совместно с фтизиатром; оно включает общее и местное применение специфических антибактериальных и гипосенсибилизирующих препаратов в сочетании с комплексом витаминов группы В. Кроме того, назначают соответствующую диету с высокой энергетической ценностью, ограничением углеводов и солей. Широко используют препараты кальция: 5—10% раствор хлорида кальция внутрь, внутривенно; 0,25% раствор внутримышечно, внутрь глюконат кальция в дозах, соответствующих возрасту.
Местно применяют 3— 10% раствор парааминосалицилата натрия, 5% раствор салюзида под конъюнктиву по 0,3—0,5 мл через день, 0,5—1 % суспензию кортизона (гидрокортизона, адрезона), стрептомицинхлоркальциевый комплекс в каплях (10 000—20 000 ЕД в 1 мл дистиллированной воды), 0,25% раствор скополамина и др. Наряду с этим рекомендуются инстилляции 2% раствора амидопирина, 20—30% растворов сульфацил-натрия. Рано присоединяют рассасывающую терапию (1— 8% растворы гидрохлорида этилморфина в инсталляциях, каплях и электрофорезе, 3% раствор йодида калия, лидазу, лекозим, кислород и др.). Лечение занимает 2 мес в условиях стационара. Вопрос о продолжении общего лечения после клинического излечения кератита решает фтизиатр. Переболевшие подлежат диспансеризации.
Сифилитический кератит
Сифилитический кератит может быть как врожденным, гак и приобретенным. Воспаление возникает в задних слоях роговицы, в ее строме (паренхиме). Обычно заболевают дети в возрасте 5 лет и старшё. Кератит нередко является одним из признаков триады Гетчинсона.
Предполагают, что кератит при врожденном сифилисе (люэсе) вызывается не самими трепонемами продуктами их распада. Эти метаболиты сенсибилизируют ткань роговицы и при соответствующих условиях, в случае попадания на роговицу продуктов жизнедеятельности или распада трепонем может возникнуть кератит, что подтверждает аллергическую природу кератита.
Согласно другой точки зрения, паренхиматозный кератит присифилисе возникает метастатическим путем т. е. вследствие попадания самих трепонем из крови в роговицу. Это в известной мере подтверждается характерной локализацией воспалительного процесса в задних слоях роговицы, а также обнаружением в ней возбудителей.
В течении паренхиматозного кератита различают три периода: прогрессивный, васкулярный и регрессивный.
Кератит возникает с появления в лимбе инфильтратов, расположенных в средних и задних слоях. Появляется перикорнеальная и смешанная гиперемия глаза.
Инфильтраты постепенно увеличиваются и распространяются на роговицу; отдельные инфильтраты сливаются между собой, постепенно помутнение достигает центра и, наконец, вся роговица становится мутной, как матовое стек-, ло. Поверхность роговицы над помутнением шероховатая. Явления раздражения сначала выражены нерезко, однако по мере увеличения инфильтрации появляются светобоязнь, блефароспазм, слезотечение и боль. В процесс вовлекается сосудистая оболочка и через 3-4 нед возникает иридоциклит.
Вследствие прорастания с лимба в роговицу сосудов наступает васкуляризация. Сосуды располагаются в глубоких слоях, идут прямолинейно, не разветвляются, не анастомозируют и имеют вид щеточек. Количество сосудов может быть иногда так велико, что васкуляризированная роговица напоминает спелую вишню. В среднем этот период длится 6—8 нед.
Регресс кератита характеризуется постепенным уменьшением признаков раздражения и воспаления, рассасыванием помутнений. Периферия роговицы медленно просветляется, позже рассасываются помутнения в центральной части. Уменьшаются боли, светобоязнь, инъекция глаза. Если на высоте заболевания зрение резко ухудшается вплоть до светоощущения, то в этом периоде, по мере рассасывания помутнений, зрение постепенно восстанавливается. Рассасывание идет очень медленно и может продолжаться больше года.
Как правило, заболевают оба глаза. Однако чаще второй глаз вовлекается в процесс через недели, месяцы, а иногда и позже. Могут быть рецидивы болезни, но не ранее чем через год.
Сифилитический кератит может протекать не только в описанной, так называемой лимбальной, но и в центральной форме, когда инфильтраты появляются в центральной части глубоких слоев роговицы, а также в кольцевой н аваску-лярной (бессосудистой) форме.
Диагностика сифилитического кератита основывается на том, что при этом поражении бывают положительными специфические серологические реакции (Вассермана, Нонне — Апельта и др.), а также имеется пять характерных клинических признаков: цикличность, двусторонность, отсутствие изъязвлений роговицы, сопутствующий ирит или иридоциклит, восстановление высокой остроты зрения.
Дифференциальный диагноз сифилитического кератита проводят в основном с туберкулезным метастатическим кератитом. Приобретенный сифилитический кератит бывает чаще односторонним и течение его более легкое и быстрое.
Прогноз при сифилитическом кератите, как правило, благоприятен. В 70% случаев зрение в той или иной мере восстанавливается, однако иногда на роговице могут оставаться стойкие помутнения (бельма) в оптической зоне.
Первая врачебная помощь при сифилитическом кератите не отличается от таковой при кератитах другой этиологии и включает инстилляции новокаина, димексида, антибиотиков, сульфаниламидов и мидриатических средств.
Лечение паренхиматозного кератита осуществляют в кожно-венерологическом диспансере. Следует помнить, что основным заболеванием является врожденный сифилис, и поэтому на первый план выступает специфическая противосифилитическая терапия антибиотиками, а затем препаратами ртути, мышьяка и др.
Местное лечение в основном должно быть направлено на рассасывание инфильтрата и инактивизацию ирита и иридоциклита. С этой целью нужна энергичная атропинизация (1% раствор сульфата атропина в каплях, в мази, электрофорез). Если не удается максимально расширить зрачок с помощью атропина, то добавляют 1% раствор гидрохлорида кокаина в каплях и раствор гидрохлорида адреналина 1:1000 в виде аппликаций в конъюнктивальный мешок на 10 мин. Показаны пиявки на область виска, сухое тепло на глаз в любом виде (парафин, лампа-соллюкс, грелка).
По мере стихания воспалительных явлений можно назначить для рассасывания помутнений фонофорез с гидрохлоридом этилморфина, лидазой, алоэ и др.
Читайте также:


