Осложнения при первичном туберкулезе
В генезе осложнений главная роль принадлежит лимфогематогенному и бронхогенному распространению инфекции, поэтому они могут развиться при любой форме первичного туберкулеза. Наиболее часто возникают следующие осложнения:
· туберкулез бронхов, бронхо-железистый свищ, бронхогенная диссеминация;
· бронхолегочные поражения (долевые, сегментарные процессы);
· лимфогематогенная диссеминация, туберкулезный менингит;
· хронически текущий первичный туберкулез.
Туберкулез бронхов развивается вследствие перехода воспалительного процесса с лимфатического узла на стенку прилежащего бронха. Распространение инфекции может идти периваскулярным или перибронхиальным путем. Чаще всего поражаются сегментарные или более крупные бронхи. Выделяют инфильтративную, язвенную и фистулезнуюформы туберкулеза бронхов.
Туберкулез бронхов может протекать бессимптомно, но обычно возникает сухой кашель или кашель со скудной вязкой мокротой, симптомы интоксикации. Реже наблюдаются одышка, боли в грудной клетке, кровохарканье.
Для диагностики туберкулеза бронхов следует выполнить бронхоскопическое исследование. При этом для инфильтративной формы туберкулеза бронхов характерно наличие ограниченного участка инфильтрации и гиперемии слизистой оболочки без дифференциации хрящевого рисунка в этом месте. Просвет бронхов сохранен, отмечается набухание бронхиальной стенки.
При язвенной форме туберкулеза бронхов отмечается разрастание грануляций, при удалении которых выявляется язвенная поверхность,
Если происходит разрушение стенки бронха, то развивается фистулезная форма туберкулеза бронха. При этом возникает бронхо-железистый свищ,иказеозные массы из лимфатического узла попадают в бронх. При бронхоскопии в месте поражения можно увидеть отек, утолщение и гипертрофию слизистой бронха, при надавливании на фистульное отверстие из свища выделяются беловатые казеозные массы. Во время кашля эти казеозные массы могут попасть в другие бронхи и через них – в легочную ткань, в которой возникают участки свежего туберкулезного воспаления. Этот процесс называется бронхогенная диссеминация, то есть распространение туберкулезной инфекции через бронхи.
Ателектаз развивается в результате закрытия просвета бронха, что происходит из-за его туберкулезного поражения с отеком, гипертрофией и рубцовой деформацией стенки. Ателектаз также может возникнуть при сдавлении бронха снаружи увеличенными лимфатическими узлами. Рентгенологически определяется уменьшение доли или сегмента легкого в объеме, их однородное затемнение с четкими втянутыми контурами. Прилежащие к ателектазу органы (диафрагма, средостение, корень легкого) смещаются в сторону поражения. Если продолжительность ателектаза будет более 1,5-2 месяцев, то после восстановления бронхиальной проходимости полного расправления легкого может не произойти из-за развития фиброзных изменений.
Бронхолегочное поражение возникает в том случае, если в зону ателектаза или гиповентиляции легочной ткани проникает инфекция (туберкулезная или неспецифическая). Клиническая картина разнообразная – от полного отсутствия симптомов до выраженных явлений интоксикации, кашля, одышки. На фоне противотуберкулезной терапии возможно полное рассасывание изменений и восстановление функции легочной ткани. Длительное существование бронхолегочных поражений приводит к развитию пневмосклероза, бронхоэктазов, очагов кальцинации.
Лимфогематогенная диссеминация происходит при попадании туберкулезных микобактерий в кровь из сосудов в зоне легочного поражения и/или с током лимфы из пораженных лимфатических узлов. МБТ проникают в правые отделы сердца и в легочную артерию, вызывая обсеменение всей поверхности легких с развитием множественных очагов туберкулезного воспаления. На рентгенограмме это проявляется синдромом диссеминации на фоне усиления легочного рисунка и наличия увеличенных внутригрудных лимфатических узлов. Иногда острая гематогенная диссеминация сопровождается развитием мелких, с просяное зерно, туберкулезных бугорков во всех внутренних органах, что характерно для милиарного туберкулеза. На рентгенограмме при этом определяется синдром диссеминации с размером очагов 1-2 мм. Клинические проявления милиарного туберкулеза не ограничиваются только поражением легких, туберкулезные микобактерии попадают в костно-суставной аппарат, почки, селезенку, глаза и другие органы. Следствием острой гематогенной диссеминации туберкулезной инфекции является поражение мозговых оболочек, или туберкулезный менингит – тяжелейшее осложнение первичного туберкулеза, которое при несвоевременной диагностике часто заканчивается смертью.
Плеврит – поражение плевры, которое иногда называют четвертым компонентом первичного туберкулезного комплекса. Плеврит считается осложнением первичного туберкулеза тогда, когда на рентгенограмме, помимо жидкости в плевральной полости, определяется картина первичного комплекса или туберкулеза внутригрудных лимфатических узлов. Если же изменения в легочной ткани или во внутригрудных лимфоузлах отсутствуют, то плеврит рассматривают как самостоятельную форму туберкулеза. При поздно начатом лечении возможно осумкование жидкости или развитие выраженных фиброзных наложений и обызвествления плевры.
Первичная туберкулезная каверна формируется при расплавлении казеозных масс первичного аффекта и выделении их через дренирующий бронх. Часто наличие деструкции выявляется только при рентгенотомографическом исследовании. В случае прогрессирования туберкулезного процесса полость распада может стать источником бронхогенного обсеменения. При полноценном лечении полость заживает с образованием рубца или плотного очага.
Казеозная пневмония развивается при неблагоприятном течении первичного туберкулеза. Казеозная пневмония начинается остро и характеризуется общим тяжелым состоянием, ознобом, фебрильной температурой, влажными хрипами в легких. Рентгенологически определяется обширное поражение легкого (вся доля или несколько сегментов), наличие множественных полостей распада и участков бронхогенного обсеменения. Казеозная пневмония может привести к летальному исходу в течение 6-8 недель. Раннее назначение специфической противотуберкулезной терапии приводит к частичной инволюции процесса, формированию фиброзных изменений, кальцинатов, туберкулезных каверн, участков буллезной эмфиземы. Одним из исходов казеозной пневмонии является ее переход в фиброзно-кавернозный туберкулез легких.
Хронически текущий первичный туберкулез возникает принеэффективном лечении или при отсутствии лечения свежих форм первичного туберкулеза. Формированию хронического первичного туберкулеза способствуют сопутствующие заболевания, перестройка эндокринного аппарата в подростковом возрасте, стрессовые ситуации, длительная экзогенная суперинфекция. Основное поражение локализуется во внутригрудных лимфатических узлах. Течение процесса волнообразное, распространение инфекции происходит по бронхам и лимфогематогенным путем. В результате могут поражаться другие группы лимфоузлов (периферические, мезентериальные), серозные оболочки, внутренние органы (позвоночник, почки, половые органы, глаза и др.).
Вопросы для самоконтроля
1. При каких условиях развивается первичный туберкулез?
2. Какие клинические формы относят к первичному туберкулезу?
3. Из каких компонентов состоит первичный туберкулезный комплекс?
4. На какие клинические формы разделяется туберкулез внутригрудных лимфатических узлов?
5. Что такое очаг Гона?
6. Каковы осложнения первичного туберкулеза?
7. В результате чего развивается ателектаз легкого при первичном туберкулезе?
8. Каков механизм развития бронхо-легочного свища при первичном туберкулезе?
9.При каких условиях возникает хронически текущий первичный туберкулез?
Осложнения локальных форм первичного туберкулеза
Осложненное течение первичных форм туберкулеза у детей и подростков возникает при позднем выявлении заболевания; у проживающих в очагах туберкулеза (семейные, родственные контакты, двойные, тройные контакты с больными туберкулезом) – при несвоевременном их выявлении и отсутствии необходимой профилактической работы среди детей и подростков; у детей раннего возраста из очагов туберкулеза.
Структура осложнений локальными формами первичного туберкулеза у детей и подростков:
1) туберкулез бронхов;
3) бронхолегочные поражения;
4) гематогенная, лимфогенная, реже – бронхогенная диссеминация;
6) первичная каверна;
7) казеозная пневмония.
Осложнения первичных форм туберкулеза возникают преимущественно у больных, выявленных по обращаемости (это дети раннего возраста и подростки), а также эпидемическим методом, т. е. по туберкулезному контакту.
Это наиболее частое осложнение, развивается вследствие распространения инфекции из первичного очага в легком или внутригрудных лимфатических узлов. Возможен контактный путь поражения (переход инфекции из пораженного лимфоузла на стенку бронха). Специфические изменения в бронхах диагностируют у 17–30% больных в зависимости от сроков выявления заболевания. Ведущим симптомом туберкулеза бронхов является кашель (сухой или с выделением мокроты). Диагностика этого поражения основана на данных бронхоскопии. Выделяют инфильтративную, свищевую (или фистулезную) и язвенную формы туберкулеза бронхов. Инфильтраты имеют неправильную овальную форму, нечеткие границы, слизистая нередко кровоточит. Фистулезная форма характеризуется инфильтрацией стенки бронха, к которой прилежит казеозно-измененный узел, затем в центре инфильтрации образуется белесоватый участок, после прорыва которого формируется свищевое отверстие. Язвенная форма является продуктивной, наблюдается разрастание грануляций вокруг свищевого хода. Исход туберкулеза бронха – стеноз вследствие рубцовых изменений бронха. Стеноз может быть I, II или III степени. Может быть деформация стенки бронха. При поздней диагностике туберкулеза у детей и подростков удается выявлять исходы туберкулеза бронха: на слизистой главного, промежуточного, верхне– или нижнедолевого бронхов обнаруживают ограниченные рубцовые изменения, подтверждающие осложненное течение первичного туберкулеза.
Нарушение бронхиальной проходимости приводит к развитию ателектаза легочной ткани. Рентгенологически это отображается в виде однородного затемнения с уменьшением объема пораженной зоны. Участок ателектаза может занимать сегмент, несколько сегментов или целую долю. Контуры ателектаза четкие. Прилегающие отделы гипераэрируются, смежные органы смещаются в сторону ателектаза.
В патогенезе долевых и сегментарных процессов значительная роль принадлежит специфическому поражению внутригрудных лимфоузлов, а также последующему развитию туберкулеза бронха.
В легочной ткани могут быть разнообразные морфологические изменения, которые связаны с нарушением бронхиальной проходимости – ателектазом; с распространением МБТ бронхогенным путем (очаги специфического воспаления); с присоединением неспецифической флоры (очаги неспецифического воспаления). Клинические признаки при бронхолегочном поражении выражены в разной степени и зависят от возраста ребенка, сроков развития осложнений. При ателектатически-пневмонических процессах в легочной ткани определяются очаги специфического и неспецифического воспаления наряду с ателектатическими изменениями.
Исходы зависят от сроков развития осложнений и адекватности терапии. Если лечение начато в период ателектатических и ателектатически-пневмонических изменений, то возможен благоприятный исход. При поздно выявленном осложнении развивается пневмосклероз с очагами кальцинации.
Гематогенная и лимфогенная диссеминация
Гематогенная и лимфогенная диссеминация в ограниченном или генерализованном объемах возникает чаще всего у проживающих в очагах туберкулеза детей или подростков, особенно при поздней диагностике заболевания и несвоевременном установлении семейного контакта. Ограниченная диссеминация проявляется вследствие лимфогематогенного распространения МБТ из первичных очагов (ПТК, ТВГЛУ) и обычно локализуется в верхних отделах легкого. Диссеминация в другие органы ведет к развитию внелегочных форм туберкулеза.
Генерализованная диссеминация МБТ чаще всего развивается при свежих первичных процессах преимущественно у детей раннего возраста из очагов туберкулеза. Наиболее тяжелыми формами этой диссеминации являются милиарный туберкулез, туберкулезный сепсис, туберкулез центральной нервной системы.
Пример. Мальчик 2 лет из семейного туберкулезного контакта МБТ+. Заболевание ребенка выявлено при обследовании по контакту. Частые ОРВИ последние 8 мес. БЦЖ – при рождении. Симптомы интоксикации отчетливые: снижен аппетит, вялый, масса тела – 10,5 кг, периферические лимфатические узлы в VII группах мелкие, эластично-уплотненные. В легких справа в верхних отделах ослабленное дыхание, тоны сердца приглушены, печень выступает из-под края реберной дуги на 2,0 см. В анализе крови: Нв – 92 г/л, л = 8,5 ? 109, нейтрофилы – 48%, лимфоциты – 39, моноциты – 12, эозинофилы – 4%, СОЭ – 28 мм/ч.
Рентгенограмма: расширение средостения вправо за счет увеличения внутригрудных лимфоузлов паратрахеальной, бронхопульмональной и бифуркационной групп, очаги отсева в верхней доле правого легкого.
Плевриты у детей и подростков могут быть как осложнениями первичных форм, так и самостоятельной формой заболевания. Подробно они рассмотрены в специальном разделе данного справочника.
При несвоевременной диагностике первичного туберкулезного комплекса у детей и подростков из очагов туберкулезной инфекции возможно прогрессирование заболевания и формирование полости распада в зоне первичного аффекта. В последние годы такая форма ПТК стала встречаться чаще и у детей раннего возраста. Клинические признаки болезни при развитии полости распада отчетливо выражены: снижение аппетита, субфебрильная температура тела, кашель с выделением мокроты, иногда кровохарканье. В легком выслушиваются жесткое дыхание и звучные хрипы. В крови – нейтрофильный сдвиг влево, лимфопения, СОЭ – 25–45 мм/ч. Реакция Манту с 2ТЕ нормергическая либо гиперергическая. Рентгенологически в верхних или средних отделах в зоне первичного аффекта, субплеврально расположенного, участок деструкции. Вокруг очага обычно располагаются мелкие или крупные очаги отсева.
Вначале зона распада нечетко ограничена от окружающей инфильтративной ткани, контуры полости изнутри неровные в связи с наличием еще не расплавившихся некротических масс. Постепенно каверна очищается – и ее внутренние стенки становятся гладкими. Редко в каверне определяется уровень жидкости. Иногда распад начинается в нескольких местах и возникают множественные мелкие полости. При прогрессировании полость распада может стать источником бронхогенного обсеменения. Полноценное лечение приводит к закрытию каверны и образованию очага или пневмосклероза. В случаях поздней диагностики наблюдается сочетание таких осложнений, как распад и обсеменение, бронхогенное поражение на фоне значительного увеличения ВГЛУ.
Казеозная пневмония в настоящее время встречается редко, преимущественно у детей первых 5 лет жизни. Но прогноз ее тяжелый, особенно у детей раннего возраста.
Казеозная пневмония – это результат прогрессирования ПТК, обычно имеет характер долевой или сегментарной пневмонии.
Отмечается расширение корня легкого, эмфизема легочной ткани на фоне выраженных инфильтративных изменений с участками казеозного некроза. У детей раннего возраста инфильтрация занимает большую протяженность, распад происходит интенсивно, размеры полостей увеличиваются, чаще наблюдается диссеминация, развитие плеврита. Клиническая картина: тяжелая интоксикация, ознобы, резкие проливные поты, лихорадка неправильного типа. Объективно: потеря массы тела, укорочение перкуторного звука, разнокалиберные множественные влажные хрипы, участки ослабленного и бронхиального дыхания. Гемограмма: гипохромная анемия, лейкоцитоз, палочкоядерный сдвиг, лимфопения, моноцитоз, СОЭ до 50–60 мм/ч. Казеозная пневмония требует интенсивной туберкулостатической, патогенетической терапии. Исходы казеозной пневмонии: участок фиброза, цирроза, переход в фиброзно-кавернозный туберкулез.
Данный текст является ознакомительным фрагментом.
Туберкулез – очень опасная заразная болезнь, вызванная палочкой Коха, может затронуть, как легкие, так и кишечник, и кости с суставами. При жалобах пациента на дыхательную или сердечную недостаточность, кашель, хрипы в легких, чаще всего предполагается не туберкулез, а хронический обструктивный бронхит, в результате чего теряется драгоценное время. Однако очень важно поставить правильный диагноз как можно быстрее, так как из-за ошибок врачей и невнимательности пациентов часто начинаются осложнения туберкулеза легких.
Если возникли сомнения, необходимо немедленно сделать флюорографию и сдать на анализ как минимум 2 пробы утренней мокроты.
Следует знать точные симптомы туберкулеза, чтобы не спутать его с другими опасными болезнями:
![]()
хрипы в легких,- повышенная утомляемость,
- непроходящий насморк,
- кашель с мокротой,
- повышенная потливость, особенно ночью,
- всегда повышенная температура тела около 37 градусов,
- боли в груди и затрудненное дыхание.
- Последствия первичной формы недуга
- Вторичный туберкулез и риски для здоровья
- Посттуберкулезный период
Последствия острого и хронического туберкулеза
Осложнения при туберкулезе могут развиваться как при хронической, так и при острой форме. Их появление зависит от множества факторов, основными среди которых считается степень иммунной защиты организма больного, а также качество и полнота принимаемого лечения. При диагнозе туберкулез последствия могут быть следующими:
![]()
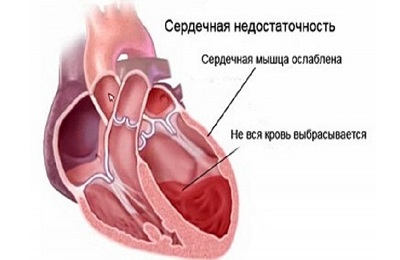
Развившаяся при туберкулезе сердечная недостаточность возникает как следствие хронической формы болезни. Даже при благоприятном течении недуга часто возникает данная патология. При таком состоянии требуется парентеральное введение туберкулостатиков, так как плохое кровообращение нарушает абсорбцию медикаментов из желудочно-кишечного тракта.- Легочное сердце. Причиной патологии является нарушение внешнего дыхания, в частности – гипертензия малого круга кровообращения. Встречается довольно часто у 75% больных хроническим туберкулезом. Вылечить легочное сердце можно с помощью оксигенотерапии, которая уменьшает развитие одышки, и специально прописанных средств. Это могут быть бронхолитики, диуретики, медикаменты для восстановления инотропной функции сердца и тонуса сосудов, нормализации обменных процессов в миокарде.
Вентиляционная недостаточность. Обнаруживается с помощью пневмотахографии или спирографии форсированного выдоха. С помощью этих обследований можно оценить состояние диффузной способности легких, их растяжимости, выявить, какова равномерность вентиляции и объем органа. Причиной возникновения также является нарушение внешнего дыхания.

Это поможет вовремя скорректировать дыхательные функции, избежать инвалидности, уменьшить побочную реакцию на лекарства и не дать развиться блокированным или раздутым кавернам. Такое осложнение имеется почти у 2/3 больных туберкулезом и часто сопровождается хроническим бронхитом. Своевременная диагностика легких, избавит человека от приема ненужных и опасных для него бронхолитиков. Для лечения дыхательной недостаточности понадобится кислородотерапия, прием лекарств, которые стимулируют дыхание и расширяют бронхи.
Кровохаркание и кровотечение в легких. Возникают из-за разрыва мелких или крупных сосудов. Причинами могут быть бронхит, цирроз легких. За день при кашле выделяется около 50 мл крови, а при кровотечении, около 100 мл за раз.
Кровотечение начинается от разрыва крупных сосудов и нередко влечет за собой смертельный исход от удушья, так как все бронхи и трахеи заполняются кровяной жидкостью. После остановки кровотечения нужен ряд мероприятий для диагностики и лечения аспирационной пневмонии, а также контроль АД, прием гипотензивных средств и медикаментов, снижающих давление в сосудах. Назначается повторная рентгенография и анализы крови.
Спонтанный пневмоторакс. Возникает всегда внезапно, больные резко чувствуют острую боль в груди, отдающую в руку или шею. Происходит такое осложнение из-за разрушения тканей легких при кавернозном туберкулезе (во время пневмоторакса в плевральную полость попадает воздух). Необходима срочная госпитализация, обследование на точное выявление пневмоторакса с помощью рентгена. Больному вводят порцию морфина гидрохлорида, с целью уменьшить боль и кашель, затем, если состояние не улучается, проводят пункцию с аспирацией газа.
Осложнения в зависимости от вида заболевания и проведенной терапии
Туберкулез может быть первичным и вторичным. При первом виде микобактерии попадают организм неинфицированных людей, во втором случае инфекция начинает развиваться в организме уже переболевшего и успешно выздоровевшего человека.
Последствия туберкулеза этих форм несут разной степени опасность для организма больного, причем именно вторичный туберкулез часто заканчивается летальным исходом. Стоит сказать, что даже успешная терапия туберкулеза после лечения способна принести ряд осложнений, которые также несут человеку большую опасность.
Осложнения первичного туберкулеза могут быть следующие:
![]()
Плеврит – туберкулез внутригрудных лимфатических узлов, при котором происходит поражение плевры. Может сопровождаться острыми болями в груди, повышением температуры, рвотой, происходит это при высокой туберкулиновой чувствительности. При низкой чувствительности, болезнь протекает с маловыраженными симптомами.- Лимфогенная диссеминация – протекает бессимптомно. Приводит к появлению новых очагов туберкулеза.
- Ателектаз – спадание доли легкого. Появляется из-за бронхоспазмов, давления лимфатического узла на стенку бронха. Необходимо начать лечение туберкулеза как можно раньше с помощью антибактериальных медикаментов и протеолитических ферментов. Иногда делают бронхоскопию для удаления мокроты.
- Туберкулез бронхов – развивается из-за перехода инфекции с лимфатического узла на бронхи.
Начинается болезнь с острыми симптомами – высокая температура, озноб, влажные хрипы, боль в груди, бронхиальное дыхание, одышка. За 7 недель пневмония может унести жизнь человека. Применяют симптоматическое, антимикобактериальное лечение. Однако полностью излечить болезнь не удастся, так как в легком останутся каверны, поэтому необходимо провести операцию по резекции доли или всего легкого.
Осложнение вторичного туберкулеза несколько отличается от первичного. Обычно им болеют уже взрослые люди, у которых с детства сохранились микобактерии туберкулеза, так называемый заживший первичный аффект.
-
Из-за разрыва каверн и попадания ее в плевральную полость, могут возникнуть плеврит и пневмоторакс.
Из-за кровотечения по причине разрыва крупного сосуда, особенно периодически повторяющегося, может начаться анемия, которая повлечет за собой смерть. При этом заболевании нарушается кислотно-щелочной баланс в организме, происходит гипоксия.
В случае благоприятного исхода развивается кислородное голодание и нарушается дыхательная функция. В случае своевременной госпитализации в первую очередь делают переливание искусственной крови (например, Желатиноль). Если человек находится в состоянии шока, вводится Преднизолон, Гепарин для снижения тромбоза, его подключают к аппарату увлажненного кислорода.
Стоит заметить, что у мужчин изменения в легких после туберкулеза проявляются в большом количестве случаев, чем у женщин. После комплексного лечения: химиотерапии, гигиенодиетического режима, операции возможны самые разные последствия.
Так, при лечении химиотерапией, можно достигнуть как положительных результатов, так и негативных – повреждение сосудов, разрушение печени, нарушения работы ЖКТ. Последствия после лечения от туберкулеза делятся на аллергические и токсические.
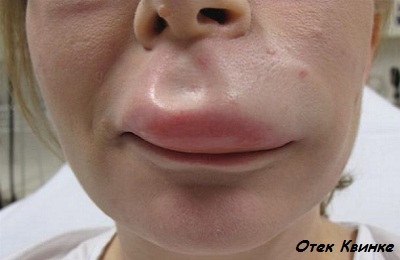
К аллергическим относят:
![]()
анафилактический шок,- отек Квинке,
- аллергию,
- изменения на коже,
- гипертонию.
Токсические побочные эффекты делят на 4 подвида:
- нейротоксические,
- гематотоксические,
- гепатотоксические,
- нефротоксические,
Вследствие этих осложнений начинается нарушение функций органов слуха, зрения, целых систем в организме. После операций необходимо проходить курортно-санаторное восстановительное лечение в течение довольно долгого времени (около 3 месяцев), чтобы посттуберкулезные изменения не затронули организм, и не возникло обострение туберкулеза.
Первичный туберкулезный комплекс характеризуется наличием в легких первичного туберкулезного очага (аффекта), лимфангита и лимфаденита. Чаще очаг локализуется в I и III сегментах правого легкого. Своевременное выявление и лечение первичного туберкулезного комплекса обусловливает его излечения. Как правило, происходит полное рассасывание первичного туберкулезного комплекса. В то же время возможен осложненный его течение, а также формирование крупных остаточных изменений.
Патоморфология
Микобактерии туберкулеза, попав в альвеолы, размножаются и вызывают воспалительную реакцию — альвеолит, а при распространении воспаления на бронхиолы — бронхиолит. Размеры пневмонического фокуса зависят от количества пораженных альвеол.
В начале развития воспаления носит неспецифический характер. Но эта ранняя фаза процесса быстро изменяется специфической, с образованием казеозного некроза. Участок серчастого некроза с зоной перифокальиого воспаления имеет название первичного аффекта. От очага первичного аффекта процесс распространяется по лимфатическим сосудам вокруг бронхов и сосудов в регионарных лимфатических узлах. Вокруг лимфатических сосудов формируются туберкулезные бугорки — развивается туберкулезный лимфангит.
В это время в первичном очаге перифокальная реакция уменьшается, преобладает продуктивный тип воспаления. В дальнейшем в процесс вовлекаются регионарные лимфатические узлы. В них, как и в легких, процесс сначала должен неспецифический характер, быстро переходит в специфический. В дальнейшем развивается некроз значительного участка, который часто охватывает весь лимфатический узел. Так возникает лимфаденит.
Наряду с таким путем развития первичного туберкулезного комплекса признано и другой, а именно: в первую очередь поражаются внутригрудные лимфатические узлы, а оттуда лимфатическими сосудами МБТ достигают паренхимы легких.
Обратное развитие первичного туберкулезного комплекса начинается с рассасывания перифокального воспаления, изменения экссудативной реакции продуктивной, появления эпителиоидных бугорков, которые затем подвергаются склероза и формируется капсула. В самом очаге откладываются соли кальция, то есть возникает его обызвествления. Во внутренних слоях капсулы могут возникать образования костной ткани. Следует отметить, что в лимфатических узлах имеет значительно более длительное течение, чем в легочной ткани, часто процесс обратного развития растягивается на длительное время.
Симптомы
Первичный туберкулезный комплекс может начинаться остро, постепенно или инаперцептно (бессимптомно). Начало и симптомы заболевания зависят от выраженности морфологических изменений, то есть от размера серчастого некроза, зоны перифокального воспаления, поражения внутригрудных лимфатических узлов. У детей на клинические проявления первичного туберкулезного комплекса влияет возраст.
Склонность к распространенным процессам определяется у детей от 0 до 7 лет вследствие особенностей анатомического строения легких. При остром начале заболевания имеются выраженные симптомы интоксикации, а при постепенном больные в течение нескольких недель могут иметь удовлетворительное состояние — аналогичные признаки болезни у них выражены незначительно. При осмотре ребенка обнаруживают увеличенные периферические лимфатические узлы, гегиатолиепальный синдром, параспецифические реакции.
Перкуторно над зоной первичного туберкулезного комплекса определяется укорочение легочного звука, аускультативно — ослабленное или жесткое дыхание, редко могут выслушиваться сухие или мелкопузырчатые хрипы. В крови отмечается лейкоцитоз — 10-12 х 109 / л с нейтрофильным сдвигом влево, повышение СОЭ до 20-30 мм / ч.
Стадии изменений на рентгенограмме
Определенным фазам течения первичного туберкулезного комплекса соответствуют определенные рентгенологические изменения, подразделяют на 4 стадии.
I стадия инфильтрации — характеризуется наличием одной гомогенной тени. Зона перифокального воспаления сливается с расширенным корнем легкого. Эту стадию иногда трудно отличить от пневмонии, поэтому ее называют "пневмонической".
II стадия "биполярности" (соответствует фазе рассасывания). В этой стадии исчезает лимфангит, рассасывается перифокальной воспаления и четко выделяются 2 полюса (симптом Редекера): первичный аффект и изменены внутригрудные лимфатические узлы.
III стадия (соответствует фазе уплотнения) — начинают откладываться соли кальция.
IVстадия (соответствует фазе обызвествления) — характеризуется образованием очага Гона и летрифицированных внутригрудных лимфатических узлов.
Клинически и рентгенологически выделяют 4 формы первичного туберкулезного комплекса:
• Лобарный — специфический процесс занимает всю долю.
• Сегментарный — специфическим процессом поражается больший участок доли (сюда относят треугольник Готша, перисцисурит).
• Прикорневые процессы — имеют вид треугольника Слюка.
• Небольшой первичный комплекс — первичный аффект в легкие в виде крупного очага.
Реинфекционный первичный комплекс
Есть настоящей реинфекцией и полностью воспроизводит картину первичного комплекса со всеми анатомическими и клиническими особенностями. При этом существующий первичный аффект, лимфангит и лимфаденит, одновременно обнаруживаются следы зажившего первичного туберкулезного комплекса.
Последствия первичного туберкулезного комплекса зависят от распространенности первичного аффекта, степени пораженности внутригрудных лимфатических узлов, своевременности выявления фазы инфильтрации и начатого лечения.
Благоприятное следствие — специфические изменения в легком и лимфатических узлах могут полностью рассасываться, что наблюдается при ограниченном первичном очаге и незначительных изменениях в лимфатических узлах, полноценной и своевременно начатой антимикобактериальная терапии.
Относительно благоприятное — образование кальцинатов на месте аффекта и в лимфатическом узле в случаях несвоевременной диагностики первичного туберкулезного комплекса или наличия значительных казеозных изменений в первичном аффекте и лимфатических узлах. Петрифицированный первичный очаг называют очагом Гона.
Неблагоприятный исход— прогрессирование специфического процесса. Первичный туберкулезный комплекс переходит в фиброзно-кавернозную форму туберкулеза легких. Могут формироваться большие казеозные очаги в легких.
Клиническое течение первичного туберкулезного комплекса может быть гладким и осложненным. Осложненное течение первичного туберкулезного комплекса чаще возникает у детей раннего возраста, у детей, которые были неэффективно вакцинированы и имели тесный контакт с бактериовыделителем или часто болеют. Осложнения первичного туберкулезного комплекса можно разделить на ранние и поздние.
Ранние осложнения
Туберкулез бронха — частое осложнение первичного туберкулезного комплекса. Возникает, главным образом, при переходе туберкулезной инфекции с пораженных внутригрудных лимфатических узлов, особенно когда последние плотно прилегают к стенке бронха. Кроме того, специфический процесс может переходить и из первичного очага. При поражении бронха наблюдается инфильтрация всех слоев его стенки.
Выделяют инфильтративную и язвенную формы туберкулеза бронха. Чаще диагностируется инфильтративная форма в виде диффузного воспаления слизистой оболочки. При развитии язвенного туберкулеза бронха формируется микроперфорация, через которую могут выделяться казеозные массы из лимфатических узлов. Туберкулез бронха сопровождается, как правило, сухим или влажным кашлем, появлением одышки, боли на стороне поражения.
Плеврит. Рассматривают как осложнение первичного туберкулезного комплекса, так как на первый тропа выступают клинические проявления первичного туберкулезного комплекса, предшествующие явлениям плеврита.
Выделяют аллергический и перифокальный плеврит. Аллергический плеврит связан с аллергическим состоянием организма (в первую очередь сосудов), который возникает под влиянием токсических веществ возбудителя туберкулеза. Стенка сосудов плевры, прилегающей к первичного аффекта или лимфатического узла, набухает и превращается в бесструктурную гомогенную массу. Пропотевание плазмы и форменных элементов крови происходит быстрее, чем в нормальном состоянии. Начало острое, внезапное. При этом плеврите быстро наступает обратное развитие с полным рассасыванием экссудата.
Перифокальный плеврит. В области плевры (также над первичным аффектом и пораженным лимфатическим узлом) развивается гиперемия, единичные туберкулезные бугорки, а затем фибринозный выпот. Вследствие этого быстро происходит сращивание листков плевры. В детском возрасте перифокальные плевриты имеют бурное течение с высокой температурой. При выздоровлении остаются плевральные спайки.
Ателектаз. Сжатие лимфатическим узлом бронха вызывает ателектаз соответствующего сегмента или доли легкого, вызывает одышку, резкое ослабление голосового дрожания, притупление перкуторного звука и ослабление дыхания.
При рентгенологическом исследовании выявляется тень в легком и смещение на вдохе тени сердца и средостения в сторону ателектаза (с-м Гольцкнехта-Якобсона). Ателектазы возникают не только от сжатия бронха, но и в результате перехода туберкулезного процесса на стенку бронха и развития инфильтрации слизистой оболочки.
Гематогенная генерализация процесса. Возникновение этого осложнения обусловлено тем, что при первичном туберкулезе наблюдается раннее и постоянное привлечение в туберкулезный процесс сосудов, их повышенная уязвимость. Она может проявляться как ранняя крупноочаговая форма или как поздняя милиарная форма. Крупноочаговый гематогенная генерализация называется ранней том, что она развивается при наличии свежего первичного комплекса.
При крупноочаговой генерализации в легких (часто и в других органах) образуются очаги серчастого некроза, разные по размеру, с нечеткими контурами. Кроме общей крупноочаговой гематогенной диссеминации существует и ограниченная — в виде единичных крупных казеозных очагов отсева. Такие ранние гематогенные очаги отсева в верхушках легких называются очагов Симона. Они представлены небольшими участками пневмонии, которые никогда не достигают размеров дольки легкого. Очаги Симона часто является источником после первичной форм туберкулеза.
Бронхогенная диссеминация — возникает вследствие образования микроперфорации бронха и прорыва казеозных масс лимфатического узла или при формировании первичной каверны. Такие очаги чаще поражают нижние отделы легких. Осложнение наблюдается в основном в грудном и раннем детском возрасте.
Прикорневая инфильтрация — возникает при нарушении оттока лимфы от лёгкого. На пути лимфы возникают казеозно измененные лимфатические узлы, что вызывает лимфостаз в прикорневой области. Лимфостаз вызывает развитие туберкулезного воспаления в интерстиции этой зоны.
Первичная легочная каверна (редкое осложнение). Очаг первичного туберкулезного комплекса может подвергаться расплавлению с отделением казеозных масс через дренирующий бронх, и тогда образуется каверна. На рентгенограмме образования каверны проявляется незначительным уменьшением интенсивности гомогенного затемнения вследствие разжижения фокуса специфического воспаления на ограниченном участке. Как правило, эти каверны размещены эксцентрично.
Казеозная пневмония (очень редкое осложнение). Развивается вследствие прогрессирующего течения первичного туберкулезного комплекса. При этом первичный очаг увеличивается вследствие роста специфической грануляционной ткани с последующим некрозом. Процесс может поражать несколько долек, а иногда и всю долю легкого.
Клиническое течение тяжелое. Отмечается фебрильная температура, лихорадка, выраженная потливость сильный кашель с мокротой (возможно кровохарканье). Перкуторно над пораженным участком — выраженное притупление легочного звука, аускультативно — разнокалиберные влажные хрипы. На рентгенограмме видно интенсивное затемнение с множественными полостями распада и бронхогенным обсеменением.
Поздние осложнения
Склероз сосудов — при первичном туберкулезном комплексе имеют место туберкулезные изменения сосудов прикорневой области. В пораженных сосудах быстро возникают репаративные гиперпластические процессы (начинаются со стороны внутренней оболочки), что обусловливает развитие соединительной ткани.
Бронхоэктазы — нарушение кровоснабжения бронхов способствует развитию бронхоэктазов, особенно в прикорневой области.
Кровохарканье. Дифференциальная диагностика первичного туберкулезного комплекса проводится с неспецифической пневмонией, раком легкого (центральным или периферическим), при наличии деструкции — с абсцессом легкого.
Диагностические критерии неспецифической пневмонии (острая или затяжная):
• наличие в анамнезе респираторных заболеваний;
• острое начало (сейчас или в анамнезе);
• состояние ребенка тяжелое. Бронхо-легочно-плевральные сипмтомы преобладают над симптомами интоксикации (в отличие от первичного туберкулезного комплекса);
• более выраженные клинические симптомы;
• высокая температура тела, одинаковая в течение суток;
• аускультативно — имеющиеся множественные разнокалиберные хрипы на фоне ослабленного дыхания;
• в анализе крови определяется выраженный лейкоцитоз (15 х 109 / л и более) и значительное повышение СОЭ;
• рентгенологически — очаги небольшой интенсивности с нечеткими контурами, преимущественная локализация в нижних отделах легких (возможно двустороннее поражение), верхушки не поражены. В случае абсцедирования имеющиеся полости с горизонтальным уровнем жидкости, которые чаще формируются в средних или нижних отделах легких;
• при бронхоскопии диагностируется распространенный диффузный эндобронхит (гиперемия, отечность слизистой оболочки);
• быстрый положительный эффект при адекватной антибиотикотерапии.
Следует помнить, что при невозможности провести дифференциальную диагностику, сначала всегда лечим пневмонию, применяя антибиотики широкого спектра действия, как используем при лечении туберкулеза (обязательно с определением чувствительности вторичной микробной флоры).
Рак легкого. Периферический рак легкого с метастазами во внутригрудных лимфатических узлах или центральный рак, осложненный ателектазом, по клинической и рентгенологической картине могут напоминать первичный туберкулезный комплекс. Однако первичный туберкулез развивается преимущественно у детей и подростков, рак - у взрослых, изредка в подростки и молодых взрослых. Начало при обоих заболеваниях постепенный, однако при первичном туберкулезном комплексе преобладает интоксикационный синдром, при раке — бронхолегочный.
Важными для диагноза первичного туберкулезного комплекса является даннные анамнеза о недавнем "вираже" туберкулиновых реакций, контакт с больным туберкулезом при раке — рецидивирующие бронхиты, пневмонии, проба Манту при раке обычно отрицательная С целью установления правильного диагноза требуются многократное цитологическое и бактериологическое исследование мокроты , бронхоскопия, при которой можно выявить прямые или косвенные признаки опухоли, при туберкулезе — специфический эндобронхит.
Диагностические критерии рака легкого:
- раком легких преимущественно болеют мужчины в возрасте от 40 лет и старше;
- рак может начинаться инаперцептно (незаметно);
- прогрессирование процесса сопровождается появлением "грудных" симптомов (кашель, который со временем становится надсадным, кровохарканье, нарастающая боль в соответствующей половине грудной клетки, одышка);
- "грудные" симптомы имеют преимущество в клинической картине;
- в анализе крови — выраженный лейкоцитоз, сдвиг лейкоцитарной формулы влево, значительно повышена СОЭ;
- рентгенологически периферический рак локализуется в С3 или нижней доле легкого. Тень опухоли неоднородная, контуры периферического рака нечеткие, неровные, бугристые. Вокруг опухоли отсутствуют мелкие очаги. При центральном раке контуры тени несколько расплывчаты, по периферии выпуклые, определяется "лапчатые тени";
- бронхоскопическое обследование позволяет иногда увидеть саму опухоль, уплотнение, выпячивание стенки бронха или сужение или непроходимость бронха.
Читайте также: