Мягкий шанкр венерическая лимфогранулема
Заболевания, передающиеся половым путем, широко распространены как среди мужчин, так и среди женщин. Они не только сопровождаются неприятными ощущениями в области половых органов, но и являются опасными для здоровья. Длительно текущие хронические инфекции могут закончиться бесплодием. Одной из венерических патологий является хламидиоз. Это заболевание может протекать по-разному, в зависимости от серотипа возбудителя. В некоторых случаях проявлением инфекции служит венерическая лимфогранулема. Данная патология встречается в тропических странах, некоторых районах Америки и Азии. Тем не менее эпизодические вспышки инфекции могут наблюдаться повсеместно.
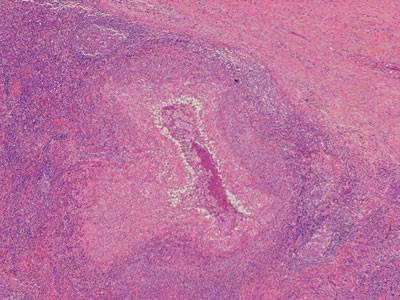
Хламидийная лимфогранулема – что это?
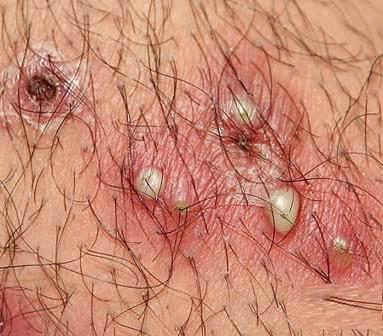
Венерическая лимфогранулема: причины, симптомы заболевания
Данная патология относится к инфекциям, передающимся половым путем. Возбудителем заболевания является хламидия трахоматис. Этот микроорганизм представлен различными серологическими видами. Причиной венерической лимфогранулемы являются типы L1,2 и 3. Симптомы заболевания отличаются от урогенитального хламидиоза, вызванного тем же возбудителем. Это связано с тем, что данные серотипы имеют тропность к лимфоидной ткани. Так как патология является венерическим заболеванием, основная причина заражения – половой контакт с инфицированным партнером. Возбудитель проникает в организм через поврежденные участки кожи и слизистых оболочек. Появление первых симптомов может наблюдаться как на половых органах, так и в ротовой полости и прямой кишке. Распространение инфекции также возможно при переливании инфицированной крови, косметических процедурах.
Механизм развития лимфогранулемы
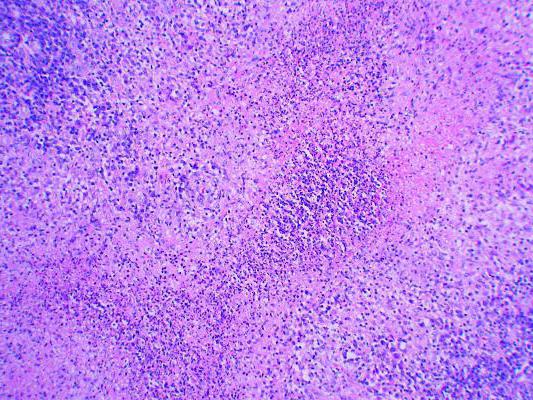
Венерическая лимфогранулема развивается не сразу. Как и многие инфекционные патологии, заболевание имеет инкубационный период. Он может длиться от нескольких дней до 2 месяцев. После проникновения возбудителя в организм через поврежденные ткани начинается распространение инфекции по лимфатическим сосудам. Хламидии быстро размножаются и вызывают некроз и воспаление тканей. Так как они имеют тропность к лимфатическим узлам, то все эти изменения происходят там. Лимфаденит чаще всего носит симметричный характер. Позже воспалительный процесс переходит на кожу. При длительно текущей инфекции и отсутствии лечения происходит распространение возбудителя из лимфатических сосудов в кровеносную систему. При этом хламидии персистируют по всему организму. Это является очень опасным симптомом, так как ведет к серьезным осложнениям.
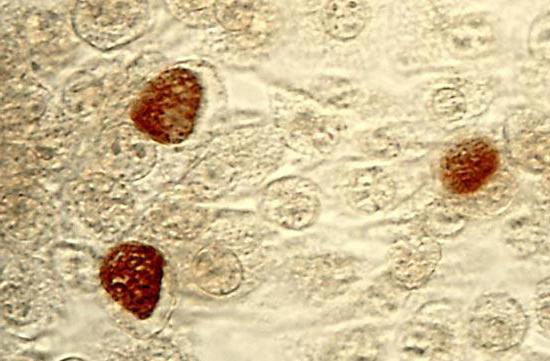
Клиническая картина при хламидийной лимфогранулеме
Первые признаки заболевания появляются еще в инкубационном периоде. Они характеризуются повышением температуры тела, слабостью, миалгиями. Позже присоединяются местные симптомы инфекции. При этом на коже и слизистых оболочках наблюдаются высыпания в виде пустул, папул и везикул. Венерическая хламидийная лимфогранулема у мужчин обычно начинается с головки полового члена или венечной борозды. Иногда местом внедрения инфекции становится крайняя плоть. У женщин высыпания могут появиться на коже половых губ или во влагалище. При нетрадиционных половых сношениях местом внедрения становятся: слизистая оболочка щек, миндалины, область прямой кишки. Спустя несколько дней высыпания самостоятельно проходят, не оставляя следов и неприятных ощущений. По этой причине больные часто не замечают того, что были инфицированы. Через 2-6 недель происходит поражение лимфатических узлов. Они становятся болезненными и увеличенными в размерах. При пальпации лимфатические узлы спаянны с окружающими тканями. В большинстве случаев поражение начинается с одной стороны и быстро распространяется на противоположную половину. Воспалительный процесс может охватывать паховые, подвздошные, бедренные лимфатические узлы (иногда - подчелюстные, шейные группы). Этот процесс сопровождается симптомами интоксикации. Позже хламидийная гранулема венерическая переходит в терминальную стадию. Возбудитель распространяется по всему организму, поражая ткани. Происходит образование свищей, воспаление клетчатки прямой кишки, застой лимфы. При этом часто развиваются осложнения.
Диагностика венерической лимфогранулемы
Диагностика хламидийной лимфогранулемы основывается на анамнезе и клинической картине. Следует выяснить: имелись ли у больного незащищенные сексуальные контакты и высыпания на половых органах. Симптомы можно перепутать с другими патологиями, например, с лимфогранулематозом, сифилисом и генитальным герпесом. Поэтому, помимо оценки клинической ситуации, необходима лабораторная диагностика. Материалами для исследования служат кровь, выделения из пустул и везикул, ткань лимфатического узла. Так как возможна перекрестная реакция с другими видами хламидий, необходимы серологические методы диагностики. В лабораторных условиях возбудитель выращивают на куриных эмбрионах (культуральный анализ).
Хламидийная лимфогранулема венерическая: лечение патологии
Профилактика хламидийной инфекции
Чтобы избежать заражения, проводят первичную профилактику инфекции. К ней относятся следующие меры:
- Использовать барьерные методы защиты при случайных половых контактах.
- При подозрении на любую ИППП необходимо сразу обратиться к врачу и не заниматься самолечением.
- Выполнять косметические и гинекологические процедуры только обработанными или одноразовыми инструментами.
Чтобы избежать осложнений, проводят вторичную профилактику. Она заключается в строгом выполнении назначений врача, одновременном лечении партнеров.
Какие осложнения возможны при венерической гранулеме?
Венерическая лимфогранулема опасна развитием тяжелых осложнений. Обычно они развиваются в терминальной стадии заболевания, при отсутствии лечения. При деструкции лимфатических узлов наблюдаются такие осложнения, как парапроктит, слоновость, появление свищей и спаек. Это приводит к кишечной непроходимости. При попадании возбудителя в кровеносное русло, возможно воспаление органов и систем. Наиболее опасным осложнением считается проникновение хламидий в ткани головного мозга.
Здравствуйте уважаемые читатели моего блога!
Данную тему я изложил в формате видео лекции, поэтому в статье представлены лишь основные ее моменты.
Заболевания шанкроид (мягкий шанкр), венерическая лимфогранулема, и донованоз относятся к основным инфекциям, передаваемым половым путем, о которых вы можете прочитать в моей статье, посвященной этим инфекциям.
Раньше эти заболевания называли просто по номеру: третья, четвертая и пятая венерические болезни, которые следовали после сифилиса и гонореи.
Эти заболевания обычны для стран жаркого климата, теплого тропического – Индия, Африка, Юго-Восточная Азия, но в последнее время, в связи с широкой миграцией населения ониуже не редки в Европе, да и у нас.
Шанкроид или мягкий шанкр
Раньше это заболевание называли третья венерическая болезнь – потому что описана третьей по счету иливенерическойязвой. Это заболевание известно медицинской общественности давно с конца 15 начала 16 века. В конце 15 века, когда сифилис распространился по многим странам Европы в виде пандемии, мягкий шанкр рассматривался как одна из его форм.
Остановимся, прежде всего,на именовании – шанкроид. Окончание – оид, означает, что данное явление имеет сходство с каким-то другим явлением. Первым клиническим проявлением сифилиса является твердый шанкр, значит шанкроид это такой патологический процесс,который клинически напоминает твердый шанкр. Шанкр в переводе на русский язык это язва.
Основным проявлением мягкого шанкра является язва, которая клинически напоминает твердый шанкр, как проявление сифилиса. Вот отсюда и возникло название мягкий шанкр, ибо основное проявление заболевания шанкр имеет не плотнуюконсистенцию, а мягкую отсюда возник этот термин мягкий шанкр. Но примерно лет 60 тому назад одним из комитетов ВОЗ было принято решение называть эту инфекцию шанкроидом. Шанкроид это официальный термин, который принят в настоящее время, ив качестве синонима сохранилось старое название мягкий шанкр.
Надо сказать, что вплоть до конца 19 века не было единого мнения на природу мягкого шанкра. Одни авторы считали, что мягкий шанкр это не что иное, как атипичный вариант твердого шанкра, и атипичность его заключается в том, что дно его не твердое, а мягкое отсюда и термин мягкий шанкр. Другие считали, что это вполне самостоятельное заболевание, не имеющее никакого отношения к сифилису. И вот эта дискуссия продолжалась вплоть до конца 19 века, когда был открыт возбудитель мягкого шанкра. Им оказалась стрептобацилла Дюкрея-Унны-Крефтинга. Эти три автора углубленно изучили биологию и морфологию возбудителя. Вот почему возбудитель получил такое название. Но надо сказать,что еще в 1885 году итальянец Феррари впервые обнаружил возбудитель мягкого шанкра, а два года спустя в 1887 году наш соотечественник профессор военно-медицинской академии в Санкт-Петербурге О.В.Петерсен самостоятельно не зависимо от Феррари тоже обнаружил возбудитель мягкого шанкра.
Инкубационный период при шанкроиде (мягком шанкре)чаще равен 2-3 дням, в редких случаях 2-3 недели, а иногда, особенно у женщин до 3-5 месяцев. Мне хотелось бы хотелось подчеркнуть вот какое обстоятельство. Оказывается для мягкого шанкра возможно носительство, это касается в первую очередь женщин, когда у них обнаруживается стрептобацилла, а клинических проявлений нет. Естественно такие носители представляют особую эпидемиологическую опасность.
Клинические проявления мягкого шанкра сводятся, прежде всего, к формированию язвенных дефектов. В типичных случаях у мужчин к концу вторых суток после заражения на месте внедрения инфекции возникает отечное пятно, на котором образуется небольшой узелок, трансформирующийся в пустулу. На 3-4-й день пустула вскрывается и обнаруживается небольшое изъязвление, быстро увеличивающееся как по периферии, так и в глубину.
Для мягкого шанкра характерна– многочисленность язвенных дефектов. Причем наибольшие размеры всегда имеет первый язвенный дефект. Наши предшественники очень образно выражали свои мысли и бытовало такое выражение – мягкий шанкр любит жить семьей, т.е. имеется всегда несколько язвенных дефектов. Язвы при мягком шанкре не достигают большой величины. Максимум 1-1,5-2 см в диаметре.
Этому заболеванию свойственна тенденция к спонтанному излечению. Если таких больных не лечить, то продержавшись без заметных изменений 3-4 недели, язва мягкого шанкра начинает очищаться, уменьшается гнойное отделяемое, дно язвы покрывается грануляциями и постепенно, через 1-2 месяца, наступает заживление с образованием небольшого рубца.
Уполовины больных заболевание распространяется дальше на регионарные т.е. близлежащие лимфатические узлы, изменение которых протекало по типу острого воспаления. Узлы становятся увеличенными в размерах, мягкой консистенции, болезненны, они спаиваются друг с другом и окружающими тканями, подвижность их уменьшается. В процесс вовлекается кожа, она приобретает розово-красный цвет, истончается и, наконец, изъязвляется – формируется язва. Фотографии шанкроида вы можете посмотреть в моем видео.
Диагноз мягкого шанкра ставится на основании трех критериев. Первый это эпидемиологический анамнез. Второй – клинические особенности заболевания, которые достаточно характерны. Третий – лабораторное подтверждение или лабораторное микроскопическое обнаружение стрептобациллв материале из язвенных поражений, а также в гнойном отделяемом как вскрывшихся, так и не вскрывшихся лимфатических узлов.
Лечение шанкроида, мягкого шанкра достаточно не сложное. Чаще используется антибиотик цефалоспоринового ряда – Цефтриаксон (Роцефин)по 1 гр.в сутки – 5 дней. Местное лечение складывается из применения различных ванночек, мазей содержащихантибиотики.
Венерическая лимфогранулема
Вторая экзотическая для наших широт инфекция, синонимы которой: лимфогранулематоз венерический, четвертая венерическая болезнь, паховая лимфогранулема, болезнь Никола-Фавра, тропический бубон.
Если шанкроид имеет многовековую историю, то венерическая лимфогранулема заболевание относительно новое. Первый больной был описан в 1912 году Ростом. Этот врач ограничился лишь описанием одного больного. Углубленно эту инфекцию изучали Николь и Фавр. Они описали его клинику, доказали что заболевание передается исключительно половым путем, поэтому долгие годы заболевание так и называлось болезнь Никола-Фавра. Но затем был установлен возбудитель этой инфекции, которыми оказались хламидии трахоматис, серотипы L1, L2, L3, которые тропны к лимфоидной ткани, причем под их воздействием формируются гранулемы, напоминающие гистологически лимфогранулематоз (болезнь Ходжкина), отсюда возникло вот это название венерическая лимфогранулема, т.к. лимфогранулема эта передается половым путем.
Инкубационный период заболевания колеблется от нескольких дней до 3-4 месяцев, чаще составляя 1-2 недели. Так же возможно носительство (чаще у женщин), но в отличие от шанкроида, которому присуще спонтанное выздоровление, лимфогранулема венерическая отличается хроническим проградиентным течением. Что значит проградиентное? Т.е. это такое течение заболевания, которое характеризуется нарастающей тяжестью клинических и параклинических симптомов. В связи с этим в течении лимфогранулемы венерической различают три периода. Фото венерической лимофгранулемы вы можете посмотреть в моем видео.
Первый, характеризуется формированием на месте внедрения возбудителя язвенного дефекта, в общем не отличающегося какими-то специфическими, патогмоничными, т.е. свойственными этому процессу характеристиками, склонногок самостоятельному заживлению с образованием рубца. Если на этом этапе лечение не проводится, т.е. заболевание не было диагностировано, то наступает второй этап который характеризуется вовлечением в процесс регионарных лимфатических узлов. При венерической лимфогранулеме изменение регионарных лимфатических узлов происходит по типу хронического воспаления. Если больной и на этом этапе не обратился к врачу и не было распознано заболевание, то наступает третий этап, когда формируются лимфогранулемы. Клинически лимфогранулемы выражаются или в виде бугорков или в виде крупных узлов. Инфекционная гранулема всегда своим исходом имеет рубец, с предварительным изъязвлением или без оного. Инфекционная гранулема, в данном случае лимфогранулема может располагатьсяне только на животе и на внутренней поверхности бедер. Они могут располагатьсяв перианальной области, на коже наружных половых органов и их изъязвление с последующим рубцеванием может привести к самым тягостным последствиям. В медицинской литературе можно найти работы, в которых описываются такие осложнения венерической лимфогранулемы, как полное зарощение прямой кишки, деформация влагалища.
Диагноз заболеванияставится согласно тем же трем критериям, что и при шанкроиде.
Лечение венерической лимфогранулемы это прием антибиотиков (доксициклин, азитромицин и другие)в течение 3-4 недель и будет достигнуто полное излечение.
Донованоз
Синонимы этого заболевания язвенная гранулема половых органов, паховое изъязвление, пятая венерическая болезнь.
Инкубационный период донованозавесьма вариабелен и может колебаться от нескольких дней до 3-6 месяцев. Клинические проявления довольно однообразны и однотипны. Заболевание начинается с формирования на месте проникновения возбудителя плоской едва выступающей над уровнем окружающей кожи папулы, которая медленно, но неуклонно увеличивается в размерах, с одновременным изъязвлением в центральной части. Это процесс может протекать длительное время, иногда годами. Фото донованоза вы можете посмотреть в моем видео.
В месте с тем лечение довольно простое нужно только своевременно поставить диагноз. Применяются антибиотики, например цефаоспорины.
Напоминаю вам, что вы так же можете задать мне личный вопрос на почту в моем блоге, в разделе индивидуальные консультации.
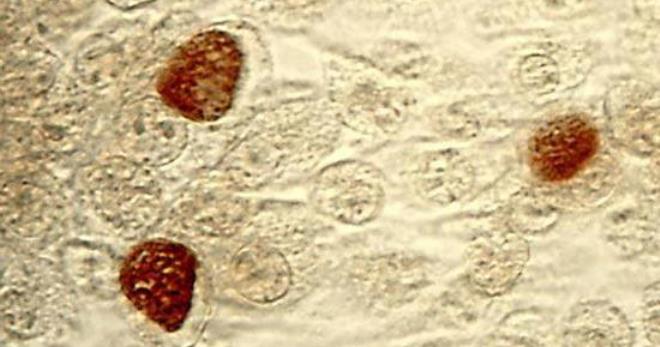
Венерическая лимфогранулема относится к специфическим инфекциям. Чаще заболевание встречается у молодых людей 20–30 лет, ведущих активную половую жизнь. Однако в редких случаях передача инфекции возможна и через предметы гигиены.
Венерическая лимфогранулема – что это?
Второе название инфекции – четвертая венерическая болезнь. Провоцируется она рядом хламидий, отличным от тех, что вызывают известный хламидиоз гениталий. Однако механизм проникновения в организм человека схож. Преимущественным для такого заболевания является половой путь. При этом врачи не исключают возможность проникновения возбудителя через предметы гигиены (бытовой путь).
Исследования установили, что венерический лимфогранулематоз провоцируется тремя серотипами хламидий: L1, L2, L3. Чтобы заболевание развилось, необходимо, чтобы возбудитель проник через поврежденные слизистые оболочки и кожные покровы. В дальнейшем хламидия достигает лимфатических путей, в результате развивается лимфангит, лимфаденит. Эти нарушения являются начальными стадиями патологии, прогрессирование которой приводит к появлению характерных симптомов, клинической картины. Первые признаки появляются спустя 3–10 суток с момента инфицирования.
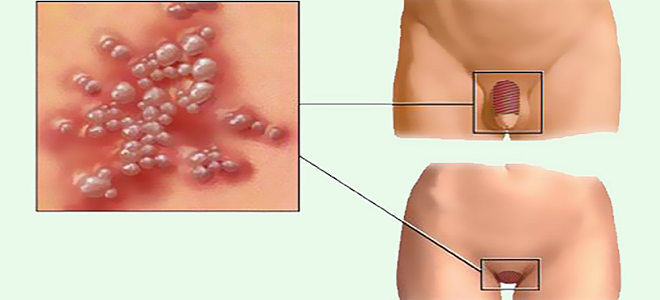
Хламидийная лимфогранулема возникает в результате полового контакта. Этот путь проникновения является основным. Однако венерологи не исключают возможность заражения через предметы гигиены, обихода, которыми ранее пользовался носитель инфекции. При этом стоит отметить, что лимфогранулема образуется непосредственно на месте внедрения возбудителя в организм. Так, при нестандартном половом акте возможны:
- вагинальные;
- оральные;
- анальные гранулемы.
Венерическая лимфогранулема – симптомы
С момента попадания возбудителя в организм и до того, как разовьется паховый лимфогранулематоз, проходит до 10-ти суток. У представителей мужского пола на головке члена появляется небольшой бугорок, который со временем увеличивается. У женщин венерическая лимфогранулема, фото расположено ниже, локализуется на половых губах и во влагалище. При нестандартных половых связях венерическая лимфогранулема может образовываться:
- на языке;
- на пальцах рук;
- в прямой кишке.
Сперва на месте занесения инфекции появляются пузырьки, маленькие эрозии, язвочки. Они не доставляют дискомфорта и боли. Происходит увеличение лимфоузлов (паховых, шейных, подчелюстных). По мере распространения инфекции по всему организму ухудшается общее самочувствие. Пациенты предъявляют жалобы на:
- головную боль;
- тошноту;
- рвоту;
- повышение температуры.
При локализации в прямой кишке возможны:
- выделения из заднего прохода;
- боли в прямой кишке;
- зуд в анальной области.
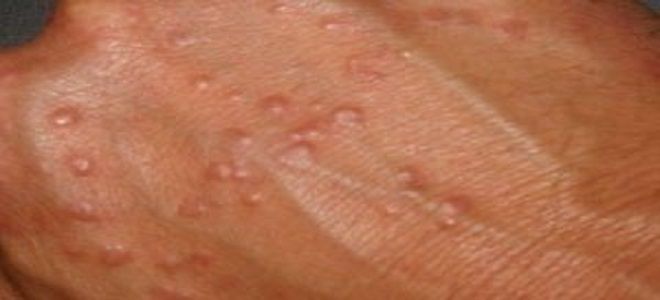
Венерический лимфогранулематоз – диагностика
Хламидийная венерическая лимфогранулема диагностируется на основании клинической картины, симптоматики. Однако для подтверждения диагноза врачи используют лабораторные методы:
- микроскопическое исследование отделяемого;
- ИФА;
- ПЦР.
При диагностике этого заболевания исключаются другие инфекции со схожей симптоматикой:
- сифилис;
- лимфогранулематоз;
- мягкий шанкр;
- туберкулез кожи.
Безошибочно определить болезнь Дюрана-Николя-Фавра (хламидийную лимфогранулему) можно с помощью внутрикожной пробы – реакции Фрея. Аллерген для проведения анализа готовят из отделяемого из бубонов, язв. Для проведения пробы берут по 0,1 мл контрольного (без возбудителя) и специфического антигенов, которые вводят внутрикожно в сгибательные поверхности предплечья. Результаты пробы оценивают спустя 48 часов.
Анализ считается положительным, когда на месте введения образуется папула размером 5 мм в диаметре и больше. При этом размер эритемы вокруг места введения не учитывают. Реакция Фрея при лимфогранулеме, по статистике, подтверждает диагноз практически в 75 % случаев, поэтому метод принято считать высоко нормативным. Проба может проводиться на любой стадии болезни.

Венерический лимфогранулематоз – лечение
Лечение венерической лимфогранулемы – длительный процесс. Терапия всегда проводится комплексно и направлена на подавление роста и размножения хламидий, облегчение самочувствия пациента. Алгоритм лечения составляется индивидуально, с учетом стадии заболевания, наличия сопутствующих патологий, возраста. Основу терапевтических мероприятий составляет прием антибактериальных препаратов. Дозировка, кратность приема устанавливаются индивидуально. Среди используемых препаратов для терапии венерической лимфогранулемы:
Продолжительность приема зависит от времени начала лечения, степени поражения организма, состояния иммунной системы пациента. В большинстве случаев терапевтический процесс длится 3–5 недель. Периодически проводятся диагностические исследования, определяющие присутствие или отсутствие хламидий в организме. При несоблюдении выданных врачом рекомендаций, назначений возможен рецидив.

Венерическая лимфогранулема – инфекция, поражающая лимфоузлы и кожу. Регионами распространения данного заболевания являются тропические регионы: в основном страны Южной Америки, Африки, Юго-Востока Азии, Индии.
В Европейских странах и в России такие случаи не имеют массового характера и являются привозными. Возбудитель инфекции – Clamydia trachomatis (не следует ее путать с хламидией, провоцирующей хламидиоз).
Пути заражения
Попадание и развитие в человеческом организме возбудителя ведет к поражению лимфоузлов зачастую тазовой, бедренной или пазовой зоны. Хламидия попадает в организм через слизистые оболочки и поврежденный кожный покров. Лимфогранулема у мужчин зачастую появляется после полового акта с носителем инфекции. В основном болеют этим заболеванием мужчины, которые живут регулярной половой жизнью. Причем инфицироваться могут как гетеро так и гомосексуальные партнеры.
ВОЗ приводит статистику, что 6% из всех венерических заболеваний приходится на лимфогранулему. Интенсивное усиление коммуникаций в последние годы приводят к расширению географии распространения этого заболевания.
Симптомы и течение болезни

После попадания Clamydia trachomatis в организм до проявления первых признаков лимфогранулемы проходит обычно 3-12 дней. Но бывает, что инкубационный период растягивается до полутора месяца. Разделяют 3 стадии данного заболевания у мужчин. После инкубационного периода наступает 1 стадия.
В области попадания хламидии начинают появляться пузырьки. Они бывают единичными или множественными. Через короткое время они лопаются и на их месте образуются эрозии и язвочки.
У больного может наблюдаться фебрильное повышение температуры тела на протяжении нескольких дней и появляться признаки интоксикации. Человека может знобить, он может ощущать общую слабость, боль в мышцах и суставах. Наблюдается увеличение печени и селезенки.
Приблизительно через 2 месяца после первичных проявлений заболевания наступает вторая стадия. Для нее характерно появление реакции лимфатической системы. У 65% пациентов наблюдается одностороннее увеличение лимфоузлов. Кожный покров на месте выступающих узлов покрасневший, с легким отеком. Они болезненные, и со временем происходит их спаивание с кожей. Они могут нагнивать, этот гной прорывается через кожу и на месте прорыва образовывается рубец.

В это время колонии хламидий разносятся по организму лимфатическую систему в кровь. На теле у человека может появиться аллергическая сыпь. Распространяясь по организму, инфекция вызывает общее ухудшение самочувствия, головные боли, повышение температуры. Часто нарушается пищеварение.
Как избежать такой болезни, как лекарственный гепатит, если к этому есть предпосылка?
А о симптомах алкогольного гепатита вы можете прочесть тут: нужно не только бросить пить!
Осложнения венерической хламидийной лимфогранулемы
Если мужчина не начал лечение на второй стадии венерической лимфогранулемы, то это приводит к большим осложнениям. Колонии хламидий распространяются на внутренние органы, размножаются и провоцируют нарушение их работоспособности.
Могут развиться заболевания:
При нарушении лимфатического оттока , застое лимфы может развиваться слоновость органов – обезображивание в результате увеличения кожного покрова и подкожных клеток органов. Ткани разрастаются, образовываются сайки и рубцы.
Осложнения поздних этапов заболевания:
- слоновость половых органов;
- сужение прямой кишки и мочеиспускательного канала;
- спайки между органами;
- заращивание уретры.
Диагностика

Поскольку клиника венерической лимфогранулемы на первом этапе очень похожа на признаки других заболеваний (герпеса, сифилиса, туберкулеза кожи), то нужно провести дифференциальную диагностику для более точного диагноза. Для начала требуется консультация дерматовенеролога.
При лабораторном исследовании могут возникнуть проблемы, поскольку может возникать перекрестная реакция с другими видами хламидий. Обнаружить возбудителя под микроскопом нельзя за счет его микроскопичности. Поэтому в начальной стадии используют серологические методы, выявляющие антитела к инфекции. На более поздних этапах делают бактериологическое исследование материала из района поражения. Одним из самых точных современных методов диагностики является ПЦР.
Лечение
Лечение проводят в кожвендиспансере или в стационаре. Все зависит от тяжести заболевания и от стадии. Основными средствами для лечения венерической лимфогранулемы у мужчин являются антибиотики. Обычно это препараты доксициклина (2 раза в день по 100 мг, принимать 21 день), и эритромицина (2 раза в день по 500 мг, принимать 7 дней). Параллельно врачом назначается курс иммуностимуляторов и витамины.
Местное лечение заключается в нанесении мазей с антибиотиками (эритромициновая, тетрациклиновая). В сильно запущенных случаях может потребоваться хирургическое вмешательство. Вскрываются пораженные лимфоузлы и устанавливается дренаж.
Если у больного есть открытые язвы, то необходимо каждый день менять белье, кипятить и обязательно гладить.Пройдя полный курс лечения, нужно еще несколько месяцев наблюдаться у специалистарегулярно сдавать анализы для контроля состояния.
Использовать народные методы лечения при лимфогранулеме неэффективно. Если отказаться от назначенного врачом курса и лечиться травами, то тяжелые осложнения неизбежны.
Профилактика
Профилактика заболевания такая же, как и при других ЗППП:
- избегать случайных половых связей;
- пользоваться презервативами.
Во время инкубационного периода возможна профилактика (профилактическое лечение), которая способна предотвратит прогресс лимфогранулемы. Обмывание половых органов антисептиком (Мирамистином, Гибитаном) после полового акта не самый надежный метод профилактики, и не дает гарантии того, что человек не заболеет, но как дополнительную меру защиты его можно использовать.
Венерическая лимфогранулема при своевременном обращении к врачу и диагностике вполне благоприятно вылечивается. После перенесения заболевания у человека остается стойкий иммунитет.
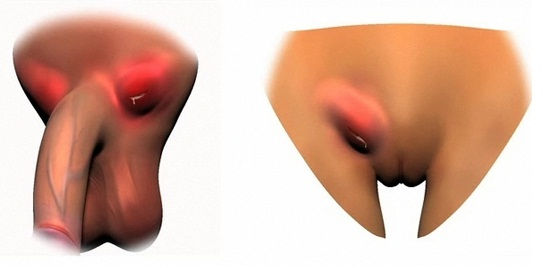
Дополнительная иллюстрация: пример того, как выглядит венерическая лимфогранулема на телах мужчины и женщины 
А здесь написано о том, чем опасен вирусный гепатит F.
Венерические заболевания
Общее описание
Венерический лимфогранулематоз (паховый лимфогранулематоз) — это хроническое гнойно-воспалительное поражение лимфоузлов и мягких тканей урогенитальной области, вызванное хламидиозной инфекцией. Заболевание распространено по преимуществу в странах Южной Америки, Африки, Юго-Восточной Азии, в портовых центрах Европы. В России появление случаев заболевания связывают с развитием международных деловых связей и туризмом. Данное заболевание распространено среди лиц, практикующих активный секс, в возрастной группе от 20 до 40 лет. Главным образом это моряки, военнослужащие, гомосексуалисты, путешественники. Лица мужского пола болеют чаще женщин.
Инфекционным патогеном данного заболевания является бактерия Chlamydia trachomatis. Она считается самым агрессивным представителем хламидий. Размножается в мочевыделительной и половой системах, но способна существовать в других органах и тканях. Венерический лимфогранулематоз распространяется половым путем, контактный путь передачи казуистичен. Заражение случается как от больного человека, так и от инфекционного, сквозь слизистую оболочку, либо травмированный кожный покров генталий. У лиц мужского пола внешние признаки заболевания появляются в более ранние сроки, нежели у женщин. Поэтому женщины представляют большую опасность в эпидемиологическом плане: они могут заражать партнеров, не зная, что инфицированы сами. Инкубация возбудителя в организме человека длится от 5-ти дней до 3-х недель, иногда — до нескольких месяцев. Заболевание оставляет после себя стойкий иммунитет, что исключает повторное заражение.
Симптомы венерического лимфогранулематоза
Клинические проявления венерического лимфогранулематоза укладываются в три периода:
- Первичный период начинается с появления язвочек или эрозий, которые локализуются у мужчин на головке пениса, в мочеиспускательном канале, коже паховой области, а у женщин — на вульве, во влагалище, шейке матки. Нетрадиционные формы половых контактов ведут к появлению очагов поражения на губах, языке, в прямой кишке, на пальцах. Спустя несколько дней после манифестации заболевания, происходит частичное увеличение лимфоузлов.
- К концу 2-3-й недели, после исчезновения первичных образований, болезнь переходит во вторичный период: регионарные лимфоузлы становятся плотными, сращиваются друг с другом, появляется их болезненность. В области паха образуется плотный бугристый конгломерат диаметром до 6-8 см с участками нагноения. По ходу развития воспаления с последующей гнойной деструкцией лимфоузлов случается вскрытие патологических очагов с выделением значительного количества гноя. У лиц женского пола и мужчин-гомосексуалистов после анального сношения развивается так называемый первичный анальный аффект. Вторичный период длится несколько месяцев или даже лет.
- О третичном периоде болезни речь идет через 1-2 года от ее начала при условии отсутствия адекватного лечения. Для этого периода характерны тяжелые деструктивные нарушения, которые помимо регионарных лимфоузлов, развиваются в печени и селезенке. Манифестный признак третичного периода — генитоаноректальный синдром, начинающийся с болей в промежности тянущего характера и незначительных гнойно-геморрагических выделений из ануса. Опасность данного периода заключается в развитии свищевых поражений области малого таза и гениталий.
Генитоаноректальный синдром чреват генерализацией инфекции, что обычно приводит к жизнеугрожающим поражениям ЦНС, сердца, легких, а также кожи, глаз и других органов.
Диагностика венерического лимфогранулематоза
Проводят бактериологический посев отделяемого: уретрального, вагины, прямой кишки; пунктата лимфоузла. Проводят ПЦР-исследование на хламидии, ИФА и РИФ. Производят биопсию лимфоузла. Необходимы консультации гинеколога, уролога, проктолога, лимфолога; УЗИ органов малого таза, УЗДГ лимфатических сосудов малого таза.
Лечение венерического лимфогранулематоза
Для лечения широко применяют антибиотики группы макролидов, тетрациклины, сульфаниламидные препараты. Курс приема антибиотиков и сульфаниламидов должен быть не менее 3-х недель. Проводится иммунотерапия, витаминотерапия, местно применяется тетрациклиновая мазь. Воспалительно измененные лимфоузлы зачастую требуют их вскрытия и дренирования хирургическим путем. При наличии выраженных фиброзных изменений эффективны инъекции лидазы, стекловидного тела или алоэ. На время лечения следует отказаться от употребления алкоголя, он снижает его эффективность. При гнойных выделениях из язв рекомендуется ежедневная смена нательного и постельного белья с последующей термической обработкой. В большинстве случаев проведенное лечение заканчивается выздоровлением больного. Но после курса лечения необходимо наблюдаться у врача до полной редукции всей клинической симптоматики и нормализации результатов анализов.
Имеются противопоказания. Необходима консультация специалиста.


- Доксициклин (бактериостатический антибиотик из группы тетрациклинов). Режим дозирования: внутрь, взрослым 100 мг 2 раза в сутки в течение 3-х недель.
- Эритромицин (бактериостатический антибиотик из группы макролидов). Режим дозирования: внутрь, взрослым 500 мг 4 раза в сутки в течение 3-х недель.
Рекомендации
Рекомендуется консультация дерматовенеролога.
Читайте также:



