Может ли болезнь печени показать вич
Достаточно популярное осложнение, которое встречается при ВИЧ инфекции – это поражение печени. Возникает по причине действия разного рода возбудителей (вирусных, грибковых, бактериальных, протозойных), а также вследствие приема лекарств и распространения новообразований (Саркома Капоши, лимфомы и иные злокачественные образования).
Самые опасные для печени периоды начинаются на последней стадии ВИЧ – СПИДе. Осложнения, в этом случае, практически приобретают необратимый характер, из-за чего может незамедлительно наступить цирроз печени. При ВИЧ инфекции, а именно на начальных ее стадиях, следует придерживаться строгой терапии при малейших отклонениях в работе этого органа. Очень важно с момента появления первых признаков болезни, немедленно обратиться за помощью к доктору.
В наше время, особенно после того, как появились лекарства, имеющие антиретровирусный эффект, у больных начались проблемы с печенью. При ВИЧ инфекции, в ходе терапии, поражение природного фильтра организма может осуществляться бессимптомно. Только проведение тщательных анализов и обследований поможет выявить отклонения на раннем этапе. Использование антиретровирусных средств в лечении способствует ухудшению ситуации с протеканием гепатита С. Среди подобных препаратов первое место занимает Ритонавир, вызывающий серьезные осложнения. Такой патологический процесс в медицинской морфологии называют лекарственным гепатитом. Особая опасность его стремительного развития наблюдается у 90% людей, которым поставлен диагноз СПИД.
В некоторых случаях, чтобы остановить разрушение органа, врач на время может отменить сильнодействующие препараты, и назначить биопсию. Это поможет точно определить причину поражения и назначить эффективное лечение печени при ВИЧ.
Кроме лекарственного гепатита у людей-носителей вируса иммунодефицита может диагностироваться и гепатит А. Этот вид вирусного проявления не бывает хроническим и легко поддается симптоматической терапии.

Куда более опасен гепатит В. Он передается половым путем или парентерально (через нестерильные иглы шприцов). Как показывает медицинская практика, носителями этого вируса являются около 15% больных СПИДом. Одновременно с гепатитом В может развиваться и гепатит D (гепатотропный вирус, который содержит РНК).
Довольно часто у ВИЧ-инфицированных людей диагностируется наличие вируса гепатита С. Врачи рекомендуют применять методы терапии этого проявления во всех случаях, когда это возможно, поскольку дальнейшее течение патологического процесса может привести к циррозу печени. ВИЧ позитивные люди могут столкнуться с опасностью полного приостановления функциональности этого органа.
К сбоям в работе печени ВИЧ-инфицированных людей могут привести:
- Цитомегаловирусная инфекция.
- Вирус Эпштейна-Барра.
- Герпетический гепатит.
- Сальмонелез.
- Атипичные микобактерии.
- Протозойные инфекции (пневмоцистная диффузная пневмония, криптоспоридиоз, микоспоридиоз).
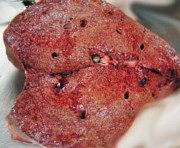
По мере прогрессирования иммунодефицита у ВИЧ-позитивных людей сильно повышается опасность проявления симптомов туберкулеза. Поражение печени при этом может возникнуть в результате возникновения милиарного туберкулеза. Характерным признаком развития болезни является наличие абсцессов и гранулем. В результате этого может возникнуть печеночная недостаточность.
Многие пациенты часто спрашивают о том, возможна ли пересадка печени при ВИЧ инфекции? Трансплантация этого органа вполне возможна, но при отсутствии ряда противопоказаний (пневмония, острый пиелонефрит, сепсис, онкозаболевания, кардиореспираторная патология). Проводится пересадка теми же методами, что и ВИЧ-негативному человеку.
Терапевтический архив, 2002. Т. 74, №11.
В. И. Шахгильдян, А. В. Кравченко, Ю. Г. Пархоменко, О. А. Тишкевич, В. В. Серова, Б. М. Груздев.
Центральный научно-исследовательский институт эпидемиологии МЗ РФ (директор — акад. РАМН В. И. Покровский),
Инфекционная клиническая больница №2 (главный врач В. А. Мясников), Москва.
В настоящее время исследования по проблеме патологии печени у больных в абсолютном большинстве случаев посвящены изучению вирусных гепатитов В, С, D в данной группе лиц [1, 2, 3]. Вместе с тем, учитывая все возрастающее количество больных имеющих глубокую иммуносупрессию и страдающих различными оппортунистическими заболеваниями, особый интерес представляют поражения печени у этих пациентов, не связанные с вирусами гепатитов.
служило определение спектра и частоты поражения печени, а также клинических, лабораторных, инструментальных и морфологических особенностей печеночной патологии при вторичных заболеваниях у больных
В период с января 1991 г. по март 2002 г. под нашим наблюдением находились 59 больных на стадии вторичных заболеваний, 3В (СПИД), у которых имело место поражение печени, обусловленное оппортунистическими инфекциями и опухолями. При неоднократном исследовании сыворотки крови данных пациентов иммуноферментным методом и методом ПЦР маркеры вирусных гепатитов В, С, D обнаружены не были. Во всех случаях инфицирование ВИЧ произошло при сексуальных контактах. Возраст пациентов колебался от 21 до 54 лет (средний возраст составил 35,8 + 1,5 лет), мужчин было 57, женщин — 2.
В 57 случаях заболевание закончилось летальным исходом, и характер поражения печени был подтвержден гистологическими исследованиями с окраской препаратов гематоксилином и эозином,
Наибольшую группу больных имевших поражение печени, составили пациенты, страдавшие генерализованным туберкулезом (25 человек, 42.4% от общего количества больных с печеночной патологией). Среди всех умерших больных туберкулезом поражение печени имело место в 26.3% случаев, в том числе, при генерализованной форме заболевания — 80.6% случаев. У большинства больных имели место милиарные поражения печени, с наличием мелких просовидных бугорков (гранулем). В двух случаях туберкулеза при наличии глубокой иммуносупрессии, были выявлены крупноочаговые изменения в органе, причем не в виде гранулем, а в форме обширных очагов казеозного некроза со скоплением большого количества возбудителя в них. В семи случаях мы наблюдали острейший туберкулезный сепсис, который был представлен многочисленными мелкими очагами некроза в печени с большим количеством микобактерий в них.
Туберкулез печени морфологически характеризовался значительным объемом поражения паренхимы, выраженной эксудативно-альтеративной реакцией, слабой пролиферативной реакцией и казеозом регионарных лимфатических узлов в области ворот печени. Масса печени была в пределах от 1450 до 1600 г.
Клинические проявления, обусловленные собственно поражением печени, при туберкулезе были скудны. Наряду с характерными для туберкулезной инфекции симптомами интоксикации (повышение температуры до 39.0 — 39.5, потливость, ознобы) имело место увеличение печени в пределах 2 — 6 см ниже края правой реберной дуги, у ряда пациентов — увеличение селезенки. Желтуха была лишь у двух больных.
При проведении УЗИ органов брюшной полости у всех больных отмечали увеличение печени с диффузными изменениями в паренхиме различной степени. В двух случаях на этом фоне определяли очаговые изменения: у одного пациента — единичный очаг повышенной эхогенности с ровным контуром, у второго — множественные очаги пониженной эхогенности размерами от 6 до 9 мм в диаметре. Селезенка у большинства больных была увеличена с диффузными изменениями в паренхиме. У двух пациентов имели место множественные, мелкие очаги пониженной эхогенности, у одного — множественные кальцинаты до 3 — 4 мм в диаметре.
Средние уровни активности АсАТ и АлАТ у больных туберкулезом составили соответственно (у здоровых лиц до 40 МЕ/л), уровни ЩФ и ГГТ — соответственно (контроль ЩФ 76.5 и ГГТ — 9.8). Максимальные цифры билирубина составили 72 мкмоль/л — связанная фракция и 48 мкмоль/л — свободная. В ряде случаев выявляли гиперглобулинемию, отражающей наличие хронической инфекции и печеночных гранулем [4].
Среднее количество в данной группе больных было 117+38 кл/мм 3 (у здоровых лиц —
Цитомегаловирусное поражение печени имело место у 10 пациентов (16.9%). Среди умерших больных, страдавших манифестной поражение печени было установлено в 10.8% случаев. При морфологическом исследовании печени выявляли гигантоклеточный метаморфоз гепатоцитов, купферовских клеток, синусоидальных клеток эндотелия артериол и эпителиоцитов желчных протоков, а также — распространенные очаги некрозов и разрастания соединительной ткани. В ряде случаев отмечали лимфогистиоцитарную инфильтрацию портальных трактов, формирование гранулем вокруг погибших гигантских клеток, наличие цитомегалоклеток в эндотелии развлетвлений воротной вены и развитие гранулематозного гепатита. Масса печени не была существенно увеличена и составляла от 1500 до 1600 г.
У больных СПИДом достаточно часто осложняется склерозирующим холангитом, папиллярным стенозом, стриктурой общего желчного протока и некалькулезным холециститом [5, 6]. В нашем исследовании в двух случаях цитомегаловирусного гепатита мы диагностировали поражение желчевыводящих путей.
Печеночная патология у наблюдаемых нами больных всегда была лишь одной из форм генерализованной Факт поражения печени в большинстве случаев устанавливали лишь при посмертном исследовании. Клинические проявления собственно гепатита у большинства больных были неяркими. Желтуху отмечали лишь в двух случаях. При пальпации живота выявляли умеренное увеличение печени, в 2/3 случаях — увеличение селезенки. У трех человек имели место носовые кровотечения.
По данным УЗИ у всех пациентов отмечали увеличение печени с диффузными изменениями в паренхиме, у трети из них в области ворот печени по ходу сосудов и желчного протока имели место крупные одиночные очаги повышенной эхогенности с неровным контуром, размерами в диаметре (рис. 1). В одном случае были выявлены многочисленные очаги пониженной эхогенности с зоной повышения эхогенности в центре, с неровными, но четкими контурами, размерами в диаметре. У половины пациентов зафиксировано увеличение селезенки, причем, в двух случаях имела место выраженная спленомегалия с диффузными изменениями в паренхиме.
Средние уровни активности АсАТ и АлАТ у больных ЦМВИ были равны соответственно, а уровни ЩФ и ГГТ — Максимальные цифры билирубина составили 139.2 мкмоль/л — связанная фракция и 62.4 мкмоль/л — свободная.
При сочетанном поражении цитомегаловирусом паренхимы печени и желчевыводящих путей, имела место стойкая умеренно выраженная желтуха, приступообразные боли в верхней части живота, тошнота, диарея. Печень была значительно увеличена (до + 7 см от правого края реберной дуги), уплотнена, чувствительная при пальпации. В этих случаях уровни активности ЩФ и ГГТ достигали максимальных значений: 2160 МЕ/л и 1827 МЕ/л, соответственно.
Количество у больных ЦМВИ было крайне низким и в среднем составило
У четырех пациентов (6.8%) поражение печени имело токсоплазменную этиологию. Среди больных токсоплазмозом патология печени была выявлена в 17.4% случаев. При морфологических исследованиях обращало на себя внимание большое количество токсоплазменных цист в синусоидах и паренхиме печени среди фокусов коагуляционных некрозов (рис. 2). При токсоплазменном гепатите могли формироваться гранулемы. Все случаи поражения печени нами установлены посмертно. При жизни больных лишь у одного отмечали иктеричность склер, увеличение печени было небольшим, нарушения функции органа отсутствовали или оставались не резко выраженными. Максимальные цифры активности АсАТ — 320 МЕ/л, АлАТ — 230 МЕ/л, ЩФ — 540 МЕ/л, ГГТ — 230 МЕ/л. Повышения уровня билирубина в крови не отмечали. У больных при УЗИ выявляли увеличение печени с диффузными изменениями в паренхиме. В одном случае имели место множественные очаги повышенной эхогеннности с ровными четкими контурами, размерами от 1.5 до 5.5 см в диаметре (рис. 3).
Количество в крови пациентов находилось в пределах от 10 до 50 кл/мм 3.
Поражение печени грибами представляет собой одно из проявлений генерализованного микоза. У двух наблюдаемых нами пациентов (3.4%) патология печени была связана с криптококкозом и характеризовалась большой площадью поражения органа, наличием множества молодых форм криптококка и слабо выраженной воспалительной реакцией. В одном наблюдении (1.7%) имела место генерализованная кандидозная инфекция с гранулематозом и микроабсцессами печени.
Количество у пациентов грибковым поражением печени колебалось в пределах Уровни АсАТ и АлАТ у пациентов были повышены умеренно Уровень билирубина в крови находился в пределах нормы.
Патология печени, обусловленная атипичным микобактериозом, была выявлена у двух больных (3.4%). При гистологических исследованиях в портальных трактах печени выявляли скопления гистиоцитов, в цитоплазме которых при окраске по методу определяли большое количество микобактерий. Количество у больных было менее 50 кл/мм 3 .
Кроме того, у четырех пациентов (6.8%) нами зарегистрирован гранулематозный гепатит не установленной этиологии.
Среди патологий, приводящих к поражению печени, нередко встречаются онкологические заболевания [7]. Данную группу составили 11 пациентов (18.6%). У четырех из них была диагностирована висцеральная форма саркомы Капоши с поражением обеих долей печени. Кроме того, имели место холангиоцеллюлярный рак печени с прорастанием стенки желчного пузыря и метастазами в лимфоузлы ворот печени (1 случай), гепатоцеллюлярная карцинома (1), недифференцированный рак печени (1), рак желудка с метастазами в печень (1), рак легкого с метастазами в печень (1), лимфоцитарная лимфосаркома с метастазами в печень (1), лимфогранулематоз с очаговыми и диффузными поражениями печени (1). У одного пациента наблюдали одновременное метастатическое и цитомегаловирусное поражение органа. На аутопсии при раке печени обращало на себя внимание резкое увеличение ее массы, которая находилась в пределах от 2 до 3.5 кг. Клиническая картина, обусловленная поражением печени, у больных онкологическими заболеваниями была более яркой, по сравнению с пациентами иных групп. Имели место желтуха, значительное увеличение и уплотнение печени, болезненность ее при пальпации, носовые кровотечения. Данные симптомы сочетались с лабораторными признаками нарушения печеночных функций (синтеза белков, факторов свертывания крови). У двух больных с раком печени развилась печеночная недостаточность. В тоже время, средние уровни АсАТ и АлАТ у онкологических больных были ниже, чем у пациентов с вторичными инфекциями соответственно, среди патологий, приводящих к поражению печени, нередко встречаются онкологические заболевания [7]. Данную группу составили 11 пациентов (18.6%). У четырех из них была диагностирована висцеральная форма саркомы Капоши с поражением обеих долей печени. Кроме того, имели место холангиоцеллюлярный рак печени с прорастанием стенки желчного пузыря и метастазами в лимфоузлы ворот печени (1 случай), гепатоцеллюлярная карцинома (1), недифференцированный рак печени (1), рак желудка с метастазами в печень (1), рак легкого с метастазами в печень (1), лимфоцитарная лимфосаркома с метастазами в печень (1), лимфогранулематоз с очаговыми и диффузными поражениями печени (1). У одного пациента наблюдали одновременное метастатическое и цитомегаловирусное поражение органа. На аутопсии при раке печени обращало на себя внимание резкое увеличение ее массы, которая находилась в пределах от 2 до 3.5 кг. Клиническая картина, обусловленная поражением печени, у больных онкологическими заболеваниями была более яркой, по сравнению с пациентами иных групп. Имели место желтуха, значительное увеличение и уплотнение печени, болезненность ее при пальпации, носовые кровотечения. Данные симптомы сочетались с лабораторными признаками нарушения печеночных функций (синтеза белков, факторов свертывания крови). У двух больных с раком печени развилась печеночная недостаточность. В тоже время, средние уровни АсАТ и АлАТ у онкологических больных были ниже, чем у пациентов с вторичными инфекциями соответственно, p 3 .
1. Блохина Н. П. Клинические аспекты гепатита С Вирусные гепатиты, инф. бюллетень, 2001. №2 (12).
2. Канестри В. Г. Комбинированная противовирусная терапия хронического гепатита С у больных Дис. …канд. мед. наук. М.: 2001.
3. Munoz S., Castilio J., Tellez M. et al. Mortality due to hepatopathy in HIV patients European Conference on clinical aspects and treatment of Athens 2001. Book of Abstracts, Abs. p. 275, page 175.
4. Шерлок Ш., Дули Дж. Заболевания печени и желчных путей: Практич. Рук.: Пер. с англ. / Под ред. З. Г. Апросиной, Н. А. Мухина. — М.: Гэотар Медицина, 1999.
5. Dieterich D., Poles M., Lew E. Ganciclovir treatment of gastrointestinal infection caused by CMV in patients with AIDS // Rev. Infect. Dis. 1996. V. 10.
6. Dieterich D., Poles M., Lew E. et al. Results of 452 liver biopsises in patients seropositive for HIV // Hepatology. 1992. V. 98.
7. Кравченко А. В., Рослый И. М., Сереброская Л. В. и др. Этиологическая структура и особенности поражений печени у больных Тер. архив, 1997. Т. 69, №11.
8. Шахгильдян В. И., Шипулина О. Ю., Каражас Н. В. и др. Лабораторная диагностика цитомегаловирусной инфекции пациентов // Эпид. и инф. болезни, 2001. №1.
Цель исследования. Определение спектра и частоты поражения печени, клинических, лабораторных и морфологических особенностей печеночной патологии при вторичных заболеваниях у больных
Материалы и методы. С 1991 по 2002 гг. наблюдали 59 больных имевших поражение печени, обусловленное оппортунистическими инфекциями и опухолями. Проводили биохимический анализ крови пациентов, определяли показатели системы иммунитета, исследовали кровь, биопсийные и аутопсийные материалы для выявления ДНК CMV, T. gondii, M. tuberculosis (ПЦР). Проводили пункционную биопсию печени, УЗИ органов брюшной полости. В 57 случаях заболевание закончилось летальным исходом, и характер поражения печени был подтвержден морфологическими исследованиями.
Результаты. Среди всех больных с поражением печени туберкулезная этиология процесса выявлена в 42.4%, ЦМВ — 16.9%, токсоплазменная — 6.8% случаев. У трех пациентов печеночная патология была связана с грибковой инфекцией. Злокачественные опухоли в печени имели место в 18.6% случаев. Клиническая картина, обусловленная патологией печени, у большинства пациентов была стертая и не соответствовала масштабу морфологических изменений в органе, часто обширных, с явлениями фиброза и некроза. Выявляемые при УЗИ очаги в печени наиболее часто имели место у больных ЦМВИ, токсоплазмозом и при наличии злокачественных опухолей в органе. Изменение уровней биохимических параметров крови пациентов было умеренным. У лиц с отмечено значительное повышение активности ГГТ и ЩФ.
Заключение. У больных помимо вирусных гепатитов В, С, D, наиболее часто поражение печени обусловлено туберкулезом, ЦМВИ, токсоплазмозом. Значительная доля в этиологической структуре поражения печени принадлежит онкологическим заболеваниям. Развитие у больного гепатита, не связанного с вирусами В, С, D или приемом лекарственных средств, является критерием генерализованного патологического процесса, свидетельствующего о наличии у пациента поздней стадии со снижением количества менее 100 кл/мм 3 .
Ключевые слова: оппортунистические заболевания, поражение печени.

Распространенность ВИЧ-инфекции в СНГ постепенно снижается, а число людей в России продолжает расти. Заболевание диагностируется с опозданием, и лечение начинается только тогда, когда инфекция прогрессировала до последней стадии — СПИДа.
ВИЧ — это хроническое, медленно прогрессирующее заболевание, которое плавно разрушает иммунную систему организма. Вирусом можно заразиться через половую передачу, в инфицированной крови человека — чаще всего путем инъекции одним шприцем и иглой, а ребенок может наследовать его от матери во время беременности, родов или грудного вскармливания.
Как правило, в период 1 — 2 недели после заражения, это вирус очень быстро распространяется по организму. Большинство пациентов в это время наблюдали первые признаки болезни, которыми часто пренебрегают — потому в этот период заболевание имеет наиболее распространенные симптомы, характерные для других заболеваний. На этом этапе иммунная система организма пытается вырабатывать специфические антитела для борьбы с этим вирусом, но не может его уничтожить.
После этого следует период, когда никаких признаков заболевания не наблюдается. Латентный период может длиться от нескольких месяцев до нескольких лет, в результате пациент не знает, что он является носителем вируса, не инициирует соответствующее лечение и легко может заразить других.
После латентного периода пациент начинает испытывать определенные симптомы, а ВИЧ постепенно переходит на последний этап — СПИД. На этом этапе организм уже не в состоянии бороться с болезнями и инфекциями, а основное заболевание дополняет другие серьезные диагнозы, включая рак. Болезнь прогрессирует быстро, и человек умирает.
Чтобы своевременно диагностировать заболевание, важно провести соответствующий тест. Это можно сделать бесплатно и анонимно в крупных городах. Если у вас был незащищенный половой акт, или вы принимали наркотики (через иглу) или у вас есть еще одна причина подозревать что вы могли заразиться, лучше лишний раз перестраховаться.
1.Лихорадка
Одним из первых симптомов вируса может быть умеренная лихорадка, при этом температура тела чаще всего не превышает 38 градусов по Цельсию. Вирус попал в кровоток и быстро размножается, что приводит к воспалительной реакции. Другие признаки: усталость, увеличенные лимфатические узлы и воспаление горла также могут наблюдаться в это время.
2. Усталость
Реакция организма на воспалительный процесс — усталость и сонливость. Этот симптом может возникать в начале заболевания, но часто усталость не выражается в этот период — истощение и одышка, даже при небольшой физической активности, обычно ощущаются при прогрессировании заболевания.
3. Боль в мышцах и суставах, увеличенные лимфатические узлы
На ранних стадиях ВИЧ пациенты склонны испытывать сильную боль в суставах и мышцах, а также в лимфатических узлах в подмышках, паху и шее. Эти симптомы характерны для других заболеваний, поэтому ВИЧ часто ошибочно диагностируется как грипп или вирусная инфекция, такая как сифилис или гепатит.
4. Боль в горле
Как и в случае других симптомов ВИЧ, боль в горле и головные боли могут быть симптомами других заболеваний, их следует рассматривать только в контексте.
5. Кожная сыпь
У ВИЧ-инфицированных пациентов часто возникают различные типы кожной сыпи. Они могут быть зудящими и появляться на всем теле.
6. Тошнота, рвота, диарея
Приблизительно 30-60% пациентов в начале заболевания испытывали временную рвоту или диарею. Эти симптомы также могут появиться позже.
7. Потеря веса
Когда вирус вступает в силу, пациент может потерять вес, что указывает на быстрое снижение иммунной системы.
8. Сухой кашель
Может появится постоянный сухой кашель, который не проходит с помощью стандартных медикаментов от простуды.
9. Потовыделение в постели
На разных стадиях пациенты испытывают сильное потовыделение, особенно ночью, которые не связаны с физической активностью или комнатной температурой.
10. Изменения в структуре ногтей
На более поздних стадиях ВИЧ можно наблюдать изменения в структуре рук и ног — ногти становятся тоньше, крошатся, меняют свой цвет и форму.
11. Инфекционные болезни
Различные типы инфекций можно встретить несколько раз в год — туберкулез, карциному легкого, вирус герпеса, грибковые инфекции и другие.
12. Слабость и онемение
На поздних стадиях ВИЧ вызывает онемение и слабость рук и ног — такая реакция возникает, когда нервы тела повреждаются.
Будьте внимательны к своему здоровью и берегите его!
Вирус иммунодефицита человека относится к группе ретровирусов, провоцирует развитие ВИЧ-инфекции. Данное заболевание может протекать в несколько стадий, каждая из которых отличается клинической картиной, интенсивностью проявлений.
Стадии ВИЧ
Стадии развития ВИЧ-инфекции:
- инкубационный период;
- первичные проявления – острая инфекция, бессимптомная и лимфаденопатия генерализованная;
- вторичные проявления – поражения внутренних органов стойкого характера, поражения кожного покрова и слизистых, заболевания генерализованного типа;
- терминальная стадия.
По статистике ВИЧ-инфекция чаще всего диагностируется на стадии вторичных проявлений и связано это с тем, что симптомы ВИЧ становятся ярко выраженными и начинают беспокоить больного именно в этот период течения заболевания.
Через какое время проявляется ВИЧ
Первейшие признаки ВИЧ-инфекции остаются незамеченными, но они имеются. И проявляются в среднем в период от 3 недель до 3 месяцев после инфицирования. Возможен и более длительный срок.
Признаки вторичных проявлений рассматриваемого заболевания тоже могут проявиться только через много лет после заражения ВИЧ-инфекцией, но могут иметь место и проявления уже через 4-6 месяцев от момента инфицирования.
Инкубационный период
После того, как человек заразился ВИЧ-инфекцией, никаких симптомов и даже небольших намеков на развитие какой-либо патологии длительное время не наблюдается. Как раз этот период и носит название инкубационный, может длиться, в соответствии с классификацией В.И. Покровского, от 3 недель до 3 месяцев.
Никакие обследования и лабораторные исследования биоматериалов (серологический, иммунологический, гематологический анализы) не помогут выявить ВИЧ-инфекцию, да и сам инфицированный человек абсолютно не выглядит больным. Но именно инкубационный период, без каких-либо проявлений, представляет особую опасность – человек служит источником инфекции.
Острая инфекция
Первые проявления ВИЧ-инфекции в острой фазе течения сильно напоминают симптомы мононуклеоза. Проявляются в среднем в период с 3 недели до 3 месяца с момента инфицирования. К таковым относятся:
Врач при осмотре пациента может определить небольшое увеличение размеров селезенки и печени – больной, кстати, может предъявлять жалобы и на периодически возникающую боль в правом подреберье. Кожные покровы больного могут быть покрыты мелкой сыпью – бледно-розовые пятнышки, которые не имеют четких границ. Нередко поступают жалобы от инфицированных и на длительное нарушение стула – их мучает диарея, которая не снимается даже специфическими лекарственными препаратами и изменением рациона питания.
Обратите внимание: при таком течении острой фазы ВИЧ-инфекции в крови будут выявлены лимфоциты/лейкоциты в повышенном количестве и мононуклеарные клетки атипичного вида.
Вышеописанные признаки острой фазы рассматриваемого заболевания могут наблюдаться у 30% пациентов. Еще 30-40% пациентов проживают острую фазу в развитии менингита серозного вида или энцефалита – симптомы будут кардинально отличаться от уже описанных: тошнота, рвота, повышение температуры тела до критических показателей, мощная головная боль.
Нередко первым симптомом ВИЧ-инфекции является эзофагит – воспалительный процесс в пищеводе, который характеризуется нарушением глотания и болью в области груди.
В каком бы виде острая фаза ВИЧ-инфекции не протекала, через 30-60 дней все симптомы исчезают – нередко больной думает, что полностью излечился, тем более, если этот период патологии протекал практически бессимптомно или их интенсивность была низкая (и такое тоже может быть).
Стадия бессимптомного течения
В период течения этой стадии рассматриваемого заболевания никаких симптомов нет – больной чувствует себя отлично, не считает нужным появляться в медицинское учреждение для профилактического осмотра. А ведь именно на стадии бессимптомного течения в крови могут быть обнаружены антитела к ВИЧ! Это дает возможность диагностировать патологию на одном из ранних этапов развития и начать адекватное, эффективное лечение.
Бессимптомная стадия ВИЧ-инфекции может длиться несколько лет, но только в том случае, если иммунная система больного не подверглась значительному поражению. Статистика довольно противоречивая – только у 30% пациентов в течение 5 лет после бессимптомного течения ВИЧ-инфекции начинают появляться симптомы следующих стадий, но у некоторых инфицированных бессимптомная стадия течения протекает стремительно, длится не более 30 дней.
Генерализованная лимфаденопатия
Для этой стадии характерно увеличение практически всех групп лимфатических узлов, этот процесс не затрагивает лишь паховые лимфоузлы. Примечательно, что именно генерализованная лимфаденопатия может стать основным симптомом ВИЧ-инфекции, если все предыдущие стадии развития рассматриваемого заболевания протекали без каких-либо проявлений.
Лимфозулы увеличиваются на 1-5 см, остаются подвижными и безболезненными, а поверхность кожи над ними абсолютно не имеет никаких признаков патологического процесса. Но при таком ярко выраженном симптоме, как увеличение групп лимфатических узлов, стандартные причины этого явления исключаются. И вот тут тоже таится опасность – некоторые врачи классифицируют лимфаденопатию как труднообъяснимую.
Стадия генерализованной лимфаденопатии длится 3 месяца, где-то через 2 месяца после начала стадии больной начинает терять вес.
Вторичные проявления
Часто случается так, что именно вторичные проявления ВИЧ-инфекции служат основанием для проведения качественной диагностики. Ко вторичным проявлениям относятся:
Больной отмечает внезапное повышение температуры тела, у него появляется сухой, навязчивый кашель, который со временем переходит во влажный. У пациента развивается интенсивная одышка при минимальной физической нагрузке, а общее состояние больного стремительно ухудшается. Терапия, проводимая с использованием антибактериальных препаратов (антибиотиков), положительного эффекта не дает.
К таковым относятся герпес, туберкулез, цитомегаловирусная инфекция, кандидоз. Чаще всего этими инфекциями болеют женщины и на фоне вируса иммунодефицита человека они протекают крайне тяжело.
Это новообразование/опухоль, которое развивается из лимфатических сосудов. Чаще диагностируется у мужчин, имеет вид множественных опухолей характерного вишневого цвета, расположенных на голове, туловище и в полости рта.
Сначала это проявляется лишь небольшими проблемами с памятью, снижением концентрации внимания. Но по ходу развития патологии у больного развивается слабоумие.
Особенности первых признаков ВИЧ-инфекции у женщин
Если инфицирование вирусом иммунодефицита человека произошло у женщины, то вторичные симптомы будут, скорее всего, проявляться в виде развития, прогрессирования генерализованных инфекций – герпес, кандидоз, цитомегаловирусная инфекция, туберкулез.
Часто вторичные проявления ВИЧ-инфекции начинаются с банального нарушения менструального цикла, могут развиваться воспалительные процессы в органах малого таза – например, сальпингит. Нередко диагностируются и онкологические заболевания шейки матки – карцинома или дисплазия.
Особенности ВИЧ-инфекции у детей
Дети, которые были инфицированы вирусом иммунодефицита человека еще во время беременности (внутриутробно от матери), имеют некоторые особенности в течении заболевания. Во-первых, заболевание начинает свое развитие в 4-6 месяцев жизни. Во-вторых, самым ранним и основным симптомом ВИЧ-инфекции при внутриутробном заражении считается расстройство центральной нервной системы – малыш отстает от своих сверстников в физическом и умственном развитии. В-третьих, дети с вирусом иммунодефицита человека подвержены прогрессированию нарушений пищеварительной системы и появлению гнойных заболеваний.
Вирус иммунодефицита человека до сих пор является неизученным до конца заболеванием – слишком много вопросов возникает и при диагностике, и при лечении. Но врачи утверждают, что выявить ВИЧ-инфицирование на ранней стадии могут только сами больные – именно они должны внимательно следить за своим здоровьем и периодически проходить профилактические осмотры. Даже если симптомы ВИЧ-инфекции скрыты, болезнь развивается – только своевременно сделанный тест-анализ поможет сохранить жизнь больного на несколько лет.
Ответы на популярные вопросы по ВИЧ
В связи с большим количеством обращений наших читателей, мы решили сгруппировать в одном разделе наиболее распространённые вопросы и ответы на них.
Признаки ВИЧ-инфекции появляются приблизительно через 3 недели – 3 месяца после опасного контакта. Повышение температуры, боли в горле и увеличение лимфатических узлов в первые дни после инфицирования могут свидетельствовать о любой патологии, кроме вируса иммунодефицита человека. В этот период (врачи называют его инкубационным) не только отсутствуют какие-либо симптомы ВИЧ, но и глубокие лабораторные исследования крови не дадут положительного результата.
Да, к сожалению, такое редко, но бывает (примерно в 30% случаях): никаких характерных симптомов в период острой фазы человек не отмечает, а затем заболевание переходит в латентную фазу (это, фактически, бессимптомное течение на протяжении примерно 8 – 10 лет).
Категорично ответить на этот вопрос невозможно. Во-первых, нужно учитывать период, прошедший после потенциально опасного контакта – если прошло менее 3 недель, то указанные симптомы могут свидетельствовать и о банальной простуде.
Во-вторых, если уже прошло более 3 недель после возможного инфицирования, то не стоит себя нервировать – достаточно подождать и спустя 3 месяца после опасного контакта пройти специфическое обследование.
Существует ряд лекарственных препаратов, которые используются для постконтактной профилактики ВИЧ. Они, к сожалению, в свободной продаже не представлены, поэтому придется отправиться на прием к терапевту и объяснить ситуацию. Никакой гарантии, что подобные меры на 100% предотвратят развитие ВИЧ-инфекции, нет, но специалисты утверждают, что прием подобных лекарственных препаратов вполне целесообразен – риск развития вируса иммунодефицита человека снижается на 70-75%.
Если возможности (либо смелости) обратиться к врачу с подобной проблемой нет, то остается только одно – ждать. Нужно будет выждать 3 месяца, затем пройти обследование на ВИЧ и даже если результат будет отрицательным, стоит еще через 3 месяца сдать контрольный анализ.
Нет, нельзя! Вирус иммунодефицита человека не выживает в окружающей среде, поэтому с людьми, которые относятся к категории ВИЧ-положительных, можно без колебаний пользоваться общими посудой, постельным бельем, посещать бассейн и баню.
Риски заражения есть, но они достаточно малы. Так, при однократном вагинальном половом контакте без презерватива риск равен 0,01 — 0,15%. При оральном сексе риски составляют от 0,005 до 0,01%, при анальном сексе — от 0,065 до 0,5%. Такие статистические данные приведены в клинических протоколах для Европейского региона ВОЗ по лечению и помощи при ВИЧ/СПИДе.
В медицине описаны случаи, когда супружеские пары, где один из супругов был ВИЧ-инфицированным, жили половой жизнью, не используя презервативы, на протяжении нескольких лет, и второй супруг оставался здоровым.
Риски практически равны нулю (если на руках и половых органах партнеров нет открытых ран).
При высыхании биологических жидкостей содержащийся в них вирус иммунодефицита погибает.
Если во время полового акта был использован презерватив, он использовался по инструкции и остался целым, то риск инфицироваться ВИЧ сводится к минимуму. Если же через 3 и более месяцев после сомнительного контакта появились симптомы, напоминающие ВИЧ-инфекцию, то нужно просто обратиться к терапевту. Повышение температуры, увеличение лимфатических узлов может свидетельствовать о развитии ОРВИ и других заболеваний. Для собственного успокоения стоит сдать анализ на ВИЧ.
Чтобы ответить на этот вопрос, нужно знать, в какое время и сколько раз сдавался подобный анализ:
- отрицательный результат в первые 3 месяца после опасного контакта не может быть точным, врачи говорят о ложноотрицательном результате;
- отрицательный ответ анализа на ВИЧ после 3 месяцев с момента опасного контакта – скорее всего обследуемый не инфицирован, но обязательно нужно сделать еще один анализ через 3 месяца после первого для контроля;
- отрицательный ответ анализа ВИЧ через 6 месяцев и более после опасного контакта – обследуемый не инфицирован.
Риски в этом случае крайне малы – вирус быстро погибает в окружающей среде, поэтому, даже если на игле осталась кровь зараженного человека, заразиться ВИЧ, поранившись такой иглой, практически невозможно. В высохшей биологической жидкости (крови) вируса не может быть. Однако спустя 3 месяца, а затем еще раз – спустя еще 3 месяца – все же стоит сдать анализ на ВИЧ.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
Читайте также:


