Могут ли фурункулы быть признаком вич
Причины возникновения фурункулов на теле
От чего появляются фурункулы на теле?
- Наличие очагов хронической инфекции в организме (кариес, хронический тонзиллит, синусит, пиелонефрит и прочее).
- Патология обмена веществ (сахарный диабет, ожирение).
- Заболевания пищеварительной системы (дисбактериоз с преобладанием стафилококка, хронический холецистит, хронический гастродуоденит).
- Патология эндокринной системы (щитовидной железы, половых желез).
- Снижение иммунитета (иммунодефициты, длительный прием гормональных средств или цитостатиков, онкопатология, ВИЧ, туберкулез).
- Повышенное потоотделение, которое приводит к постоянному увлажнению кожи и создает благоприятные условия для развития инфекции.
- Травмирование кожных покровов (расчесы при экземе, аллергическом дерматите и почесухе, царапины, порезы, опрелости, потертости от одежды).
- Анемия (снижение гемоглобина, эритроцитов), лейкопения (снижение количества лейкоцитов).
- Гиповитаминоз (недостаток тех или иных витаминов).
- Хроническое перегревание или переохлаждение организма.
Как выглядит фурункул на теле?
Фурункул может появиться в любом месте – на спине, на ноге, на ягодицах, на лице, на груди. Но стадии развития одинаковы вне зависимости от локализации. Длительность протекания от первой до последней стадии развития в среднем составляет 8 – 10 дней.
- В самом начале воспалительного процесса вокруг волосяного фолликула на коже появляется возвышение ярко-красного цвета без четких границ. Этот бугорок болезнен при прощупывании, иногда зудит или покалывает. Близлежащие мягкие ткани начинают отекать. Особенно это заметно, если фурункул появился в носу, на веке, возле губы.
- Через 3 – 4 дня наступает вторая стадия развития фурункула – образование в центре гнойного стержня. На вид он выглядит как выпячивание, фурункул принимает форму конуса, кожа над ним лоснится (блестит). Иногда этот стержень видно невооруженным взглядом. Это самый болезненный период, у пациента могут появиться лихорадка выше 38 градусов, симптомы интоксикации – слабость, потеря аппетита, головокружение и тошнота.
- Следующая стадия – вскрытие гнойника. Фурункул либо самопроизвольно, либо под внешним воздействием прорывается. Из его центра выделяется сначала гнойная пробка, затем может появиться капля крови. Сразу после выделения гнойного содержимого боль и отек уменьшаются, признаки интоксикации постепенно уходят.
- Образование язвы на месте ядра фурункула – следующая стадия. Она может кровить, но быстро заполняется новой соединительной тканью (гранулами) и рубцуется. Происходит заживление гнойника.

К какому врачу обратиться, если возник фурункул?
Любыми проблемами кожи занимается врач-дерматолог. Он проводит первичный осмотр, оценивает тяжесть течения заболевания и назначает обследование. Если фурункул требует хирургического вмешательства или развились осложнения, пациент переходит под наблюдение врача-хирурга.
Лечение фурункулов. Чем вытянуть гной из фурункула?
Тактика лечения фурункулов зависит от стадии заболевания, наличия или отсутствия сопутствующей патологии у пациента и состоянием его иммунной защиты. Избавиться раз и навсегда от повторяющихся фурункулов поможет только исчезновение причины их возникновения. Поэтому диагностика фурункулеза должна предшествовать лечению. Кроме этого, основная терапия должна сочетаться с лечением сопутствующих заболеваний, которые также могут способствовать возникновению фурункулов.
Всю терапию фурункулеза можно разделить на местную и общую. К местному лечению относится обработка фурункулов антисептиками (Фукорцин, бриллиантовый зеленый, Мирамистин, Хлоргексидин) или солевым гипертоническим раствором. Они обеззараживают гнойное содержимое фурункула и помогают ускорить созревание. Учитывая то, сколько созревает фурункул, лечение нужно начинать с первых дней его возникновения.
После этого можно наложить мазь от фурункулов и чириев (Левомеколь, Офлокаин), она обязательно должна содержать антибиотик. Это также поможет быстрее вскрыть фурункул, предотвратить проникновение гноя вглубь и скорее убрать боль. Лечение любыми рассасывающими средствами самостоятельно (например, мазью Вишневского, компрессами из капустного листа) может привести к распространению гноя и развитию абсцесса или к флегмоне, а это уже угроза жизни.
Антибиотики назначаются только после получения результатов посева гнойного содержимого фурункула, посева крови или мочи. В тяжелых случаях, когда результаты ждать нет времени, назначаются препараты с широким спектром действия (аминогликозиды, макролиды, фторхинолоны), но только под наблюдением врача в стационаре.
У детей фурункулы встречаются реже, чем у взрослых. Но протекают они намного тяжелее и чаще приводят к осложнениям. Например, фурункул на лице может осложниться менингитом, фурункул на попе – флегмоной, на груди – тяжелым лимфаденитом. Детям антибактериальная терапия назначается чаще, чем взрослым.
Особенно опасен фурункулез при беременности. Ведь он свидетельствует о наличии инфекции в организме женщины, а значит, она может перейти и к плоду, вызвав внутриутробное заражение. Кроме этого, беременным противопоказаны многие антибиотики, что затрудняет лечение. Вот почему очень важно планировать беременность и лечить хронические заболевания до зачатия.
ВИЧ является серьезным заболеванием, которое может проявляться достаточно разными способами. Так, например, при обсуждаемой нами болезни, может появиться различного характера сыпь на коже, сопровождающаяся характерными пятнами. Что это может значить, и насколько опасны данные высыпания – читайте далее.
Виды высыпаний
Высыпания при ВИЧ-инфекции могут носить совершенно разный характер, но, как правило, выделяют три вида этих поражений:
- Инфекционные.
- Неопластические.
- Вариации дерматозов неоднозначного характера.

Фото сыпи при вич-инфекции
В большинстве случаев яркое проявление вышеперечисленных поражений проявляются на 2 – 8 неделе. Больной увидит так же такое неприятное явление как сыпь. Необходимо понимать, что при такой болезни как спид, любые второстепенные заболевания могут носить тяжелый характер.
Инфекционные проблемы с кожей
Не многие знают, что такое экзантема. Это любая кожная сыпь, имеющая своим источником вирусную инфекцию, особенно характерная для заболевания СПИД. Она поражает слизистую оболочку и имеет в своей структуре эндогенный и экзогенный характер. Симптомы, сопровождающие этот вид сыпи, выражаются в следующем:
- лимфаденопатия – состояние человека, при котором увеличиваются лимфатические узлы;
- лихорадка;
- повышенное потоотделение.
Далее вы можете наблюдать ухудшение общего состояния, а именно высыпания будут прогрессировать. Также появятся дополнительные герпетические образования и кроме всего могут образоваться папулы и моллюски.
Дерматологические образования
Это образование проявляется в достаточно нетипичной форме при вич – заболевании, что усложняет последующее лечение. Источниками пятен могут служить совершенно разные явления: это грибковая или бактериальная инфекция, или паразитная инвазия и выглядеть они могут по-разному. На сегодняшний день, врачи выделяют следующие проблемы с кожным покровом касательно дерматологических образований:
Всё вместе это поражение микотического характера, которое довольно быстро распространяется по всему телу и трудно поддается лечению.

На фото сыпь у больного спидом
Стоит отметить, что у болеющих вич – инфекций, проблемы с кожей лечатся трудно, как собственно и другие болезни. Вследствие уже имеющегося очага поражения, другие заболевания приживаются достаточно хорошо. Этому способствует ослабленный иммунитет. Но вернёмся к вышеперечисленным образованиям. Что касается руброфитии, оно имеет достаточно разные симптомы при вич-инфекции, в зависимости от конкретного организма, но, в общем и целом симптоматику можно выразить в следующем:
- Экссудативная эритема.
- Поражения ладоней и стоп.
- Себорейный дерматит.
Плоские папулы, имеющие многочисленный характер размножения.
Отдельным фактом хотелось бы вынести разноцветный лишай, проявляющийся на начальном этапе в виде пятен, преобразовывающихся постепенно в сыпь, которая схожа по виду с папулами. Что касается размеров, то это пятна диаметром около 5 см.
Общие симптомы
Как мы отмечали ранее, каждый организм реагирует на заболевание по – разному, в силу уровня крепкости своего иммунитета, но в большинстве своём, вы можете наблюдать: высокую температуру, возникновение диареи, воспаление миндалин, наличием болевых ощущений в мышцах, воспалительные процессы в лимфатических узлах, ярко-выраженная сыпь и непосредственно высыпание. Именно так будет выглядеть данное заболевание. Также, на теле, больной может увидеть возникновение такого образования как сыпь. Нередко её путают с сифилитической розеолой, либо высыпаниями при кори. Надо отдать должное, сходство есть и очень большое.
Как мы отмечали ранее, очагом поражения является тело, в основном это шея, лицо, спина.
Срок продолжительности этого заболевания от 3-х дней до 3-х недель.
Герпес и другие поражения кожи
Отдельным видом хотелось бы вынести герпес или другими словами поражение кожи. Ошибочно считается, что у вич инфицированных данное заболевание встречается редко, но, к сожалению, это не так. Как правило, герпес возникает около рта или на половых органах, и может даже сопровождаться неким обострением, при котором на месте высыпания развиваются незаживающие язвы. Стоит отметить, что герпес данного вида называется простым, но его лечение очень трудное, поскольку оно осложняется постоянными рецидивами, возможными ремиссиями, сильными болевыми ощущениями.

Также выделяют опоясывающий герпес, который может быть единственным видимым проявлением ВИЧ-инфекции. Что интересно, опоясывающий герпес характерен для людей с достаточно сильным иммунитетом. Источником данного заболевания служит устойчивая лимфаденопатия. Характерны также частые рецидивы.
К поражению кожи можно также отнести пиодермию, сопровождаемую появлением фолликулов, напоминающих акне или подростковые угри.
Саркома Капоши
Саркома Капоши имеет в своей структуре инфицированное заболевание и подразделяется на две категории: висцеральное заболевание и дермальное. Признаки этой болезни являются:
- Поражение людей, относящихся к категории молодых.
- Процесс лечения очень тяжёлый.
- Нетипичное распространение.
- Ярко-выраженное образование в виде пятен или сыпи.
- Быстро прогрессирует и поражает внутренние органы.
Особенности прыщей при заболевании СПИД
Прыщи или угри не являются каким-то уникальным заболеванием, но больной может даже не подозревать о том, что болен СПИДом, тогда как образования на лице и теле ярко об этом сигнализируют. Как правило, чёрные точки или угри являются первым сигналом к тому, что стоит обратиться к врачу. Тем более если их выводимость и лечение составляют какую-то необъяснимую трудность. Тем более стоит учитывать, что данный вид образования распространяется достаточно быстро и поражает здоровые участки тела, конечно, выглядеть это будет далеко неприятно. И, наконец, нельзя забывать о том, что болеющие СПИДом, переносят все, гораздо, сложнее и болезненнее.
Лечение
Мы отмечали много существующих болезней касательно кожных образований и такого заболевания как высыпание, но необходимо также и учесть само лечение. Несомненно, оно проходит очень трудно и занимает большое количество времени и сил, но лечением необходимо заниматься, так как есть шанс избавиться от вышеупомянутых болезней.
Кроме традиционных и косметологических препаратов, существует огромное количество способов лечения. В первую очередь, вам необходимо обратиться в клинику и сдать анализы. Далее врачи сделают всё, чтобы укрепить и поддержать в норме ваш иммунитет, так как основная проблема именно в нём. Например, антиретровирусные препараты имеют возможность поддерживать иммунитет в том состоянии, в котором это необходимо. Непосредственно для лечения в этом случае используется:
- противовирусные препараты, замедляющие развитие ВИЧ – инфекции;
- медикаментозные средства, цель которых остановить оппортунистические болезни.
Стоит отметить, что благодаря вышеописанным средствам, продолжительность жизни увеличивается во много раз и при этом, что очень важно, самочувствие значительно поднимается вверх благодаря поддержанию иммунитета в полном порядке. Конечно, процесс лечения – не самая приятная деятельность, но именно она поможет вам в вашем трудном состоянии при заболевании СПИД. Самым главным аспектом, пожалуй, является то, насколько быстро вы обнаружите проблему, и пойдете к специалисту. Именно поэтому важно по первым же подозрениям обращаться к врачу. Скорость в данном случае имеет значение.
Гнойный фурункул или чирей – это воспалительный процесс на кожных покровах, слизистых оболочках. Развивается вследствие поражения тканей бактериальной флорой, вызывает боль. Может иметь хроническую форму с ремиссией, появлением новых высыпаний. Тяжелые случаи лечат в клиниках.

Что такое фурункул и его код по МКБ-10
Острое гнойно-некротическое воспаление затрагивает волосяной фолликул и его корень, сальную железу, соединительные ткани. Отличается волнообразным протеканием – при снижении иммунитета развиваются гнойники, при нормальной защите организма кожа очищается.
Фурункул по МКБ 10 имеет код L02.8. Причины недуга – патогенные микроорганизмы.
- снижение иммунитета – хронические, инфекционные заболевания органов и систем;
- метаболические расстройства – диабет, ожирение, связанное с гормональными сбоями;
- фурункулез вызывает длительное лечение глюкокортикостероидами, препаратами для предупреждения отторжения трансплантатов;
- травмы кожи;
- трение при ходьбе;
- гипергидроз, нарушение продукции кожного сала;
- раковые заболевания;
- постоянный контакт с гноем, отделяемым из носа, носоглотки.
Пациенты с чирьем не служат в армии, считаются временно непригодными. После выздоровления статус снимается.



Виды фурункулов и возбудитель
Возбудитель недуга — золотистый стафилококк. Он присутствует на кожных покровах. Снижение иммунной защиты провоцирует нарыв.
Заболевание классифицируют за тяжестью, распространенностью воспалительного процесса. Разновидности:
- Чирей – затронут 1 волосяной фолликул, сальная железа. Возникает на лице, подмышках, паховой области.
- Карбункул – поражено несколько отростков. Локализация – шея, лопатки, ягодица, поясница, пах.
- Абсцесс — осложнение, при котором ткани расплавляются, формируются капсулы с гноем.
- Флегмона –фурункул, воспаление которого не ограничено оболочкой.
Заболевание имеет острую стадию, хроническую форму. По степени расширения выделяют диссеминированный (распространенный) нарыв и ограниченный — новообразования не переходят на соседние области.
Чирей развивается вследствие поражения волосяной сумки. На органах, не имеющих луковицы, процесс невозможен. Проявления могут быть сходны, причины фурункулеза, патогенез заболевания различаются.
Гнойные образования на миндалине, горле – симптом тонзиллита. Возбудителем является стрептококк. Бартолинит – воспаление репродуктивных органов женщины. Недуг связан с ухудшением оттока слизистого секрета.
Особенности появления при различных болезнях и состояниях
Поражения кожи, возникновение фурункулов могут быть первым клиническим симптомом ВИЧ-инфекции. Они зарождаются при отрицательном серологическом статусе пациента. Часто причиной развития гнойных нарывов является стафилококк, стрептококк.
Проявляется заболевание в форме чирьев, абсцессов, некролиза тканей.
Особенности пиодермии при ВИЧ-инфекции:
- множественные фурункулы, поражения кожи;
- инвазивные формы;
- нестандартные проявления из-за сочетания нескольких возбудителей.
Химиотерапия применяет агрессивные препараты для подавления раковых клеток. На фоне лечения происходит гибель лейкоцитов, фаговых частиц, обеспечивающих иммунную защиту организма. Сопротивляемость патогенной флоре снижается, появляются гнойные фурункулы.
Лечение проводится антибиотиками,витаминами, антисептиками местного действия — мазями, бактериофагами. Разрезают верхушку гнойника, удаляют стержень.
Чирьи при гормональном нарушении чаще диагностируют у подростков. Особенность патологии – повышается выработка мужских половых ферментов, волнообразное течение. Процесс у девушек, женщин активизируется перед месячными, в середине цикла.
Гормональный сбой способствует производству избыточного количества кожного сала. Появляются фурункулы, сопровождающиеся аменореей, дисфункциями коры надпочечников, яичников, поликистозом. Могут возникать проблемы с зачатием.



Дифференциальная диагностика воспалительного образования
Выявив фурункул, нужно обратиться к врачу. Диагностикой и лечением занимается дерматовенеролог. Болезнь устанавливается после визуального осмотра, анализа жалоб пациента, дерматоскопии.
Характерная симптоматика заболевания:
- косметический дефект;
- болезненность при поражении слухового прохода, носа, кожи. Усиливается от нажатия;
- повышение температуры при фурункулезе;
- общая слабость;
- новообразования на лице склонны к абсцедированию.
Чирей дифференцируют от воспаления лимфоузлов, фолликулита, эритемы, туберкулеза кожи, грибковых инвазий, твердого шанкра.
Стадии развития гнойника:
- Образование инфильтрата вокруг волоса, активное размножение стафилококка. Кожа сухая, отекает, чешется, наблюдается покраснение смежных участков, синюшность. Прощупывается шарик в слое эпидермиса.
- Гнойно-некротический фурункул – формируется белая головка нарыва. Она может быть светлой, черной. Верхний слой эпидермиса истончается, происходит вскрытие чирья, выброс гноя. Начинается регресс недуга, боли стихают.
- Заживление – очищение раны, остановка отделения сукровицы, пиоторакса, эпителизация. Небольшие повреждения затягиваются без шрамирования при правильном уходе за поверхностью. В запущенном состоянии развивается хронический фурункулез.
Рецидивирующие формы диагностируют способом забора отделяемого гноя, его анализа. Вещество исследуют под микроскопом для выявления возбудителя, определения чувствительности к антибиотику.



Какой анализ крови нужно сдать при фурункулезе
Чирей не является самостоятельным заболеванием. Обследование направлено на обнаружение очага воспалительного процесса. Изучают гормональный фон.
Лабораторная диагностика включает:
- общий анализ крови, мочи;
- биохимию;
- проверку на сифилис, ВИЧ, гепатиты C и B;
- при появлении фурункулов проводят диагностику на сахар, тест на толерантность к глюкозе;
- иммунологическое обследование фагоцитарного индекса, спонтанную, индуцированную хемилюминесценцию (ХЛ), бактерицидность нейтрофилов, иммуноглобулины A, M, G;
- бакпосев, микробиологический анализ вещества из фурункула, каловых масс, носоглотки.
Дополнительные исследования делают при отсутствии патологического очага:
- анализ крови на гормоны репродуктивной панели, щитовидной железы;
- при фурункулезе делают тест на бакпосев;
- общий IgE для исключения аллергии.
Инструментальное обследование проводится по показаниям. Обязательны консультации гинеколога, лора, гастроэнтеролога, эндокринолога. Методы, курс лечения назначают, исходя из этиологии заболевания, возраста пациента.
Диета и уход за телом при фурункулезе
Специализированная диета отсутствует. Придерживаются принципов здорового питания, пьют много жидкости. Диагностируя аллергическую природу недуга, исключают вызывающие негативную реакцию организма продукты. Отказываются от жирных блюд, сладостей. Едят больше овощей, фруктов.
Уход за телом подразумевает соблюдение стандартных гигиенических норм. Пациент пользуется отдельным полотенцем для области с гнойником. Его не применяют для обтирания здоровых участков кожи. Исключают тесную давящую одежду. Возбудитель чирья заразен, опасен для окружающих. Запрещены контакты членов семьи с вещами пациента.
Не пытайтесь выдавить чирей. Это провоцирует заражение соседних участков кожи.
В каких случаях можно умереть от фурункула
Летальный исход от недуга возможен. Смерть наступает в 2 случаях:
- Воспалительный процесс на носогубном треугольнике. Из-за особенностей строения этой области злокачественные бактерии легко проникают в лицевые сосуды. Инфицирование фурункула способствует появлению тромбов, развитию гнойного менингита. В 80% случаев это заканчивается летальным исходом.
- Карбункул, вызванный инфицированием сибирской язвой. Смерть возможна через несколько суток после заражения.
Медицина располагает лекарственными средствами, методами профилактики кожных заболеваний. Выявив признаки фурункулеза, обратитесь за помощью к врачу, пройдите полный курс терапии.
🔊 Прослушать пост
ВИЧ (вирус иммунодефицита человека) — это вирус, который вызывает СПИД (синдром приобретенного иммунодефицита). ВИЧ атакует иммунную систему, уничтожает белые клетки крови (лейкоциты), которые помогают организму бороться с инфекциями и болезнями. Проверка крови на ВИЧ — единственный достоверный путь определения, есть ли у Вас ВИЧ. Нижеприведенные симптомы могут помочь Вам заподозрить наличие у Вас ВИЧ и затем проверить свою кровь на ВИЧ.
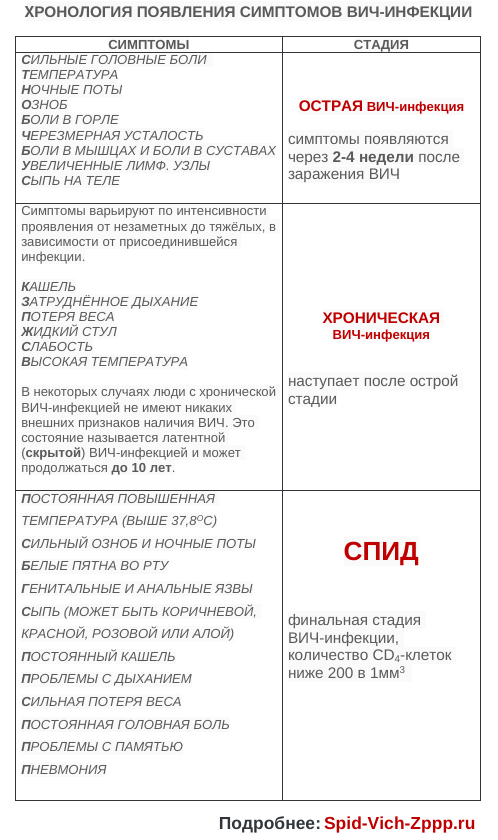
- Острая слабость — это не тоже самое чувство как сонливость. Чувствуете ли Вы постоянную разбитость даже после ночного отдыха? Чувствуете ли Вы большее желание, чем обычно вздремнуть после обеда и избегаете бурной деятельности, т.к. чувствуете в себе мало сил? Вот такой тип слабости должен вызвать настороженность на предмет зараженности ВИЧ.
- Если острая слабость преследует Вас несколько недель или месяцев, то обязательно сдайте анализы на ВИЧ.
Эти симптомы характерны для ранних стадий ВИЧ-инфекции (острая ВИЧ-инфекция). Не все люди, инфицированные ВИЧ, испытывают эти симптомы, но если они есть, то они , обычно, длятся от 2 до 4 недель после инфицирования ВИЧ.
- Жар и ночные поты — это также симптомы гриппа и простуды. Но они сезоны, т.е. обычно возникают осенью и весной.
- Озноб, мышечные боли, боль в горле и головная боль -это также симптомы гриппа или простуды, но они также могут быть и признаками острой ВИЧ-инфекции.
- При ВИЧ-инфекции шейные лимфоузлы, как правило, набухают больше, чем в подмышках или в паху.
- Лимфатические узлы могут набухать в результате многих других видов инфекций, таких как простуда или грипп, поэтому необходимо дальнейшее обследование, чтобы определить причину.
Эти симптомы, которые обычно связаны с гриппом, также может указывать на раннюю ВИЧ-инфекцию. Пройдите тест на ВИЧ, если эти симптомы сохраняются.
Если у Вас во рту язва, при наличии вышеуказанных симптомов, то пора бить тревогу, особенно, если ранее у Вас редко были язвы. Язвы на половых органах также могут говорить в пользу наличия у Вас ВИЧ-инфекции.
- Фиолетовая, красная кожа, также говорит о поздней стадии ВИЧ-инфекции. Пятна могут также выглядеть как фурункулы или бугорки.
- Сыпь на коже, как правило, не появляется при гриппе или простуде, поэтому если у вас есть эти симптомы одновременно с другими выше названными, то срочно обратитесь к врачу.
Ногти окрашенные желтым или коричневым цветом, треснутые, отломанные характерны для людей с поздними стадиями ВИЧ-инфекции. Ногти становятся более восприимчивы к поражению грибком, чем при нормальном иммунитете.
На ранних стадиях ВИЧ-инфекции быстрая потеря веса может быть вызвана чрезмерным поносом; на более поздних стадиях это проявляется кахексией (резким истощением) и является сильной реакцией организма на присутствие ВИЧ.
ВИЧ влияет на когнитивные функции мозга ( память, внимание, чувства, представление информации, логическое мышление, воображение, способность к принятию решений ) в более поздних стадиях. Эти симптомы являются очень серьезными и их нельзя игнорировать.
Есть несколько различных ситуаций, которые могут быть очень опасными в плане заражения ВИЧ.
Если у Вас была одна из следующих ситуаций, то Вы находитесь в опасности:
- У вас был незащищенныйанальное, вагинальное или оральное соитие.
- Вы пользовались общими иглами и шприцами.
- Вам поставили диагноз заболевания, передающегося половым путем (сифилис, хламидиоз, гарднереллез, генитальный герпес и др.), туберкулез, гепатит В или С.
- Вы получили переливание крови в период с 1978 по 1985 год, годы, прежде чем были приняты меры безопасности , чтобы предотвратить переливание инфицированной крови, или Вам была перелита подозрительная кровь.
Многие люди с ВИЧ не знают, что они больны. Вирус может существовать в Вашем организме в течение более десяти лет, прежде чем симптомы начнут проявляться. Если у вас есть основания думать, что Вы, возможно, заразились ВИЧ, не позволяйте отсутствию симптомов остановить вас от прохождения тестирования. Чем раньше узнаете, тем лучше, тем быстрее можно принять меры по незаражению других и начать лечение.
Это наиболее точный метод определения, есть ли у вас ВИЧ. Обратитесь в местную поликлинику, лабораторию, СПИД-центр, чтобы пройти тестирование на ВИЧ.
- Тестирование является простой, доступной и надежной (в большинстве случаев) процедурой. Наиболее распространенный тест проводится путем исследования образца крови. Существуют также тесты, которые используют секреты ротовой полости и мочу. Есть даже тесты, которые можно использовать в домашних условиях. Если у вас нет постоянного врача, который может обеспечить тестирование, обратитесь в местную поликлинику.
- Если вы прошли тестирование на ВИЧ, не позволяйте страху помешать вам получить результаты тестирования.
Знание, о том инфицированы Вы или нет, изменить Вашу жизнь навсегда.
Определить риск инфицирования с помощью теста:

О фурункулезе говорят тогда, когда одновременно на одной или разных областях кожи созревает несколько фурункулов. Фурункулез может быть острым, возникнув на фоне микротравмы кожи в сочетании с другими предрасполагающими факторами, он продолжается в течение 10-14 дней, гнойники вскрываются самостоятельно или с помощью врача, ранки заживают и человек забывает о перенесенном заболевании.
Хроническим фурункулез становится тогда, когда повторные множественные фурункулы возникают не реже 3 раз в год.
Причины хронического рецидивирующего фурункулеза
Этиологически значимым признается золотистый стафилококк. При хронической форме фурункулеза его высеваемость составляет до 97%. Встречаются случаи фурункулеза, вызванные эпидермальным стафилококком, гемолитическим стрептококком группы А, микобактерией. В медицинской литературе описан случай заболевания хроническим фурункулезом более 100 посетителей педикюрного салона, в котором микобактерия находилась в недостаточно обеззараженных ванночках для ног.
Серьезной проблемой, затрудняющей лечение хронического фурункулеза, стало появление антибиотикоустойчивых форм стафилококка. Это объясняется бесконтрольным назначением антибиотиков, находящихся в свободном доступе в аптечной сети, несоблюдением сроков лечения.
Причины возникновения хронического фурункулеза дополняются внешними и внутренними факторами. Хотя патогенез заболевания изучен недостаточно, наиболее значимыми признаются следующие состояния:
- повреждение кожи;
- болезни системы пищеварения, патология желез внутренней секреции
- (гастрит, холецистит, болезни щитовидки и гениталий, нарушения углеводного обмена, сахарный диабет);
- хроническая инфекция носоглотки или простое носительство стафилококка;
- дисбиоз кишечника;
- скрытая или проявленная сенсибилизация к домашней пыли, пыльце злаковых и других растений;
- повышенная концентрация сывороточного иммуноглобулина Е.
В последнее время большое значение наряду с высокой патогенностью микроорганизмов в развитии хронического фурункулеза приобретает сбой в различных звеньях иммунной системы:
- снижение фагоцитарной способности лейкоцитов;
- уменьшение числа Т и В-лимфоцитов;
- дефицит сывороточного железа уменьшает способность нейтрофилов вызывать окисление оболочки и гибель патогенной флоры;
- обнаруживаются отклонения в соотношении и количестве иммунных белков.
Установлена прямая зависимость между степенью тяжести ХРФ и выраженностью сбоя в иммунитете пациента.
Причиной генерализации процесса и перехода в хронический фурункулез может быть самостоятельное лечение и выдавливание гнойника.
Определить причины хронического фурункулеза у каждого конкретного заболевшего помогает тщательная диагностика. Она включает:
- лабораторное обследование (исследование крови и мочи, биохимия — общий белок и фракции, креатинин, мочевина, тест толерантности к углеводам, билирубин и трансаминазы, обнаружение глистов в кале и бакпосев);
- реакцию на сифилис, ВИЧ, носительство HBsAg, HCAg;
- иммунологические показатели;
- бакпосев отделяемого фурункулов;
- гормоны;
- инструментальные и аппаратные методы диагностики (ФГС с определением базальной секреции, дуоденальное зондирование, функция внешнего дыхания, кардиограмма, рентген пазух носа и органов грудной клетки, УЗИ органов брюшной полости). Больного осматривает ЛОР-врач, другие узкие специалисты, ведущий врач — хирург.
Обследование больного хроническим рецидивирующим фурункулезом на таком уровне позволяет выявить причины заболевания и назначить адекватное лечение.
Симптомы хронического рецидивирующего фурункулеза
В течении болезни различают 3 степени тяжести, для каждой из которых характерны свои признаки заболевания.
Легкая степень — на коже находятся несколько одиночных фурункулов, симптомы интоксикации отсутствуют, региональные лимфоузлы не увеличены. Воспаление выражено умеренно, рецидивы возникают 1-2 раза в год.
Средняя степень — фурункулы крупные, множественные,локальная воспалительная реак выражена, больной жалуется на боли, незначительно повышается температура, умеренно выражены признаки интоксикации (недомогание, головные боли, тошнота, нарушения сна, расстройства стула). Рецидивы возникают до 3 раз в год. При осмотре можно увидеть красные полосы от воспаленных лимфатических путей и пропальпировать увеличенные лимфоузлы.
Тяжелая степень — вялотекущие непрерывно рецидивирующие множественные фурункулы, сгруппированные в небольшие очаги, воспалительная реакция не выражена, региональные лимфоузлы не пальпируются.
Основные жалобы с этой стадии обусловлены явлениями интоксикации (повышенная температура, общая слабость, потливость, головные боли, тошнота, рвота, снижение работоспособности). Течение болезни затяжное. Больному показана госпитализация в отделение гнойной хирургии.
Хронический фурункулез разных степеней тяжести представлен на фото.
Лечение хронического рецидивирующего фурункулеза
При лечении тяжелого хронического рецидивирующего фурункулеза в стационаре за основу следует взять стандарт оказания медицинской помощи, утвержденный Приказом Министерства Здравоохранения и социального развития РФ N 408 от 2 июля 2007 года. Индивидуализация лечения происходит с учётом параллельной патологии и выраженности иммунологических нарушений.
Всем больным на начальном этапе показано лечение носоглотки, метаболических и гормональных нарушений. При скрытой или клинически проявленной повышенной чувствительности все лечебные мероприятия проводятся на фоне назначения антигистаминных препаратов.
Важной составляющей лечебного процесса является диетотерапия и физиолечение.
Из рациона исключают жареное, жирное, копчености, пряности, сладкую выпечку и сладости. Лучше отказаться от крепкого чая и кофе в пользу компотов, морсов, травяных зеленых чаев. Алкоголь однозначно остается под самым строгим запретом.
В остром периоде показан электрофорез с антибиотиками, УФО, УВЧ.
Для закрепления эффекта от проводимой терапии в период ремиссии рекомендовано санаторно-курортное лечение. Курорты Мертвого моря, Алтайского края, Кавказские Минеральные воды, Нафталан в Азербайджане и другие используют различные природные факторы для лечения кожных заболеваний.
Любые рецепты народной медицины, особенно связанные с местным воздействием на гнойники, допустимо только по рекомендации хирурга. По совету врача можно применять отвары и настои трав, повышающих иммунитет (женьшень, эхинацея, элеутерококк).
Для снятия симптомов интоксикации при тяжелой степени больному проводят дезинтоксикационную терапию путем внутривенной инфузии растворов.
Обезболивание осуществляется назначением наркотических и ненаркотических анальгетиков, НПВП.
Антибиотики при хроническом рецидивирующем фурункулезе желательно назначать с учетом чувствительности. Способ введения парентеральный.
Крайне важно выбрать подходящий препарат для восстановления иммунной системы. Предлагается такой подход:
- при снижении фагоцитоза препаратом выбора служит Полиоксидоний в мышцу;
- для усиления взаимодействия антиген-антитело назначают инъекции Галавита;
- падение количества В-лимфоцитов — инъекции Миелопида;
- снижение иммуноглобулина G — инъекции иммуноглобулинов (Интраглобин, Октагам).
Так проходит иммунокоррекция при обострении заболевания.
Во время ремиссии не оснований отказываться от лечения. Вводят Полиоксидоний, Галавит, Ликопин.
Ликопид показан при вялотекущем постоянно рецидивирующем фурункулезе. При тяжелом течении и упорных обострениях внутривенно вводят иммуноглобулины.
Поскольку остается много белых пятен в патогенезе хронического рецидивирующего фурункулеза, основным звеном которого служат нарушения в иммунной системе больного, продолжается разработка новых препаратов. Серамил, Неоген проходят клинические испытания, в результате которых отмечено удлинение срока ремиссии до года у 30% пациентов.
Местное лечение основывается на стадии созревания гнойника. В стадии инфильтрации применяют растворы антисептиков, при вскрытии гнойника рана промывается раствором перекиси наложить повязку с Левомеколем, Синтомициновой мазью, Эритромициновая мазью. На этапе заживления эффективна мазь Вишневского. Перевязка выполняется ежедневно.
Профилактика хронического фурункулеза
На основании имеющейся информации об этиологии и патогенезе хронического рецидивирующего фурункулеза можно дать такие клинические рекомендации:
Читайте также:


