Лечение трихомониаза в казахстане
Содержание
Общая информация
Трихомониаз – заболевание, возбудителем которого является бактерия – влагалищная трихомонада Trichomonas vaginalis. Данная инфекция передается половым путем.
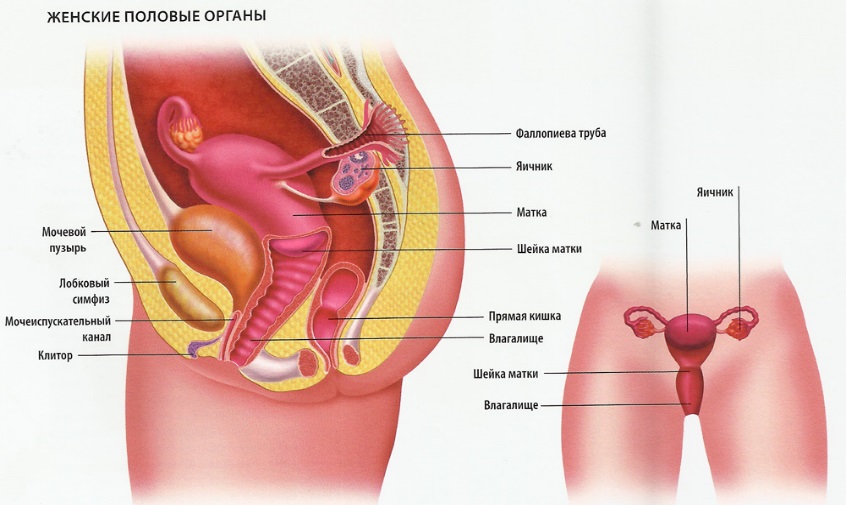
Женская половая система
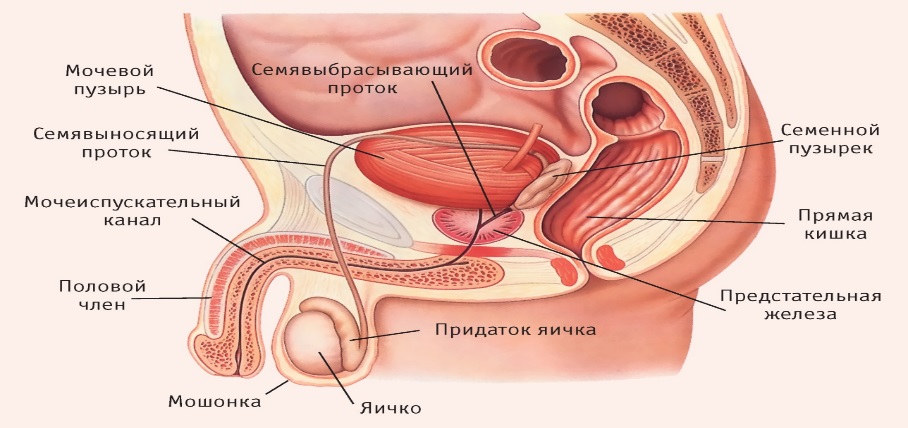
Мужская половая система
Причины
Заражение чаще всего происходит при интимной близости с больным человеком или носителем инфекции.
К числу причин, влияющих на вероятность заражения, относятся:
- незащищённый секс;
- большое число половых партнёров;
- недолеченные или ранее перенесённые венерические заболевания;
- беспорядочные половые связи;
Влагалищная трихомонада имеет жгутики и способна активно двигаться. Оказавшись в мочеиспускательном канале или в половых органах человека, трихомонады быстро прикрепляются к покрывающим их клеткам (с помощью жгутиков). Затем микроорганизмы начинают усиленно размножаться. Когда их становится слишком много, они начинают повреждать клетки хозяина.
Трихомониаз вызывает образование язв, что приводит к увеличению риска заражения вирусами, например, гепатитом С и В. Это самая распространенная инфекция, передаваемая половым путем.
Трихомонады у женщин обнаруживаются в шейке матки, влагалище, мочевом пузыре, мочеиспускательном канале. Трихомонады у мужчин обнаруживают в предстательной железе, мочеиспускательном канале, в придатках яичка и сперме.
Симптомы
У женщин:
- Симптомы проявляются примерно на 28 день после заражения
- Дискомфорт во время полового акта
- Зуд внутренней поверхности бедер
- Выделения из влагалища (скудные, зеленовато-желтые, пенистые)
- Вагинальный зуд (Зуд половых путей)
- Отек половых губ
- Неприятный запах из половых путей
У мужчин:
- Жжение после мочеиспускания или эякуляции (семяизвержение)
- Зуд уретры (в мочеиспускательном канале)
- Незначительные выделения из мочеиспускательного канала
Диагностика
Для диагностики трихомониаза проводят исследование мазка из влагалища под микроскопом (у женщин), выделения из мочеиспускательного канала и сок предстательной железы (у мужчин). Результат общего мазка подтверждают более точными методами исследования.
У мужчин болезнь обнаружить гораздо труднее, чем у женщин.
Лечение
Обычно для лечения применяются метронидазол и другие антибиотики. Во время приема лекарств следует воздержаться от половых актов и употребления алкоголя. Обычно лечение должен проходить и половой партнер, даже если у него не выявлены симптомы болезни.
Прогноз заболевания
При правильном лечении заболевание полностью излечивается.
Возможные осложнения
Поскольку данное заболевание может вызвать такие осложнения, как рак шейки матки, бесплодие и риск заражения ВИЧ, следует незамедлительно обратиться к врачу.
Иногда у мужчин из-за трихомониаза может развиться простатит (воспаление предстательной железы) или эпидидимит (воспаление оболочек яичка).
Когда следует обратиться за врачебной помощью
Обратитесь к врачу, если у вас появились симптомы или имеется подозрение на наличие у вас трихомониаза.
Профилактика
Если Вы вылечитесь, а Ваш половой партнер – нет, Вы легко можете заразиться повторно.
Очень важно сообщить своему половому партнеру (партнерам) о заболевании, даже если его (ее) ничего не беспокоит и убедить его (ее) пройти обследование и лечение. Ведь бессимптомное течение болезни не снижает риска развития осложнений.
Ведение моногамных (1 половой партнер) отношений – лучшая профилактика заболевания.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2014
Общая информация
Урогенитальный трихомоноз – инфекция, передаваемая половым путем, возбудителем которой является простейший одноклеточный паразит Trichomonas vaginalis [1, 2, 3].
A59.9 Трихомоноз неуточненный


Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
- эрозии и язвы в области вульвы, гименального кольца, влагалища и наружного отверстия мочеиспускательного канала.
У девочек при этом поражаются наружные половые органы (половые губы, клитор), слизистая влагалища.
- гиперемия и отечность слизистой оболочки вульвы, влагалища, слизисто-гнойные или гнойные выделения в заднем и боковых сводах влагалища;
Дифференциальный диагноз
Лечение
лам у больных трихомониазом. Большинство штаммов T. vaginalis высоко чувствительны к метронидазолу родственным метронидазолу препаратам. Преимуществом однократной дозы является простота приема и дешевизна. Однако имеется ряд доказательств, свидетельствую-
щих о том, что при однократном приеме частота неэффективного лечения выше, особенно если одновременно не пролечиваются половые партнеры. В этих случаях рекомендуются повторный курс терапии.
ные препараты (рекомендован-
ные альтернативные схемы терапии)
Таблица 3. Лечение осложненного или рецидивирующего урогенитального трихомониаза
ные препараты (рекомендован-
ные схемы выбора терапии)
ные препараты (рекомендован-
ные альтернативные схемы терапии)
Метронидазол может использоваться на всех сроках беременности и в период грудного вскармливания, однако в этих случаях лучше избегать схем с использованием высоких доз препарата.
Другие виды лечения: нет.
Хирургическое вмешательство: нет.
- Подготовка волонтеров, учащихся образовательных учреждений для проведения бесед о безопасном поведении и распространении литературы информационно-образовательного характера по вопросам профилактики ИППП.
Трихомонада и трихомониаз
Трихомониаз (устар. - трихомоноз) – заболевание мочеполовой системы, вызваемое простейшим одноклеточным паразитом - трихомонада вагинальная (Trichomonas vaginalis), которая способна жить только в мочеполовом тракте и, соответственно, практически никогда не приводит к поражению других систем. Известны единичные случаи развития инфекционного процесса в других органах (например, у пациентов с СПИД)
Вагинальная трихомонада (Trichomonas vaginalis) — паразитическое простейшее, относящееся к классу жгутиковых. То есть Т. не бактерия, а одноклеточное животное, поэтому большинство антибактериальных препаратов не оказыют на нее никакого влияния. Это — типичный облигатный (обязательный) паразит человека, обитает во влагалище у женщин и уретре у мужчин, однако в некоторых случаях способен проникать и в верхние отделы мочеполовой системы.
- Вне тела человека способна жить не более нескольких часов, при условии сохранения влажности.
- Быстро погибает при высушивании, действии прямого солнечного света, нагревании.
- Способна уходить от надзора иммунной системы, маскируясь под клетки хозяина.
- Другие бактерии могут проникать внутрь трихомонады, где находят защиту от иммунной системы и лекарств. А благодаря своей подвижности, она способна заносить возбудителей других инфекций, передающихся половым путем, в верхние отделы мочеполовой системы.
- В свою очередь, инфекции, передающиеся половым путем, могут создавать более благоприятные условия для развития трихомонад. Наиболее благоприятные условия для данного паразита: анаэробная среда, pH 5,2 – 6,2.
- Способна повреждать эпителиальный барьер, что снижает его защитную функцию, облегчая тем самым инфицирование другими ИППП, в том числе и ВИЧ (вирус иммунодефицита человека).
Основым механизмом передачи является - половой путь. Источником инфекции служит больной человек, либо трихомонадоноситель. Женщины более восприимчивы к данному заболеванию. Инкубационный период (период от инфицирования до развития первых симптомов) составляет, в среднем 10 дней (от 2 дней до 2 мес.). Теоретически заражение контактно-бытовым путем (полотенца, нижнее белье…) возможно, однако маловероятно по причине низкой выживаемости трихомонады вне организма.
Симптомы трихомониаза
Чаще заболевание протекает с незначительно выраженными жалобами, либо симптомы отсутствуют. При остром процессе имеют место выраженные клинические проявления. В зависимости от выраженности воспалительного процесса, выделяют острое, подострое или торпидное течение свежего трихомониаза. Острое течение характеризуется обильными, часто пенистыми выделениями, неприятными ощущениями при мочеиспускании и сексе. Со временем симптомы могут стихнуть, но это не значит, что наступило выздоровление. Острая форма более характера для женщин.
Симптомы трихомониаза у мужчин:
У большинства мужчин заболевание протекает бессимптомно (трихомонадоносительство). У части мужчин развивается трихомонадный уретрит, который проявляется болями и жжением при мочеиспускании, могут иметь место неприятные ощущение после полового контакта (диспареуния), выделения из уретры.
Симптомы трихомониаза у женщин:
- Выделения из влагалища желтого, зеленого или серого цвета, часто пенистые, обильные, с неприятным запахом. Количество и характер выделений меняется в зависимости от остроты процесса.
- Зуд в области половых органов.
- Дискомфорт и боли во время секса (диспареуния).
- Неприятные ощущения при мочеиспускании.
- Покраснение влагалища и вульвы.
- Симптом земляничной шейки.
- Иногда отмечаются боли внизу живота.
Отдельно выделяют трихомонадоносительство — возбудитель определяются лабораторными методами диагностики, но проявлений болезни нет.
Осложнения у мужчин:
- Мужское бесплодие
- Увеличивается риск, как передачи, так и заражения ВИЧ.
- Возможная причина таких заболеваний как хронический простатит, и везикулит.
Осложнения у женщин:
- Повышается риск преждевременных родов и рождения детей с низкой массой тела.
- Увеличение риска передачи других инфекций. В том числе ВИЧ-инфекции и генитального герпеса.
- Повышается риск развития рака шейки матки.
- Воспалительные процессы органов малого таза. Что в свою очередь может привести к развитию женского бесплодия (в том числе трубное бесплодие).
НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ КОЖНО-ВЕНЕРОЛОГИЧЕСКИЙ ИНСТИТУТ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ КАЗАХСТАН
Клинические рекомендации по ведению больных урогенитальным трихомониазом
г. Алматы, 2014 г.
Указанные клинические рекомендации разработаны на основании международного опыта по ведению больных урогенитальным трихомониазом и печатаются в соответствии с решением Ученого Совета Научно-исследовательского кожно-венерологического института МЗ РК (2014 г., протокол № ).
Рекомендации содержат информацию о современных методах клинико-диагностического обследования и лечения больных урогенитальным трихомониазом, особенностях ведения особых групп пациентов (беременные, дети и т.д.) и особых ситуаций.
Клинические рекомендации составлены:
к.м.н. А.Е. Ешимовым
н.с. А.О. Итемировой
к.б.н. М.Х. Джусупгалиевой
н.с. Н.В. Тонконоговой
Коллектив авторов указанных клинических методических рекомендаций выражает глубокую признательность Академику НАН РК Т.А. Муминову за инициативу их создания.
З.Б. Кешилева, д.м.н., профессор, действительный иностранный член Американской Академии дерматовенерологии, член-корреспондент Европейской Академии дерматовенерологии, Академик Академии наук клинической и фундаментальной медицины.
Ж.А. Оразымбетова, д.м.н., профессор, заведующая курсом дерматовенерологии Казахстанско-Российского Медицинского Университета.
Создание и распространение указанных рекомендаций поможет улучшить работу в области урогенитального трихомониаза в Казахстане посредством: предоставление работникам здравоохранения (врачи-дерматовенерологи, врачи общей практики, врачи смежных специальностей, оказывающие медицинскую помощь больным ИППП) рекомендаций, основанных на принципах доказательной медицины; создания инструмента для обучения студентов и тех, кто получает постдипломное образование.
Основание для написания
Имеется несколько причин для написания указанных клинических рекомендаций по ведению пациентов больных урогенитальным трихомониазом.
Во-первых, в Казахстане за всю историю отечественной дерматовенерологии до сих пор ни разу не были разработаны клинические рекомендации по ведению больных урогенитальным трихомониазом. К сожалению, в отечественной практике, несмотря на разнообразие опубликованных научно-практических исследований по проблемам урогенитального трихомониаза, правильно спланированных рандомизируемых контролируемых исследований (далее РКИ), которые бы отвечали предъявляемым требованиям: адекватности числа наблюдений в представленной выборке, детализированному изложению дизайна исследований, соответствующей статистической обработке, единицы.
Во-вторых, поскольку международные рекомендации редактируются нечасто, то крайне необходим обзор самых последних редакций рекомендаций, принятых в разных странах, а также наиболее заметных и авторитетных публикаций в ведущих мировых журналах.
Содержание
ОПРЕДЕЛЕНИЕ
5
ВВЕДЕНИЕ
5
Эпидемиология
5
Этиология и передача
6
Пути передачи
6
Патогенез урогенитального трихомониаза
6
КЛАССИФИКАЦИЯ
7
КЛИНИЧЕСКАЯ КАРТИНА
7
ЛАБОРАТОРНАЯ ДИАГНОСТИКА
8
Показания для проведения тестирования:
10
Критерии для постановки диагноза:
10
Дифференциальная диагностика
10
ЛЕЧЕНИЕ
11
Цели лечения:
11
Показания к проведению лечения
12
Основные положения
12
Лечение взрослых, подростков и детей с массой тела > 45 кг, больных неосложенными формами урогенитального трихомониаза (трихомонадная инфекция нижнего отдела мочеполовых путей)
12
Особые ситуации
14
Лечение урогенитального трихомониаза в период беременности
14
Введение партнеров
14
Последующее наблюдение
14
Список использованной литературы
15
ОПРЕДЕЛЕНИЕ
Урогенитальный трихомониаз - инфекция, передаваемая половым путем, возбудителем которой является простейший одноклеточный паразит — Trichomonasvaginalis.
ВВЕДЕНИЕ
Trichomonasvaginalis – жгутиковое простейшее, вызывающее инфекцию, которая у взрослых передается половым путем. Поскольку T. vaginalisобладает специфичностью по отношению к эпителию влагалища и уретры инфекция развивается только после интравагинальной или интрауретральной инокуляции микроорганизма.
Эпидемиология
Урогенитальный трихомониаз является одной из наиболее распространенных инфекций, передаваемых половым путем (ИППП). По данным ВОЗ, трихомониазом поражено около 10% населения. В отдельных социальных группах заболеваемость достигает 40%. ВОЗ ежегодно в мире регистрирует более 170 млн. больных.
В Российской Федерации ежегодно регистрируется более 2 млн. случаев ИППП, причем ведущее место в структуре воспалительных заболеваний урогенитального тракта занимает мочеполовой трихомониаз, в частности, до 34,8% среди так называемых негонококковых уретритов. Однако, за последние 5 лет отмечено снижение уровня заболеваемости с 199,5 на 100 000 населения в 2006 году до 112,2 на 100 000 населения в 2011 году.
В Казахстане в динамике за период 2009 -2013 гг. отмечалась стабильная тенденция снижения уровня заболеваемости урогенитальным трихомониазом с 120,0 на 100 000 населения в 2009 году до 66,0 на 100 000 населения в 2013 году.
В структуре всех ИППП трихомониаз занимает одно из первых мест и лидирует по частоте выявления у лиц, обратившихся за специализированной дерматовенерологической, акушерско-гинекологической и урологической помощью по поводу инфекционно-воспалительных заболеваний урогенитального тракта.
Уровень заболеваемости зависит от многих факторов: возраста, сексуальной активности, количества сексуальных партнеров, наличия других ИППП, формы сексуальных контактов, стадии менструального цикла, методов лабораторной идентификации возбудителя, правильности получения материала для исследования и лабораторной техники.
Большая медицинская и социально-экономическая значимость урогенитального трихомониаза обусловлена высокой инфицированностью людей, клиническим полиморфизмом, нередко хроническим течением с рецидивами, поражением различных органов и систем.
Этиология и передача
Trichomonasvaginalisотносится к царству Protozoa, подцарству Animalia, типу Sarcomastrigophora, подтипу Mastigophora, классу Zoomastigophora отряду Trichomonadidae. T. vaginalisимеет грушевидное тело длиной 10-36 мкм, удлиненное ядро, смещенное в передний конец, и вакуолизированную цитоплазму. На переднем конце расположены жгутики, имеется ундулирующая мембрана, доходящая до середины тела. Сквозь все тело проходит осевая нить - аксостиль. Эти патогены способны образовывать цистоподобную форму, хотя они очень чувствительны к условиям среды обитания. Паразитируя на клетках эпителия, T. vaginalisспособна повторять рельеф клетки-хозяина.
Урогенитальные трихомонады встречаются в трех формах: грушевидной (основная форма), амебоидной и округлой.
Пути передачи
Инфекция может быть передана от одного человека другому, как правило, при половых контактах. Самое неоспоримое свидетельство этого - высокий процент поражения уретры и/или простаты мужчин - половых партнеров инфицированных женщин. В этом случае трихомониаз у женщин может быть вылечен только после того, как будет достигнута элиминация T. vaginalis у половых партнеров пациенток.
Кроме того, у детей помимо полового контакта среди путей инфицирования выделяют: прохождение через родовые пути больной матери; контактно-бытовой (в исключительных случаях девочки младшего возраста могут инфицироваться при нарушении правил личной гигиены и ухода за детьми).
Патогенез урогенитального трихомониаза
Патогенез и клиника урогенитального трихомониаза связаны с вирулентностью возбудителя и состоянием восприимчивости организма.
Предрасполагающими факторами у женщин является гормональная недостаточность, сопутствующие заболевания, сдвиг ph в щелочную среду и др.
T. vaginalisлокализуются там же, где и гонококки, но в отличие от последних они чаще проявляют себя как тканевые паразиты за счет имеющихся у них протеаз. Благодаря фибропектинам трихомонады прикрепляются к поверхности эпителиальных клеток, а антитрипсин на поверхности трихомонад защищает их от разрушения в местах инокуляции. Бета-гемолитическая активность паразита (фактор вирулентности) способствует преодолению защитных сил организма. Продуцируемая трихомонадами гиалуронидаза (фактор проникновения) обеспечивает инвазию, вызывая у больных эрозивно-язвенные поражения наружных половых органов на месте их внедрения, развитие в подслизистом слое мощных инфильтратов и метаплазию эпителия.
Входными воротами инфекции являются наружные половые органы. На внедрение трихомонад ткани отвечают инфильтративным воспалением, которое развивается как в покровном эпителии, так и в строме. Патологические изменения в эпителии характеризуются процессами дегенерации и десквамации, пролиферации и метаплазии с превращением цилиндрического эпителия в многослойный плоский. Под эпителием возникает гиперемия, отек и образование воспалительного инфильтрата, состоящего из лимфоидных элементов, гистиоцитов, плазматических клеток с примесью лейкоцитов. Воспалительный инфильтрат может носить диффузный или очаговый характер. При уретрите выделяют стадии мягкого инфильтрата (сосудисто-экссудативные изменения) и твердого (соединительная ткань) инфильтрата.
КЛАССИФИКАЦИЯ
А59.0 Урогенитальный трихомоноз
А59.8 Трихомоноз других локализаций
A59.9 Трихомоноз неуточненный
КЛИНИЧЕСКАЯ КАРТИНА
Клинические проявления урогенитального трихомониаза достаточно широки: от отсутствия специфических симптомов до развития манифестных форм заболевания.
Инкубационный период урогенитального трихомониаза составляет от 3 дней до 3-4 недель (в среднем 5-6 дней).
При анамнезе выясняется источник инфицирования пациента; время, прошедшее с момента сексуального контакта с предполагаемым источником заражения до появления субъективных симптомов; обследован-ли половой партнер специалистом и поставлен-ли диагноз трихомониаза или другой урогенитальной инфекции. Выясняются также данные аллергологического анамнеза и наличие соматических заболеваний.
Основные субъективные и объективные симптомы:
У мужчин - в 15-50% случаев течение инфекции бессимптомное. Неприятные ощущения (зуд, жжение) в мочеиспускательном канале; гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала; скудные выделения из уретры; болезненность при мочеиспускании (дизурия); болезненность во время половых контактов (диспареуния); учащенное мочеиспускание и ургентные позывы на мочеиспускание (при проксимальном распространении воспалительного процесса); эрозивно-язвенные поражения кожи головки полового члена; боли в промежности с иррадиацией в прямую кишку; гематоспермия (редко).
Девочки:
1) диффузная гиперемия слизистой оболочки влагалища;
2) отечность в области наружных половых органов, возможно, развитие обильных свободных выделений из влагалища;
3) эрозии и язвы в области вульвы, гименального кольца, влагалища и наружного отверстия мочеиспускательного канала.
Осложнения и остаточные явления у женщин
1) воспалительные заболевания органов малого таза, хронические тазовые боли;
3) сальпингит, сальпингоофорит;
4) внематочная беременность;
5) непроходимость маточных труб.
Осложнения у мужчин
2) мужское бесплодие (редко).
ЛАБОРАТОРНАЯ ДИАГНОСТИКА
Верификация диагноза урогенитального трихомониаза базируется на результатах лабораторных исследований - обнаружении T. vaginalisс помощью следующих методов:
1) микроскопического исследования нативного препарата (световое, фазово-контрастное и темнопольное).
Особенностью данного метода является немедленное исследование после получения клинического материала. Наибольшая чувствительность и специфичность микроскопического исследования нативного препарата установлена при клинически выраженных формах заболевания. Нативный препарат необходимо исследовать в течение 10 минут после забора материала, поскольку утрачивается подвижность возбудителя, клетка округляется и получение однозначного результата затрудняется. В положительных случаях микроскопии нативного препарата трихомонады обнаруживаются в виде грушевидной, овальной или округлой формы по величине несколько превосходящей лейкоциты.
2) Микроскопического исследования препарата, окрашенного 1% раствором метиленового синего, по Граму и Романовскому - Гимзе.
Является наиболее доступным методом исследования, однако чувствительность его не превышает 40–60% в связи с субъективной оценкой результатов. Микроскопия окрашенных препаратов несколько повышает процент выявления трихомонад по сравнению с нативными препаратами в силу того, что учитываются не только типичные жгутиковые, но и амастиготные формы. Кроме того, окрашенные препараты можно использовать для косвенной оценки воспалительного процесса - скопление лейкоцитов на клетках плоского эпителия или вокруг них. Еще один косвенный признак урогенитального трихомониаза - наличие большого количества слизи в исследуемом материале. В препаратах, окрашенных метиленовым синим, трихомонады наблюдаются в виде округлой или овальной формы, расположенные в слизи между клеточными элементами. Четко просматривается оболочка паразитов, эксцентрично расположенное ядро, интенсивно окрашенное в синий цвет, цитоплазма - светло-синяя, вакуоли - бесцветные. При таком способе окраски трихомонады имеют характерный вид и хорошо распознаются. Для более детального просмотра клетки и выявления хорошо идентифицируемых жгутиков следует использовать дифференциальные методы окраски по Романовскому-Гимзе.
Примечание: диагноз уретрита у мужчин ставится на основании обнаружения 4 и больше лейкоцитов в поле зрения микроскопа при увеличении х1000. При наличии цервицита количество полиморфноядерных лейкоцитов повышено (более 10 при увеличении х1000). При клиническом исследовании следует принимать во внимание наличие или отсутствие слизисто-гнойных цервикальных выделений (зеленовато-желтый гной со слизью на белом ватном тампоне). Диагноз уретритау женщин подтверждается нахождением более 10 лейкоцитов в поле зрения при увеличении х1000.
3) Молекулярно-биологических методов исследования, направленных на обнаружение специфических фрагментов ДНК и/или РНК T.vaginalis.
Согласно современным представлениям, применение метода ПЦР оправдано при диагностике латентного течения трихомониаза, для выявления Т. vaginalis при микст-инфекции урогенитального тракта, при скрининговых исследованиях (в комплексе с микроскопическим методом), а также для контроля качества микроскопического исследования. В целом, эффективность диагностики существенно повышается при использовании ПЦР в сочетании с культуральным и/или микроскопическими методами исследования.
4) Культурального исследования (показано при мало- и бессимптомных формах заболевания). Идентификацию T.vaginalis следует проводить культуральным методом, считающимся, по мнению большинства исследователей, "золотым стандартом". Данный метод позволяет выявить до 95% случаев.
У девочек до наступления менархе диагноз урогенитального трихомониаза устанавливается на основании результатов микроскопического и/или культурального метода исследования, подтвержденного молекулярно-биологическим методом.
Показания для проведения тестирования:
2) Обнаружение T. vaginalisпри исследовании цервикального мазка;
3) Диагноз трихомониаза у полового партнера.
Критерии для постановки диагноза:
1) Прямое выделение микроорганизмов во влажном препарате (используется обычный физиологический раствор) или в мазке материала, полученного из заднего свода влагалища (позволяет выявить 40-80% случаев).
2) Трихомонады обнаруживают при цитологическом исследовании мазка из шейки матки. При этом чувствительность составляет 60%, но наблюдается высокая частота ложноположительных результатов. В таких случаях целесообразно подтвердить диагноз с помощью исследования материала из влагалища, полученного тампоном.
3) Культуральное исследование с использованием имеющихся специальных сред позволяет выявить до 95% случаев.
Дифференциальная диагностика
Поскольку симптомы трихомонадной инфекции нижних отделов мочеполового тракта (уретрит и цервицит) не являются специфичными, необходимо проведение лабораторных исследований для исключения другой урогенитальной инфекции, обусловленных патогенными (C. trachomatis,N. gonorrhoeae, M. genitalium), условно-патогенными микроорганизмами (грибами рода Сandida, генитальными микоплазмами и микроорганизмами, ассоциированными с бактериальным вагинозом), вирусами (вирусом простого герпеса) на основании клинико-лабораторных критериев, указанных в таблице 1. Кроме того, проводят дифференциальную диагностику с аллергическими вульвовагинитами и баланопоститами.
Дифференциальный диагноз трихомонадного эпидидимоорхита проводят с водянкой, туберкулезным или сифилитическим эпидидимоорхитом, опухолью органов мошонки, с перекрутом ножек яичек и др.
Дифференциальный диагноз трихомонадной инфекции верхних отделов половой системы женщин проводят с внематочной беременностью, эндометриозом, осложненной кистой яичника, заболеваниями органов брюшной полости (панкреатитом, холециститом и др.).
Таблица 1. - Основные клинико-лабораторные дифференциально-диагностические признаки T. vaginalis
Читайте также:


