Лечение трихомониаза при беременности трихополом

Трихомониаз – одна из самых распространенных ИППП на планете. Несмотря на практически бессимптомное течение он способен привести к серьезным осложнениям – простатиту и орхэпидидимиту у мужчин и вульвиту, вагиниту, цервициту – у женщин.
Большую опасность представляет и трихомониаз при беременности. Актуальная медицинская информация и видео в этой статье помогут ответить на вопросы будущих мам, столкнувшихся с этим заболеванием.
Общие сведения об инфекции
Трихомониаз, или трихомоноз – занимает лидирующие позиции по распространенности среди всех венерических инфекций. Согласно статистическим данным, его диагностируют приблизительно у 180 млн человек ежегодно.
Возбудителем заболевания является простейший паразитирующий подвижный микроорганизм из класса жгутиковых – влагалищная трихомонада (лат. Trichomonas vaginalis). При первичном заражении она проникает в мочеиспускательный канал и способна вызвать заражения урогенитального тракта как у мужчин, так и у женщин.

Присутствие трихомонад в слизистой оболочке и развитие в ней активного воспалительного процесса приводит к дегенеративно-инфильтративным поражениям органов. При этом у мужчин чаще всего поражаются уретра, предстательная железа и семявыносящие протоки, а у женщин – НПО, влагалище и шейка матки.

В зависимости от течения, существует несколько видов инфекции.
Таблица: Распространенные классификации трихомониаза:
| Классификация | Тип трихомониаза |
| По течению |
|
| По наличию осложнений |
|
Возможные пути передачи
Как и другие ЗППП, трихомоноз передается, прежде всего, при незащищенном сексе. Причем заразиться можно при любом его виде: и оральном, и (в меньшей степени) оральном или анальном.
Кроме того, инфицирование может произойти даже без непосредственного проникновения, а лишь при тесном контакте половых органов.

Обратите внимание! Вследствие распространенности бессимптомных форм заболевания многие люди, сами того не подозревая, становятся источником инфекции.
- при непосредственном взаимодействии с кровью, спермой, влагалищным секретом или другими жидкостями человека-носителя инфекции;
- при прохождении ребенком зараженных родовых путей матери.

Обратите внимание! В связи с особенностями анатомического строения, риск заражения во время родов у девочек в 2-3 раза выше, чем у мальчиков.
Возможность заражения при бытовых контактах хоть и не исключается, но маловероятна, поскольку трихомонада крайне неустойчива во внешней среде, а для инфицирования требуется достаточно высокая концентрация возбудителя. Полностью исключить риск передачи трихомониаза контактно-бытовым путем позволит соблюдение элементарных правил гигиены.
Особенности симптоматики заболевания у беременных
В целом, при своевременной диагностике и лечении трихомониаз имеет благоприятный прогноз и успешно лечится. Однако обнаружение этой инфекции у женщины, готовящейся стать матерью, требует особого внимания со стороны специалистов. Беременность и трихомониаз – проблема, требующая отдельного разговора.

Как правило, трихомониаз во время беременности не имеет каких-либо клинических особенностей. Заболевание развивается после незащищенного сексуального контакта или переходит из бессимптомной формы в активную на фоне мощной гормональной перестройки или снижения иммунитета.
Инкубационный период в среднем составляет 10-15 дней, но может сокращаться до 48-72 часов или удлиняться до двух месяцев.
Классическая острая форма заболевания в настоящее время встречается редко. Она сопровождается:
- зудом, жжением, иногда болью во влагалище;
- резями во время мочеиспускания;
- покраснением и зудом НПО (вульвы) и промежности;
- обильные пенистые выделения желто-зеленого цвета с неприятным запахом;
- ощущение тяжести, боли внизу живота;
- учащение дефекации, тенезмы;
- повышение температуры и другие признаки токсического поражения организма.

Сейчас более чем у 50% женщин заболевание сразу переходит в латентное (скрытое, неактивное) течение.
При этом пациентки могут предъявлять жалобы на:
- неинтенсивные боли внизу живота;
- зуд в области НПО, усиливающийся после сексуальных контактов, перед или сразу после завершения менструации;
- периодические беловатые или желтоватые выделения с неприятным запахом;
- частое мочеиспускание;
- боли во время половых контактов.

Опасные последствия
По мнению большинства специалистов, трихомониаз у беременных женщин не приводит к каким-либо фатальным последствиям (например, внутриутробной гибели плода или врожденным порокам развития). Однако до родов инфекцию нужно обязательно вылечить: она может негативно влиять как на состояние женщины, так и на ее будущего ребенка.
Распространение инфекции помимо уретрита и кольпита могут привести к развитию:
Обратите внимание! Если трихомониаз не сочетается с другими ЗППП, подобные осложнения развиваются крайне редко, только на фоне запущенного воспалительного процесса.
Распространенные формы трихомониаза сопровождаются лихорадкой, появлением обильных гнойных выделений, болями в области живота и поясницы. Большинство гинекологов связывают генерализованную инфекцию при беременности с высоким риском выкидыша или преждевременных родов, а также преждевременного излития вод и рождения детей с низкой массой тела.

Внутриутробное заражение трихомонадой не происходит из-за действия гематоплацентарного барьера. Однако приблизительно у 5% детей, родившихся от больных матерей, диагностируются признаки трихомонадной инфекции – в основном это признаки вульвита или вульвовагинита у девочек, а также явления конъюнктивита и пневмонии.

Диагностика и лечение трихомониаза у беременных
Диагностика трихомонадной инфекции у будущих мам базируется на клинических, лабораторных и (по показаниям) инструментальных данных.
Стандартная медицинская инструкция предполагает проведение:
- Сбора жалоб и анамнеза.
- Клинического обследования (в том числе бимануального и осмотра в зеркалах).
- Лабораторных тестов:
- микроскопия нативного препарата и мазков, окрашенных стандартными методами
- культуральное исследование;
- ПЦР;
- РИФ;
- ИФА.
- Инструментальных тестов – УЗИ малого таза.

Лечение трихомониаза при беременности может проводиться как амбулаторно, так и в условиях стационара (при осложненных формах заболевания). Пациентку с подозрением на заболевание обязательно должен осмотреть врач – гинеколог или венеролог — для составления индивидуального плана терапии.
Важно! Вместе с женщиной обследование и лечение должен проходить и ее половой партнер.
Главная цель терапии – эрадикация возбудителя из организма. В зависимости от срока гестации могут изменяться препараты выборы.
Таблица 2: Принципы медикаментозной терапии трихомониаза при беременности:
| Триместр | Тактика лечение |
| l | Назначение системных противоцистных препаратов (Метронидазола, Орнидазола) противопоказано. Используется местное лечение – обработка уретры и влагалища растворами антисептиков. |
| ll, lll | Применяются вагинальные свечи с Метронидазолом. Тот же препарат принимается внутрь. |
Обратите внимание! На последних неделях гестации (непосредственно перед родами) противоцистные средства применяются с осторожностью.

Как и другие ИППП, трихомонадная инфекция относится к крайне нежелательным заболеваниям при беременности. Именно поэтому каждой женщине, планирующей ребенка, важно пройти обследование и пролечиться еще до того, как наступит беременность.
Бывает и так, что болезнь обнаруживает себя уже после зачатия. В этом случае важно незамедлительно обратиться за медицинской помощью и начать эффективную, но безопасную терапию.
Вопросы врачу
Здравствуйте! Очень хотим с мужем малыша, но пока никак не получается. Пошла на прием к гинекологу, после исследования мазка выявили трихомонады, назначили лечение. Могла ли инфекция стать причиной наших неудачных попыток завести ребенка? Можно ли забеременеть при трихомониазе? Он не приводит к бесплодию?
Здравствуйте! Забеременеть при этой инфекции можно, но не нужно: трихомониаз во время беременности приводит к серьезным осложнениям. Сначала завершите полный курс лечения, сдайте контрольные анализы, а уже потом приступайте к активному планированию.
Здравствуйте! Я беременна, срок 25 недель. Недавно появились жалобы на пенистые плохо пахнущие выделения, пошла к врачу, оказалось, трихомониаз. Обследовали мужа, у него все чисто. Нужно ли ему лечиться вместе со мной?
Здравствуйте! При трихомониазе, как и при любых других ЗППП, терапевтический комплекс должны проходить оба партнера.
Инфекционно-воспалительные заболевания – бич современности. Часто подобные недуги диагностируют и у беременных женщин. В таком случае лечение нужно подбирать максимально щадящее и адекватное, чтобы прием лекарственные препаратов не навредил не только будущей маме, но и плоду.
Использовать в этот период можно не все лекарственные препараты – прием многих таблеток рискованный для здоровья. Из дозволенных медикаментов выделяют трихопол. Он помогает сократить риск заражения плода и преждевременного прерывания беременности.
Когда назначают трихопол при беременности?
На протяжении беременности есть немало поводов для назначения трихопола. Медики часто рекомендуют препарат женщинам в таких ситуациях:
- Лечение трихомониаза. Проблема может возникнуть впервые или обостриться на фоне беременности. При трихомониазе есть риск прерывания беременности. Кроме того, при несвоевременном или некомпетентном лечении высоки шансы передачи заболевания от мамы к ребенку. Поэтому лечить недуг крайне важно.
- Бактериальный вагиноз или, как его еще называют, дисбиоз влагалища. При такой проблеме условно-патогенная микрофлора распространяется, а лактобациллы в мазке отсутствуют. Анализы часто в таком случае могут показать присутствие гарднерелл. Они отличаются повышенной чувствительностью к метронидазолу, в связи с чем лечение трихополом является одним из эффективных методов. Проблема не всегда создает сильный дискомфорт для женщин, поэтому многие попросту игнорируют лечение. Но это неправильное отношение, вирус способен постепенно добраться до матки, заразить околоплодные воды и стать причиной предпосылок к выкидышу или началу преждевременных родов.
- Воспаления мочеполовой системы. Эти инфекции часто провоцируют анаэробные организмы, которые также чувствительны к основному действующему веществу трихопола.
Действие препарата в организме

В составе лекарства метронидазол – антибиотик, воздействующий на многие микроорганизмы и болезнетворные микробы. Трихопол попадает в кровь или слизистую (зависит от выбора формы лекарственного препарата) проникает к очагу инфекции. Там антибиотик метронидазол эффективно проникает в ДНК вируса и таким образом блокирует размножение его в дальнейшем. В итоге патогенные организмы довольно в короткие сроки прекращают существование, что приводит к улучшению самочувствия и постепенному выздоровлению.
При этом трихопол имеет некоторые преимущества по сравнению с аналогичными препаратами, что и делает его столь востребованным в медицине. К таким преимуществам относят:
Формы выпуска препарата
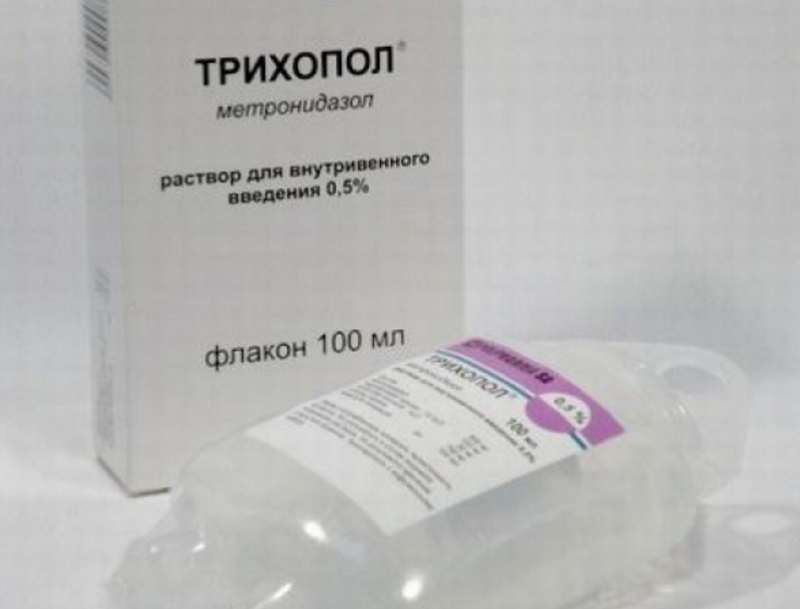
Трихопорл при беременности рекомендуют принимать в разных формах. Выбор вида лекарственного средства зависит от симптомов и сложности заболевания, которое планируется лечить при помощи препарата метронидазола.
В отечественных аптеках можно найти следующие виды:
- Таблетки по 250 грамм. Обычно выпускают упаковками по 10 штук.
- Суппозитории вагинальные по 0,25, 0,5, 0,125 грамм. Упаковки в основном содержат семь свечей.
- Крем 1% для наружного применения.
- Раствор для инъекций 0,5%. – производится в ампулах и во флаконах.
Назначение метронидазола

Для лечения многих воспалительных заболеваний у беременных трихопол подходит идеально. Но доктору нужно сделать правильное назначение, чтобы не навредить пациентке и будущему малышу, который развивается в её утробе. Несмотря на то, что метронидазол относится к антибиотикам, которые прекрасно себя проявили в сфере лечения беременных, есть некоторые ограничения при приеме:
Если имеет место заражение трихомониазом, назначение лекарственного средства необходимо, ведь негативное воздействие на плод заболевания гораздо серьезней, чем от приема антибиотика.
Назначают лекарство чаще всего в таблетках или вагинальных свечах. Если Инфекция распростораняется в мочеполовой системе, препарат вводят пациентке внутривенно. Также капельницу рекомендуют некоторым женщинам незадолго до проведения операции кесарева сечения. Продолжительность лечения, а также точная дозировка определяется врачом.
Когда трихопол назначают молодой маме в период лактации, на время приема препарата рекомендуется приостановить грудное кормление малыша. Причина в том, что метронидазол быстро поступает в грудное молоко и содержится там в довольно больших концентрациях, что может навредить ребенку.
Вероятность побочных эффектов

Лечение трихополом может проходить бессимптомно, а может спровоцировать ряд неприятных побочных эффектов.
Чаще всего дают о себе знать проблемы желудочно-кишечного тракта:
Встречаются и нарушения со стороны нервной системы:

Самым опасным побочным эффектом считают возникновение аллергической реакции на прием препарата с заметными высыпаниями по всему телу. Еще одна проблема – нехватка лейкоцитов в крови, в результате чего страдает иммунитет.
В зависимости от тяжести побочных эффектов врач рассматривает вероятность отказа от препарата или замены его аналогом. К счастью, побочные эффекты бывают редко, особенно если строго следовать рекомендациям доктора и принимать таблетки или другую форму лекарства в соответствии с предписаниями.
Противопоказания для приема

Есть у трихопола ряд противопоказаний.
Так, запрещено принимать лекарственный препарат в следующих случаях:
- Лейкопении – заболевание, при котором в организме не вырабатывается достаточно лейкоцитов.
- Эпилепсия.
- Различные нервные расстройства.
- Почечная или печеночная недостаточность.
Не советуют принимать метронидазол в сочетании с алкогольными напитками – хотя, беременным женщинам об этом напоминать, скорее всего, не нужно. Также врачи настоятельно рекомендуют на время лечения отказаться полностью от половых контактов. И не нужно забывать, что если у будущей мамы диагностировали трихомонадную инфекцию, партнер также заражен. Поэтому проводить лечение необходимо сразу для обоих партнеров – только в таком случае можно говорить о его эффективности

Чем лечить трихомон в первом триместре беременности, чтобы не навредить будущему ребенку? Основной группой медикаментов, применяемых в терапии трихомониаза, являются производные имидазола — это Метронидазол, Орнидазол, Тинидазол, Наксоджин, Атрикан. Препараты выпускают в форме таблеток для внутреннего применения и вагинальных свечей, которые используются в комплексе для успешной борьбы с возбудителем трихомониаза.
Но эти препараты противопоказаны до 12 недель беременности, это связано с их отрицательным влиянием на плод. Начиная где-то с 15 недели беременности уже можно ставить свечи с метронидазолом и принимать таблетки короткими курсами. Такая терапия не дает стойкой ремиссии, и могут наблюдаться частые рецидивы, но это лучше чем ничего, и таким образом удастся улучшить состояние пациентки и уменьшить нагрузку от медикаментов на организм матери и плода. Поэтому трихомониаз при беременности, где-то до 15 недели, лечат препаратами для местного наружного применения.
Чтобы лечение было успешным, его необходимо начинать сразу после выявления. Обследование и терапия должны проводиться у обоих партнеров. Лечение мужчины комплексное с использованием препаратов для внутреннего и наружного применения. Необходимо полностью исключить на время лечения половые связи.
Свечи для лечения трихомон
Для местного лечения трихомониаза в первом триместре беременности используют вагинальные суппозитории с антисептическим действием.
Это антисептик местного действия, который активен в отношении грамположительных и грамотрицательных бактерий при уреаплазмозе, сифилисе, трихомониазе, гонорее, хламидиозе. Активное вещество — хлоргексидина биглюконат.
Во время лечения компоненты не вызывают раздражение влагалища и не нарушают микрофлору слизистой оболочки. В кровь активные вещества не всасываются, поэтому не имеют противопоказаний. Не лечатся средством только в случае индивидуальной непереносимости на какой-либо компонент препарата.
Суппозитории вводят 2 раза в сутки глубоко во влагалище в положении лежа на спине — утром и вечером по свечке. Курс лечения обычно составляет 7-10 дней. В редких случаях по показаниям до 20 дней. После попадания во влагалище свеча начинает таять, и гель заполняет пространство, из-за этого могут наблюдаться выделения из влагалища.
Антисептический препарат, активное вещество — повидон-йод. Препарат блокирует аминогруппы клеточных белков. Обладает широким спектром противомикробного действия: активен в отношении бактерий, вирусов, грибов, простейших. При растворении свечи йод высвобождается из оболочки и при контакте с кожей или слизистыми образует с белками йодамины, коагулирует их и приводит к гибели разных микроорганизмов.

Вагинальные свечи Бетадин
Не стоит его применять при индивидуальной непереносимости, при заболеваниях щитовидной железы, детям до 8 лет. Также использовать во 2 и 3 триместрах беременности и в период лактации не стоит, либо по назначению доктора.
Применение: вводят суппозиторий, предварительно смоченный в воде, глубоко во влагалище, в положении лежа, перед сном. Курс лечения от 7 до 14 дней.
На протяжении лечения рекомендовано пользоваться ежедневными гигиеническими прокладками.
Очень эффективный препарат для лечения трихомониаза, направленный именно на подавление возбудителя:
- Нифурател — производное нитрофурана, активен в отношении грибов, бактерий и простейших, в том числе и возбудителя вагинального трихомониаза.
- Нистатин — противогрибковое вещество, активен в отношении грибов рода Кандида.
Комбинация этих двух компонентов позволяет достичь более высокого противомикробного действия и расширить спектр действия. Препарат малотоксичный, не нарушает естественную флору влагалища. Препарат противопоказан только при индивидуальной непереносимости.
Ставят свечи интравагинально, на ночь в течение 8 дней. Чтобы лечение было более успешным, свечи рекомендуют ставить в верхнюю часть влагалища.
Вагинальные таблетки Флуомизин содержат деквалиния хлорид — антимикозное и антибактериальное вещество широкого спектра действия. Активен в отношении большинства грамположительных и грамотрицательных бактерий и простейших: при кандидозах, заражении стафилококками, кишечной палочкой, вагинальным трихомониазом и др.
Разрушение микроорганизмов происходит за счет снижения активности клеточных ферментов. Таблетку вводят глубоко во влагалище на ночь, можно ее предварительно смочить в воде, если слизистая слишком пересушена. Курс лечения составляет 6 дней, даже если симптомы заболевания ушли. Не используют препарат для лечения при язвенных поражениях эпителия и шейки матки, при индивидуальной непереносимости и до начала половой жизни.
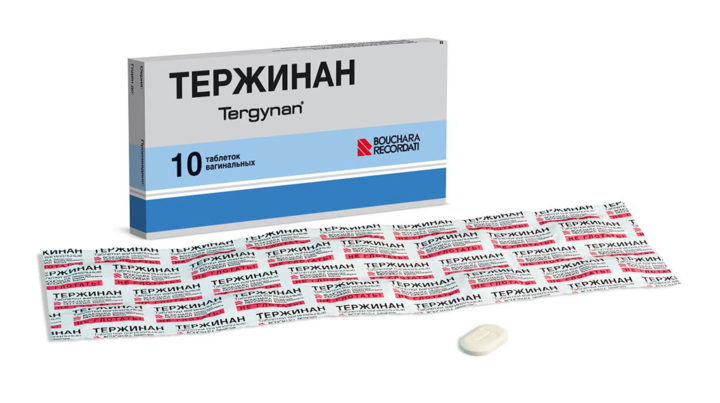
Тержинан — сложный антибактериальный, противопротозойный, противогрибковый препарат. Не нарушает микрофлору слизистой влагалища и естественный рН-баланс среды. Его компоненты:
- Тернидазол — противогрибковый компонент, убивает бактерии, изменяя свойства и структуру клеточной мембраны. Разрушает паразитов трихомонад, активно борется с анаэробными бактериями.
- Неомицин — вещество активно действует на разнообразные бактерии, грибы, споры, простейших. Устойчивость к нему вырабатывается медленно и незначительно.
- Нистатин — антимикозное вещество, эффективен в отношении дрожжевых грибов кандид. Воздействие препарата изменяет проницаемость их мембран и замедляет рост.
- Преднизолон — синтетический глюкокортикостероидный гормон. Снимает воспаление, отечность, устраняет аллергические проявления.
Используют препарат для лечения вагинитов, кандидоза и вагинального трихомониаза. Не используют средство при повышенной чувствительности к компонентам медикамента. В первом триместре беременности курс назначает врач, если посчитает целесообразным применение именно этого средства.
Применение: таблетка препарата размачивается в воде около 25 секунд, вводится глубоко во влагалище в положении лежа на спине перед сном. Потом еще минут 10-15 лежат. Лечение проводят на протяжении 10 дней, возможно по показаниям увеличение курса до 20 дней.
Рекомендации
При лечении трихомониаза необходимо соблюдать некоторые правила:
- Обязательно лечение проходят оба партнера.
- На время лечения воздержаться от близких отношений.
- Категорически запрещено употребление спиртных напитков при лечении антибиотиками.
- Нельзя пользоваться одними предметами гигиены: полотенцем, мочалкой, мылом. Все должно быть индивидуальным.
- Паразит гибнет при температуре выше 40°С. В окружающей среде, например на постельном белье, может жить около 5 часов. Поэтому проглаживание нательного и постельного белья обязательно.
- Кроме свечей, женщины проводят спринцевания лечебными растворами.
Беременность при трихомониазе
Можно ли забеременеть при трихомониазе? Беременность может наступить. Подтверждение тому — значительное число примеров обнаружения симптомов трихомониаза у женщин, вынашивающих ребенка. Но если пренебречь лечением, заболевание может спровоцировать изменения в половой системе женщины, что приведет к трудностям с зачатием и вынашиванием ребенка.

Трихомониаз необходимо лечить
Ведь при наличии трихомонад резко меняется рН-баланс среды слизистой влагалища. В норме она кисла, а тут она быстро становится щелочной. А это, в свою очередь, приводит к гибели сперматозоидов, устремленных в матку, которой они так и не достигают.
Также при наличии этой инфекции воспаление может перемещаться и в матку, а это грозит серьезными дистрофическими нарушениями ее слизистой. При этом оплодотворенная яйцеклетка не сможет прикрепиться к стенке матки.
Если воспаление доходит и до маточных труб, то в результате трубы покрываются спайками. Эти спайки препятствуют попаданию яйцеклетки в полость матки для оплодотворения. Поэтому трихомониаз становится причиной развития внематочной беременности.
Как болезнь влияет на плод
Оказывает ли трихомониаз при беременности влияние на плод? Согласно мнению многих компетентных врачей, трихомониаз не производит пагубного влияния на ребенка, не провоцирует дефекты в развитии. Но в любом случае это крайне нежелательное состояние при беременности.
Очень агрессивная среда во влагалище, образованная во время болезни, может нарушать целостность околоплодного пузыря, что приводит к преждевременным родам и выкидышам. При рождении вес ребенка может быть очень низким.
Возбудитель трихомонады самостоятельно не может проникнуть к плоду через плаценту. Но он может послужить своеобразным транспортировщиком для гонококков, хламидий и прочих патогенных микроорганизмов. Трихомонады полностью поглощают другие бактерии, не убивая их. В такой среде микробы защищены от воздействия антибиотиков и не могут быть диагностированы.
Во время родов ребенок может заразиться возбудителем через зараженные родовые пути. Особенно это опасно для новорожденной девочки, это связано с особенностями строения мочеполовой системы, у них мочеиспускательный канал короткий, поэтому трихомонады без труда проникают в мочевой пузырь.

Трихомониаз при беременности имеет свою специфику. Особое внимание в этом случае врач должен уделить обследованию и лечению пациентки.
Причиной воспаления половых органов у беременных женщин часто становится именно трихомонада (простейший паразитирующий одноклеточный организм из класса жгутиковых), заболевание называется трихомониазом или трихомонозом. По данным ВОЗ, самая распространенная инфекция, передающееся половым путем – это именно трихомониаз. У беременных эта болезнь часто появляется на фоне общего ослабления иммунитета, а в 2/3 случаев заражение происходит при незащищенных интимных связях. Нередко трихомонады провоцируют уретрит, цистит, цервицит, проктит и другие заболевания. Может возникнуть эрозия шейки матки.
Трихомонады сохраняют свою активность на постельном белье, например, до пяти часов. Поэтому причины трихомониаза у беременных женщин не сводятся только к пониженному иммунитету (о чем говорилось выше), а зависят еще и от личной гигиены самой женщины и её партнера. Важно помнить, что эти простейшие мгновенно погибают при температуре выше 40 °C, а значит проглаживание горячим утюгом белья – отнюдь не праздное дело. В слабом мыльном растворе эти микроорганизмы живут всего несколько минут.
Обследование на трихомониаз – обязательная составляющая скрининга состояния здоровья беременных женщин. Это заболевание относится к ЗППП (заболеваниям, передающимся половым путем). Его возбудитель – бактерия из рода простейших, класса жгутиковых. Влагалищная трихомонада (Trichomonas vaginalis) паразитирует в половых органах человека, на слизистой оболочке влагалища и мочеиспускательного канала (уретры). Этот одноклеточный организм может затруднить лабораторную диагностику заболевания тем, что иногда имитирует строение кровяных клеток человека (лимфоцитов и тромбоцитов).
Трихомониаз передается половым путем, заболеванием поражено не менее 10% жителей Земли. Ежегодно это количество увеличивается на 200 миллионов человек. Из-за особенностей строения мочеполовой системы женщины страдают от этой инфекции в 4 раза чаще мужчин. Временное снижение иммунитета у беременных делает их частой мишенью трихомонад.
Причины трихомониаза при беременности

Основная причина заражения трихомониазом при беременности – незащищенные генитальные половые контакты с носителем инфекции. Основной способ – это традиционный секс, так как анальным и оральным путем заразиться этим ЗППП нельзя. Доказано, что бытовой путь заражения трихомониазом возможен, хотя встречается очень редко. Пользование одними и теми же предметами гигиены: полотенцем, мочалкой, а также общим бельем совместно с носителем трихомонад может стать путем передачи заболевания.
Паразит погибает при 40 градусах, а в естественной среде, например, на постельном белье, может прожить всего 5 часов. Глажка белья – залог здоровья
Человек, страдающий от трихомониаза, иногда не подозревает о своем заболевании. Воспаление мочеполовых путей (уретрит, проктит, простатит) он обычно не связывает с заражением бактерией. Семья может планировать беременность и не знать, что оба партнера заражены, до тех пор, пока женщина не проходит обязательную лабораторную диагностику.
До окончательной санации мочеполовой системы от трихомонад лучше не зачинать ребенка. Желательно убедиться в том, что инфекция полностью излечена у обоих супругов. При диагностировании хронического трихомониаза во время беременности очень трудно полностью избавиться от бактерии Trichomonas vaginalis. Нередко болезнь проявляет себя при ослаблении иммунитета, спровоцированном повышенной нагрузкой на организм будущей мамы.
Влияние на плод трихомониаза во время беременности

Бактерия не в состоянии преодолевать плацентарный барьер, поэтому в течение беременности для растущего плода она не представляет большой опасности. Если же инфекция смешанная, то есть к трихомонадам присоединяются гонококки, хламидии и другие возбудители венерических заболеваний, то риск заражения малыша во время родов возрастает многократно. Поэтому трихомониаз потенциально опасен для здоровья будущей матери.
Сам по себе трихомониаз при беременности не приводит к выкидышу или мертворождению. Но такое может случиться на запущенных стадиях смешанных половых инфекций
Часть гинекологов связывают трихомониаз при беременности с риском появления недоношенного ребенка, ранним отхождением околоплодных вод. Хориоамнионит (воспаление околоплодной оболочки) теоретически может стать следствием инфицирования организма трихомонадами и проникновением возбудителя в полость матки.
Снижение общего и местного иммунитета провоцирует возникновение опасных заболеваний женской половой сферы:
Пельвиоперитонита (воспаления брюшины малого таза), возникшего вследствие инфекции.
Они сопровождаются лихорадкой, гнойными выделениями, болями внизу живота, могут вызвать преждевременные роды или выкидыш. На ранних сроках при подобных симптомах стоит вопрос об искусственном прерывании беременности. Именно поэтому важно своевременно диагностировать и пролечить трихомониаз.
Симптомы трихомониаза при беременности

На острой стадии трихомониаза женщину беспокоят зуд, жжение, тяжесть и боль внизу живота, рези при мочеиспускании. При осмотре гинекологом наблюдается гиперемия слизистой влагалища, обильные пенистые выделения, возможно, с неприятным запахом. При хроническом течении болезни гиперемия исчезает.
Трихомониаз оказывает большое влияние на репродуктивную функцию женщины и нередко приводит к бесплодию. У беременных женщин болезнь выявляется чаще, чем у небеременных. Нередко трихомониаз при беременности вызывает кондиломатозные разрастания и бартолинит, также возможны преждевременные роды или самопроизвольный аборт ввиду воспаления плодных оболочек. Заражение трихомониазом ребенка, как считают исследователи, может возникнуть при прохождении плода через родовые пути. Если такое случается, то лечение ребенка начинают как можно раньше, и оно обычно проходит успешно. Интересно, что трихомониаз обостряется не только при беременности, но и при частом приеме алкоголя или в случае чрезмерной сексуальной активности.
Инкубационный (латентный) период развития заболевания длится от нескольких дней до 2 месяцев. Болезнь может проявляться интенсивными симптомами, а может сразу же перейти в стадию хронического процесса.
Симптомы острого трихомониаза при беременности:
Сильный зуд во влагалище и наружных половых органах;
Боли и рези при мочеиспускании;
Пенистые выделения из влагалища с неприятным запахом, имеющие желто-зеленый цвет;
Тяжесть, ощущаемая внизу живота;
При гинекологическом осмотре – гиперемия слизистой влагалища, точечные кровоизлияния на его стенках;
Повышенная утомляемость, слабость, ухудшение работоспособности.
Симптомы скрытого трихомониаза во время беременности:

Боль при половом контакте;
Угасание полового влечения;
Зуд в области наружных половых органов;
Периодически возникающие боли внизу живота;
Обострение хронических заболеваний.
Скрытый трихомониаз может перейти в острую форму при снижении иммунитета, гормональных расстройствах, нарушениях обмена веществ, патологическом изменении микрофлоры влагалища.
Последствия этого заболевания для беременных женщин намного страшнее, чем сама болезнь. Хотя острая форма трихомониаза отличается весьма болезненной симптоматикой
Для диагностирования трихомониаза при беременности берут мазок из заднего свода влагалища. Бактериоскопическое исследование позволяет определить интенсивность воспаления и концентрацию микроорганизмов. Для подтверждения диагноза проводят посев на флору, поместив отделяемое влагалища в питательную среду. Дополнительные методы диагностики – исследование влагалищного секрета при помощи ПЦР (точность 95%), а так же выявление антител к трихомонадам в крови пациента методом ПИФ (прямой иммунофлюоресценции).
Лечение трихомониаза при беременности

Обследование и лечение трихомониаза при беременности проводится сразу у обоих половых партнеров, иначе терапия будет безрезультатной. В 1 триместре беременности нежелательно воздействие на плод лекарственными средствами из-за возможного тератогенного эффекта, появления дефектов развития. В этот период лечение проводят средствами для местного применения – спринцеванием лечебными растворами и постановкой суппозиториев.
Свечи для лечения трихомониаза при беременности:
Во 2 и 3 триместре возможно лечение производными Имидазола:
Лечение трихомониаза при беременности проводится под контролем и по рекомендации врача. В большинстве случаев он назначает минимально возможную дозировку препарата, короткий курс лечения. Хотя при такой схеме лечения и возможны рецидивы трихомониаза, лекарственная нагрузка на организм беременной женщины и малыша остается минимальной.
Контроль эффективности терапии проводится в течение 3 месяцев. Женщина и ее половой партнер трижды сдают мазки. Лечение не формирует местный иммунитет и не гарантирует защиты от повторного заражения при контакте с инфицированным половым партнером.
Видео о лечении трихомониаза при беременности:
Особенности лечения трихомониаза при беременности

Ни в коем случае нельзя заниматься самолечением. Только врач на основе результата анализа может назначить действенные препараты. Тем более что лечение трихомониаза при беременности следует проводить с большой осторожностью, чтобы не навредить ещё не рожденному ребенку. Антибиотики, которые эффективны при этом заболевании, назначаются только во 2 и 3 триместре, а в самом начале беременности предпочтение отдается средствам для местного применения. Проводят спринцевание дезинфицирующими растворами или вводят на ночь вагинальные свечи. Обязательно для укрепления иммунитета женщины, чтобы организм мог самостоятельно противостоять болезни, назначают поливитамины или витаминные комплексы с минералами.
Народные средства, используемые при лечении трихомониаза, включают в себя алоэ, чеснок, ромашку, черемуху, календулу, сирень, чистотел. Например, сок алоэ нужно принимать 3 раза в день по чайной ложке за 15 мин. до еды, причем наибольшее количество активных веществ в алоэ накапливается на второй-третий день после срезания листа (срезанный лист кладут на день-два в холодильник). Отвар календулы, как и ромашки, используется для сидячих ванночек и спринцевания.
Одновременно с женщиной должен пролечиться и её партнер.
Если произошел рецидив заболевания, то ранее применявшийся препарат в этом случае уже будет неэффективен, и доктор на основе вновь сданных анализов подберет другой антибиотик. После окончания курса лечения в течение примерно ещё трех месяцев нужно наблюдаться у врача и сдавать по его требованию новые анализы. Также обязательно необходимо следовать правилам гигиены в быту.
Возможно ли заражение трихомониазом ребенка от матери при родах?

Ведение беременности в женской консультации исключает активное течение заболевания и заражение новорожденного. В единичных случаях при низкой культуре и безответственном отношении женщины к своему здоровью регистрируется заражение детей во время родов. Малыши инфицируются во время прохождения по половым путям роженицы. Течение инфекции во время беременности снижает развитие защитных механизмов у ребенка.
Поражение новорожденного трихомонадой приводит к патологиям таких органов, как:
Роговица и конъюнктива глаза;
Слизистая влагалища и половых губ у девочек;
Трихомониаз у новорожденных протекает всегда в острой форме, на 2-4 день после заражения. Заболевание проявляется покраснением пораженной слизистой, у девочек – пенистыми выделениями из половых путей. Может возникнуть гнойная ангина, воспаление легких, не исключен летальный исход. Для предотвращения осложнений и негативных симптомов лечение новорожденных проводят сразу же после рождения.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог

15 научно доказанных полезных свойств кунжута!

Острая пища продлевает жизнь - подтверждённые факты!
Женщины – наиболее уязвимая категория для заражения трихомониазом. Эта инфекция половых путей, поражая мочеполовую систему, наиболее ярко проявляет себя в женском организме. Трихомониаз диагностируется во время профилактических осмотров, при обследовании беременных женщин для постановки на учет.
Трихомониаз – это инфекция, которая относится к группе ЗППП. Высокая частота диагностирования заболевания у мужчин провоцируется скудной симптоматикой и высоким риском заражения при половом контакте. У большинства заболевших инфекция ничем себя не проявляет и обнаруживается уже при появлении осложнений.Различают острое и хроническое течение.
Поскольку у женщин симптомы инфекции проявляются особенно ярко, чаще всего именно они обращаются к врачу, чтобы начать лечение трихомониаза. Положительный диагноз у женщины, всегда является поводом для обследования и проведения антибактериальной терапии у ее партнера. Курс лечения, рекомендованный врачом, направлен на уничтожение возбудителя заболевания.
Джульетта, да, такое может быть. И все потому, что у мужчин часто данное заболевание протекает бессимптомно, и даже при наличии этой инфекции, она далеко не всегда определяется по анализам.
К тому же, трихомоноз - это единственное из венерических заболеваний, возможность бытового заражения которым доказана, хоть его вероятность и мала. Заражение трихомониазом может произойти при ношении чужого белья, пользовании общим полотенцем или мочалкой. Трихомонада выживает во влажной среде по нескольку часов, она может оставаться жизнеспособной на посуде, спринцовках, стенках бассейнов и ванн, сиденьях унитазов.
Читайте также:


