Лечение сифилиса за границей
Узнать цены на лечение в Германии такого заболевания как Сифилис вы можете позвонив нам, или оставив заявку на лечение
Большинство болезней можно вылечить, если вовремя начать лечение
Подавайте заявку на лечение прямо сейчас
СИФИЛИС (люэс) - хроническое венерическое заболевание, вызываемое бледной трепонемой, имеющее рецидивирующее течение с характерной периодизацией клинических симптомов, способное поражать все органы и системы, передающееся преимущественно половым путем.
Этиология. Возбудитель - бледная трепонема. Источник заражения - больной сифилисом человек, особенно имеющий активные проявления свежего сифилиса на коже и слизистых оболочках. Наиболее заразны высыпания с эрозированной (влажной, мокнущей) поверхностью, в отделяемом которых содержится большое количество возбудителя. Основной путь заражения - прямой (обычно половой) контакт с больным. Возможен также так называемый бытовой сифилис (заражение через предметы домашнего обихода и т. п.). При врожденном сифилисе заражение происходит внутриутробно-через сосуды плаценты.
Патогенез. Бледные трепонемы распространяются в организме по лимфатической системе, активно размножаются и периодически током крови заносятся в разные органы и ткани, что вызывает те или иные проявления заболевания. С течением времени число бледных трепонем в организме больного уменьшается, однако реакция тканей на возбудителя становится более бурной (сенсибилизация), что обусловливает изменение клинических симптомов на протяжении болезни. Обычно после заражения наблюдается классическое течение сифилитической инфекции с характерной периодизацией симптомов. Возможно также длительное (многолетнее) бессимптомное течение с развитием в последующем поздних нервных и висцеральных форм заболевания.
Клиническая картин а. У нелеченых больных выделяют 4 периода приобретенного сифилиса: инкубационный, первичный, вторичный и третичный.
Инкубационный период (от заражения до появления первого клинического симптома - твердого шанкра) длится в среднем 20-40 дней. Возможно как укорочение его (15-7 дней), так и удлинение (3-5 мес).
Первичный период (от появления твердого шанкра до возникновения первого генерализованного высыпания) длится 6-8 нед. Типичны три симптома: твердый шанкр, регионарный лимфаденит и регионарный лимфангит. Твердый шанкр представляет собой эрозию или язву, возникающую на месте внедрения бледных трепонем. При половом заражении твердый шанкр располагается на половых органах (у мужчин чаще на головке полового члена или крайней плоти, у женщин - на половых губах, шейке матки). Для твердого шанкра характерны следующие признаки: небольшие размеры (до мелкой монеты), правильные округлые или овальные очертания, пологие (блюдцеобразные) края, гладкое синюшно-красное дно соскуяным отделяемым, плотноэластический (хрящевидный) инфильтрат в основании. Неосложненный твердый шанкр безболезнен, не сопровождается явлениями острого воспаления.
Нередки отклонения от описанной клиники. Твердый шанкр может быть очень маленьким или очень крупным (карликовый и гигантский твердый шанкр), дно его может быть покрыто некротической пленкой или коркой (дифтеритический и корковый твердый шанкр). Встречаются множественные (до нескольких десятков) и болезненные (анальные и уретральные) твердые шанкры. Выделяют также атипичные твердые шанкры: индуративный отек (безболезненный плотный отек крайней плоти или половой губы), шанкр-амигдалит (плотный отек миндалины) и шанкр-панариций (симулирует гнойный панариций). Твердый шанкр может осложняться вторичной инфекцией с развитием явлений острого воспаления в его окружности. При внедрении фузоспириллезного симбиоза возникает некроз дна и краев (гангренизация твердого шанкра). Повторная гангренизация (фагеденизм), наблюдающаяся обычно у алкоголиков, приводит к значительному разрушению тканей.
Регионарный лимфаденит проявляется специфическими изменениями ближайших к твердому шанкру лимфатических узлов (чаще паховых). Он возникает через неделю после появления твердого шанкра и может быть как одно-, так и двусторонним. Лимфатические узлы увеличены неравномерно, подвижны, безболезненны, имеют плотноэластическую консистенцию, никогда не нагнаиваются и не вскрываются, кожа над ними не изменена.
Регионарный лимфангит выявляется не всегда. Его обычно обнаруживают у мужчин (при расположении твердого шанкра на половом члене) в виде плотноэластичного подвижного безболезненного подкожного тяжа на спинке и у корня полового члена. В конце первичного периода развивается специфический полиаденит (умеренное увеличение всех групп лимфатических узлов), иногда возникают нерезкие общие явления (субфебрильная температура, общая слабость).
Вторичный период (от первого генерализованного высыпания до появления третичных сифилидов - бугорков или гумм) длится 3-4 года, характеризуется волнообразным течением, обилием и разнообразием клинических симптомов. Могут поражаться все органы и системы, однако основные проявления представлены сыпью на коже и слизистых оболочках (сифилиды вторичного периода). Появление сифилидов обусловлено проникновением в кожу и слизистые оболочки бледных трепонем. Первое генерализованное высыпание, идущее на смену заживающему твердому шанкру, бывает наиболее обильным (вторичный свежий сифилис), ему сопутствует выраженный полиаденит. Сыпь держится несколько недель (реже 2-3 мес), затем исчезает на неопределенное время. Повторные эпизоды высыпаний (вторичный рецидивный сифилис) чередуются с периодами полного отсутствия проявлений (вторичный латентный сифилис). Сыпь при вторичном рецидивном сифилисе менее обильна, склонна к группировке. В первом полугодии ей сопутствует постепенно разрешающийся полиаденит. Сифилиды вторичного периода обычно не сопровождаются субъективными ощущениями.
Во вторичном периоде различают 5 групп сифилидов:
1) сифилитическая розеола: бледно-розовые округлые нешелушащиеся пятна различной величины, располагающиеся обычно на туловище; 2) сифилитические папулы: синюшно-красные гладкие округлые узелки различного размера, часто изменяющие свою поверхность в зависимости от локализации - эрозивные на слизистых, омозолелые на ладонях и подошвах, вегетирующие в складках заднего прохода и половых органов - так называемые широкие кондиломы; 3) сифилитические пустулы: различной величины и глубины гнойнички на специфическом плотном основании, превращающиеся в язвы или гнойные корки; 4) сифилитическая плешивость: быстро развивающееся диффузное или мелкоочаговое поредение волос на голове без воспалительных изменений кожи; 5) сифилитическая лейкодерма: пятнистая или кружевная гипопигментация кожи шеи. Часто поражается слизистая оболочка зева, где возникают сифилитические ангины (эритематозная, папулезная и пустулезно-язвенная), отличающиеся от банальных ангин резкими границами, отсутствием островоспалительных явлений, лихорадки и болей. При высыпаниях на голосовых связках отмечается охриплость голоса.
Во вторичном периоде сифилиса отмечается наибольшее число диагностических ошибок. Сифилитическая розеола в отличие от розеолезной сыпи при тифах и гриппе более обильна, не шелушится, при ней отсутствуют общие явления и характерное поражение других органов, не бывает петехий, имеются сопутствующие сифилиды. При медикаментозных токсикодермиях в отличие от сифилитической розеолы имеется четкая связь с приемом лекарств, отмечается склонность высыпаний к слиянию и шелушению, выражены субъективные ощущения в виде жжения и зуда, сыпь быстро исчезает с отменой вызвавшего ее препарата. Широкие кондиломы в анальной области отличаются от геморроидальных узлов резкой плотностью, опаловым цветом, отсутствием болей и кровоточивости, непродолжительным существованием. Диагноз сифилиса подтверждается резко положительными серологическими реакциями (РВ. РИФ, РИБТ).
Третичный период сифилиса начинается чаще всего на 3-4-м году болезни и при отсутствии лечения длится до конца жизни больного. Его проявления отличаются наибольшей тяжестью, приводят к неизгладимому обезображиванию внешности, инвалидизации и часто к смерти. В связи с успехами в диагностике и терапии третичный сифилис в настоящее время встречается редко.
В третичном периоде может наблюдаться поражение любого органа, но чаще всего происходит поражение кожи, слизистых оболочек и костей.
Сифилиды третичного периода представлены двумя элементами - бугорками и узлами (гуммами), бугорки обычно в большом количестве располагаются в толще кожи и имеют вид полушаровидных плотных образований синюшно-красного цвета, гладких, четко отграниченных, величиной с вишневую косточку. Они не дают субъективных ощущений, располагаются обычно группами на любом участке кожи, никогда не сливаются, довольно быстро изъязвляются, а затем заживают, оставляя своеобразные пигментированные по периферии ("мозаичные") рубцы. При рецидивах на рубцах новые бугорки никогда не образуются.
Сифилитическая гумма представляет собой безболезненный узел в глубине подкожной клетчатки. По мере роста он достигает величины грецкого ореха, приобретает синюшно-красный цвет, полушаровидную форму, плотноэластическую консистенцию, а затем изъязвляется в центре с отделением скудной клейкой жидкости и образованием некротического стержня. Гуммозная язва безболезненна, имеет плотные валикообразные края и правильные очертания, по заживлении она оставляет пигментированный по периферии гладкий или стянутый к центру ("звездчатый") рубец. Гуммы единичны, локализуются обычно на голенях и предплечьях (по ходу большеберцовых и лучевых костей), реже на голове. Их появление обычно провоцируется механической травмой. Гуммы могут осложняться вторичной инфекцией, иногда поражается подлежащая кость.
Поражение слизистых оболочек представлено гуммозными изменениями с аналогичным описанному течением. Чаще всего гуммы локализуются на слизистой оболочке носа и зева, реже на языке. Они часто иррадиируют в подлежащую ткань, приводя к нарушению фонации, глотания, дыхания, разрушению костной части носовой перегородки с последующим формированием седловидного носа.
Поражения других органов и систем в третичном периоде сифилиса описаны в соответствующих разделах.
При врожденном сифилисе заражение происходит внутриутробно от больной матери. Бледные трепонемы проникают в организм плода из пораженной плаценты через пупочную вену или лимфатические щели пуповины.
Поражение плода сифилисом чаще происходит в первые три года болезни матери, оно может нарушать течение беременности и приводить к поздним выкидышам, мертворождениям и преждевременным родам.
Различают ранний (до 4 лет) и поздний (после 4 лет) врожденный сифилис. Ранний врожденный сифилис дополнительно подразделяют на сифилис плода, врожденный сифилис грудного (до 1 года) и раннего детского возраста (от 1 года до 4 лет). Каждый из периодов и подпериодов имеет свои клинические особенности.
Сифилис плода, развивающийся обычно с 5-го месяца беременности, характеризуется преимущественным поражением внутренних органов и костной системы в виде их диффузный воспалительной мелкоклеточной инфильтрации с последующим разрастанием соединительной ткани, что может серьезно нарушать функции соответствующих органов и приводить к гибели плода. Чаще всего поражаются печень, селезенка и трубчатые кости.
Врожденный сифилис грудного возраста наряду с общими дистрофическими и лихорадочными симптомами, висцеральными и костными поражениями (гепатит, нефрит, пневмония, остеохондриты и др.) дает весьма обильную и разнообразную сыпь на коже и слизистых оболочках, во многом сходную с сифилидами вторичного периода (различные разновидности сифилитических розеол, папул и пустул). Отдельные сифилиды у грудных детей имеют свои особенности. Папулы даже на коже часто имеют эрозивную, мокнущую поверхность. Папулы в окружности рта сливаются в сплошные экссудативные бляшки, испещренные глубокими радиальными трещинами (диффузные инфильтрации Гохзингера), оставляющими впоследствии характерные лучистые рубцы на коже губ, шеи и подбородка (радиальные рубцы Робинсона - Фурнье). Эрозивные папулы на слизистой оболочке носа приводят к образованию корок, препятствующих носовому дыханию, в связи с чем ребенок не может сосать грудь ("сифилитический насморк"). Крупные пустулезные высыпания на ладонях, подошвах и других участках конечностей характеризуют сифилитическую пузырчатку.
В метафизарных участках трубчатых костей часто возникают остеохондриты, нередко заканчивающиеся патологическими переломами (псевдопаралич Парро).
Врожденный сифилис раннего детского возраста характеризуется преимущественным поражением кожи, слизистых оболочек и костей. Высыпания менее обильны, локализованы, сходны с таковыми при вторичном рецидивном сифилисе (часто встречаются широкие кондиломы, сифилитическая алопеция).
К безусловным (патогномоничным) признакам позднего врожденного сифилиса относится только "триада Гетчинсона": гетчинсоновы зубы (бочкообразные верхние средние резцы с выемкой по свободному краю), паренхиматозный кератит и лабиринтная глухота. Они нередко встречаются одновременно.
Вероятные признаки хотя и характерны для позднего врожденного сифилиса, но могут встречаться и при других болезнях, поэтому они имеют значение лишь в совокупности диагностических симптомов. Основные среди них: "саблевидные голени", "готическое небо", утолщение грудинного конца ключицы (симптом Авситидийского), радиальные рубцы Робинсона - Фурнье, различные зубные дистрофии (диастема, макро- или микродентия, гипоплазия клыков и др.).
Диагноз сифилиса основывается на клинических проявлениях, результатах конфронтации (обследование предполагаемого источника), обязательном лабораторном исследовании (обнаружение бледных трепонем, положительные серологические реакции). Субстратом для исследований на бледные трепонемы служат отделяемое твердого шанкра, эрозивных и мокнущих папул и содержимое пустулезных сифилидов. Реакция Вассермана (РВ) положительная у всех больных во второй половине первичного периода и в течение всего вторичного. При третичном периоде она отрицательная примерно у трети больных. Более точны и специфичны реакция иммунофлюоресценции (РИФ), которая положительна во всех трех периодах, и реакция иммобилизации бледных трепонем (РИБТ), положительная во вторичном и третичном периодах. Повторные положительные серологические реакции при отсутствии клинических проявлений позволяют поставить диагноз латентного сифилиса. При подозрении на третичный или врожденный сифилис больные подлежат тщательному обследованию.
Лечение сифилиса проводится в соответствии с инструктивными указаниями, утвержденными МЗ СССР. Применяют антибиотики (пенициллин, бициллин-3, бициллин-5, эритромицин), иногда в сочетании с препаратами висмута (бийохинол, бисмоверол). Препараты применяют беспрерывно (перманентно) или отдельными курсами. Количество и продолжительность лечения, разовые и курсовые дозы зависят от стадии сифилиса, массы тела больного, наличия сопутствующих заболеваний. Применяют также неспецифическую терапию (пирогенные вещества, витамины, биогенные стимуляторы, иммуномодуляторы), особенно при вторичном рецидивном и латентном сифилисе. Лечение начинают в стационаре.
По окончании лечения все больные подлежат длительному наблюдению (от 1 года до 5 лет), по завершении которого они проходят тщательное обследование, а затем снимаются с учета.
Профилактика сифилиса предусматривает комплекс общественных и индивидуальных мероприятий. Среди мер общественной профилактики основное значение имеют госпитализация всех больных с активными проявлениями болезни, строгий контроль за больными до снятия с учета, активное выявление источников заражения, обследование контактов, профилактические осмотры, исследование крови беременных и всех стационарных больных на реакцию Вассермана, санитарно-просветительная работа, организация пунктов индивидуальной профилактики при вендиспансерах. Меры индивидуальной профилактики: половое воздержание до вступления в брак, недопустимость беспорядочной половой жизни и внебрачных половых связей, при случайных половых связях пользование мужским презервативом и последующее обмывание половых органов теплой водой с мылом, посещение пункта индивидуальной профилактики в первые часы после подозрительного полового контакта.
Современная медицина в Германии находится на высоком уровне, а лечение за границей пользуется все большей популярностью. С нашей помощью вы можете получить лечение в Германии такого заболевания как: Сифилис
Здравствуйте уважаемые читатели моего блога!
В этой статье я хочу вам рассказать о лечении сифилиса. Сразу разочарую тех, кто надеется, прочитав или прослушав мой рассказ получить для себя конкретную схему лечения, я этого делать не буду, так как это не возможно. Думая многие это поймут, посмотрев ролик до конца.
Первое, что бы я хотел вам сказать, что сифилис относительно легко лечится и вылечивается полностью. Многие врачи с этой фразой могут со мной не согласиться. Постараюсь вам объяснить, почему я так говорю.
Кто смотрел мои ролики или читал статьи по кожным заболеваниям, мог от меня часто при описании разных кожных заболеваний слышать такую фразу, что причина заболевания в генетике, а раз так, то радикальных средств, позволяющих полностью вылечить больного нет. И это правда!
Первое, причина болезни – возбудитель сифилиса - Treponema pallidum (бледная трепонема) давно известна, изучена, переучена.
Третье, имеются препараты – антибиотики, которые позволяют полностью вылечить это заболевания! Эти препараты доступны физически – есть в аптеках и доступны экономически – они по стоимости не дороже других средних лекарственных препаратов.
Вот почему я говорю, что с сифилисом все не очень сложно!
Главное если ставит вам диагноз и проводит лечение официально врач венеролог, а не вы сами лечите его по роликам из ютуба или у друга ветеринара (подруги медсестры).
Прежде чем говорить о современных методах лечения и профилактики сифилиса, немного истории. Первым противосифилитическим препаратом, известным человечеству, является ртуть. Она нашла свое применение в древней Индии и Китае за много веков до нашей эры. Указания на использование ртути в терапии сифилиса имеются в трудах великого ученого и врача средневековья Ибн-Сины (Авиценны). Знаменитый итальянский ученый эпохи Возрождения – Джироломо Фракасторо (автор термина сифилис) еще в 1546 г. писал в своем труде “О контагиозных болезнях и лечении“ о применении при этой болезни ртутных втираний и окуриваний. Им также были отмечены и описаны осложнения, наблюдавшиеся при указанных методах лечения.
Важным этапом в развитии учения о сифилисе явилось начало 20 века.

Открытие возбудителя сифилиса в 1905 году Шаудином и Хоффманом, развитие экспериментального сифилиса, открытие и внедрение в клиническую практику серологической реакции Вассермана в 1906 году – все эти крупные научные открытия сыграли исключительную роль в дальнейшем развитии научной сифилидологии. Впервые была создана экспериментальная модель для проверки различных способов и методов лечения сифилиса: внедрение органических соединений мышьяка (сальварсан, синтезированный в 1909 г., неосальварсан – в 1912 г.) и препаратов висмута (1921 г.) вошли в клиническую практику после проверки на животных, зараженных сифилисом.
Судьбоносным моментом в развитии учения о сифилитической инфекции и разработке новых методов ее лечения является 1943 год, когда американские ученые Магони, Арнольд и Гаррис предложили применять в терапии сифилиса пенициллин.
Интересен тот факт, что лечебное действие плесневых грибков в виде “плесневой пыли“ или ее эмульсии в миндальном масле впервые было отмечено еще в 1872 году А.Г.Полотебновым у больных вульгарными эктимами, гуммозными язвами и язвами на почве фурункулов. Целенаправленное применение пенициллина для лечения сифилиса у нас в стране относится к 1944 году.
С этого момента проблема лечения сифилиса в мире была полностью решена!
Причем лечение сифилиса пенициллином, схемы терапии, составлены не эмпирически, а на основании многочисленных экспериментов на животных.
Например, в 1948-1950 годах американцы на модели сифилиса у кроликов, показали, какая должна быть концентрация пенициллина в сыворотки крови, что бы она была достаточной для гибели бледной трепонемы – 0,03 ЕД/мл крови. Этим объясняется разовая доза того или иного препарата при лечении сифилиса.

Также на моделях животных было изучено и обосновано как долго надо лечить сифилис, например, что бы вышеуказанная концентрация пенициллина в крови держалась в течении не менее 10 циклов деления трепанем, т.е. 10-15 и более суток в зависимости от стадии заболевания. Вот почему такая длительность лечения той или иной стадии сифилиса.
Как видите все схемы лечения научно обоснованы, подтверждены многими десятилетиями практики. Самое главное правильно поставить стадию заболевания, назначить правильно схему и провести курс лечения строго придерживаясь схемы, не нарушая ее!
Конечно, если человек сам запустил у себя заболевание, или лечился, но не долечился, или что греха таить, врачи допустили ошибку и вовремя не распознали болезнь и у человека уже наступили необратимые изменения во внутренних органах, тогда уже ничего сделать нельзя. Но это в настоящее время большая редкость.
На рисунке ниже вы видите препараты, которые в настоящее время применяют или применяли при лечении сифилиса. И главными – самыми эффективными являются антибиотики пенициллинового ряда!

Они бывают разными и обладают разной длительностью действия в организме и разным проникновением во все органы и ткани.
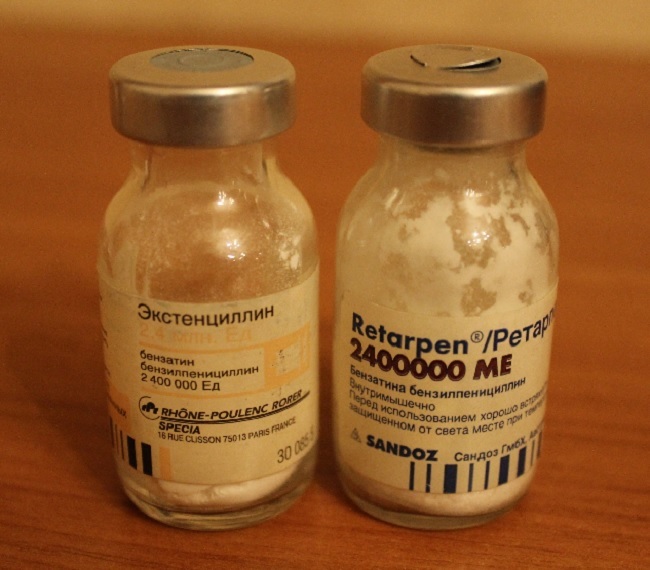
Например, бицилин-5, раньше еще у нас в стране продавались Ретарпен и Экстенциллин – долго держат лечебную концентрацию в организме человека, поэтому их обычно применяют 1 раз в неделю.
А вот, например, бензилпенициллина новокаиновая соль
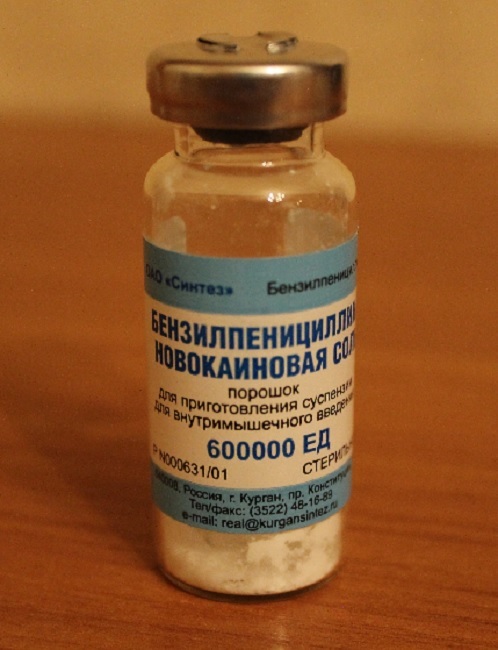
Ее применяют по 600.000 ЕД 2 раза в сутки от 16 до 28 дней в зависимости от стадии.
На первый взгляд, кажется, а зачем вообще применять разные препараты, когда можно лечить сифилис одним уколом в неделю?
Поэтому, как это и не нравится пациентам часто ходить на уколы или лежать в больнице, но это наиболее эффективные методы лечения.
На первом рисунке вы еще видели список препаратов, так называемых, антибиотиков резерва и среди них есть, например таблетки доксициклин, сумамед. Опять, на первый взгляд, кажется вот самый удобный способ лечения сифилиса – пей таблетки и не надо ходить на уколы. Но! Эти препараты, поэтому и называются антибиотики резерва – они применяются только в случае непереносимости пенициллинов, образно выражаясь от безысходности, так как они мало эффективны и просто менять на них пенициллины нельзя!
В последние десятилетия в лечении сифилиса стали применять антибиотик цефалоспоринового ряда – цефтриаксон.
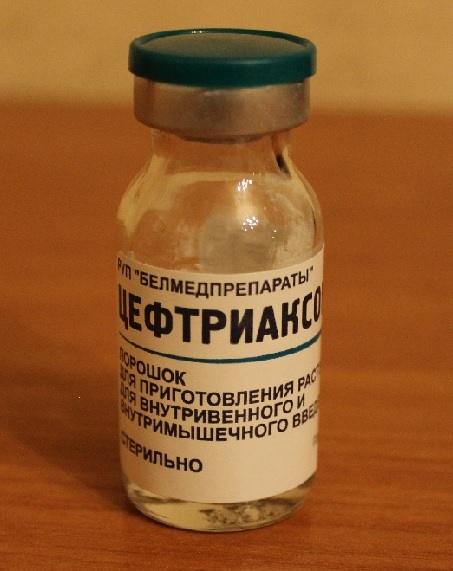
Да такие схемы есть и я их тоже назначаю, но такого мощного научного обоснования как у пенициллинов у него нет, вот почему его не применяют при поздних стадиях сифилиса, поэтому опять повторяю, что лучше пенициллина нет.
Таким образом, в лечении сифилиса есть много нюансов, в которых самостоятельно пациенту разобраться очень сложно, я в своем рассказе попытался лишь ознакомить вас с основными принципами лечения этого заболевания.
Напоминаю вам, что вы так же можете задать мне личный вопрос на почту в моем блоге, в разделе индивидуальные консультации.
– Какими средствами больница Короленко справлялась в 90-е со вспышкой заболеваемости сифилисом?
– Тогда сработал системный подход к диагностике и лечению заболевания. Во‑первых, в дерматовенерологическом отделении клиники существовал коечный фонд, рассчитанный на поток поступавших в стационар пациентов, плюс действовали два филиала. В главном из них, на улице Короленко, работали женское и мужское отделения на несколько десятков коек каждое. Кроме того, был отдельный центр с охраной в Строченовском переулке – для асоциальных категорий граждан, в том числе бомжей, мигрантов, пациентов с психосоматическими отклонениями. Когда буйствовал сифилис, применялся особый подход и к диагностике заболевания. Например, все венерологи проводили пациентам не только серологическое обследование, но и люмбальную пункцию, которая необходима для выявления, например, нейросифилиса. Сыграла свою роль и налаженная маршрутизация пациентов из других учреждений города, сотрудники которых были уведомлены о критической ситуации в столице. В результате уже с 1998 года заболеваемость сифилисом в городе начала плавно снижаться, примерно на 15–30% ежегодно. Тогда эти меры помогли справиться с эпидемией не только сифилиса, но и других венерических заболеваний, например, гонореи. Однако если гонорея потом была сведена к единичным случаям, то пик сифилиса оставил серьезные последствия в виде увеличивающихся с каждым годом случаев выявления поздних форм заболевания.
– А как клиника строила борьбу с сифилисом после того, как пик эпидемии был пройден?
– В 2000‑е годы, когда эпидемия пошла на спад, филиал в Строченовском переулке был закрыт, женское и мужское отделения в основном клиническом подразделении – объединены. Да и люмбальная пункция в обязательном порядке уже не проводилась. Тем не менее дерматовенерологическое отделение больницы Короленко оставалось единственным в своем роде учреждением в Москве, самым крупным стационаром для лечения таких пациентов. При больнице был создан городской центр по наблюдению за такими больными и снятию их с учета – с системным подходом, ведением базы.
– В какой момент в клинике заметили рост проявлений поздних форм сифилиса, в том числе кардиоваскулярного и нейросифилиса?
– А в тот момент все-таки предпринимались попытки погасить новый виток болезни?
– Приказ решил проблему роста заболеваемости поздними формами сифилиса в Москве?
– Безусловно, ситуация по взаимодействию специалистов в городе стала меняться в лучшую сторону. Однако не все врачи его знают и выполняют. До сих пор встречаются такие ситуации, когда больные с неврологической симптоматикой, как правило картиной инсульта, или психическими нарушениями госпитализируются в неврологические и психиатрические стационары, где при скрининговом обследовании у них выявляются положительные серологические реакции на сифилис в крови. Во многих случаях должного обследования, в частности, ликворологического, не проводится, и нейросифилис остается недиагностированным. Больной получает неспецифическую терапию по назначению неврологов и специфическую – под диагнозом скрытого сифилиса. Лечение проводится, как правило, по схеме скрытого раннего сифилиса и является неадекватным для нейросифилиса (НС). Значение ликворологического исследования в диагностике НС недооценивается либо вообще не осознается врачами. К сожалению, дерматовенерологами был утерян навык владения техникой люмбальных пункций. В других случаях больных с неврологической, психиатрической или кардиоваскулярной симптоматикой при положительном скрининге на сифилис выписывают из профильных стационаров для уточнения диагноза. А это, как правило, бывают очень тяжелые больные с отягощенным психоневрологическим анамнезом, с выраженными когнитивными нарушениями, органическими изменениями сердечно‑сосудистой системы, зачастую требующие неотложной помощи. Теряется драгоценное время для этих больных. Эта категория лиц должна получать медицинскую помощь исключительно в условиях профильных отделений – с коррекцией лечения и под наблюдением дерматовенеролога. Уже были случаи, когда пациенты, например, с кардиоваскулярным сифилисом, недотянув до операции на сердце, просто умирали, в том числе в молодом возрасте.
– То есть вы сталкиваетесь со случаями, когда кардиологи или неврологи сознательно не направляют пациентов к дерматовенерологам?
– Конечно, нет. Безусловно, врачи направляют пациентов на дообследование к дерматовенерологу по месту жительства, но бес‑ системно. Они не отслеживают судьбу своих пациентов – дошли они или нет. Нужно при‑ знать, что у этой категории пациентов не всегда бывают адекватные реакции, часто не все в порядке с памятью, здоровье не позволяет своевременно прийти на дообследование к дерматовенерологу. Да и сам процесс дообследования занимает порой значительное время. Тем не менее факт остается фактом – до сих пор нет налаженной системы взаимодействия дерматовенерологов и других профильных специалистов.
– Возможно ли в принципе построить маршрутизацию больных с поздними формами сифилиса, если даже специальный приказ Департамента здравоохранения Москвы до конца не помог?
– Поскольку количество таких пациентов год от года продолжает расти, у нас в клинике возникла идея создания многопрофильного тематического центра. Сифилис – заболевание многоликое, и мы основывались на тезисе, что сейчас диагностика и лечение сифилиса уже стали междисциплинарными и требуют участия многих узких специалистов, в том числе кардиологов, ангиохирургов, неврологов, психиатров, офтальмологов, иммунологов и других. Мы рассчитывали, что в центре, действующем по принципу одного окна, пациент сможет получать комплексную помощь, там будут работать амбулаторное отделение, дневной и суточный стационары. Там же планировалось создать базу профильных пациентов и регулярно отслеживать их состояние и иммунологический статус. Наконец, центр должен был выполнять образовательную функцию как для смежных специалистов, так и для дерматовенерологов, например, по обучению их техникам люмбальной пункции, а также вести научную работу.
– И все это вы собираетесь организовать на базе клиники Короленко?
– Это один из вариантов. Сейчас в клинике 60 коек – по нашим ощущениям, для потребностей города этого достаточно. Но поскольку поздние формы сифилиса сейчас недостаточно хорошо диагностируются, не всегда правильно интерпретируются полученные данные, то, возможно, таких случаев гораздо больше, чем мы знаем. Если в Московской области, насколько мне известно, удалось наладить диагностику кардиоваскулярного сифилиса, то в самой Москве по‑прежнему нет грамотного подхода к этой дисциплине. А заболеваемость идет по нарастающей. То есть парезы, параличи, отдельные смерти, которые мы фиксируем, – это сейчас только верхушка айсберга, а основание еще не открыто и не исследовано.
– Каких инвестиций, по вашим расчетам, потребует создание такого центра?
– Вы хоть как-то приступили к реализации этого проекта?
– Мы как раз планировали оформить свои предложения и направить их в Департамент здравоохранения Москвы, а также, возможно, начать предварительные переговоры с фондами или другими некоммерческими структурами. Но эти планы на время были отложены в связи с переездом клиники в новые помещения.
– Реорганизация основной профильной клиники не осложнит и без того непростую ситуацию с диагностикой и лечением поздних форм сифилиса в Москве?
– Нет, венерологическое отделение переезжает в стационар на 70 коек, который до этого был недозагружен. В стационаре будет развернуто три дерматовенерологических отделения по 70 коек в каждом. И на новой площадке будут применяться те же отработанные схемы лечения и диагностики, которые мы уже применяли в клинике Короленко последние несколько лет. Нынешние здания клиники являются памятником архитектурного наследия. Они построены и открыты для пациентов в 1901 году, но уже не отвечают современным санитарным и противопожарным нормам, требуют капитальной реконструкции.
Читайте также:


