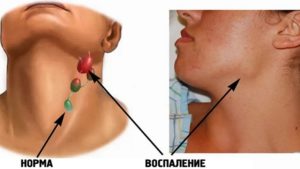
Как выглядит шея при вич
Воспаленные лимфоузлы при ВИЧ – характерный симптом заболевания. Когда в организм проникает инфекция иммунодефицита, первыми поражаются лимфатические узлы. Они отвечают за воспроизводство лейкоцитов, в том числе Т-лимфоцитов. Эти клетки имеют рецепторы CD4; в них прежде всего внедряются вирусные частицы.
Где воспаляются лимфоузлы при ВИЧ
Чтобы не пропустить тревожные сигналы, важно знать, какие лимфоузлы увеличиваются при ВИЧ в первую очередь. В человеческом организме насчитывается до 7 сотен лимфатических узлов. Они группируются в различных зонах по 9 — 10 шт.
Их основные функции:
При ВИЧ лимфоузлы испытывают повышенную нагрузку. Если произошло инфицирование опасной болезнью, воспалиться после заражения могут следующие группы:
- над ключицами и под ними,
- на задней поверхности шеи,
- за ушами,
- в паху.
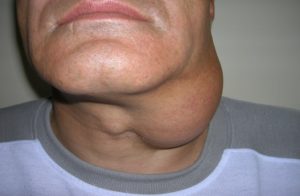
Такая локализация не обязательна, но чаще всего встречаются эти варианты. На ранних стадиях часто уплотняются лимфоузлы на шее. Размер их не превышает горошину, но их легко обнаружить при пальпации за счет большой плотности.
Воспаления слизистой в полости рта, характерные для ВИЧ-инфекции, сопровождаются увеличением челюстных лимфоузлов. Это происходит потому, что в месте расположения слюнных желез скапливается большое количество вирусных клеток.
Изменение размеров лимфоузлов происходит далеко не всегда. В первое время после заражения даже увеличенные узелки не доставляют сильных болевых ощущений. В ходе развития болезни они могут достигать в диаметре 2 см. По мере того, как прогрессирует инфекционное заболевание, лимфоузлы одной группы сливаются между собой. При легком нажатии возникает острая боль.
Иногда лимфоузлы могут длительно находиться в слегка увеличенном состоянии. Такое отклонение от нормы трудно заметить самостоятельно.
Симптомы лимфаденопатии при ВИЧ
Состояние, когда происходит увеличение нескольких лимфоузлов, называют лимфаденопатией. Она не является самостоятельной болезнью, а указывает на течение в организме воспалительного процесса. Заметив это отклонение от нормы, врач назначает дополнительное обследование, направляет на анализы.
В этом случае воспаление лимфоузлов распространяется сверху вниз. Первыми страдают группы в области головы, шеи и плечевого пояса. Затем процесс переходит на подмышки, бедра, колени.
Если заражение произошло через органы половой системы, на вторжение вируса реагируют в первую очередь паховые лимфоузлы. После них воспаляются бедренные и подколенные группы.
Когда ВИЧ-инфекция переходит из острой стадии в скрытую, размеры узлов могут вернуться к норме. Лимфоузлы периодически увеличиваются в случае простудных заболеваний или ОРВИ. Иммунитет пока функционирует так же, как у здорового человека.
Если на начальной стадии и в латентной фазе лимфоузлы могут никак не меняться, на этапе СПИДа появляются следующие симптомы:
- Размеры узлов увеличиваются в несколько раз (диаметр достигает 50 мм и более).
- Ткань значительно уплотняется
- Кожа над очагом воспаления краснеет.
- Наблюдается местное повышение температуры.
- Лимфоузлы не спаяны с окружающими тканями, но могут сливаться друг с другом в пределах одной группы.
Причины и осложнения лимфаденопатии
Причины воспаления лимфоузлов:
- Поступление большого количества болезнетворных микроорганизмов с лимфотоком.
- По мере течения ВИЧ-инфекции в лимфоузлах создаются все новые и новые лимфоциты. Чрезмерное количество защитных клеток приводит к увеличению размера.
У больных ВИЧ на фоне снижения иммунитета часто развивается рак лимфоузлов — лимфома. В результате развития злокачественных процессов смерть наступает значительно быстрее. Желательно не допустить состояния, когда борьба уже неэффективна. Заметив, что узлы при ВИЧ видоизменились, следует сообщить об этом лечащему врачу. Дополнительные исследования помогут установить причину воспаления и подобрать лечение.
Болят ли лимфоузлы при ВИЧ? Ответ на этот вопрос неоднозначен:
- Раковая опухоль органов иммунной системы обычно безболезненна.
- Когда инфекция возникла в самих лимфоузлах (лимфаденит), воспалительный процесс сопровождается острой болью.
- При лимфаденопатии болевые ощущения выражены слабее.
Лечение воспаления лимфоузлов
Для диагностики и лечения лимфаденопатии у пациентов, зараженных вирусом иммунодефицита, применяется комплексный подход. Любое заболевание у человека, инфицированного опасной болезнью, следует лечить в двух направлениях:
- Борьба с клиническими симптомами сопутствующей инфекции. Для этого назначают лекарства соответствующей группы препаратов. Лечение лимфомы проводится так же, как у людей с отрицательным ВИЧ-статусом. Для уточнения диагноза проводят биопсию. Если обнаружены раковые клетки, назначается химиотерапия.
- Применение антиретровирусной терапии (если ВИЧ-больные сообщают, что начал болеть лимфатический узел, следует проверить, продолжают ли действовать АРВТ-лекарства).
Определить схему лечения в каждом конкретном случае должен инфекционист. Воспаление лимфатических узлов – это отклонение от нормы, которое в любом случае не стоит оставлять без внимания. Человеку, который имеет положительный ВИЧ-статус, следует особенно пристально следить за изменениями в своем организме.
Вирус иммунодефицита обладает высокой тропностью к лимфатической системе и иммунным клеткам организма. Размножение и репликация вируса происходит только внутри Т-лимфоцитов. При попадании инфекционного агента в кровоток, он проникает в лимфатические узлы и только затем распространяется по другим органам и тканям. Лимфоузлы представляют собой своеобразный барьер для ретровируса.
Их функция заключается в замедлении инфекционного процесса. Иммунные клетки, из которых состоит лимфатический узел, вырабатывают антитела и ферменты, уничтожающие вирус. Повышенная противовирусная активность клинически проявляется гиперплазией лимфоидной ткани и последующим увеличением узлов. Лимфоузлы при ВИЧ-инфекции увеличены на всех стадиях заболевания. По мере прогрессирования болезни иммунокомпетентных клеток становится меньше, и вирус свободно распространяется по всему организму.
Функции лимфатической системы и лимфообразование
Лимфатическая система представляет собой разветвленную сеть сосудов и лимфоидных скоплений — узлов. Она является своеобразным коллектором для возбудителей или биологическим фильтром, который защищает наш организм от инфекционных агентов.
Лимфатическая система имеет несколько функций:
- фильтрация и очищение тканевой жидкости от продуктов обмена и инфекционных агентов;
- выработка защитных иммуноглобулинов всех типов;
- удаление из лимфы отмирающих клеток организма и крупных белков.
Тканевая жидкость, проходя по лимфатическим узлам, очищается, а затем из неё образуется лимфа. Химический состав лимфы во многом схож с составом жидкости внутри тканей. В ней постоянно присутствуют лимфоциты и нейтрофилы, которые выполняют защитную функцию. При попадании инфекционного агента в лимфатический узел, лимфоидная ткань не даёт ему проникнуть в кровоток или близлежащие ткани. Иммунные клетки быстро обезвреживают патоген, тем самым предотвращая генерализацию инфекции.
Лимфатические узлы представляют собой скопления лимфоидной ткани, расположенные в определенных частях тела. Как правило, они расположены группами из нескольких узлов и образуют скопления — регионарные лимфоузлы. Собранная от органов лимфа течет к региональным узлам, а от них направляется крупным лимфатическим сосудам. Эти крупные коллекторы собирают лимфу со всех отделов тела и направляются в большие венозные сосуды грудной полости.
Лимфоидные скопления являются местом первичной локализации не только для инфекционных возбудителей. Изменения в размерах и консистенции узлов — один из признаков злокачественных новообразований. Все онкологические заболевания метастазируют лимфогенным путём. Это значит, что распространение раковых клеток по организму происходит посредством их перехода на ближайшие лимфоузлы. Здесь злокачественные клетки оседают, и начинается рост нового опухолевого клона.
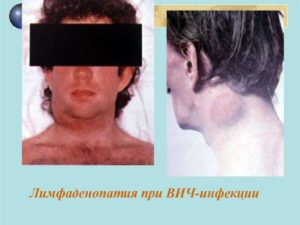
Лимфатические узлы при попадании ВИЧ в организм первыми сталкиваются с миллионами вирусных частиц. Они усиленно пытаются элиминировать их из крови и лимфы, что клинически проявляется острой воспалительной реакцией или гиперплазией лимфатического узла. Со временем лимфоузлы при наличии ВИЧ-инфекции и при СПИДе становятся большими и плотными. В клинической практике этот синдром является одним из ведущих критериев для постановки диагноза.
Лимфаденопатия при ВИЧ – что это такое
Клинический синдром, который характеризуется увеличением размеров лимфоузлов, называется лимфаденопатией. Лимфаденопатия — патологическое состояние, возникающее в ответ на вирусную инвазию и направленное на ограничение инфекционного очага.
Лимфаденопатия при ВИЧ является одним из ведущих симптомов болезней. Характерной особенностью лимфаденопатии у ВИЧ-инфицированных лиц становится гиперплазия множества групп узлов — генерализованная лимфаденопатия. Она, как правило, начинается с вовлечения в патологический процесс двух или трёх групп узлов, но по мере прогрессирования болезни гиперплазия распространяется на практически все лимфоузлы.
При наличии острой воспалительной реакции в лимфатической системе развивается лимфаденит. В отличие от лимфаденопатии лимфаденит характеризуется яркой клинической симптоматикой в виде болезненности и отечности тканей. Наличие воспаленных узлов может быть связано не только с ретровирусной инфекцией. Воспалительный процесс начинается в ответ на проникновение множества инфекционных агентов, поэтому наличие лимфаденита ещё не подразумевает положительный ВИЧ-статус.
Причины увеличения

Первичное увеличение лимфоузлов при инвазии ВИЧ возникает у половины пациентов. Оно появляется через несколько месяцев после заражения на фоне абсолютного здоровья. Часто такое состояние путают с ОРВИ или гриппоподобным синдромом. При воспалении паховых узлов на начальной стадии может быть ошибочное подозрение на наличие скрытых инфекций, передающихся половым путём. По мере прогрессирования заболевания лимфоузлы начинают увеличиваться в диаметре, достигая при ВИЧ-инфекции до трех и более сантиметров.
Вторичная лимфаденопатия при ВИЧ-положительном статусе обусловлена снижением защитных свойств организма и проникновением новых инфекционных агентов, которые вызывают лимфаденит или лимфангит. Так, при респираторных инфекциях увеличатся в первую очередь шейные, подбородочные, затылочные, околоушные, подмышечные или над- и подключичные узлы. При возникновении инфекции урогенитального тракта начинают воспаляться группы лобковых, паховых и бедренных лимфоузлов.
Снижение иммунных свойств организма влияет и на противоопухолевую защиту. Это может приводить к онкологическим процессам. Для каждого онкологического заболевания существует своя группа метастазов, которые поражаются в 100% случаев.
Симптомы воспаления
Воспаление и болезненность лимфоузлов при ВИЧ — признак присоединения новой инфекционной патологии. Симптомы лимфаденита включают в себя местные проявления воспалительной реакции и общие признаки интоксикации.
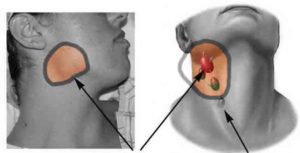
Локальная симптоматика лимфаденита представлена несколькими симптомами:
- резкая болезненность в области пораженного узла;
- увеличение в диаметре — размер лимфоузла может достигать 3 и более см;
- отечность и гиперемия кожных покровов и мягких тканей вокруг зоны воспаления;
- бугристая поверхность узла при пальпации, спаянность с подлежащими тканями.
Синдром общей интоксикации проявляется повышением температуры и общей слабостью. При большой концентрации токсинов в крови присоединяются головные и мышечные боли, нарушение сна и аппетита.
Болят ли лимфоузлы при ВИЧ
В лимфатических образованиях нет болевых рецепторов. Боль возникает в ответ на раздражение токсинами, образующимися во время жизнедеятельности возбудителей. Болят ли лимфоузлы при инфицировании ВИЧ, зависит от наличия воспаления. Если у пациента только лимфаденопатия, то болевой синдром отсутствует. Единственное, что беспокоит пациентов — сам факт наличия большого узла.
В редких случаях лимфоузлы при ВИЧ могут достигать чрезвычайно больших размеров и сдавливать расположенные рядом нервные стволы. В этом случае боль нарастает постепенно, в течение нескольких лет. Сначала наблюдается лёгкий дискомфорт и покалывание. На поздних стадиях сильное сдавление проявляется упорной стреляющей болью, иррадирующей по ходу нервного волокна. Болезненное состояние усиливается при движениях и не стихает в покое. Чтобы предупредить развитие такого грозного осложнения, при обнаружении увеличенного образования необходимо пройти полное обследование.
Лимфаденит отличается выраженными болями. Боль локализуется строго в проекции воспалённого узла и быстро прогрессирует, нарастая в течение нескольких суток. Характер болевого синдрома колеблется от слабовыраженных до сильных ноющих болей. Они усиливаются при надавливании на кожу над лимфоузлом или при пальпации самого узла.
Где и какие узлы воспаляются

Лимфаденопатия имеет диффузный характер и может локализоваться в любых местах. Какие лимфоузлы увеличиваются первыми при ВИЧ-инфекции, зависит от многих факторов. Значение имеет продолжительность заболевания и степень иммунодефицита.
На ранних стадиях у больных в патологический процесс вовлечено не более 3 или 4 групп лимфатических узлов. Наиболее часто в клинической практике наблюдается увеличение шейных узлов. Они расположены на передней поверхности шеи вдоль мышц. На втором месте по распространенности находятся подчелюстные или затылочные лимфоидные скопления. Гораздо реже могут воспаляться височные и околоушные лимфоузлы. Распространение лимфаденопатии происходит нисходящим путем. После головы и шеи поражаются подмышечные и околоключичные узлы, а затем в процесс вовлекаются лимфоузлы верхней конечности.
На лобке, в области паховых складок и промежности узлы воспаляются в 80% случаев. Сначала преимущественно поражается группа лобково-паховых лимфоузлов, затем процесс распространяется на область гениталий. На нижних конечностях лимфаденопатия проявляется на более поздних стадиях.
Виды диагностики
Предварительный диагноз устанавливается после физикального осмотра пациента. Врач пальпирует все группы лимфоузлов и оценивает их состояние. Учитывается болезненность, консистенция и подвижность узлов. Для лучшей визуализации назначают УЗ-исследование мягких тканей в области увеличенных узлов. Метод УЗИ позволяет точно определить их размеры и оценить состояние. Всем пациентам также показано проведение общеклинического и биохимического анализа крови для выявления симптомов воспалительной реакции.
Диагностические мероприятия требуют проведения лабораторного обследования на ВИЧ и мазки на скрытые половые инфекции. Для женщин в список обязательных исследований включают онкоцитологический мазок, позволяющий исключить рак шейки матки. В некоторых случаях требуется проведение биопсии лимфатических узлов. Материал забирают тонкой пункционной иглой под зрительным контролем при помощи ультразвука. Для точного результата забор биоматериала осуществляется из нескольких пораженных узлов. Полученный материал исследуют под микроскопом для выявления аномальных (раковых клеток), воспаления или гиперплазии.
Лечение лимфоузлов при ВИЧ
Лимфаденопатия не имеет специфической фармакотерапии. Лечение подразумевает выявление и терапию этиологических факторов, послуживших причиной ее развития. При вторичных инфекциях подбирают схему антибиотикотерапии или противовирусные препараты. Для терапии лимфаденопатии, вызванной только вирусом иммунодефицита, назначают антиретровирусные медикаменты. При наличии болевого синдрома показана симптоматическая терапия: противовоспалительные и обезболивающие таблетки или мази. Выраженный положительный эффект оказывают курсы физиотерапии.
Прыщи при ВИЧ – основное проявление этой вирусной инфекции на ранней стадии. Но сыпь значительно отличается от всех остальных видов высыпаний, которые могут появиться на теле.
Проявления этого симптома слишком специфичны, а то, как выглядит сыпь при ВИЧ, зависит от локализации и провоцирующих факторов.
Что может появиться
Высыпания бывают разными, поэтому однозначного ответа на вопрос какие прыщи при ВИЧ получить нельзя. Это может быть:
- Пиодермия.
- Себорейный дерматит.
- Воспаления сосудов.
- Грибковые поражения кожи.
- Папулы.
- Пустулы.
- Вирусное поражение эпидермиса.
В статье будут показаны фото прыщей при ВИЧ. Но поставить диагноз по ним самостоятельно невозможно. Поэтому при малейшем подозрении на заболевания необходимо немедленно обратиться к врачу.
Что такое ВИЧ (вирус иммунодефицита человека) и в чём его опасность
ВИЧ – начальная стадия смертельного заболевания под названием СПИД. Основное воздействие вирус иммунодефицита оказывает на клетки, которые признаны защищать наш организм – иммунные. В результате этого организм не только теряет иммунитет. У человека повышается риск развития злокачественных опухолей, а инфекции буквально сменяют друг друга, не давая человеку никакой передышки.
После того, как вирус проникает в тело, он начинает встраиваться в клетки. Они изменяются на генетическом уровне и уже в дальнейшем производят точно таких же больных собратьев, которые не в состоянии больше защищать вас.
Иммунная система перестаивается полностью. Вирус клетками производится в большом количестве, а вот защитный барьер от микробов, бактерий и других заболеваний полностью исчезает.
Все эти изменения происходит незаметно и довольно длительно. Поэтому прыщи на лице, которые возникают при ВИЧ, могут оказаться первыми симптомами неполадки с иммунной системой.
Когда неправильных иммунных клеток, поражённых вирусом, становится больше, чем клеток – защитников, начинаются и другие проявления болезни.
Основные из них – многочисленные заражения самыми разными инфекциями, которые всегда переносятся в тяжёлой форме и требуют длительного и упорного лечения на протяжении нескольких месяцев.
Прыщи при ВИЧ-инфекции – это первый симптом, который ни в коем случае нельзя пропустить.

В дальнейшем у пациента постоянно присутствует повышенная температура тела, потливость, нарушения пищеварения. Это выражается в частых поносах, резком похудение. Диагностируется молочница в ротовой полости, простуды, которые следуют одна за другой. И, наконец, сыпь на коже.
Если в это время пациенту не будет оказано должного лечения, через несколько лет ВИЧ переходит в свою смертельную стадию и теперь будет называться СПИД.
Как скоро на теле при ВИЧ появляются прыщи
Прыщи на теле при ВИЧ – один из первых симптомов заболевания. Причём угревая сыпь – не единственное кожное проявление заболевания. Иногда сыпь выражена очень ярко и не обратить на неё внимание невозможно. Но иногда высыпания очень мелкие, едва заметные и первые симптомы заражения ВИЧ-инфекции можно пропустить.
Чаще всего на теле человека с ВИЧ-инфекцией можно обнаружить следующие виды сыпи:
- Грибковое поражение, которое затрагивает и эпидермис, и волосы, и ногти.
- Пиодермия. Это заражение кожи стафилококком и стрептококком. Внутри таких прыщей – гнойное содержимое.
- Пятнистая сыпь. Она развивается из-за повреждения стенки сосуда. Основные проявления – эритематозные и геморрагические пятна, а также телеангиоэктазии.
- Себорейный дерматит. На коже возникает сильное шелушение с большим количество отпавших чешуек.
- Вирусные инфекции. Здесь прыщи будут зависеть от того, какое именно заболевание было диагностировано.
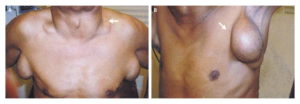
- Онкология. В большинстве случаев опухоли выявляются на поздних стадиях. Основным заболеванием онкологического характера при ВИЧ будет саркома Капоши.
- Папулы. Они могут возникать на любом участке тела, быть единичными или множественными, находиться на разной стадии своего развития.
При ВИЧ появляются самые разные прыщи, поэтому точно установить диагноз может только врач. Примечательно, что поставить диагноз ВИЧ-инфекция можно не раньше, чем через 6 месяцев от дня попадания вируса в организм.
Почему при ВИЧ появляется сыпь
При ВИЧ прыщи могут появляться не только на теле, но и во рту. Все высыпания – это результат инфекции кожи, которую больше не может защитить иммунитет человека. Поэтому состояние кожи и слизистой оболочки – отличный показатель, который поможет определить наличие иммунодефицита на ранней стадии его развития.

Однако поражения на коже – это только видимая глазу часть заболевания. У большинства пациентов уже на этой стадии диагностируется дисфункция органов и систем.
При ВИЧ кожные заболевания могут быть самыми разными. Все проявления зависят не только от стадии заболевания. Но и от пола, возраста, возбудителя заболевания и от того, сколько времени прошло с тех пор, как вирус проник в организм.
Поэтому прыщи у ВИЧ-инфицированных – не единственная проблема. У многих заразившихся на коже начинают появляются:
- Бородавки.
- Опухоли.
- Геморрагии.
- Кандидоз слизистых.
- Лишаи.
- Себорейный дерматит.
- Контагиозный моллюск.
Уже после 8 суток от момента заражения ВИЧ на коже шеи, спины, лица, на половых органах и слизистых оболочках начинают появляться красные пятна большого размера. Они напоминают внезапно появившиеся родинки.
Но прыщи на шее или спине при ВИЧ – не единственный симптом заболевания. У пациента появляются жалобы на:
- Повышенную температуру тела.
- Слабость.
- Понос.
- Ломоту в теле.
- Боль в мышцах.
- Боль в суставах.
- Лихорадку.
- Повышенную потливость.
Все кожные высыпания, в том числе и прыщи, протекают в хронической стадии. Поэтому ответ на вопрос проходят ли прыщи при ВИЧ будет в большинстве случаев отрицательный. Вылечить кожное заболевание очень сложно.
В дальнейшем обязательно присоединяется грибковая инфекция, появляется стоматит и постоянный герпес, может развиться лишай. У детей частые гнойничковые поражения кожи, себорея и другие проблемы, связанные с эпидермисом.
Симптомы у мужчин
Как выглядят прыщи при ВИЧ? Интенсивность высыпаний может быть разной. В первую очередь надо обратить внимание на пятна, которые появляются снова и снова. Замечено, что у людей со светлой кожей они будут красными, а на тёмной коже – фиолетовыми.
Надо знать, что прыщи при ВИЧ-инфекции у мужчин на теле могут и не появиться. У одних их очень много, и они находятся буквально везде.

У других всего несколько штук. Если же прыщи при ВИЧ появились на фоне приёма противовирусного препарата, а такое бывает часто, то они будут приподнятыми и красными. Их название – лекарственные. Особенно часто вызывают прыщи на коже такие препараты, как ампренавир, абакавир и невирапин.
Передаётся ли ВИЧ через прыщи? Нет, такого произойти не может. Содержимое прыщей не содержит вируса иммунодефицита. А значит заразиться при рукопожатии или объятых с таким человеком нельзя.
Какие прыщи бывают при ВИЧ? Всего принято выделять два типа высыпаний. Это экзантемы и энантемы.
Экзантемы – это кожные высыпания, которые появляются в результате вирусного поражения. Она возникает на поверхности в первые несколько недель после заражения.
Энантемы – это высыпания, которые появляются на слизистых оболочках. Так, например, прыщи на корне языка – это может быть симптомом ВИЧ. Но утверждать это однозначно нельзя.
Есть ли прыщи при ВИЧ? Да, при этом серьёзном заболевании высыпаний на теле может быть много. Однако только по их наличию или отсутствию говорить о заболевании нельзя. Помочь определить болезнь поможет только анализ крови.
Первые признаки ВИЧ-инфекции напоминают развитие гриппа. Причём они длительное время не проходят даже при назначенном лечении. А общее состояние заметно ухудшается.
Сыпь при ВИЧ у женщин
Прыщи при ВИЧ у женщин, которые видны на фото, да и симптомы заболевания несколько отличаются от тех, что появляются у мужчин. На первый план выступает:
- Повышенная температура тела на протяжении длительного периода.
- Кашель.
- Боль в горле.
- Озноб.
- Головная боль.
- Боль в мышцах.
- Боль в суставах.
- Увеличение лимфатических узлов.
- Болезненные ощущения в области таза.
- Выделения из половых органов.
Через 8 – 12 дней с момента заражения на коже у женщин начинают появляться высыпания. Это говорит о воздействии стрептококка или стафилококка, с которыми ослабленный иммунитет больше не может бороться.

Характерными высыпаниями на коже при ВИЧ у женщин можно назвать:
- Импетиго.
- Фолликулиты, которые напоминают обычные угри, но сильно чешутся. Распространяются на груди, спине, лице.
- Пиодермия, которая практически не поддаётся лечения лекарствами и имеет высокий риск рецидива.
Прыщи при ВИЧ-инфекции в нашей статье можно посмотреть на фото. Но точно определить причину их появления, а также назначить лечение может только специалист.
У вас внезапно появился прыщик на:
И вы не знаете, что делать? Без паники! В наших уникальных статьях вы обязательно найдёте ответы на все эти и многие другие вопросы. Вам стало интересно, передаются ли прыщи по наследству или какие ежедневные привычки могут вызвать угревую сыпь?
Читайте, комментируйте, задавайте вопросы. Вместе мы найдём способ избавиться от акне навсегда!
Можно ли ВИЧ определить по сыпи
Да, действительно, основным начальным проявлением заболевания является кожная сыпь. Она сопровождается сильным зудом, возникает через 2 – 3 недели от попадания вируса в организм и может появиться на самых разных частях тела.
Основное проявление – выступающие прыщи и пятна красного цвета. Таких высыпаний может быть всего несколько, а иногда они могут покрывать всё тело. Кроме того, пациент будет жаловаться и на ухудшение общего состояние, постоянную тошноту или рвоту, понос, увеличение лимфатических узлов, отсутствие аппетита, повышенную температуру тела.
Прыщи на теле при ВИЧ на фото в этой статье самые разные. Однако только этот симптом не позволит точно сказать, что у пациента есть ВИЧ-инфекция.
Медицинская помощь
Первое, что надо сделать – сдать анализ крови на ВИЧ, даже если сыпь едва заметна и прыщиков всего несколько. Но при этом присутствуют другие симптомы.
Если анализ будет отрицательным, тогда скорее всего сыпь носит аллергическую природу. В некоторых случаях точно такие же симптомы появляются и при экземе.
Если результат будет положительным, инфекционист обязательно посоветует начать противовирусное лечение.
Если же ВИЧ у вас уже есть и на фоне приёма лекарств внезапно возникла сыпь, появились прыщи или угри, то в некоторых случаях может быть рекомендована смена лекарства.
А для уменьшения кожных проявлений болезни и снятия зуда нередко используются препараты от аллергии, а также гормоны глюкокортикостероиды.
Необходимо обратиться к врачу, если тело буквально усыпала сыпь. При этом нередко появляются и другие симптомы – жар, тошнота, рвота, боль в мышцах, появление язв во рту.
Чаще всего при ВИЧ-инфекции сыпь возникает на фоне приёма препаратов следующих групп:
- Ненуклеозидный ингибитор обратной транскриптазы (ННИОТ)
- Нуклеозидные ингибиторы обратной транскриптазы (НИОТ)
- Ингибиторы протеазы.
Если это случилось решение об отмене или замене препарата принимает только врач.
Чтобы снять зуд, на сыпь или прыщи можно нанести средство от аллергии в форме геля или мази. Делать это надо несколько раз в день.
Не выходите на открытое солнце и не подвергайте кожу воздействию сильного холода. Это также может стать причиной появления прыщей, угрей и других видов сыпи.
Принимайте только тёплую ванну, избегая слишком горячей воды. После купания обязательно нанесите на тело крем с увлажняющим эффектом. Чаще всего это косметическое средство, которое содержит алоэ.
Старайтесь мыться только мылом или гелем для душа с натуральной основой или с экстрактами трав в составе. Избегайте косметики, в состав которой входят:
Старайтесь носить одежду только из натуральной ткани, не используйте синтетическое нижнее бельё, блузки, рубашки, брюки и юбки. Синтетика не пропускает воздух, а значит только усугубит ситуацию.
И обязательно принимайте противовирусные препараты, которые будут назначены врачом.
Видео: прыщи и сыпь как симптомы ВИЧ-инфекции
Читайте также:


