Как лечить рак с помощью вич
Тем не менее, в последние десятилетия адекватная противовирусная терапия позволила не только улучшить результаты противоракового воздействия, но и в разы уменьшить вероятность развития злокачественного процесса у ответственного пациента.
Когда при ВИЧ появляются злокачественные опухоли
Рак и другие злокачественные опухоли развиваются при переходе ВИЧ-инфекции в позднюю стадию болезни, когда концентрация иммунных клеток устремляется к минимальной, позволяя активно и почти беспрепятственно размножаться разнообразной микрофлоре — от простейший и грибов до бактерий и вирусов.
Всё, что происходило в организме инфицированного пациента ранее, было обычной ВИЧ-инфекцией, появление рака или других опухолей, а также тяжёлых распространённых инфекций — это уже СПИД.
Благодаря лечению период от заражения вирусом иммунодефицита до последней стадии болезни растянулся почти на три десятилетия, тогда как в конце 1980-х годов занимал несколько лет.
Какие раки развиваются при ВИЧ-инфекции
В конце ХХ века выявление определённых, практически не встречающихся при нормальном иммунитете заболеваний и злокачественных процессов, позволяло ставить диагноз ВИЧ/СПИД без сложных лабораторных исследований. Такие процессы обозначили как ассоциированные с вирусом иммунодефицита или, по-современному, СПИД-индикаторные. В этот список наряду с необычными инфекциями включены инвазивный рак шейки матки, саркома Капоши и злокачественные лимфомы, вероятность которых у инфицированного пациента возрастает в сотни раз.
Значительно чаще, но не в сотни раз, при ВИЧ-инфекции вероятно развитие плоскоклеточного рака анального канала и рака вульвы, карциномы лёгкого и злокачественных опухолей яичка, плоскоклеточного рака головы и шеи, меланомы и рака кожи.
Для большинства злокачественных процессов доказана основополагающая патогенетическая роль вирусов, в первую очередь, папилломы человека (ВПЧ) и гепатита В, С и D. Способствует раннему развитию злокачественных новообразований носительство вирусов герпеса, особенно 4 типа — вируса Эпштейна-Барр. Традиционно значимы у ВИЧ-инфицированных факторы риска злокачественного перерождения клеток бронхолегочной системы — курение и наследственная предрасположенность.
Как ВИЧ-инфекция влияет на течение рака
Однозначно — очень неблагоприятно, усугубляя скорость прогрессирования и увеличивая массив опухолевого поражения. И хотя рак у ВИЧ-инфицированного пациента возникает много раньше, чем в общей популяции, практически в молодом возрасте, пациенты не могут похвастать исходным хорошим здоровьем.
Как ВИЧ сказывается на переносимости химиотерапии
В большинстве случаев злокачественный процесс на фоне ВИЧ-инфекции течёт агрессивнее, поэтому на первом этапе требует системного лечения с использованием противоопухолевых препаратов, гарантирующих разнообразный спектр токсических реакций. При этом ни в коем случае нельзя отказываться от специфической противовирусной терапии, также изобилующей неблагоприятными проявлениями.
В итоге переносимость противоракового лечения, проводимого на фоне ВААРТ, ухудшается, а продолжительность жизни пациентов не в пример короче, чем это могло быть в отсутствии ВИЧ. При активной противоопухолевой и противовирусной терапии больше года после выявления опухоли живёт только каждый четвёртый, пятилетку — всего 19%.
Существует ещё одна серьёзная проблема — клинического изучения эффективности противоопухолевой терапии у ВИЧ-инфицированных не проводится из-за малочисленности групп пациентов и, следовательно, сомнительной достоверности результатов. Поэтому очень важно в этот тяжёлый период найти клинику и специалистов одинаково высоко компетентных в вопросах лечения ВИЧ и противораковой химиотерапии.
Как лечат рак у ВИЧ-инфицированных
В большинстве случаев терапия рака не должна отличаться от таковой у пациентов с нормальными показателями иммунитета.
При технической возможности хирургической операции ВИЧ-пациенту от неё нельзя отказываться, поскольку излечение возможно только при удалении всех очагов рака. Если для злокачественной опухоли лимфатической системы признана необходимость высокодозной химиотерапии с трансплантацией стволовых клеток, то и инфицированный вирусом пациент должен получить программное лечение. При раке шейки матки практически невозможно обойтись без лучевой терапии.
ВИЧ-компрометированному пациенту потребуется ВААРТ и гораздо более серьёзное сопроводительное лечение. Чтобы провести химиотерапию без сокращения доз и интервалов необходима индивидуальная программа реабилитационного воздействия. Кроме того, пациент должен получать множество препаратов для лечения грибковых поражений и сдерживания вирусов герпеса, разнообразные антибактериальные средства, каждое из которых имеет собственную токсичность.

Такое комплексное воздействие способна осуществить только команда врачей разных специальностей, блестяще ориентированная как в потребностях онкологического пациента, так и в возможностях организма инфицированного.


Лечили рак, а вылечили СПИД. Британские медики сообщили о втором в истории случае излечения от ВИЧ с помощью пересадки костного мозга. Пациент был болен на протяжении 15 лет, затем у него нашли еще и злокачественную опухоль. Тогда же он решился на пересадку стволовых клеток от донора с иммунитетом к ВИЧ.
Имя пациента, который избавился от ВИЧ, в Лондоне пока не называют. Известно, что это мужчина, который заразился вирусом в 2003 году. Позже у него диагностировали агрессивную форму рака крови — лимфому Ходжкина. Три года назад группа ученых из ведущих британских университетов решилась на эксперимент. Врачи пересадили тяжело больному человеку стволовые клетки костного мозга, полученные от донора, у которого есть крайне редкая мутация в одном из генов, что повышает устойчивость к воздействию ВИЧ.
"У пациента — четвертая стадия рака, которая крайне сложно поддается лечению. Обычно при таких заболеваниях мы производим трансплантацию, используя клетки самого пациента. Однако из-за его ВИЧ-инфекции нам пришлось искать донора клеток. Мы провели всемирный поиск и нашли всего несколько подходящих кандидатов", — рассказывает гематоонколог Иен Габриэль.
Результаты оказались сенсационными — уже через год после операции вирус у пациента исчез.
"Прошло уже 18 месяцев, — продолжает профессор, специалист по ВИЧ Равиндра Гупта. — Мы уверены, что это долгосрочная ремиссия. Однако слишком рано говорить о полном излечении. Терапия несет в себе существенные риски, это достаточно неприятная процедура, и пациенту приходится находиться в госпитале по нескольку недель".
В мире до сих пор был известен лишь один случай полного излечения от ВИЧ. В 2008 году американцу Тимоти Брауну в Берлине сделали точно такую же операцию.
"Несомненно, я бы хотел очень хотел встретиться с лондонским пациентом. Я бы ему сказал: не торопись. Обнародуй свое имя, когда захочешь и когда сам будешь к этому готов. Я готов оказать в этом поддержку. Личное общение со мной было полезно как для ученых, так и для других людей, зараженных ВИЧ. Но поступай так, как считаешь правильным для себя", — обращается в коллеге по несчастью Тимоти Рэй Браун.
По мнению ученых, важно то, что лондонский эксперимент подтверждает результаты проведенной ранее в Берлине операции. Впереди — создание новых генных терапий.
"Во многих странах, в том числе в нашем институте, разрабатывается метод, когда не нужно будет использовать донора, а можно будет изменять стволовые клетки самого пациента с ВИЧ. И такая работа уже идет. Можно взять стволовые клетки и сделать их неуязвимыми для ВИЧ, вернуть опять в организм человека. И вскорости пораженные клетки заменятся на неуязвимые. Но это работа, конечно, трудная, поскольку вмешиваться в генетический аппарат очень рискованно", — отмечает академик РАН, руководитель Федерального научно-методического центра по профилактике и борьбе со СПИДом Вадим Покровский.
Еще одно направление исследований — это создание вакцин. Существующие сегодня препараты, предназначенные для борьбы с ВИЧ-инфекции, пока не могут ее устранить.
"Вакцины спасли мир от многих инфекций. Надо делать. Очень сложно сделать вакцину от вируса СПИДа. Но кандидатная вакцина уже есть. И мы сделали кандидатную вакцину в нашем институте. В нашей стране есть три таких вакцины в разных организациях", — прогнозирует академик РАН, научный руководитель ФГБУ "ГНЦ институт иммунологии" ФМБА России Рахим Хаитов.
Ученые говорят сегодня о глобальной пандемии вируса СПИДа. В мире насчитывается около 40 миллионов человек, зараженных ВИЧ-инфекцией.
Поэтому успешный эксперимент, который провели в Лондоне, важен не только тем, что спасена жизнь одного пациента, что само по себе бесценно, но и в том, что это дает надежду тысячам других людей.
ВИЧ-инфекция — один из факторов, который во много раз повышает вероятность развития рака. Выяснили, какие именно онкозаболевания чаще всего могут возникать при положительном ВИЧ-статусе, как их вовремя обнаружить, и на какие факторы риска еще нужно обратить внимание людям, живущим с ВИЧ.
Главная мишень вируса — CD4-Т-лимфоциты. Они передают сигнал другим клеткам, которые защищают организм от рака. В результате вмешательства вируса количество CD4-T-лимфоцитов постепенно уменьшается. Критически низкий уровень этих клеток - одна из причин отсутствия согласованной работы между звеньями иммунитета и главный механизм, приводящий к развитию СПИДа.
Иммунитет человека с ВИЧ-инфекцией перестает контролировать процессы избыточного клеточного деления и злокачественной трансформации клеток. Вместе с уменьшением количества CD4-T-лимфоцитов происходит накопление раковых клеток. В результате у человека развиваются несколько видов опухолей, которые называют СПИД-индикаторными: появление такого вида рака с очень большой вероятностью означает наличие у человека СПИДа.
Однако повышается риск появления не только СПИД-индикаторных опухолей, но и тех видов рака, которые развиваются из-за потери иммунного контроля над несколькими онкогенными инфекциями: вирусом герпеса человека 8 типа (ВГЧ-8), вирусом папилломы человека (ВПЧ), вирусами гепатита В и С (ВГВ, ВГС), вирусом Эпштейна-Барр (ВЭБ) и другими.
Все эти состояния развиваются у людей с ВИЧ-инфекцией преимущественно на фоне снижения количества CD4-T-лимфоцитов до уровня менее 200 клеток/мкл (при разбросе в норме от 500 до 1100 клеток), но также могут возникать при нормальном или близком к нормальному уровню CD4-T-лимфоцитов.
Саркома Капоши (СК) — СПИД-индикаторная опухоль, при которой происходит злокачественная трансформация клеток лимфатических и кровеносных сосудов. Риск развития СК у пациентов с ВИЧ-инфекцией увеличивается в несколько сотен раз. Различные белки ВИЧ-1 способны усиливать воспаление и нарушать регуляцию в эндотелиальных клетках. Это приводит к тому, что саркома Капоши может развиться до того, как уровень CD4-T-лимфоцитов упадет ниже 200 клеток/мкл. Еще одно обязательное условие для возникновения СК — наличие в организме вируса герпеса человека 8 типа.
Саркома Капоши развивается в виде папулы, пятна, узелка, бляшки коричневого, розового, красного или темно-красного цвета от нескольких миллиметров до нескольких сантиметров в диаметре. Обычно высыпания концентрируются на ногах, голове, шее, на слизистой оболочке — в области неба, десен, конъюнктивы.
До эры внедрения лекарств от ВИЧ — антиретровирусной терапии (АРТ) 5-летняя выживаемость (с момента диагностики опухоли) пациентов с саркомой Капоши составляла менее 10%. Применение АРТ значительно улучшило ситуацию — сейчас речь идет о 74%, — а также позволило снизить риск развития СК.
Более половины случаев СК (56%) диагностируются сейчас в локальной форме — до того, как опухоль распространится на лимфатические узлы, слизистую ЖКТ, печень, селезенку и другие органы. Прием антиретровирусной терапии помогает значительно замедлить прогрессию болезни и предотвратить распространение СК по всему организму.
К сожалению, обнаружить саркому Капоши до появления симптомов не получится
Однако, человеку с ВИЧ и его амбулаторному врачу-инфекционисту необходимо учитывать несколько факторов риска развития этой опухоли:
- Этническая принадлежность: люди еврейского или средиземноморского происхождения, а также экваториальные африканцы;
- Мужской пол;
- Иммунодефицит: Люди с уровнем CD4-клеток менее 200 кл/мкл, те, кто перенес трансплантацию органов или костного мозга или постоянно принимает глюкокортикостероиды;
- Сексуальная ориентация: мужчины, имеющие секс с мужчинами(МСМ), подвержены более высокому риску развития СК.
К онкологическим заболеваниям, ассоциированным с вирусом папилломы человека, относятся инвазивный рак шейки матки (ИРШМ), сквамозный (чешуйчатый) рак головы/шеи, рак анального канала, вульвы и влагалища. СПИД-индикаторной из них является только ИРШМ.
Распространенность генитальной онкогенной инфекции ВПЧ среди женщин, живущих с ВИЧ, в целом выше, чем у остального населения.
Вирус папилломы человека способен к самопроизвольной элиминации — исчезновению из организма. У ВИЧ-положительных женщин этот процесс занимает больше времени, что увеличивает вероятность появления патологических изменений в шейке матки.
Продолжительный прием АРТ приводит к более низкой распространенности ВПЧ высокого риска и поражений шейки матки и даже предотвращает новые случаи ИРШМ.
Раннее начало антиретровирусной терапии, приверженность лечению обеспечивают снижение вирусной нагрузки — количества вируса в крови. Эти меры очень эффективны в отношении местного иммунитета слизистой оболочки и профилактики ИРШМ.
Скрининг ИРШМ заключается в проведении ПАП-теста и ВПЧ-теста (ПЦР). Женщины с ВИЧ-инфекцией в возрасте от 21 до 29 лет должны пройти ПАП-тест во время первичной диагностики ВИЧ, затем — через 12 месяцев, если анализ не показал патологии. Некоторые эксперты рекомендуют делать следующий ПАП-тест через 6 месяцев после первого. Если результаты трех последовательных мазков без отклонений, повторные тесты следует проводить каждые 3 года. ВПЧ-тест не рекомендуется подключать к ПАП-тесту до 30 лет — высока вероятность положительного результата, при этом оснований для активных действий нет. Лечения ВПЧ не существует, а для развития РШМ требуется, как правило, от 10 лет.
После 30 лет ПАП-тест и ВПЧ-тест проводятся совместно
У пациентов с ВИЧ-инфекцией повышается риск развития:
- гепатоцеллюлярной карциномы (ГЦК), связанной с вирусами гепатита С и В (ВГВ и ВГС) — в три раза;
- рака желудка, ассоциированного с инфекцией H.pylori;
- лимфомы Ходжкина — 8-13 раз. Риск связан с сопутствующей Эпштейн-Барр-инфекцией. Важно, что повсеместное внедрение АРТ не повлияло на показатели заболеваемости лимфомой Ходжкина в популяции людей с ВИЧ.
К факторам риска развития ГЦК у пациентов с ВИЧ относятся: цирроз печени, ожирение, диабет, возраст старше 60 лет, мужской пол.
Скрининг ГЦК проводится с помощью анализа крови на альфа-фетопротеин (АФП), который может продуцироваться раковыми клетками, или инструментальных методик диагностики — УЗИ, КТ, МРТ.
В последние годы всё чаще используется фиброскан для оценки стадии фиброза и близости к циррозу, независимому фактору риска ГЦК.
Предотвратить появление гепатоцеллюлярной карциномы можно с помощью своевременной вакцинации и ревакцинации от вирусного гепатита В и контроля вирусной нагрузки.
Несмотря на появление АРТ, НХЛ остаются актуальной проблемой для людей, длительное время живущих с ВИЧ. Хотя в большом количестве случаев неходжкинские лимфомы являются СПИД-индикаторными, они способны развиваться при нормальном уровне CD4-клеток и являются одной из наиболее частых причин смерти среди ВИЧ-положительных.
Общая выживаемость у пациентов с этим диагнозом низкая: более половины умирают в течение пяти лет от момента постановки диагноза
Отсюда возникают факторы риска развития НХЛ при ВИЧ-инфекции:
- наличие ко-инфекции вирусными гепатитами В, C, H.pylori;
- наличие вирусной нагрузки вируса Эпштейна-Барр или цитомегаловируса;
- наличие аутоиммунных заболеваний до постановки диагноза ВИЧ-инфекция;
- наличие специфических изменений в протеинограмме до или во время ВИЧ-инфекции;
- наличие минимальной вирусной нагрузки ВИЧ, несмотря на АРТ;
- снижение CD4-Т-лимфоцитов.
К скринингу неходжкинских лимфом относятся мониторинг вирусной нагрузки ВЭБ, ВГС, ВГВ и проведение инструментальной диагностики (КТ, МРТ, УЗИ, ФГДС).
С помощью контроля факторов риска и своевременного скрининга можно не только найти опухоль на ранней стадии, но и предотвратить заболевание.
Если рак все же обнаружили, ни в коем случае нельзя прерывать антиретровирусную терапию — она проводится по жизненным показаниям, что означает высокую вероятность неблагоприятного исхода противоопухолевой терапии без сопутствующего противовирусного лечения.
Рак излечили с помощью ВИЧ: чужой против хищника
Действуя решительно и нетрадиционно, американские врачи с помощью ВИЧ излечили рак на неизлечимой стадии. Не хуже доктора Хауса.
Излечить шестилетнюю Эмму от рака помог ВИЧ
Еще в апреле лейкемия не оставляла 6-летней Эмме Уайтхед (Emma Whitehead) никаких шансов. Девочка боролась с раком около двух лет, и врачи из команды Стефана Группа (Stephan Grupp) исчерпали все доступные средства. Тогда они решились на крайние меры - ВИЧ.
С помощью генной инженерии частицы вируса, обладающего отличной способностью проникать в человеческие лейкоциты, были полностью перепрограммированы. Фактически это уже не ВИЧ: из них удалили все, что обычно вызывает болезнь. Зато внедрили ген, позволяющий синтезировать мембранный белок, связывающийся с белком CD19 на поверхности раковых В-лимфоцитов. Вирус превратился в эффективный носитель совершенно нового для него гена, внедренного медиками. Носитель, быстро доставляющий эти гены в иммунную систему.
Затем из крови девочки отфильтровали белые клетки, дали новому вирусу заразить Т-лимфоциты и запустить в работу свой генетический материал - и те превратились в сверхточное оружие, целенаправленно атакующее переродившиеся В-лимфоциты. Затем их вернули в кровоток.
Первое время девочке, казалось, стало хуже, температура подскочила выше 40оС, и доктора уже не надеялись на благополучный исход. Активнейшее размножение Т-лимфоцитов вызвало синдром выброса цитокинов. Количества белков, участвующих в воспалительных реакциях, угрожающе выросло. Тогда врачи решились на еще один крайне рискованный шаг. Эмме ввели экспериментальный препарат, который разрабатывается для связывания этих белков у больных ревматоидным артритом. Все разрешилось буквально на глазах: за ночь у девочки спала лихорадка, нормализовалось давление и дыхание. Несколько недель спустя ее выписали. Сегодня она уже ходит в школу.
По сообщению Medical News Today
и что это даст? наша "медицина" начнет эксперименты?
Вот в этом месте меня терзают смутные сомнения.
наша медицина уже как лет двадцать таким образом рак лечит. ух и отсталые эти америкосы.
При чем тут "наша медицина"? Разве о ней речь?
реально это одно из самых перспективных направлений в методах лечения рака
принцип взят из "методов" аутоимунных заболеваниий
Медленно, но верно движемся к сценарию фильмов ужасов
у нас в районной бальницы спидом и рак, и туберкулёз, и дажэ триппер лечут лехко!
такая хрень, как арменикум против СПИД
Тоже не поверил. Полез копать оригиналы и. оказывается правда. Не знаю насчет девочки, но вот реально вылеченный пациент уже имеется. Разработано учеными университета Пенсильвании и летом права на дальнейшие исследования выкуплены Новартисом. У человека забирают T-cell, модифицируют его с помощью вектора ВИЧ (т.е. не самим вирусом, а его механизмом распространения) и отправляют обратно. Пока это только для лечения лейкемии.
Поражает как ученые делают подобные открытия..
Наверное, слишком фантастично для неспециалиста.
И лейкемия - только один из многочисленных видов рака.
Действуя решительно и нетрадиционно, американские врачи с помощью ВИЧ излечили рак на неизлечимой стадии. Не хуже доктора Хауса.
Излечить шестилетнюю Эмму от рака помог ВИЧ
Еще в апреле лейкемия не оставляла 6-летней Эмме Уайтхед (Emma Whitehead) никаких шансов. Девочка боролась с раком около двух лет, и врачи из команды Стефана Группа (Stephan Grupp) исчерпали все доступные средства. Тогда они решились на крайние меры - ВИЧ.
С помощью генной инженерии частицы вируса, обладающего отличной способностью проникать в человеческие лейкоциты, были полностью перепрограммированы. Фактически это уже не ВИЧ: из них удалили все, что обычно вызывает болезнь. Зато внедрили ген, позволяющий синтезировать мембранный белок, связывающийся с белком CD19 на поверхности раковых В-лимфоцитов. Вирус превратился в эффективный носитель совершенно нового для него гена, внедренного медиками. Носитель, быстро доставляющий эти гены в иммунную систему.
Затем из крови девочки отфильтровали белые клетки, дали новому вирусу заразить Т-лимфоциты и запустить в работу свой генетический материал - и те превратились в сверхточное оружие, целенаправленно атакующее переродившиеся В-лимфоциты. Затем их вернули в кровоток.
Первое время девочке, казалось, стало хуже, температура подскочила выше 40оС, и доктора уже не надеялись на благополучный исход. Активнейшее размножение Т-лимфоцитов вызвало синдром выброса цитокинов. Количества белков, участвующих в воспалительных реакциях, угрожающе выросло. Тогда врачи решились на еще один крайне рискованный шаг. Эмме ввели экспериментальный препарат, который разрабатывается для связывания этих белков у больных ревматоидным артритом. Все разрешилось буквально на глазах: за ночь у девочки спала лихорадка, нормализовалось давление и дыхание. Несколько недель спустя ее выписали. Сегодня она уже ходит в школу.
По сообщению Medical News Today
про перепрограммирование вируса написано очень подробно, а этот, на мой взгляд немаловажный момент как-то обошли стороной.

Люди с ВИЧ, получающие химиотерапию или проходящие лучевую терапию в борьбе с раком, могут испытывать снижение уровня клеток CD4, что сказывается на их иммунитете и увеличивает риск смерти, следует из результатов работы, опубликованной в JAMA Oncology.
Полученные специалистами данные показывают, что иммуносупрессивные эффекты терапии рака должны учитываться при разработке рекомендаций по лечению онкозаболеваний, характерных для людей, живущих с ВИЧ.
Как известно, большинство людей вне зависимости от ВИЧ-статуса с возрастом испытывает более высокие риски заболевания раком. Многие химиотерапевтические препараты убивают здоровые клетки наряду с раковыми опухолями, включая CD4 и другие клетки иммунной системы. Лучевая терапия также способна уничтожать лейкоциты. Низкое содержание этих клеток увеличивает вероятность любого другого заболевания. Это опасно как для онкопациентов в целом, так и для людей с раком и ВИЧ.
Д-р Кери Калкинс из Школы общественного здравоохранения им. Джонса Хопкинса и ряд его коллег рассмотрели влияние лечения рака на количество CD4 и уровни РНК ВИЧ, а также на то, как эти маркеры связаны со смертностью среди людей, живущих с ВИЧ.
В это обсервационное исследование были включены 196 ВИЧ-позитивных взрослых, у которых недавно был диагностирован рак. Все они наблюдались в клинике Джонса Хопкинса в период с января 1997 года по март 2016 года.
Почти 70% членов когорты были мужчинами, около трех четвертей – чернокожими, средний возраст составлял 50 лет. Более чем у половины была коинфекция гепатита C. Почти 90% получали антиретровирусную терапию (АРВТ), но только около 65% имели неопределяемую вирусную нагрузку. Иммунная функция у большинства пациентов была уже нарушена в начале исследования; почти 60% имели начальный уровень CD4 ниже 350 клеток/мм 3, и около половины имели предварительный диагноз СПИД.
Наиболее распространенными типами рака были: лимфома (17%), рак легкого (12%), саркома Капоши (11%), рак печени (8%), рак анального канала (7%), рак простаты (7%), лимфома Ходжкина (7%), рак молочной железы (6%), рак почки (6%) и рак ротовой полости (4%).
Большинство участников (118 человек, или 60%) проходили химио- или лучевую терапию, часто в сочетании с хирургическим вмешательством или иными видами лечения. 71 участник, получавший химиотерапию, в то же время не проходил лучевой; 21 проходил лучевую терапию, но не получал химио-; и 26 проходили и то, и другое.
Из 78 оставшихся участников 46 перенесли хирургическое вмешательство, а некоторые получили гормонотерапию или иммунотерапию. Тем временем 25 участников еще не проходили лечения рака.
После приема химиотерапии и лучевой терапии или обеих сразу люди с базовым числом лимфоцитов CD4 выше 500 клеток/мм 3 испытали сильное снижение до 203 клеток/мм 3. Среди тех, у кого на исходном уровне было менее 350 клеток/мм 3, снижение было до уровня менее 45 клеток/мм 3. Подобных результатов не наблюдалось среди тех, кто перенес операцию, иные методы лечения или не лечился от рака.
Химио- и лучевая терапия не оказали заметного воздействия на рост вирусной нагрузки. Фактически, у некоторых людей, не имевших вирусной супрессии в начале исследования, наблюдалось снижение уровня ВИЧ, что позволило авторам предположить, что усиление мониторинга и вовлеченности в лечение во время онкотерапии может улучшить усвоение АРВТ и приверженность лечению.
Между тем после лечения рака люди, проходившие химио- или лучевую терапию, имели значительно более высокий риск смерти, чем те, кто испытал хирургическое вмешательство или иные методы воздействия, либо не лечил рак. После корректировки на вирусную нагрузку, тип онкологии и другие факторы, снижение количества CD4 на каждые 100 клеток/мм 3 было связано с увеличением смертности на 27%.
Хорошей новостью было то, что клетки CD4 снова появились в группе химио- и лучевой терапии спустя некоторое время. У людей с количеством CD4 ниже 350 клеток/мм 3 или в диапазоне 351-500 клеток/мм 3 уровни превысили базовый в течение трех месяцев после окончания лечения. Тем же, у кого были более высокие показатели, потребовалось больше времени - часто более года - чтобы вернуться к исходным уровням, а у некоторых даже спустя пять лет все еще был более низкий уровень, чем у тех, кто перенес операцию.
Эти данные, однако, не предполагают, что людям, живущим с ВИЧ, должно быть отказано в стандартном лечении рака.
Как отметили в сопроводительной редакционной статье д-ра Рэйчел Бендер Игнасио и Томас Улдрик из Вашингтонского университета и Генри Ддунгу из Института рака Уганды, многие ВИЧ-позитивные люди получают онкотерапию уменьшенной дозой, в основном ограниченную паллиативной помощью.
Однако с момента появления эффективного лечения ВИЧ-инфекции исследования демонстрируют, что многие люди с ВИЧ могут переносить стандартную терапию рака и, за исключением пациентов с очень низким количеством CD4, часто имеют результаты, сопоставимые с результатами, наблюдаемыми среди населения в целом. Более того, многие современные лекарства от ВИЧ не имеют значительного взаимодействия с обычными химиотерапевтическими препаратами, что упрощает лечение рака у людей, живущих с ВИЧ, в том числе в странах с низким и средним уровнем дохода.
Рак у ВИЧ-инфицированных

ВИЧ влияет на иммунную систему организма, специфически воздействуя на клетки CD4, которые являются типом белых кровяных клеток.
Как правило, чем выше количество клеток CD4 у человека, тем лучше. Низкий уровень клеток CD4 делает организм уязвимым для инфекций. Исследования 2016 года также показывают, что более низкие уровни клеток CD4 снижают способность организма бороться с ранними формами рака.
Люди с ВИЧ подвергаются более высокому риску определенных видов онкологии по сравнению с людьми без ВИЧ. Рассмотрим наиболее распространенные виды онкологии среди людей с диагнозом ВИЧ.

Данный вид онкологии развивается в шейке матки. Большинство случаев рака шейки матки возникают в результате заражения вирусом папилломы человека (ВПЧ).
На ранних стадиях заболевания в слизистой оболочке шейки матки начинают расти предраковые клетки. Если их не лечить, они могут развиться в злокачественные раковые клетки и углубиться в шейку матки. Врачи называют это инвазивным раком шейки матки.
Статистика показывает, что, например, в США женщины с ВИЧ на 66 процентов чаще заболевают раком шейки матки, чем женщины без него.
Саркома Капоши — это редкая форма рака, которая развивается в клетках, которые выстилают рот, нос, горло и кровеносные сосуды.
Это вызывает красные или коричневые опухоли или повреждения на коже или слизистых оболочках. Эти опухоли могут появляться и в других областях тела, таких как ноги, лимфатические узлы и пищеварительный тракт.
Саркома Капоши, чаще всего, встречается у людей с ВИЧ. По данному заболеванию врачи могут диагностировать ВИЧ-инфекцию 3 стадии или СПИД.

Лимфома — это форма рака крови, которая воздействует на лимфатическую систему организма. Лимфома развивается в лимфоцитах, которые являются типом лейкоцитов.
Лимфома может поражать любую часть тела, где присутствует лимфатическая ткань, включая:
- костный мозг;
- лимфатический узел;
- селезенка;
- гланды;
- тимус;
- пищеварительный тракт.
Существует два основных типа лимфомы:
- Лимфома Ходжкина относится к лимфомам, которые продуцируют определенный тип клеток, называемых клетками Рида-Штернберга. Лимфома Ходжкина обычно начинает развиваться в В-клетках, которые представляют собой особые лимфоциты, продуцирующие антитела;
- Неходжкинская лимфома относится к любому типу лимфомы, в которой отсутствует клетка Рида-Штернберга. Неходжкинская лимфома обычно начинается в лимфатической ткани, но может влиять и на кожу. Как и в случае с саркомой Капоши, врачи диагностируют СПИД по наличию у пациента неходжкинской лимфомы.
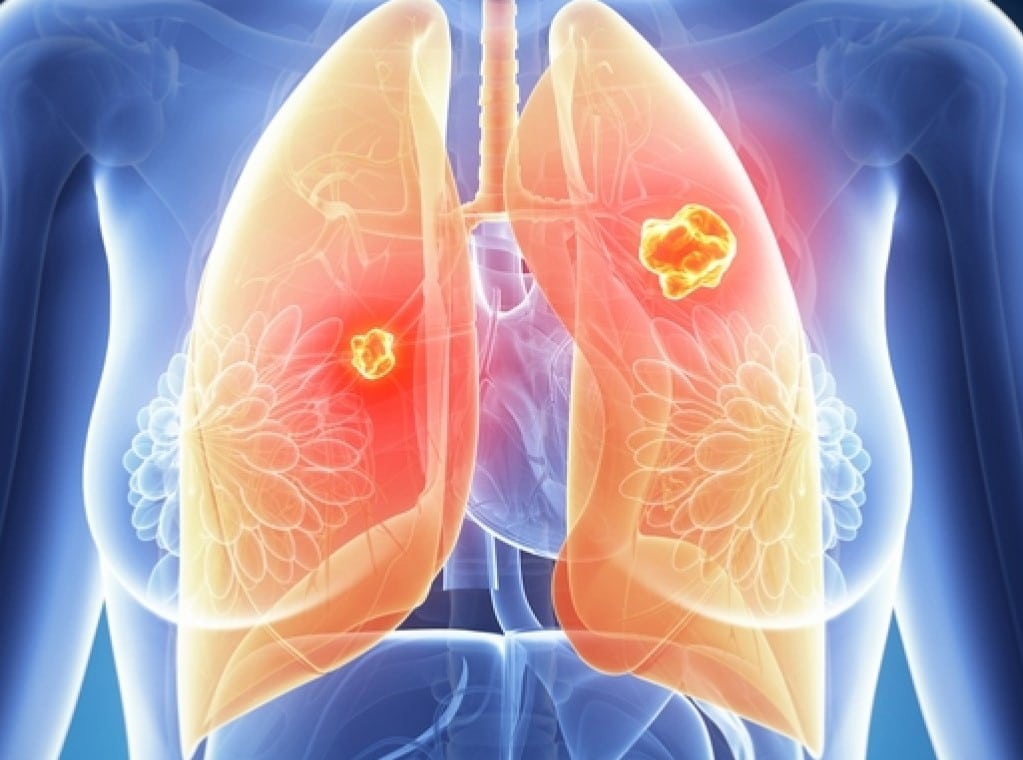
Рак легких развивается, когда клетки в легких человека мутируют и бесконтрольно растут, образуя опухоли. Эти опухоли продолжают расти и разрушают здоровые клетки, которые составляют слизистую оболочку легких.
Любой может заболеть раком легких. Генетика и воздействие опасных химических веществ и загрязнение воздуха являются факторами риска развития данного заболевания.
Тем не менее, курение является основной причиной рака легких. По данным исследований, курение является причиной 90 процентов случаев рака легких.

Рак ануса развивается в клетках и вокруг заднего прохода. Хотя анальный рак встречается относительно редко среди населения в целом, он чаще встречается среди людей, живущих с ВИЧ.
Исследование, проведенное в 2012 году, в котором изучались уровни анального рака среди людей с ВИЧ и без ВИЧ, показало, что мужчины, имеющие гомосексуальные половые контакты, имеющие ВИЧ, подвергаются наибольшему риску возникновения рака ануса.
По оценкам исследовательской группы ANCHOR , у 1 из 10 мужчин, имеющих гомосексуальные половые контакты и живущих с ВИЧ, в течение жизни развивается рак ануса.
Факторы риска развития онкологии

Люди с ВИЧ подвергаются более высокому риску определенных форм рака из-за воздействия, которое вирус иммунодефицита человека оказывает на иммунную систему.
Помимо этого, существуют факторы, которые увеличивают риск развития онкологии среди людей, живущих с ВИЧ. К ним относятся:
- курение;
- употребление инъекционных наркотиков;
- употребление алкоголя;
- нездоровое питание.
Многие виды рака, которым подвержены люди с ВИЧ, связаны с другими вирусами. Например, существует связь между:
- саркома Капоши и вирусом герпеса;
- рак анального канала/ рак ротовой полости/ рак глотки и ВПЧ.
Коинфекции, возникающие, когда человек заражается двумя или более отдельными вирусами, чаще встречаются у людей с ВИЧ.
Согласно исследованию 2016 года, треть людей с ВИЧ также имеют вирус гепатита С. Исследование 2017 года показало, что существует связь между вирусом гепатита С и повышенным риском рака печени, поджелудочной железы и рака ануса среди пожилых людей.
Снижение риска развития онкологии

Хотя люди с ВИЧ могут подвергаться более высокому риску некоторых видов рака, есть несколько способов снизить этот риск.
Для того, чтобы снизить риск развития рака, людям с ВИЧ необходимо:
- исключить из своей жизни курение и потребление табачных изделий;
- не употреблять наркотики, в особенности, инъекционные;
- ограничить потребление спиртных напитков;
- принимать лекарства от ВИЧ согласно всем рекомендациям лечащего врача;
- периодически проходить скриннинг рака;
- регулярно заниматься спортом;
- придерживаясь сбалансированного и здорового питания.
Лечение рака у ВИЧ-инфицированных

Лечение рака у людей с ВИЧ улучшилось благодаря достижениям в лечении ВИЧ. В прошлом, врачи с редко назначали полноценные дозы химиотерапии или лучевой терапии пациентам с ВИЧ, из-за воздействия этих методов лечения на иммунную систему.
Сегодня люди, живущие с ВИЧ, как правило, получают такое же лечение, как и любой другой человек. Тем не менее, врачи внимательно отслеживают количеством клеток CD4 у людей, которые получают как лечение от ВИЧ, так и химиотерапию.
Раннее выявление и лечение ВИЧ также значительно снижает риск развития у человека рака, такого как саркома Капоши и неходжкинская лимфома.
Читайте также:


